Симптомы
Нередко пациентка обращается к врачу, когда у нее появляются первые признаки рака матки на ранних стадиях. Прежде всего, это нерегулярные кровянистые выделения у молодых женщин, не совпадающие с менструальным циклом. У женщин в постменопаузе появляются маточные кровотечения. У молодых больных возникают светлые бели.
Кровотечения встречаются не только при раке эндометрия, но и при многих других заболеваниях. С этим бывают связаны трудности в ранней диагностике болезни, особенно у молодых женщин. Они могут долго наблюдаться по поводу дисфункционального маточного кровотечения.
Другие симптомы рака матки появляются на более поздних стадиях. При скоплении крови в полости органа появляются боли в нижнем отделе живота. Длительный болевой синдром возникает при разрастании новообразования на придатки и распространении по брюшине.
Обильные водянистые или слизистые выделения при раке матки характерны для пожилых женщин.
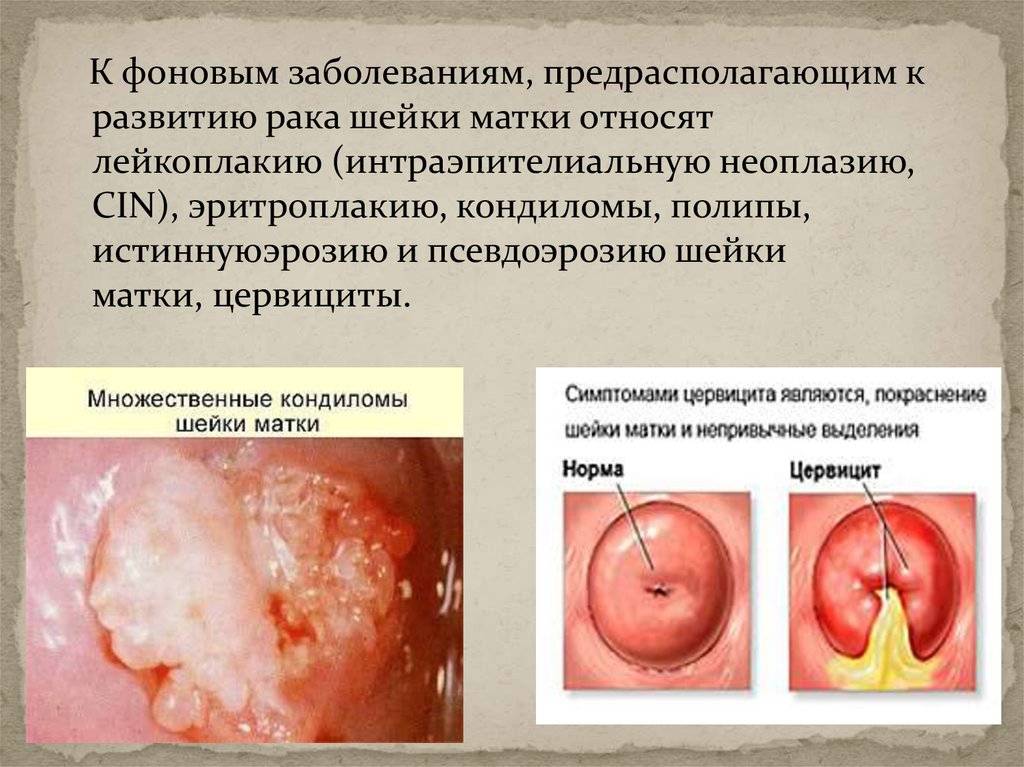
При поражении мочевого пузыря возможно учащенное болезненное мочеиспускание. Если вовлекается прямая кишка, появляются запоры, боль при дефекации, примесь крови в кале.
Как быстро развивается рак матки?
При высокой степени дифференцировки опухоль растет медленно, в течение нескольких лет. Низкодифференцированные формы обладают высокой скоростью размножения злокачественных клеток. При этом клинически выраженная опухоль может развиться в течение нескольких месяцев.
Общая информация о вирусе папилломы человека
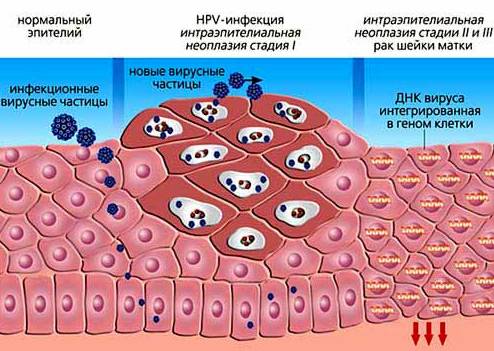
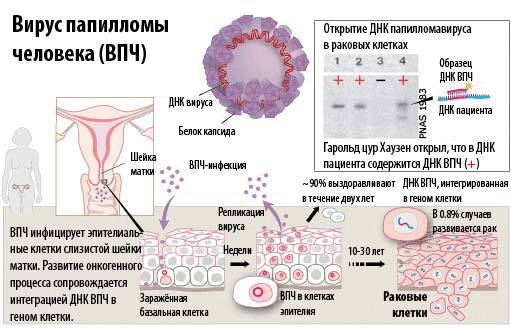
Молекулярно-биологические исследования доказали, что наличие у женщин этого вируса является самым важным фактором канцерогенеза шейки матки. ВПЧ — это ДНК-содержащий вирус, общий тип хозяина которого — позвоночные животные и человек. Репликация вируса происходит в ядре клетки, особенность вируса заключается в инфицировании базального слоя эпителия. Эпителий разделяется на три слоя: базальный, промежуточный и поверхностный. ВПЧ способен достигать базального слоя, граничащего с мышечной тканью и сосудами. Он может находиться там долгое время и нарушать деление клетки. Жизненный цикл данного вируса происходит только внутри клеток.
ВПЧ делится на несколько групп:
- Первый тип — безопасные, то есть неонкогенные вирусы (1-5, 10, 28, 49 типы).
- Второй тип — онкогенные с низким риском (6, 11 13, 32, 34, 40, 41, 42, 43, 44, 51, 72 типы).
- Третий тип — вирусы с высоким онкориском, которые могут приводить к злокачественным мутациям (16, 18, 26, 30, 31, 33, 35, 39, 45, 51, 52, 53, 56, 58, 59, 65, 66 и 68 типы).
Передача ВПЧ возможна также:
- во время родов от матери к ребенку;
- бытовым способом (т. е. вирус может находиться какое-то время во внешней среде и через повреждения на коже проникнуть в организм);
- самозаражением, а именно переносом от участка к участку тела при эпиляции или бритье.
Что касается остроконечных кондилом — это сосочковидные образования, которые могут располагаться в любом месте, особенно часто на слизистых влагалища и шейке матки, в заднем проходе, отверстии мочеиспускательного канала. Они бывают от телесного до ярко-розового и красно-розового цвета. Имеют форму гребешков, манной крупы или гроздей цветной капусты. Наличие кондилом также зависит от иммунитета, так как вирусы могут долгое время не давать о себе знать. Случаются ситуации, когда у полового партнера кондиломы появились быстро, а у партнерши — намного позже.
Инкубационный период у вируса длительный — от нескольких дней до полугода, он иногда присутствует в латентной форме, но в силу каких-либо факторов может появиться обострение данного вируса, его активная репликация. Поэтому кондиломы иногда могут сами регрессировать (исчезать).
Очень велик процент людей, являющихся носителями ВПЧ. В разных изданиях указано разное количество типов вируса, существующих на данный момент (от 140 до 600). Достоверно выявлены два типа вируса, влияющие на канцерогенез шейки матки, — 16 и 18 типы. Вирусы типов 6 и 11 обусловливают появление остроконечных кондилом.
Какие существуют стадии рака матки?
Для того чтобы выбрать правильное лечение, необходимо знать особенности опухоли и степень ее развития. Для этого новообразования классифицируют.
Рак шейки матки развивается из железистых и эпителиальных клеток. На основе этого опухоли разделяют по морфологическим признакам:
· Аденокарцинома – возникает из клеток желез, которые находятся в шейке матки.
· Плоскоклеточный рак – возникает из мутировавших клеток плоского эпителия. Эта форма встречается наиболее часто.
В зависимости от размера опухоли, ее распространения, наличия метастазов и состояния лимфатических узлов, врач определяет стадию рака шейки матки. Каждая стадия имеет несколько подстадий, которые означаются римскими цифрами и буквами.
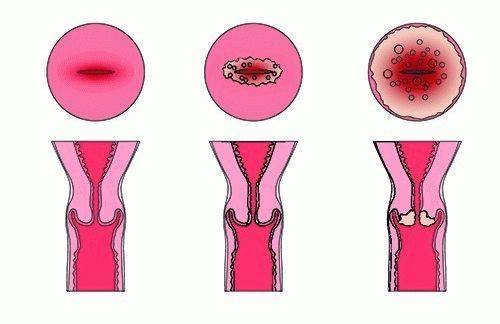
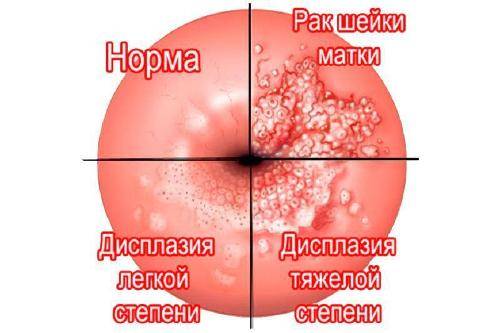
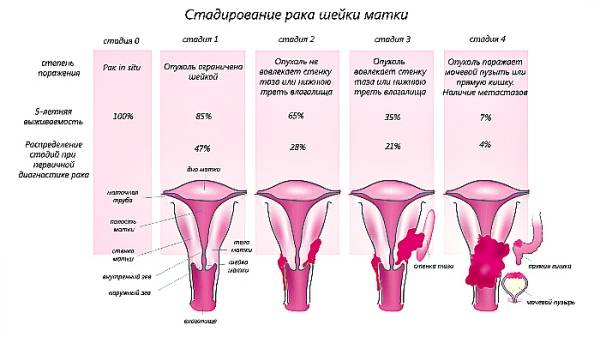
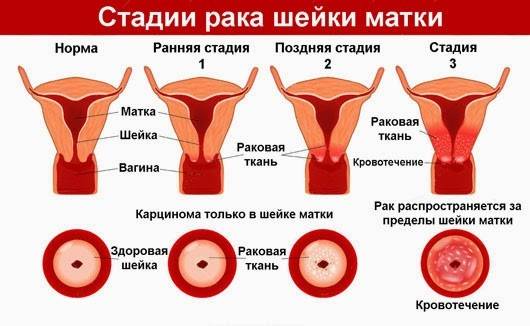
Стадия 0
Раковые клетки выявлены только на поверхности канала шейки матки. Они не проникают в глубокие слои. Это состояние еще называют цервикальной интраэпителиальной неоплазией.
Поставить диагноз и начать лечение помогает мазок на онкоцитологию (ПАП-тест) и биопсия. Для проведения биопсии берут маленький участок слизистой с измененного участка и исследуют в лаборатории.
Стадия I
Раковые клетки прорастают вглубь тканей шейки матки, но опухоль не выходит за пределы органа.
· IA – опухоль маленького размера от 0,5 до 7 мм. На лимфатические узлы и другие органы не распространяется.
· IB – опухоль можно заметить невооруженным глазом. Она в диаметре от 7 мм до 4 см и проникает вглубь шейки матки более чем на 5 мм. На лимфоузлы и соседние органы не распространяется.
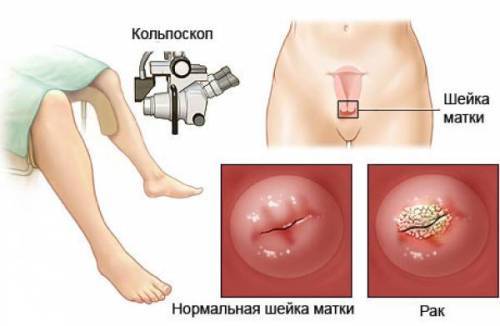
Если мазок на онкоцитологию показал, что у женщины на слизистой шейки матки есть измененные (атипичные) клетки железистого эпителия, то назначают диагностическое обследование. Для диагностики используют: колькоскопию с биопсией. Колькоскоп – аппарат, который позволяет рассмотреть влагалище и шейку матки при многократном увеличении. Одновременно врач берет образец клеток (крошечный участок слизистой) для анализа под микроскопом. Это очень точный метод, который безошибочно определяет наличие рака.
Стадия II
Опухоль выходит за границы шейки и тела матки, но еще не обнаруживается в нижних отделах влагалища и на стенках малого таза.
· IIA – опухоль около 4 см в диаметре, но не выходит в околоматочное пространство. Она может поражать верхние отделы влагалища. В ближних лимфатических узлах и отдаленных органах раковых клеток нет.
· IIВ – опухоль поражает ткани околоматочного пространства (параметрий). Лимфоузлы и соседние органы не заражены.
Для диагностики используют колькоскоп и берут образец клеток слизистой для биопсии. С помощью биопсийных щипцов врач срезает 0,5 см ткани с влагалищной части шейки матки. Для исследования слизистой в глубине цервикального канала делают диагностическое выскабливание с помощью кюретки. Также врач прощупывает все ближние лимфоузлы и определяет увеличены ли они. Это может говорить о наличии метастазов опухоли.
Стадия III
Опухоль поражает нижнюю часть влагалища и обнаруживается на стенках таза. Она может достигать любых размеров. Новообразование пережимает мочеточники и мешает выведению мочи из почек в мочевой пузырь. Отдаленные лимфоузлы и органы не поражены раковыми клетками.
· IIIA – опухоль поразила нижнюю треть влагалища, но стенки малого таза чистые.
· IIIB – опухоль обнаруживается на стенках таза и нарушает проходимость мочеточников. Лимфатические узлы и отдаленные органы не поражены раком. К этой же подстадии относят случаи, когда метастазы есть в ближайших лимфатических узлах.
Диагностика в этой стадии заключается в колькоскопии и клиновидной биопсии. Эта процедура позволяет взять образец клеток из глубоких слоев шейки матки. Дополнительно назначается исследование с помощью эндоскопа мочевого пузыря и прямой кишки. Оно помогает определить есть ли там метастазы. Для исследования отдаленных органов используют рентген и компьютерную томографию (КТ).
Стадия IV
Опухоль распространяется далеко за пределы шейки матки. Метастазы обнаруживаются в любых органах и лимфоузлах.
· IVA – опухоль распространилась на прямую кишку и мочевой пузырь, которые окружают матку. Она не затрагивает ближайшие лимфоузлы или органы расположенные далеко от шейки матки.
· IVB – опухоль обнаруживается в отдаленных органах: печени, легких.
Для того чтобы диагностировать к какому типу относится опухоль проводят биопсию. Для выявления метастазов в отдаленных органах используют магнитно-резонансную томографию (МРТ).
Вирус папилломы человека: лечение
Вирусы не лечатся, и конкретного лечения по поводу ВПЧ не существует. Мы лечим уже последствия инфицирования. Всегда обязательно рекомендуем профилактику:
- использование презервативов, хотя и они не могут полностью обезопасить от вируса;
- уменьшение количества сексуальных партнеров (но, опять же, можно заразиться и от одного постоянного партнера);
- лечение воспалительных заболеваний, инфекций;
- спорт;
- вакцинацию, которую, кстати, проводят у нас в «ОН КЛИНИК».
По поводу вакцинации хочу отметить, что она не является заменой цервикального скрининга, стопроцентным предостережением то ВПЧ, а также не освобождает от цитологических исследований.
Вакцинации подлежат девочки в одних странах от 9, в других — от 12 до 15, а иногда и до 26 лет. Считается, что лучше всего провести вакцинацию от вируса у девочек, которые еще не начали половую жизнь, и у них нет выявленных форм вируса папилломы. Само цитологическое исследование нужно проходить ежегодно, но подход в разных странах различный. Где-то считается, что начинать проводить его нужно после первого полового контакта, где-то — с 21 до 25 лет и далее проходить цитологические скрининги.
Перед вакцинацией не нужно проходить никаких подготовительных обследований, так как она производится неживым вирусом. Эту вакцину можно вводить всем женщинам, даже страдающим хроническими заболеваниями, онкозаболеваниями и иммунодефицитом.
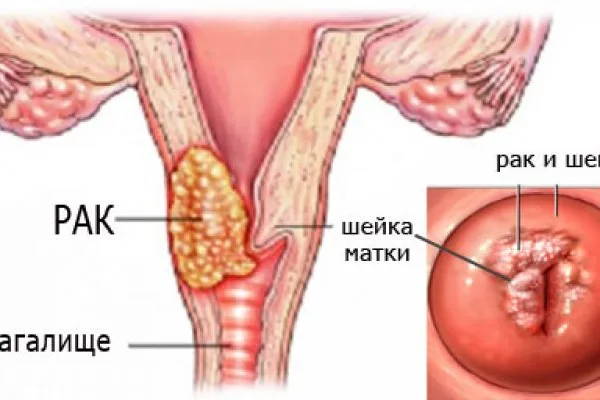
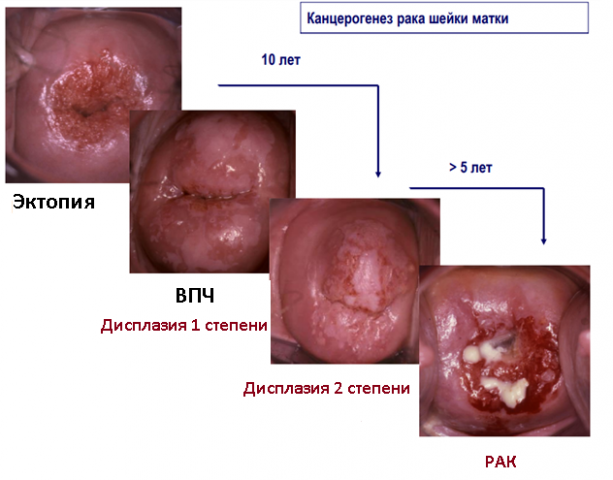
Рак шейки матки и ВПЧ
Вирусы папилломы способны привести к раку шейки матки. Данное заболевание провоцирует патоген, который ответственен за разрастание раковых клеток. Типы ВПЧ 16 и 18 первоначально вызывают предраковое состояние. Если обнаружить нарушение на данном этапе, то можно приостановить развитие болезни. К сожалению, так происходит редко. На начальном этапе рак шейки матки практически никак себя не выдает. Уже на более поздних сроках заподозрить проблему женщинам удается по таким симптомам:
- Возникновение необоснованных кровотечений, которые наблюдаются после полового акта или непосредственно во время секса;
- Болезненные ощущения в области таза, нижних конечностей и спины;
- Постоянно ощущение сильной усталости;
- Потеря аппетита и, как следствие, сильное похудение;
- Появление выделений с плохим запахом.
При таких симптомах увеличивается степень риска того, что ВПЧ все же вызвало развитие онкологии. Вероятность обнаружения рака будет очень высокой.
Иногда инфекции ВПЧ самостоятельно ликвидируются. Но мало кому удается добиться такого исхода. Обычно у женщин вирус протекает в хронической форме. В таких условиях вполне могут зародиться раковые клетки. Если у зараженной отсутствуют проблемы в работе иммунной системы, то болезнь может протекать в течение не менее 15 лет. Когда у женщины ослабленный иммунитет, то рак переходит в запущенную стадию развития всего за 5-10 лет.
Причины того, что клетки патогена ВПЧ попали в женский организм, бывают разными. В интересах зараженной выявить и начать лечить болезнь на ранней стадии развития. В противном случае ей будет грозить РШМ. А всему виной разросшиеся папилломы, вызывающие рак. Особенно не стоит пренебрегать регулярными визита к врачу девушкам и женщинам, которые рано начали половую жизнь, часто вступают в интимную связь с малознакомыми мужчинами и имеют ослабленный иммунитет.
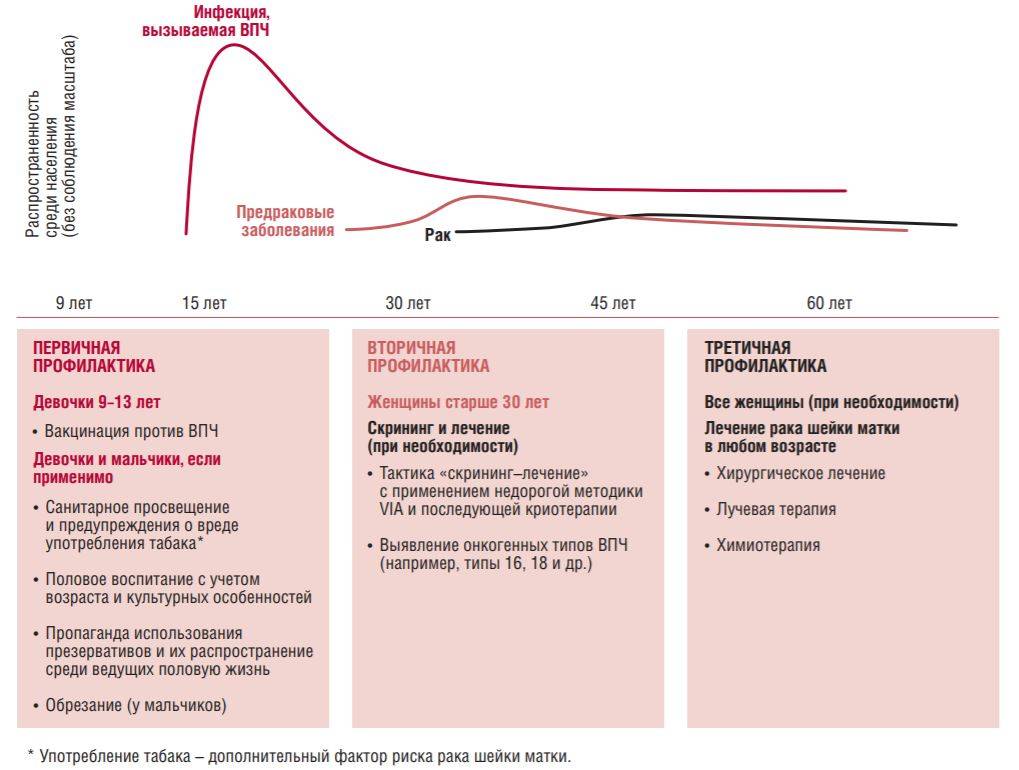
Рак шейки матки – одно из часто встречаемых заболеваний, которое диагностируют у женщин. Чтобы его распознать на ранней стадии, потребуется проведение скрининговых программ. Они помогают в 80% случаев избежать серьезных осложнений, в том числе и летального исхода.

Доказано, что папилломавирус провоцирует рак шейки матки
Скрининг на рак шейки матки
Скринингом принято называть исследование в виде теста, который определяет рак или предраковое состояние. Диагностика в большинстве случаев выявляет онкологию. Дополнительно требуется проведение анализов, предоставляющих информацию о штамме, которым вызван злокачественный процесс.
Медики рекомендуют проходить скрининг всем женщинам, начиная с 30 лет. Это одна из немногих возможностей своевременно выявить патоген, который вызывает рак.
Каждая женщина хотя бы раз в жизни должна пройти данный тест. Если результаты исследования покажут наличие онкологических клеток, которые еще не успели достаточно разрастись, то у пациентки будет реальный шанс излечиться от рака. Если окажется, что болезнь запущена, потребуются радикальные методы терапии. В такой ситуации не обойтись без химиотерапии и прочих процедур, которые уничтожают раковые клетки.
Не нужно забывать регулярно посещать кабинет гинеколога для профилактического осмотра внутренних половых органов. Это нужно делать не реже 1 раза в год. Дополнительно потребуется сдавать анализы, целью которых является выявление патогена в организме.
Постоянное прохождение скрининга дает возможность убедиться в отсутствии патологических изменений в половых органах, которые однажды могут привести к раку.

Рак развивается годами. Регулярные визиты к гинекологу позволят диагностировать его на ранних стадиях
Вакцинация
Предотвратить развитие онкологических заболеваний, к которым приводит вирус папилломы человека, помогает вакцинация. Существует 2 основных вакцины, которые предупреждают заражение ВПЧ типа 16 и 18. А ведь именно они являются наиболее опасными для здоровья и жизни.
Защита человеческого организма от штаммов с высокой онкогенной активностью обеспечивается своевременно введенной вакциной.
Иммунизация рекомендована женщинам и мужчинам, которые не были заражены вирусной инфекцией. Это обязательное условие. Вот почему медики советуют проходить вакцинацию до начала интимной жизни, пока вероятность заболевания вирусом минимальная.
Если привиться от ВПЧ решили молодые женщины, которые уже живут половой жизнью, то они все равно рискуют столкнуться с раковыми заболеваниями, так как уже могут быть заражены патогеном.
Диагностика
Современные методы диагностики позволяют выявить рак даже в самом начале патологического процесса. Для этого используются все доступные методики. К ним относятся:
ВИЗУАЛЬНОЕ ОБСЛЕДОВАНИЕ. Любое изменение эндометрия гинеколог может обнаружить при осмотре. Как выглядит при визуальном осмотре опухоль шейки матки, зависит от стадии его развития. Врача также насторожит любое предраковое или фоновое заболевание, наличие изменений, свидетельствующих об инфекционных или вирусных заболеваниях и т.д. Результат визуального обследования на зеркалах и сбор анамнеза дает доктору основание для назначения ряда анализов, способных выявить онкологию даже на нулевой стадии.
ПРЕВЕНТИВНАЯ ДИАГНОСТИКА. Раннему выявлению способствует назначение анализов, способных определять новообразование на шейке матки в начале его развития. Речь идет о скрининге и реакции на онкомаркеры. Наличие в крови специфического антигена (онкомаркер дает положительный результат) позволяет определять как первичную опухоль, так и рецидив болезни. Скрининг делается по особой методике – тест Папаниколау. Этот мазок можно назначать любой женщине с 21 года (раньше – если прошло 3 года с начала сексуальной жизни) и вплоть до 70 лет, вне зависимости от того, есть ли визуально видимые патологические изменения или нет. Тест на РШМ позволяет выявить дисплазию и атипические клетки. Результат этих обследований (желательно регулярных) позволяет определять состояние шейки матки и дает основание для дальнейшей, более углубленной диагностики в случае выявления патологии.
ЛАБОРАТОРНЫЕ МЕТОДЫ. Назначается ряд анализов крови (общий, биохимия), мочи, обязательно проводится анализы, позволяющие обнаружить вирусные (ВПЧ и др.), инфекционные и венерологические заболевания (ВИЧ и пр.).
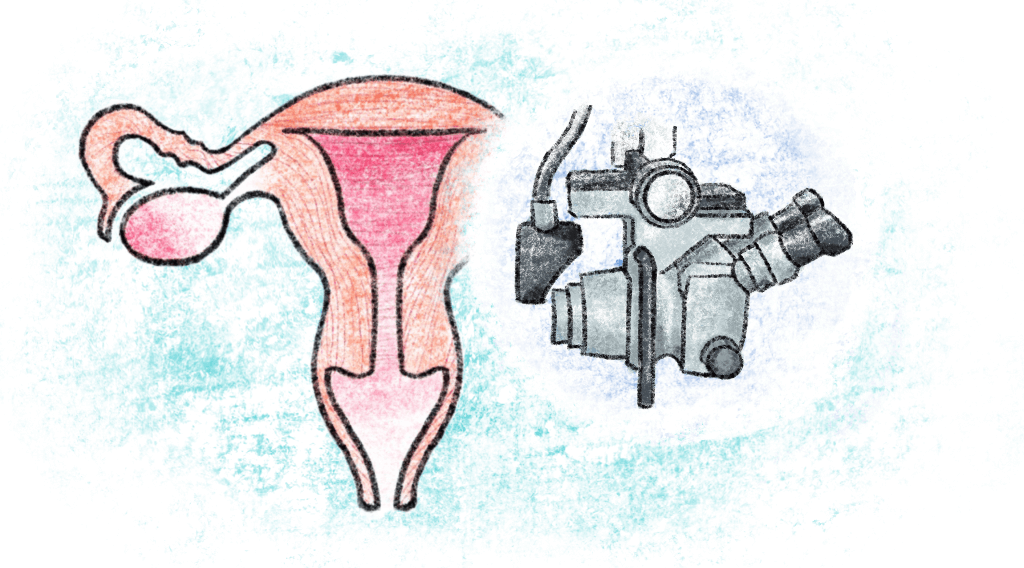
КОЛЬПОСКОПИЯ. Методика визуального осмотра с помощью специального прибора, который, по сути, представляет собой вагинальный микроскоп. Многократное увеличение обследуемой зоны позволяет определить состояние органов, результаты кольпоскопического исследования позволяют максимально точно диагностировать раковую опухоль шейки матки (стадия, локализация, степень распространения и т.д.).
ЦИТОЛОГИЯ И ГИСТОЛОГИЯ. При подозрении на рак делается забор материала с последующим исследованием. Мазки, соскобы и биопсия помогают выявить изменения на клеточном уровне и точно поставить диагноз.
УЗИ. Можно ли увидеть злокачественное образование шейки матки в результате ультразвукового исследования? Да, если речь идет не о начальных, а о более поздних стадиях болезни. Незначительные изменения в структуре шейки матки ЭХО-ответ практически не меняют, поэтому поверхностный способ аппаратного обследования используют при необходимости уточнить клиническую картину уже развитого онкологического процесса. Виден ли рак на УЗИ в таких случаях? Да, но речь идет не о самой опухоли, а об изменении в лимфоузлах. Для детализации на ранних стадиях лучше использовать аппарат с трансвагинальным датчиком. Трансвагинальное обследование с помощью ультразвуковых волн показывает довольно точную картину, особенно, если ее дополнить допплерографией.
МРТ и КТ
Оба метода (магнитно-резонансная томография и компьютерная томография) позволяют визуализировать клиническую картину довольно точно, причем они фиксируют не только патологию шейки матки, но и патологическое изменение лимфоузлов, что важно для определения объема и степени распространения онкологического процесса.
Для понимания полной клинической картины на поздних стадиях (как перерожденные клетки распространились по организму) дополнительно назначается рентген грудной клетки, цисто- и ректоскопия, экскреторная урография, сцинтиграфия костей и лимфография. Все эти методы способны установить степень распространения онкологии в организме пациентки. Но для раннего обнаружения они не используются.
Народные средства для профилактики
Есть некоторые травы, которые, как известно, положительно влияют на шейку матки и иммунную систему.
Профилактика рака матки заключается в применении народных средств, а именно лекарственных целебных растений:
- Куркума и ее основной активный компонент – противораковая специя с огромным количеством ощутимых преимуществ для здоровья, включая ее способность индуцировать гибель раковых клеток и предотвращать цирроз. Специя предотвращает причинные факторы, участвующие в развитии рака, включая повреждение ДНК, хроническое воспаление, нарушение клеток. Куркума является мощным противораковым продуктом, который блокирует развитие рака различными путями. Хотя точная профилактика рака от куркумы официально не установлена, исследования, в которых участвовали пациенты с диагнозом рака, показали, что дозы куркумы (3,6 г) индуцируют параптоз; целенаправленное уничтожение митохондрий раковых клеток; нарушение цикла раковых клеток; раковая клеточная регуляция; развитие стволовых клеток.
- Экстракты из зеленого чая могут быть полезны для лечения предраковых состояний шейки матки, что потенциально может остановить прогрессирование заболевания. Полифенолы представляют собой соединения в зеленом чае,ответственные за его противоопухолевые эффекты.
- Корень астрагала. Эта трава улучшает иммунную систему. Астрагал действует по тем же самым путям, которые являются мишенью многих препаратов для химиотерапии.
- Ресвератрол, виноградное семя.Ресвератрол представляет собой диетический полифенол, полученный из винограда, ягод, арахиса и других растительных источников. Противораковое свойство ресвератрола подтверждается его способностью ингибировать пролиферацию широкого спектра опухолевых клеток человека. Виноград и продукты на основе винограда являются отличными источниками различных противоопухолевых средств, и их регулярное потребление предотвратит развитие всевозможных опухолей.
- Розмарин. Травы и специи из-за их биологически активных компонентов способны снизить риск развития рака через антимикробную, антиоксидантную и противоопухолевую активность.Значительные данные свидетельствуют о том, что экстракты розмарина или его изолированные компоненты могут замедлять химически индуцированные раковые заболевания.
- Орегано. Трава обладает антибактериальными, а также противовоспалительными свойствами и способствует клеточной гибели, что делает ее мощной противораковой травой; но что действительно интересно, это может быть особенно эффективным против рака предстательной железы и может даже стать частью лечения этого заболевания.
- Снежный гриб.Научные исследования показали, что такие слизи, как полисахариды, обнаруженные в снежном грибе, подобны ключам на рецепторы на определенных иммунных клетках. Это увеличивает продуцирование интерферона и интерлейкина-2, двух важных химических реакций иммунной системы и стимулирует выработку макрофагов, зародышевых бактерий. Снежный грибок увеличивает активность клеток естественного киллера и повышает эффективность антител.
РШМ и беременность
Взаимосвязь РШМ с возможностью иметь детей в дальнейшем:
- беременность после онкологии шейки матки возможна только при условии, что во время лечения была сохранена детородная функция. В таких случаях после выздоровления необходимо минимум два года избегать зачатия, регулярно проверяться у гинеколога, чтобы удостовериться в отсутствии рецидива. Организм пациентки обычно полностью восстанавливается, зачатие происходит чаще всего естественным образом, но она входит в группу риска. Естественное изменение гормонального фона беременной может спровоцировать новый этап развития онкологии. Кроме того, риск невынашивания (самопроизвольного аборта) увеличивается и остается вплоть до родов. Естественные роды запрещаются, к концу срока назначается кесарево сечение. Дополнительным риском будет повышенный процент перинатальной смертности у детей, рожденных от перенесшей РМШ матери.
- можно ли забеременеть при раке ШМ? Да, такая вероятность существует. Зафиксированы случаи, когда онкология была выявлена уже после зачатия. Дальнейшие действия зависят от особенностей онкологического процесса:
- нулевая стадия: в 1 триместре – рекомендуется прерывание беременности и проведение конизации. Во 2 и 3 триместре – беременность оставляется, женщина находится под постоянным контролем, при активации онкопроцесса вопрос решается в соответствии с клинической картиной. Если беременность и роды прошли успешно, через 3 месяца после рождения ребенка делают конизацию;
- 1 стадия: решение принимается на основании клинической картины, возможно как вынашивание ребенка с дальнейшем лечением по стандартной схеме, так и немедленное прерывание беременности с удалением детородных органов;
- 2 стадия: прерывание беременности неизбежно, в первом и втором триместре делают аборт, в третьем – кесарево сечение. Лечение после операции – по схеме, соответствующей клинической картине;
- 3 и 4 стадии – случаев беременности на этом этапе развития онкологии практически не зафиксировано, тактика аналогична предыдущему случаю.
Метастазирование
Распространение раковых клеток возможно по лимфатическим путям, кровеносным сосудам и по брюшине.
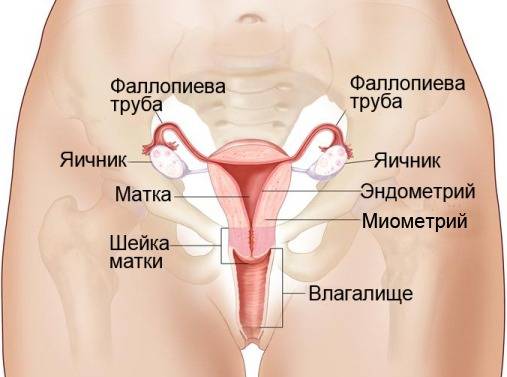
Лимфогенное метастазирование осуществляется в ближайшие (регионарные) лимфоузлы таза. При ранней стадии и высокой дифференцировке (G1-G2) вероятность поражения лимфоузлов не превышает 1%. Если раковые клетки проникают в миометрий, риск метастазирования увеличивается до 6%. Если опухоль поражает большую площадь, проникает глубоко в маточную стенку или распространяется на шейку – метастазы в лимфоузлах обнаруживаются у 25% больных.
Гематогенное метастазирование возникает позднее. По кровеносным сосудам опухолевые клетки попадают в легкие, кости и печень.
Имплантационные метастазы возникают на брюшине и сальнике при прорастании наружного слоя матки и поражении маточных труб.