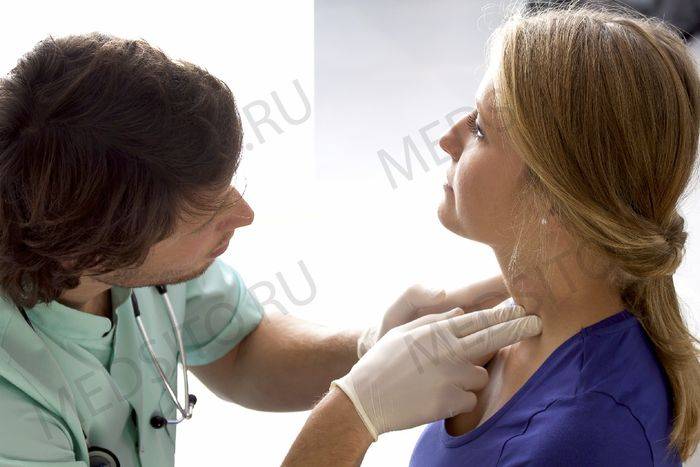
Причины воспаления лимфоузлов
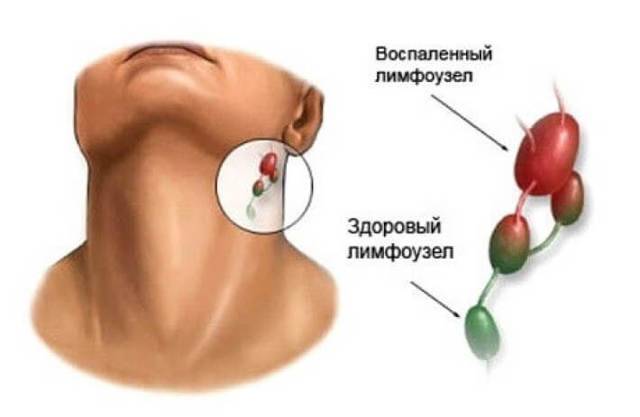
У здорового человека движение лимфатической жидкости происходит свободно по всей системе. Так как лимфатический узел является защитником организма человека от инфекции, любое изменение его структуры или нарушение функций говорит о развитии локального или массового воспалительного процесса.
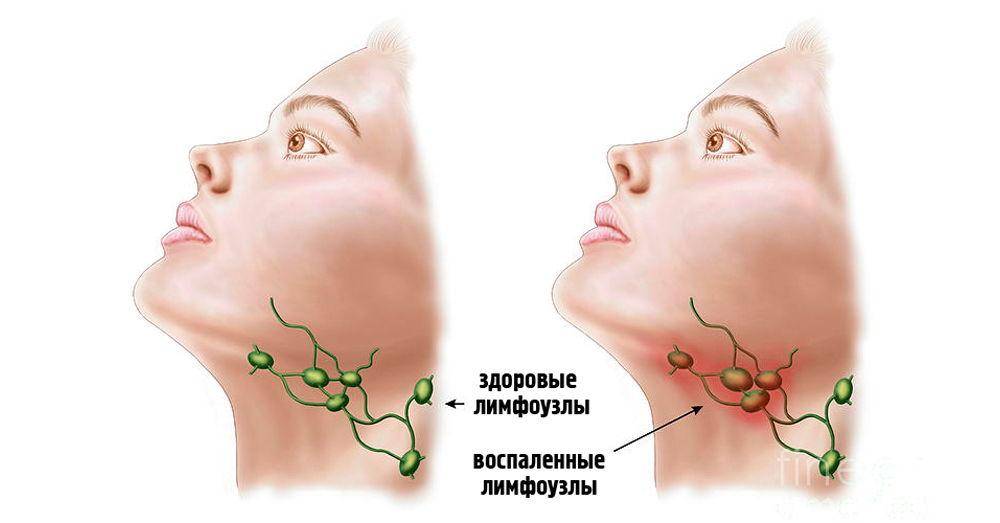
При нарушениях в организме лимфа густеет и скапливается в узлах вместе с иммунными клетками, происходит увеличение лимфоузлов.
Внедрившийся в организм патогенный агент может быть возбудителем специфической инфекции, инвазии паразитов, вирусного заболевания, воспаления желез. В любом случае процесс изменений в лимфатической структуре один и тот же. Поэтому все виды инфекционных болезней, так или иначе, провоцируют изменения работы лимфатической системы.
Длительное использование антибиотиков или противогрибковых препаратов может спровоцировать генерализованную форму воспаления. У больных, имеющих ВИЧ или СПИД, лимфаденопатия может проявиться на любой стадии болезни. Воспалительный процесс может быть вызван самим вирусом, являться самостоятельным заболеванием или выступать симптомом какого-нибудь другого недуга.
Количество увеличенных лимфоузлов и их сочетание у больных, имеющих ВИЧ или СПИД разнообразно. Это могут быть группы узлов, расположенных в зоне слюнных желез, на шее или под мышками.
Лечение заболевания

На ранних стадиях воспаления лимфатических узлов достаточно медикаментозного лечения, для повышения иммунитета
Если причиной лимфаденопатии является ВИЧ, то проводить терапию в отношении лимфатических узлов не имеет смысла. Осуществляется лечение инфекции, вызванной вирусом иммунодефицита. Современная медицина предлагает три направления:
- антиретровирусная терапия;
- восстановление и укрепление иммунитета;
- симптоматическая терапия.
Если иммунная система очень сильно подавлена, то возникают различные сопутствующие заболевания. Их лечение проводится по стандартным методам.
Терапия антиретровирусная
Такой метод является основным в борьбе с ВИЧ-инфекцией и может устранить и лимфаденопатию. Используются следующие группы препаратов:
- нуклеозидные ингибиторы обратной транскриптазы (Зидовудин, Ламивудин и др.);
- ненуклеозидные ингибиторы обратной транскриптазы (Невирапин, Делавирдин и др.);
- ингибиторы протеазы (Атазанавир, Ампренавир и пр.).
Следует осознавать, что ни один препарат не способен вылечить от ВИЧ- инфекции. Медикаменты данных групп способны снизить скорость размножения и распространения в организме клеток вируса. Это, в свою очередь, положительно отражается на общем состоянии и самочувствии больного.
Медикаментозная терапия в данном случае имеет свои положительные и отрицательные стороны. Среди преимуществ следует выделить:
- продление жизни, улучшение её качества;
- стабильное самочувствие пациента без ярко выраженной симптоматики болезни;
- снижение опасности развития вторичных заболеваний;
- уменьшение риска передачи инфекции.
Недостатки медикаментозной АРВТ-терапии:
- необходимость постоянно принимать лекарства;
- препараты очень токсичны, что повышает риск развития побочных эффектов;
- менее токсичные аналоги имеют чрезмерно завышенные цены;
- из-за развития у вируса устойчивости к лекарственному средству препараты необходимо регулярно менять.
Повышение иммунитета

Необходимо вести правильный образ жизни и принимать витаминные комплексы для повышения иммунитета
Вторым обязательным пунктом является укрепление иммунных сил организма. Терапия самих лимфоузлов назначается в зависимости от того, где воспаляются лимфоузлы при ВИЧ. Это осуществляется следующими методами:
- прием иммуномодулирующих средств;
- нормализация образа жизни (отказ от алкоголя, курения, вредных привычек);
- составление полноценного рациона питания;
- ежедневные умеренные занятия физкультурой;
- регулярные прогулки;
- прием витаминов и минеральных комплексов;
- использование методик народной медицины (травяные отвары, настои).
Увеличение и воспаление лимфоузлов при ВИЧ могут лечить местно (мазями) или же посредством хирургического вмешательства. Последний вариант возможен только в крайних случаях, когда узлы мешают нормальной жизнедеятельности больного.
Профилактика повторного воспаления
Повторное воспаление лимфатических узлов может возникнуть при любом ослаблении иммунитета. Поэтому меры предотвращения увеличения лимфоузлов при ВИЧ должны быть направлены на поддержание иммунных сил организма.
Если у больного имеются хронические заболевания воспалительного характера, то им следует уделить особое внимание. К примеру, при хроническом цистите рекомендуется не перемерзать, держать ноги в тепле, а в сезон обострения можно прибегнуть к профилактическим рецептам народной медицины
Осложнения и профилактика ВИЧ
Несвоевременное обнаружение симптомов, определение причин и проведение лечения увеличения лимфоузлов при СПИДе, быстрее всего, приведет к последующему развитию осложнений и усугубит течение ВИЧ.Для удобства восприятия информации сведения, касательно основных заболеваний и применяемых лекарственных средств, сведем в таблицу:
| Вид заболевания | Применяемые препараты |
| Инфекционная лимфоаденопатия | Противоинфекционная терапия с применением антибиотиков |
| Туберкулез | Сильнодействующие антибиотики (Изониазид, Циклосерин, Амикацин) |
| Онкология | Стандартная лучевая терапия и полихимиотерапия |
Опыт многих лет доказывает, что одним из ключевых моментов в профилактике СПИДа является санитарно-информационная работа. Людям необходимо четко понимать, как возможно заразиться вирусом иммунодефицита и быть знакомыми с симптомами СПИДа, которые могут стать поводом обращения к врачу (увеличение лимфоузлов, константное повышение температуры тела, утомляемость и пр.).
Борьба с наркоманией и проституцией идет бок о бок с профилактическими мероприятия.Существует категория граждан, которой рекомендуется регулярно проходить обследование на наличие ВИЧ-инфекции:
- доноры крови;
- женщины на ранних стадиях беременности;
- люди, которым неоднократно проводили переливание крови;
- пациенты, у которых наблюдаются клинические симптомы СПИДа;
- представители с рецидивирующим опоясывающим герпесом.
Использование одноразовых шприцов, иголок при медицинских манипуляциях позволяет избежать заражения вирусом. Индивидуальные средства защиты, которые можно увидеть в любых заведениях здравоохранения, помогут защитить лечащего врача.Если произошел контакт с кровью или другой биологической жидкостью человека, у которого подтверждена ВИЧ-инфекция, следует:
- промыть место контакта мыльным раствором;
- пройти профилактику в виде приема антиретровирусных препаратов в течение 5-ти недель;
- оформить регистрацию случая связи с носителем ВИЧ-инфекции.
Каждый человек должен самостоятельно отвечать за профилактику СПИДа. При появлении повышенной температуры тела, беспричинного увеличения лимфоузлов, следует незамедлительно обратиться в медицинское учреждение.Опыт показывает, что болезнь всегда легче предупредить, чем потом лечить, поэтому в любой жизненной ситуации не стоит забывать о несложных мерах безопасности, которые могут спасти жизнь.
Source: medsito.ru
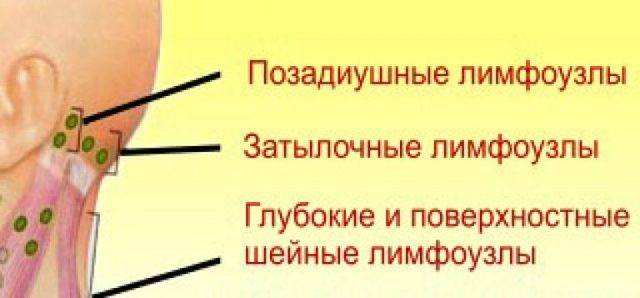
Общие сведения о лимфоузлах
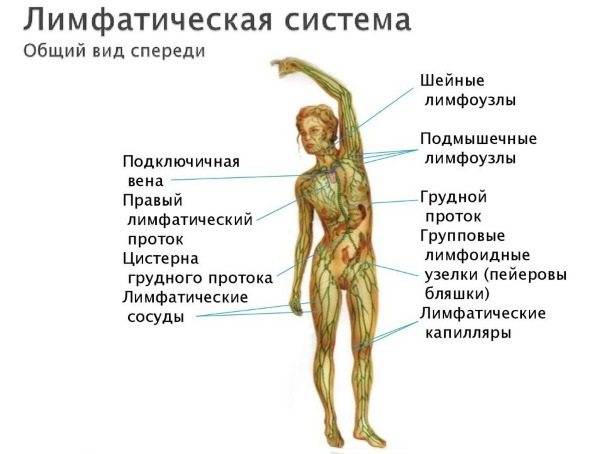
В нашем организме лимфатическая система выполняет дренажную и иммунную функции. По лимфатическим сосудам осуществляется циркуляция жидкости и белых кровяных телец – лейкоцитов.
Лимфоузлы – это образования из лимфатической ткани, расположенные по ходу лимфатических сосудов. Здесь осуществляется дифференциация иммунных клеток и очистка лимфы от патологического материала (чужеродная ДНК, бактерии, вирусы). Они располагаются группами вокруг внутренних органов и больших групп мышц.
Оценивая состояние лимфоузлов человека, можно заподозрить развитие инфекционного или опухолевого процесса в организме. Также важный диагностический критерий при ВИЧ – болят ли лимфоузлы у человека.
Увеличение лимфатических узлов и ВИЧ
Увеличение лимфоузлов часто встречается у людей с ВИЧ, и даже есть популярный миф, что это специфический «симптом» именно ВИЧ-инфекции, что совершенно неверно. О том, что такое лимфоаденопатия, и с чем она может быть связана, рассказывается в этой статье американского специалиста Марка Кичоки.
Увеличенные лимфоузлы и ВИЧ
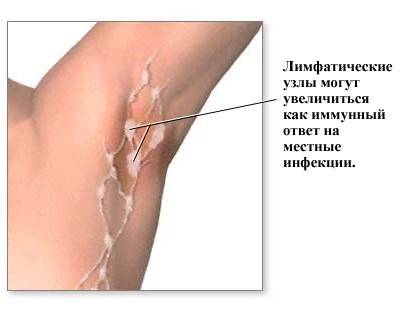
У очень многих людей с ВИЧ, независимо от стадии заболевания, наблюдается лимфоаденопатия, то есть опухание лимфоузлов. Лимфоузлы находятся в подмышечных впадинах, в паху, на шее, на груди и на животе. У ВИЧ-положительных людей опухание лимфоузлов обычно вызвано самим ВИЧ, но причиной также может быть множество других инфекций и заболеваний, в том числе очень серьезных. Вот краткие факты о лимфоаденопатии.
Лимфоузлы — это маленькие, величиной не больше фасоли, органы иммунной системы. Они в большом количестве присутствуют по всему телу, являясь частью лимфатической системы. Лимфа — это жидкость, которая как бы собирает чужеродные вещества по всему организму и относит их к лимфоузлам. Сами лимфоузлы — это естественные фильтры организма, в которых сосредоточено огромное количество клеток иммунной системы — лимфоцитов. Цель лимфоцитов — избавиться от чужеродных веществ и микроорганизмов (вирусов, бактерий), которые переносятся в лимфоузлы вместе с лимфой.
Что вызывает увеличение лимфоузлов?
В норме лимфа свободно протекает сквозь лимфоузлы, но иногда она начинает накапливаться в них, вместе с растущим числом клеток иммунной системы. В результате лимфоузел опухает, иногда увеличиваясь во много раз. Для опухания лимфоузлов есть несколько возможных причин.
Каковы симптомы лимфоаденопатии?
Очевидно, что увеличенные лимфоузлы — это симптом лимфоаденопатии. Но также у этого состояния есть и другие симптомы. К ее симптомам относятся:
Можно ли лечить лимфоаденопатию?
Если есть подозрение на увеличение лимфоузлов, нужно в первую очередь обратиться к врачу. Только врач может с точностью сказать, действительно ли это увеличение лимфоузлов или нет
Но если врач подтвердил, что это лимфоаденопатия, можно ли вылечить это состояние? В первую очередь, очень важно определить причину увеличения лимфоузлов. Есть ли у пациента лимфома? Или это воспаление самих лимфоузлов? Или это реакция на вирусную инфекцию? Лечение зависит от причины, и обычно эффективно решает эту проблему
Варианты могут быть следующими:
Если вам кажется, что вы обнаружили опухание лимфоузлов подмышками, в паху или на шее — немедленно обратитесь к врачу, чтобы он мог определить причину и назначить лечение, если необходимо.
www.eurolab.ua
Лимфаденопатия
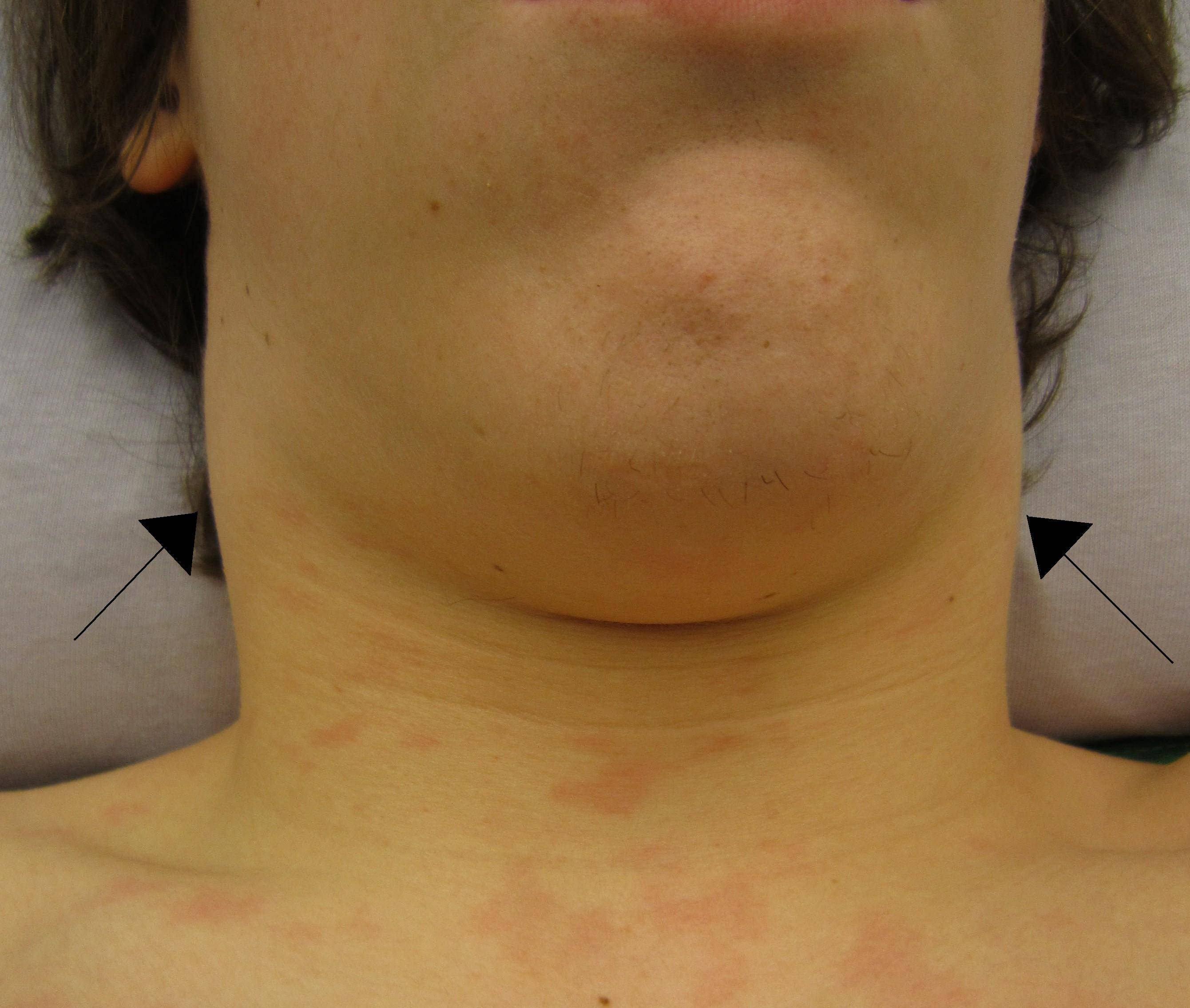
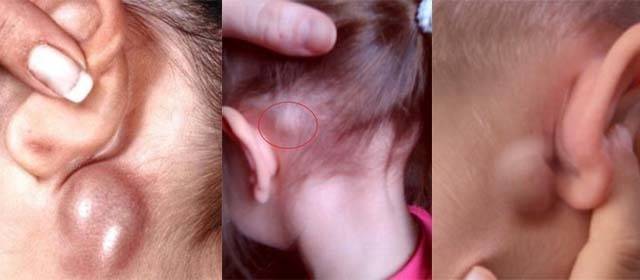
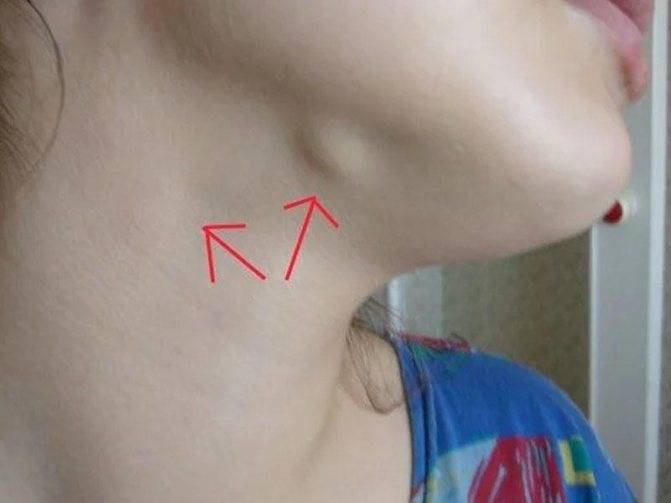
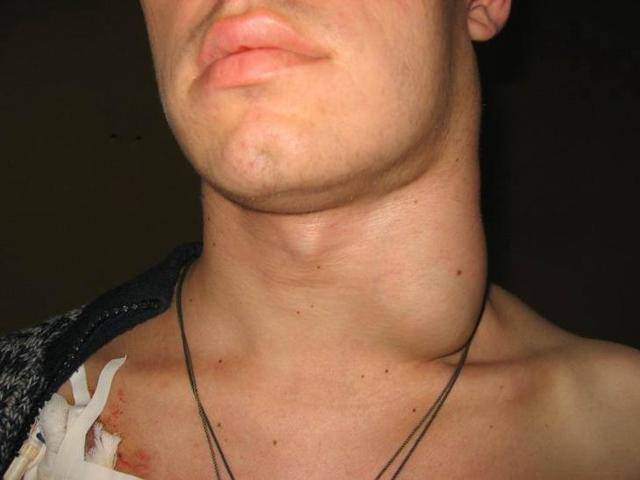
Увеличение лимфоузлов характерно для всех стадий развития ВИЧ (СПИД). На ранних этапах проявлений симптомов это обычно стает единственным заметным проявлением заболевания. При пальпации пораженных лимфоузлов заметно, что они увеличены, но мягкие, подвижные и не спаянные с окружающими тканями. Они могут быть болезненными или же нет.
При обнаружении одного такого лимфоузла стоит изучить все группы узлов на теле, так как чаще всего таких очагов обнаруживается несколько. Если наблюдается стойкое и длительное (3 и более месяца) увеличение нескольких групп лимфоузлов, то есть показания для сдачи крови на выявление антител к ретровирусу иммунодефицита человека.
Если увеличенные лимфоузлы отмечаются болезненностью, то имеет место воспалительный процесс – лимфаденит. Узлы начинают воспаляться из-за присоединения вторичной бактериальной инфекции, с возбудителями которой ослабленный вирусом иммунитет не в силах справиться.
Симптоматика и терапия
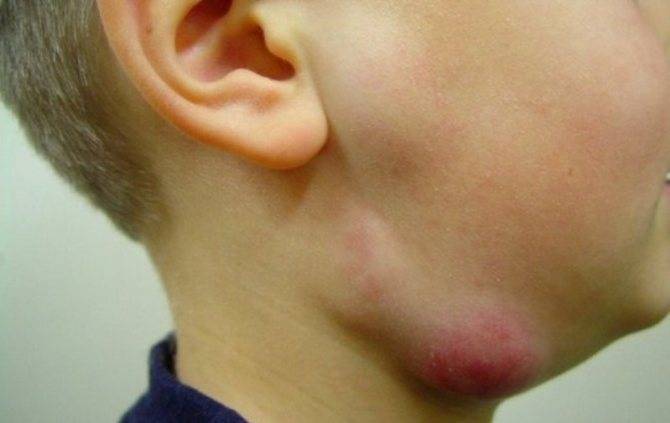
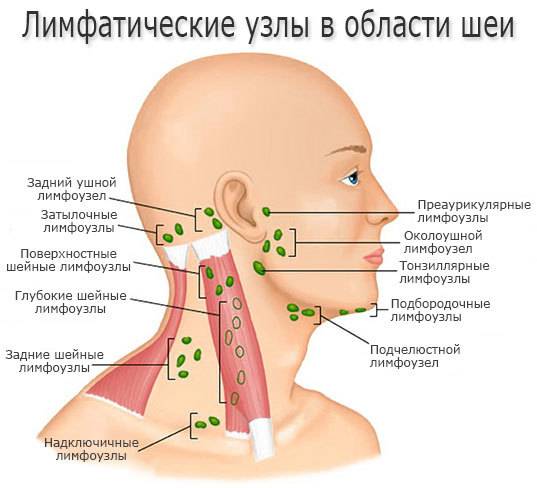
После попадания вируса иммунодефицита в организм сначала опухают лимфоузлы верхней части тела:
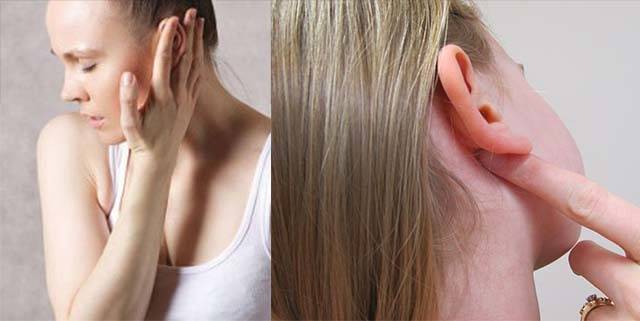
- под челюстью;
- в районе шеи за ушами, около ушей;
- затылочные;
- в зоне ключиц;
- подмышечные.
Но встречаются случаи, когда увеличение органов лимфасистемы начинается и с нижней половины в области паха, бедер, под коленями.
При увеличении узлов в двух и более местах и сохранении патологии в течение 4-х месяцев необходимо пройти обследование на заражение ВИЧ-инфекцией. Размер опухших органов может составлять 1-2 см в поперечнике, а иногда и еще больше. Они хорошо видны невооруженным глазом, плотность умеренная, с рядом расположенной тканью не соединяются. В тяжелых случаях сливаются в целые группы.
На первых порах болезненность отсутствует или бывает незначительной. Возникают неприятные ощущения при появлении вторичного бактериального заражения. Иногда может повышаться до высоких значений температура тела, ухудшаться общее состояние, воспаляться и отекать эпидермис над узлами.
Распространенная лимфаденопатия длится обычно от нескольких месяцев и может продолжаться до 10 лет, периодически усиливаясь и ослабевая. Так образуются онкологические патологии и бактериальный лимфаденит. Если установлено, что заболевание является ответом иммунитета на проникновение в организм ВИЧ, а другие причины отсутствуют, то проводится симптоматическая терапия. Затягивать и заниматься самолечением очень опасно. Увеличенные лимфоузлы могут со временем гноиться, и тогда единственным способом устранения неприятных симптомов станет хирургическое вмешательство по вскрытию гнойника.
Совершенно избавиться от ВИЧ-инфекции на сегодняшнем этапе развития медицина не в состоянии, но помочь больному определенно может. Лечение заключается в проведении антиретровирусной терапии. Комплекс мер дает существенный результат в противодействии распространению вируса и увеличению лимфоузлов. Современные исследователи выяснили, что ВИЧ имеет положительный заряд, а Т-лимфоциты — отрицательный. При изменении позитивного потенциала вируса на негативный он не сможет проникнуть через иммунный барьер
Большие затруднения возникают при лечении детей в возрасте до двух лет из-за продолжительности курса и появления ряда побочных эффектов.
Source: doktorsovetuet.ru
Диагностика и лечение лимфаденопатии
В случае когда у больного наблюдается стойкая лимфоаденопатия (3 месяца и более) и нет возможности найти причину данного явления, стоит всерьез поразмыслить о вероятности заражения ВИЧ. Первым этапом проводят анамнез у потенциального больного и выясняют, имели ли место случайные половые связи, переливания крови, оперативные вмешательства, искусственное оплодотворение. Диагностика и лечение лимфоаденопатии всегда начинается с лабораторных исследований. Для этого функционируют специальные лаборатории. При получении положительного результата проводят повторные анализы. Если и второй тест определяет присутствие в крови антител к ВИЧ, то диагноз подтверждается. Когда причиной лимфоаденопатии становится сама ВИЧ-инфекция, непосредственное лечение лимфоузлов не проводят – осуществляется терапия основного недуга в следующих направлениях:
- антиретровирусная терапия;
- повышение иммунитета.
В случаях, когда клетки иммунной системы ослаблены, возможно развитие дополнительных заболеваний, лечение которых проводят стандартными методами.
Антиретровирусная терапия
Данная терапия выступает основным способом лечения ВИЧ.
Выделяют следующие группы используемых препаратов:
- нуклеозидные ингибиторы обратной транскриптазы – Абакавир, Ставудин, Фосфазид;
- ненуклеозидные ингибиторы обратной транскриптазы – Делавирдин, Рилпивирин;
- ингибиторы протеазы – Ампренавир, Дарунавир, Фосампренавир.
Следует помнить, что медикаменты данной группы не способны вылечить от ВИЧ-инфекции или защитить от заражения. Лекарственные средства только снижают способность клеток вируса размножаться, что способствует повышению уровня жизни человека и улучшению общего самочувствия.
Применение специальных лекарственных средств для терапии инфицированного пациента имеет свои плюсы и минусы.
В числе преимуществ:
- продление жизни больного;
- поддержание стабильного качества жизни без симптомов заболевания;
- улучшение условий жизни;
- предупреждение развития вторичного протекания заболевания;
- снижение риска передачи инфекции.
Недостатки же сводятся к следующим характеристикам:
- постоянный прием препаратов;
- высокая токсичность препаратов с риском развития побочных эффектов:
- завышенная стоимость лекарственных средств, особенно препаратов с меньшей токсичностью;
- необходимость регулярной смены антиретровирусных средств из-за развития у вируса устойчивости к терапии.
Факт! Антиретровирусная терапия позволяет повысить продолжительность жизни пациента. В настоящий момент известны случаи, когда ВИЧ-инфицированные доживали до глубокой старости.
Повышение иммунитета
Следующим шагом в лечении ВИЧ является повышение иммунитета за счет:
- применения иммунных препаратов, таких как Имунофар, Циклоферон и др.;
- нормализации режима дня;
- умеренной физической нагрузки;
- отказа от вредных привычек;
- регулярных прогулок на свежем воздухе;
- сбалансированного питания;
- применения витаминно-минеральных комплексов;
- средств народной медицины с использованием отваров целебных трав.
В отношении увеличенных (воспаленных) лимфоузлов не исключено назначение противовоспалительных мазей местного применения, а также хирургического вмешательства. Удаление лимфоузлов производится в крайних случаях, когда они сильно мешают пациенту в повседневной жизни.
Как заражаются ВИЧ
Чаще всего заражение происходит во время традиционного незащищенного полового контакта с носителем инфекции. В сперме и влагалищных выделениях ретровирус (возбудитель ВИЧ) чувствует себя как нельзя лучше и накапливается там во множестве. При наличии других венерических заболеваний заражение происходит гораздо быстрее. Существует высокий риск заразиться и у гомосексуалистов, так как при анальном проникновении есть риск сильной травматизации поверхности слизистой прямой кишки. В этом случае именно пассивный партнер гораздо быстрее получает ВИЧ-инфекцию. Нередко заражаются люди ВИЧ в среде наркоманов при совместном использовании грязного шприца.
Даже новорожденные дети могут заразиться от больной матери во время вынашивания или при кормлении грудью. И последний способ инфицирования ВИЧ — в больничных условиях при переливании крови, взятой у больного человека. В этом случае существует хоть и небольшая, но вероятность заражения и медперсонала. Нельзя заразиться ВИЧ при: рукопожатиях, объятиях и поцелуях, кашле и чихании, совместном с больным приеме пищи, посещении общественных бань, саун и бассейнов.
Почему поражаются лимфатические узлы при ВИЧ?
Увеличенные лимфатические узлы при ВИЧ являются прямым следствием генерализированной лимфаденопатии (множественное опухание лимфоузлов), характерной для тяжелой инфекции. Такая связь обусловлена назначением лимфатической системы, так как она является составной частью иммунного механизма. Патология может сопровождаться вторичными инфекционными и неопластическими процессами. Воспалительные симптомы заболевания лимфы при ВИЧ могут протекать на протяжении многих лет, ничем себя больше не проявляя. При остром процессе недуг развивается скоротечно и переходит в начальную стадию СПИДа.
Явление лимфаденопатии при ВИЧ-инфекции
Подавляющее большинство заболевших неизбежно сталкиваются с этим симптомом. Почему происходит набухание именно лимфоузлов? Потому что это орган лимфатической системы, жилище иммунных клеток-лимфоцитов, которые во множестве располагаются в теле человека.
Их цель: фильтрация организма на предмет бактерий и вирусов и препятствование его инфицирования с помощью лимфы, которая приносит чужеродные тела в лимфоузлы. Поэтому абсолютно логично, что при попадании в тело человека этого ретровируса первыми сигнализируют об опасности скопления иммунных клеток.
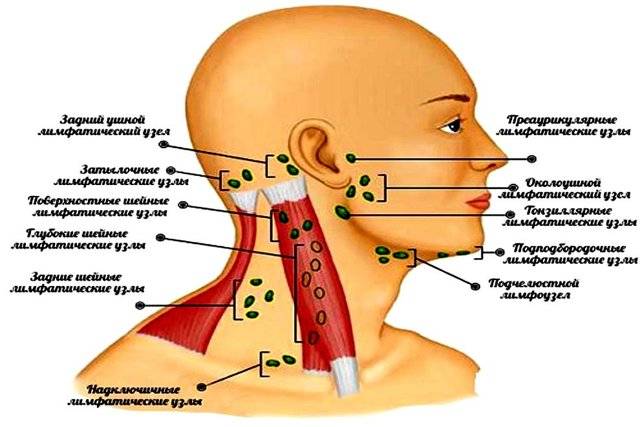
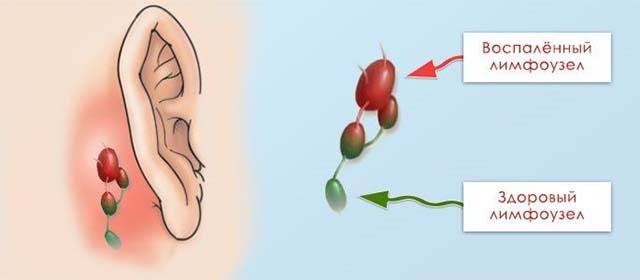
Количество и размер увеличенных лимфоузлов может быть разным: как единичным, так и тотальным. Но как правило, воспаляются те, которые находятся выше пояса:
- шейные;
- подключичные;
- надключичные;
- подчелюстные;
- заушные и околоушные;
- подбородочные;
- затылочные;
- подмышечные.
Иногда процесс проходит генерализованно, поэтому вместе с другими могут воспалиться:
- паховые;
- бедренные;
- подколенные узлы.
Довольно точным признаком может стать воспаление нескольких групп лимфоузлов, расположенных выше поясничной зоны. Например, шейных и подмышечных или надключичных скоплений, причем такое состояние может длиться свыше трех месяцев.
Так как увеличение лимфатических узлов происходит и при ряде других тяжелых заболеваний, то специалист должен исключить их возможность, проведя дифференцирующее обследование больного.
Стоит обратить внимание, что обычно лимфатическая система реагирует на место внедрения инфекции, поэтому в случае болезней горла часто припухают шейные лимфоузлы, во время заболевания сифилисом — паховые, а вот ВИЧ поражает организм в целом, что и является причиной множественного увеличения лимфоузлов
Ассоциированный СПИД
Через определенный период времени генерализованная лимфоаденопатия из-за инфекции ВИЧ, преобразуется в ассоциированный СПИД. Эта стадия имеет отличительные особенности:
- недомогание
- сильные головные боли
- боль в суставах и мышцах
- кашель
- повышенная потливость
- слабость
- резкое снижение веса тела
- постоянное расстройство пищеварительной системы
Кроме этого у больного наблюдается изменения в клетках крови. Такая реакция в конечном итоге превращает ее в непригодное для жизни организма состояние.
Распространенные методы диагностики, терапии и профилактики
Если появились подозрения на наличие незначительных уплотнений лимфоузлов, необходимо обратиться к врачу и провести специальную диагностику. Именно она станет определяющим фактором в назначении курса лечения. Наиболее прогрессивным способом нахождения антител является иммуноферментная методика. Но ее необходимо применять после полугода, как произошло заражение организма.
Факторами применения иммуноферментного диагностирования являются:
- случайная сексуальная связь без средств защиты
- сексуальный контакт насильственным способом
- прямой контакт с зараженной кровью
Современная медицина не имеет на вооружении инструмента, способного полностью остановить развитие разрушающих организм патологий. Но существуют методы, как их затормозить и облегчить страдания больному. Специальная антивирусная терапия способна длительно противодействовать инфекции за счет угнетения вируса. Она значительно тормозит его развитие. Физика такого лечения заключается в изменении положительного потенциала вируса на отрицательный потенциал. Таким образом, он становится способным проникать в Т-образные лимфоциты с минусовым электрическим зарядом. Процесс лечения должен длиться на протяжении всей жизни.
Для защиты от недуга требуется соблюдать несколько несложных правил. Необходимо упорядочить сексуальную жизнь и отказаться от приема наркотиков. Выполнение этих условий значительно снижает степень риска заболеть этим страшным недугом.
Но если случилось заражение вирусом иммунодефицита, то больному не следует отчаиваться. Необходимо помнить, что жизнь на этом не закончилась и нужно бороться с недугом. Больным быть полноценными людьми помогут современные медицинские технологии и здоровый образ жизни.
Признаки и симптомы ВИЧ-инфекции в IIIВ стадии (стадия СПИД)
IIIВ стадия ВИЧ-инфекции представляет развернутую картину СПИДа, характеризующуюся глубоким угнетением иммунной системы и развитием оппортунистических заболеваний, протекающих в тяжелой форме, угрожающие жизни больного.
- Развиваются генерализованные (распространенные) бактериальные, грибковые, паразитарные, протозойные и вирусные заболевания. Из бактериальных инфекций развиваются внелегочный туберкулез, микобактериоз, сальмонеллезная септицемия, бактериальная рецидивирующая пневмония. Из паразитарных заболеваний — изоспориаз и криптоспоридиоз с длительной (более 1-го месяца) диареей. Из грибковых заболеваний — пневмоцистная пневмония, диссеминированный кандидомикоз и гистоплазмоз с внелегочной локализацией, кокцидиомикоз диссеминированный или внелегочный, криптококкоз. Из вирусных заболеваний — цитомегаловирусные инфекции (кроме поражения печени, селезенки и лимфатических узлов, цитомегаловирусный ретинит с потерей зрения), инфекции, обусловленные вирусом простого герпеса с локализацией на коже и слизистых рецидивирующего характера, герпетические эзофагиты, бронхиты и пневмонии. Развиваются новообразования в виде саркомы Капоши и лимфом головного мозга (Беркитта, иммунобластная, первичная ЦНС), рак шейки матки инвазивный. Поражение центральной нервной системы (токсоплазменный энцефалит, прогрессирующая многоочаговая лейкоэнцефалопатия).
- Больного беспокоит длительная лихорадка, отмечается кахексия, в 60% поражаются легкие, желудочно-кишечный тракт, кожные покровы и слизистые оболочки, развивается сепсис. Среди множества клинических форм заболевания особенно тяжело протекает поражение центральной нервной системы (ВИЧ-энцефалопатии) — СПИД-деменция. Развивается неврологическая патология (мононевриты, миелопатии, поражение черепно-мозговых и периферических нервов). Изменяется гормональная функция у женщин (развивается гипогонадизм, нарушается менструальный цикл). Поражаются щитовидная железа и надпочечники. Из-за развившегося синдрома истощения больные почти большую часть времени находятся в постели.
- В период СПИДа количество CD4-лимфоцитов снижается до 200 в 1 мкл. Отмечается анемия, нейтропения, идиопатическая тромбоцитопения. В сыворотке крови отмечается снижение общего белка, повышаются сывороточные глобулины.
Рис. 15. Развернутая картина СПИДа. На фото больные с новообразованиями в виде саркомы Капоши (фото слева) и лимфомы (фото справа).
Рис. 16. Признаки ВИЧ-инфекции у женщин на поздних стадиях ВИЧ. На фото инвазионный рак шейки матки.
Лимфома и злокачественные опухоли
К увеличению лимфоузлов могут присоединиться и другие симптомы:
- зудящая сыпь;
- ночная потливость;
- потеря веса;
- увеличение печени и селезёнки;
- стойкое увеличение температуры до 37-38 градусов.
Всё это может свидетельствовать о возникновении лимфомы – злокачественного образования лимфатических узлов.
При поражении центральной нервной системы могут также присутствовать периодические эпилептические припадки. В редких случаях у ВИЧ-инфицированных может развиваться лимфома головного мозга. При этом больные часто жалуются, что у них сильно болит голова.
В то же время следует понимать, что головная боль при ВИЧ-инфекции не всегда свидетельствует об онкологических процессах. Причиной головной боли могут быть привычные ОРВИ, повышенное или пониженное давление. А могут и более серьёзные нарушения: менингит, поражение нервных волокон, интоксикация при тяжёлых инфекциях, как, например, пневмония. Если головная боль при ВИЧ продолжается дольше нескольких дней, не реагируя на привычные анальгетики, это серьёзный повод обратиться к врачу.
Для точного подтверждения диагноза помимо врачебного осмотра и общего анализа крови проводят биопсию поражённого лимфоузла. А если лимфоузел расположен в местах, недоступных для осмотра, рекомендуется провести лучевую диагностику, например, томографию. Для определения наличия раковых клеток в костномозговой ткани также проводится исследование костного мозга. В некоторых случаях назначаются дополнительные исследования по усмотрению лечащего врача.
Злокачественное перерождение лимфоидной ткани поражает около трети больных ВИЧ. В основном, лимфомы при ВИЧ-инфекции образуются на последней стадии. Но при отказе от приёма назначенных препаратов и сильном снижении иммунитета, лимфома может образоваться раньше.
Лимфома при ВИЧ-инфекции прогрессирует стремительно, давая метастазы. Большинство ВИЧ-инфицированных при лимфоме умирает в течение года, так как преодолеть это заболевание полностью в этой ситуации весьма трудно, а раковые процессы в организме ухудшают эффективность применения антиретровирусной терапии.
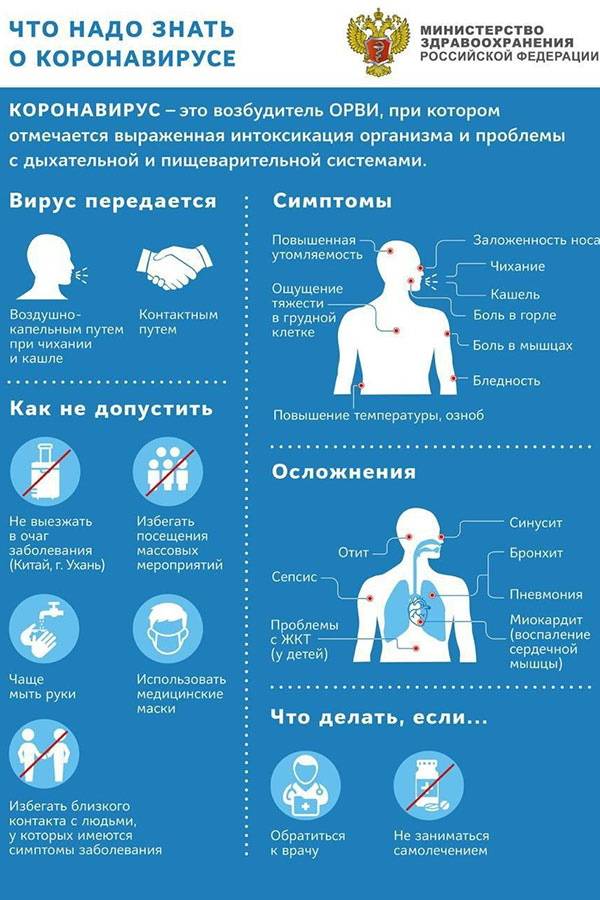
Подробнее о COVID-2019 (штамм SARS-CoV-2)
Геном «китайского» коронавируса имеет невероятное сходство с вирусом SARS-CoV, который в 2002 году вызвал вспышку атипичной пневмонии. Летальность на то время составляла 15%. Штамм вируса SARS-CoV-2 оказался не менее опасным, поскольку эпидемия развивается достаточно быстро и имеется большое число погибших. Смертность достигает 14% и более. Среди детей в возрасте до 9 лет не было зарегистрировано серьёзных случаев.
Коронавирус SARS-CoV-2 представлен особыми молекулами, содержащими одну цепочку РНК, которая окружена липидно-белковой оболочкой. Снаружи патоген имеет своеобразные шипы, которые образуют подобие кроны, используемые для фиксации. Они ошибочно воспринимаются клетками за молекулы, необходимые для метаболизма. По этой причине наблюдается связь с ними, приводящая к беспрепятственному введению РНК в клетку. Новый вирус более заразен, но менее опасен.
При подозрении на заражение коронавирусом SARS-CoV-2 проводится диагностика, в которую включена:
1. Составление эпидемиологического анамнеза.
2. Проведение физикальной диагностики:
- оценка дыхательных путей;
- аускультация, перкуссия лёгких;
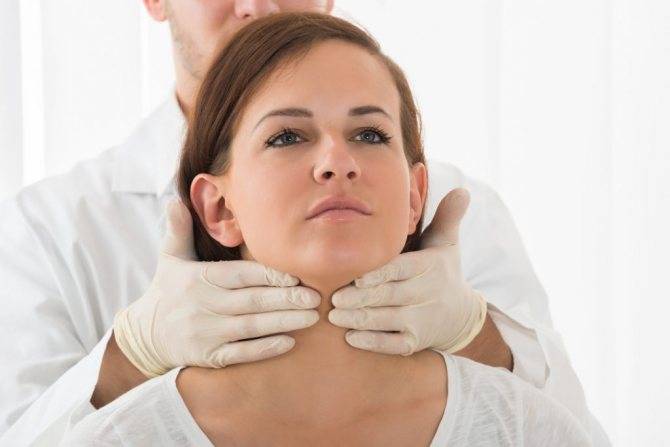
- пальпация лимфоузлов;
- определение размеров органов брюшины;
- измерение температуры тела.
3. Инструментальные исследования:
- электрокардиограмма сердца;
- КТ лёгких (если нет возможности в проведении рентгенографии).
4. Лабораторная диагностика:
- общая – биохимический и ОАК, пульсоксиметрия;
- специфическая – ПЦР для выявления РНК SARS-CoV-2.
Основная симптоматика: высокая температура тела, сухой кашель с выделением небольшого количества мокроты, одышка на 6-8 день, утомляемость и болезненность в мышцах, тяжесть в области грудной клетки. Среди клинических проявлений следует выделить лёгкое ОРВИ, пневмонию (с ОДН или без), ОРДС, сепсис и септический шок.
На основании представленной информации можно сделать вывод, что среди симптомов коронавируса рассматривается воспаление лимфоузлов. Но данный признак характерен не для всех пациентов.
Воспаляются ли лимфоузлы при коронавирусе
Чтобы понять защитные механизмы организма , следует изучить особенности функционирования лимфатических желёз. А также, нужно разобраться в механизмах воздействия вируса на организм.
Лимфа – бесцветная жидкость, омывающая клетки и заполняющая межклеточное пространство. Важнейший элемент иммунной системы состоит из лимфоцитов, которые распознают возбудителя болезни. Протекая через лимфатические узлы, лимфа фильтруется. В них бактерии не только задерживаются, но и уничтожаются.
У здоровых людей лимфатические железы беспрепятственно очищают лимфу. Но если имеет место бактериальная или вирусная атака, то лимфоузлы «переполняются» патогенными веществами, воспаляются и набухают под кожей. В целом увеличенные лимфатические узлы свидетельствуют о развитии воспалительного процесса в близлежащих органах.
Воспаление лимфоузлов при коронавирусе развивается аналогично другим заболеваниям. Глубина ВП (воспалительного процесса) адекватна ИДС (иммуносупрессии). Проникновение любого вирус в организм происходит постепенно:
- Возбудитель попадает на слизистые оболочки с кожи или из внешней среды.
- Вирус встречается иммунными клетками и переносится в близлежащие лимфоузлы с целью выработки иммунного ответа.
- Далее, возбудитель проникает в кровь, откуда достигает печени, потом селезёнки и лёгкие.
Следовательно, поражение лёгких является самой глубокой степенью воспалительного процесса. Речь идёт о неспецифической форме лимфаденита, которая при несвоевременном обращении к врачу может стать причиной развития осложнений.