Контроль излеченности гонореи
После острой гонореи излеченность принято подтверждать двукратным исследованием.
Анализы сдают на 2 и 14 день после окончания антибиотикотерапии.
Если оба «чистые», дальнейшее наблюдение не требуется.
Но при хронической гонококковой инфекции, особенно если лечение проходило тяжело, и терапия была успешной не с первого раза, нужен длительный контроль.
Анализы сдают несколько раз.
Последний раз – через 2-3 месяца после окончания антибиотикотерапии.
Если все результаты показывают отсутствие гонококков, человек считается излечившимся.
Если же бактерии снова обнаружены, требуется дополнительное лечение.
При это используются другие схемы лечения, другие антибиотики.
Их замена может быть произведена эмпирически.
В иных случаях доктор назначает пациенту бактериологический посев.
После того как на питательной среде вырастают гонококки, их проверяют на уровень чувствительности к разным антибактериальным препаратам.
В дальнейшем те из них, которые в наибольшей степени воздействуют на бактерию, будут использоваться в терапевтической схеме.
С высокой вероятностью такое лечение приведёт к полной эрадикации гонококка.
Когда можно проводить диагностику гонореи после антибиотиков
Анализы сдают не только для обнаружения гонококка. Они также необходимы, чтобы после курса терапии проверить, излечился ли пациент.
Критерии излеченности устанавливаются следующим образом:
- врач осматривает больного, проверяет наличие симптомов (клинические критерии излеченности)
- пациент сдает контрольные анализы
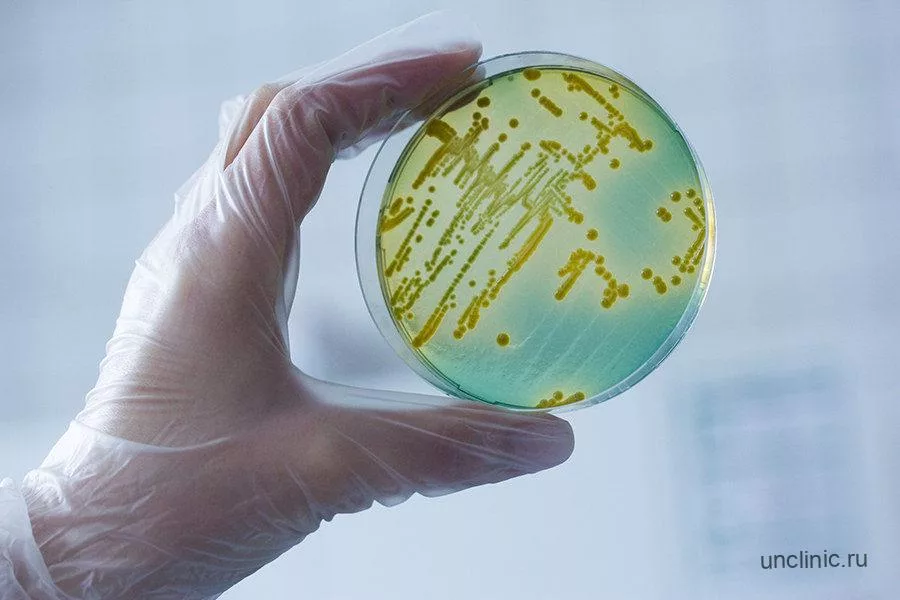
В идеале диагностика гонореи после лечения проводится культуральным методом.

Может также использоваться ПЦР. Контроль осуществляют два раза. Первый раз анализы сдаются на второй день после окончания курса антибиотикотерапии. Ещё раз – через 2 недели. Если сохраняются симптомы урогенитального тракта, обязательно выполняется культуральная диагностика.
Наличие симптомов может говорить о:
- неизлеченной гонорее
- повторном заражении
- воспалительном процессе другой этиологии, в том числе вызванном другими половыми инфекциями
Если в бак посеве снова вырастают гонококки, проводится повторный курс лечения. Препарат выбирается из числа тех, к которым бактерии имеют высокую чувствительность. Эти данные берут из антибиотикограммы.
Симптомы

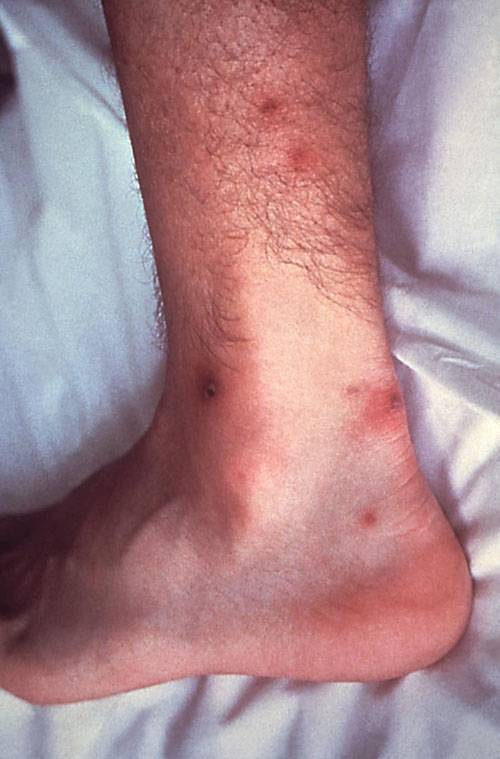
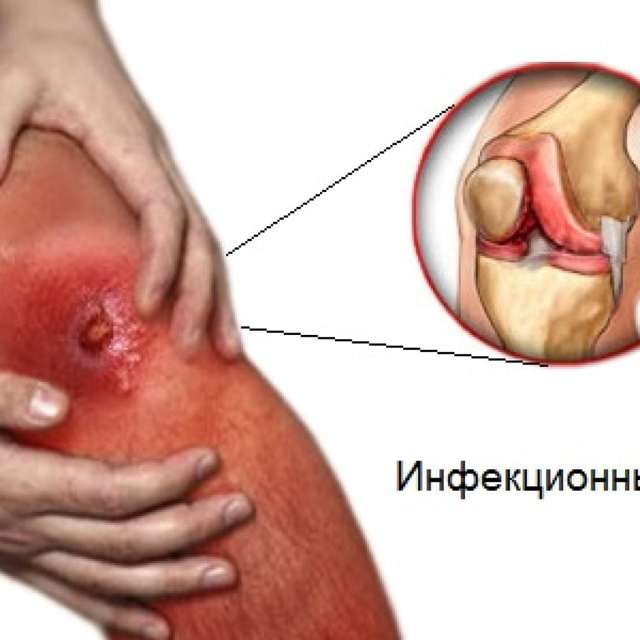
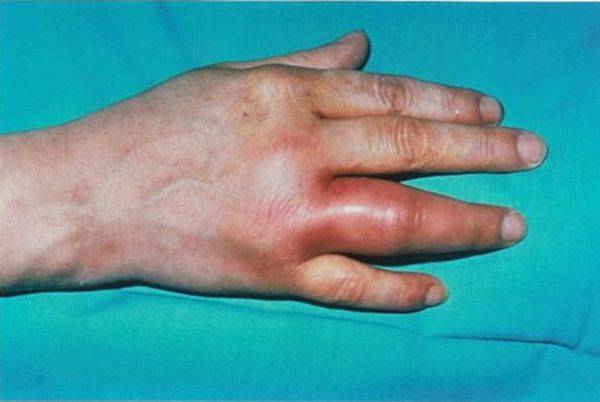
Гонорейный артрит имеет острые симптомы
Обычно гонорейный артрит начинается остро, с проявлением характерных симптомов инфекционного поражения суставных тканей. При этом у женщин воспаление, как правило, начинается в локтевом и лучезапястном суставах, тогда как у мужчин заболевание чаще всего поражает коленные и голеностопные суставные сочленения.
Гонорейный артрит имеет достаточно яркую симптоматику:
- озноб;
- гектическая лихорадка;
- образование отеков и припухлостей;
- покраснение кожи в области больного сустава;
- резкие, сильно выраженные суставные боли.
Болевые точки находятся в местах, где суставные сумки и сухожилия соединяются с костями. Активные движения провоцируют интенсивный болевой синдром. При пассивной активности пораженных конечностей он также беспокоит пациента, но меньше. Боль возникает из-за воспалительного процесса в сухожилиях и связках.
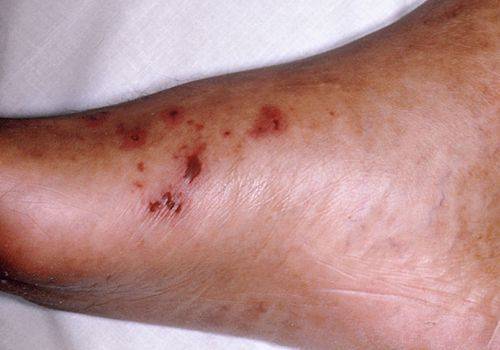
Для гонорейного артрита также характерно быстрое развитие мышечной атрофии и остеопороза. В суставах возникает скованность, их подвижность заметно ограничивается, что приводит к патологическим изменениям в их структуре: происходит разрастание фиброзной ткани, развивается тугоподвижность. Примерно у 50% больных гонорейным артритом в области воспаленных суставов, спины и дистальных отделов конечностей формируются папулы, гнойники и буллезные высыпания в виде пузырей.
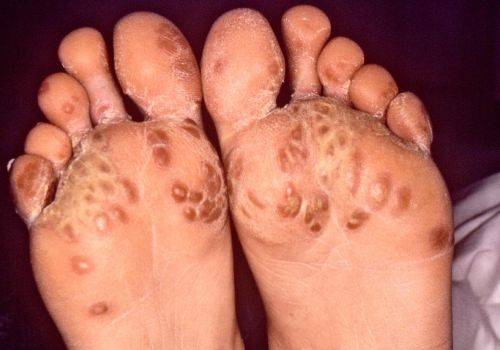
Гонорейный артрит в подавляющем большинстве случаев приводит к формированию «плоской гонорейной стопы». Для этого заболевания характерно затяжное течение – от нескольких месяцев до нескольких лет, с чередованием периодов ремиссии и обострения. Хроническая форма гонорейного артрита проявляется признаками, похожими на симптомы ревматоидного артрита или болезни Бехтерева.
Методы диагностики гонореи
Для выявления гонококковой инфекции используют:
- микроскопию – берут мазок, окрашивают и изучают под микроскопом
- ПЦР – определяют ДНК гонококка в любом биоматериале
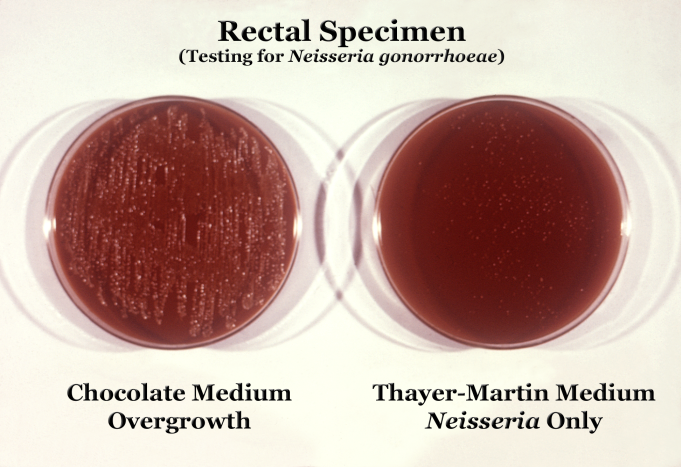
- посев – выращивают колонии гонококков на питательной среде
Показания к обследованию на гонококк:
- симптомы уретрита
- жалобы на обильные выделения из урогенитального тракта
- признаки кольпита или цервицита у женщин
- гонорея у полового партнера
- любые воспалительные заболевания малого таза или ИППП (гонококк часто обнаруживается в месте с другими возбудителями)
- признаки орхоэпидидимита при возрасте мужчины до 40 лет
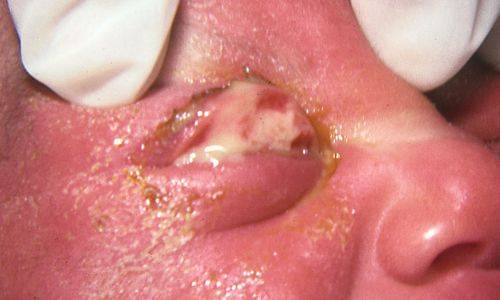
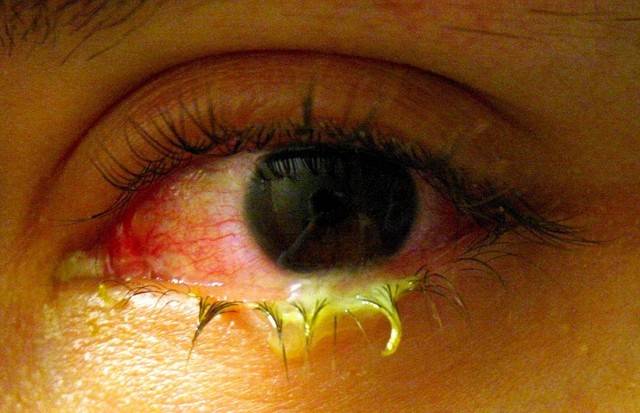
- гнойное воспаление конъюнктивы у недавно родившихся детей
Диагностика гонореи также проводится с целью скрининга.
Она рекомендована таким категориям пациентов:
- смена полового партнера
- наличие нескольких партнеров
- случайный незащищенный половой акт
На гонококк обследуются при бесплодии, в рамках планирования беременности, перед ЭКО или другими вспомогательными репродуктивными технологиями.
Лечение гонорейного орхита и орхоэпидидимита
Нередко возбудитель гонореи вызывает эпидидимит.
Это воспаление придатка яичка.
В патологический процесс у некоторых пациентов вовлекается и само яичко (орхит).
Заболевание развивается через несколько недель или даже месяцев после инфицирования.
Пациент обращается к врачу с жалобами на боли в мошонке.
При этом выделений из уретры к этому времени обычно нет.
Обнаружение гонококка при микроскопическом исследовании уретрального мазка не всегда возможно.
Однако при помощи ПЦР инфекция может быть обнаружена.
Иногда гонококковая инфекция приводит к острому эпидидимиту.
В этом случае возникает сильная боль, повышается температура тела.

Придаток уплотняется, при осмотре отмечается сильный отек.
Лечение проводится цефтриаксоном.
Его назначают по 0,5 граммов, внутримышечно, курсом 1 неделя.
Диагностика анальной гонореи
Если по воспоминаниям пациента признаки гонорейного проктита появились более 60 дней или двух месяцев назад – имеет место хроническая анальная гонорея. Если такой срок от появления первых симптомов еще не прошел – ставится острая стадия инфекции. Такая градация необходима для того, чтоб правильно провести диагностику заболевания и установить тяжесть процесса. Внешние признаки не позволяют определить гонорейную природу воспаления.
У пациентов развивается проктит, причиной которого могут стать многие бактерии и даже вирусы. Поэтому точно установить диагноз можно только с помощью инструментальных и лабораторных методов исследования.
Осмотр при анальной гонорее: визуально и через ректоскоп
Простой визуальный осмотр перианальной области даст минимум информации.
Врач может заметить признаки воспаления ануса.
При хронической анальной гонорее в той области иногда обнаруживаются похожие на кондиломы или полипы разрастания.
Осмотр полости прямой кишки через ректоскоп позволяет обнаружить слизь и гной на ее стенках, отек перианальных складок и их трещины.

По таким признакам гонорейную природу проктита можно только заподозрить. Затем необходимо перейти к другим, более точным методикам.
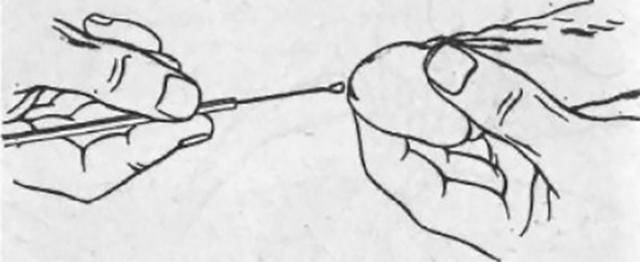
Мазок при анальной гонорее
Мазок – наиболее дешевый, доступный и при этом достаточно точный метод выявления гонококков в прямой кишке. Правда, эта методика связана с одной сложностью: высоким уровнем бактериального обсеменения прямой кишки. Из-за этого образцы просто перенасыщены микроорганизмами.
Разглядеть в микроскопе на таком фоне диплококки гонореи бывает очень сложно.
Для решения проблемы опытные дерматовенерологи особое внимание уделяют методике забора диагностического материала. Алгоритм, на первый взгляд, не сложен:
- В ампулу прямой кишки с помощью резиновой груши заливают 50-80 мл жидкости.
- Промывную воду с комочками слизи и примесями гноя сливают в отдельную стерильную посуду и дают отстояться.
- Из жидкости вылавливают комочки слизи, которые и служат диагностическим материалом для мазка, культурального посева.
Такая методика хороша, но малоприменима в условиях амбулаторного приема.
В кабинете дерматовенеролога применяется намного другой способ сбора мазка.
Забор материала проводится с помощью ректоскопа. Через его просвет в прямую кишку заводят стерильный тампон на палочке. Собирают комочки слизи прямо с воспаленных участков прямой кишки.
Здесь самое главное – аккуратность, чтоб коснуться тампоном только нужного места и не обсеменить ватку другой флорой.
Контакт даже очень мягкого ватного тампона с воспаленной слизистой оболочкой кишки может причинить дискомфорт. Но при профессиональном проведении процедуры, неприятные ощущения минимальны.
Исследовать мазок можно микроскопически, предварительно зафиксировав и окрасив. Точность анализа – около 11%.
Посев при анальной гонорее
Культуральное исследование предоставляет точные данные примерно в 45% случаев. Для этого применяются специальные среды.

К ним подмешаны нейтральные в отношении гонококков антибиотики – полимиксин-М и линкомицин. Эти примеси подавляют рост неспецифической флоры.
После появления роста (требуется около 3-х суток), колонии микроскопируют. Если находят в них характерные диплококки, диагноз считается установленным.
Молекулярно-генетические исследования при гонорее
Полимеразно-цепная реакция (ПЦР) используется не очень широко. Так как культуральный посев и микроскопия предоставляют достаточно диагностической информации. К методу ПЦР прибегают тогда, когда требуется точный ответ за короткое время. Так как для постановки реакции достаточно нескольких часов. Или когда имеет место старая хроническая анальная гонорея.
Которую к тому же пытались лечить нерациональной схемой антибиотиков, народными средствами. Но здесь необходимо учитывать два фактора:
- Доступность диагностики – диагностическое оборудование не дешевое и позволить его себе могут далеко не все лаборатории.
- Необходимость профессионализма при сборе диагностического материала.
ПЦР основана на выявлении даже единичных копий генетического материала гонококков в пробе.
Но для этого необходимо, чтоб возбудители заведомо попали в диагностический образец. А достичь этого может только опытный и квалифицированный врач дерматовенеролог.
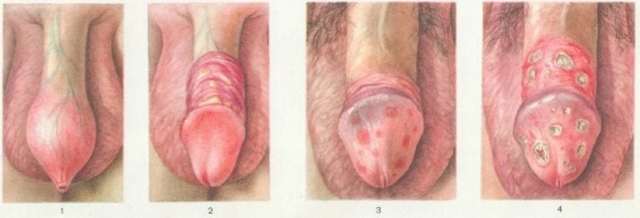
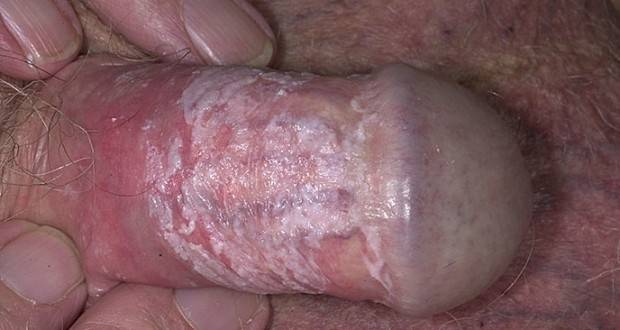
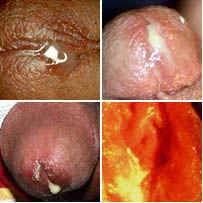
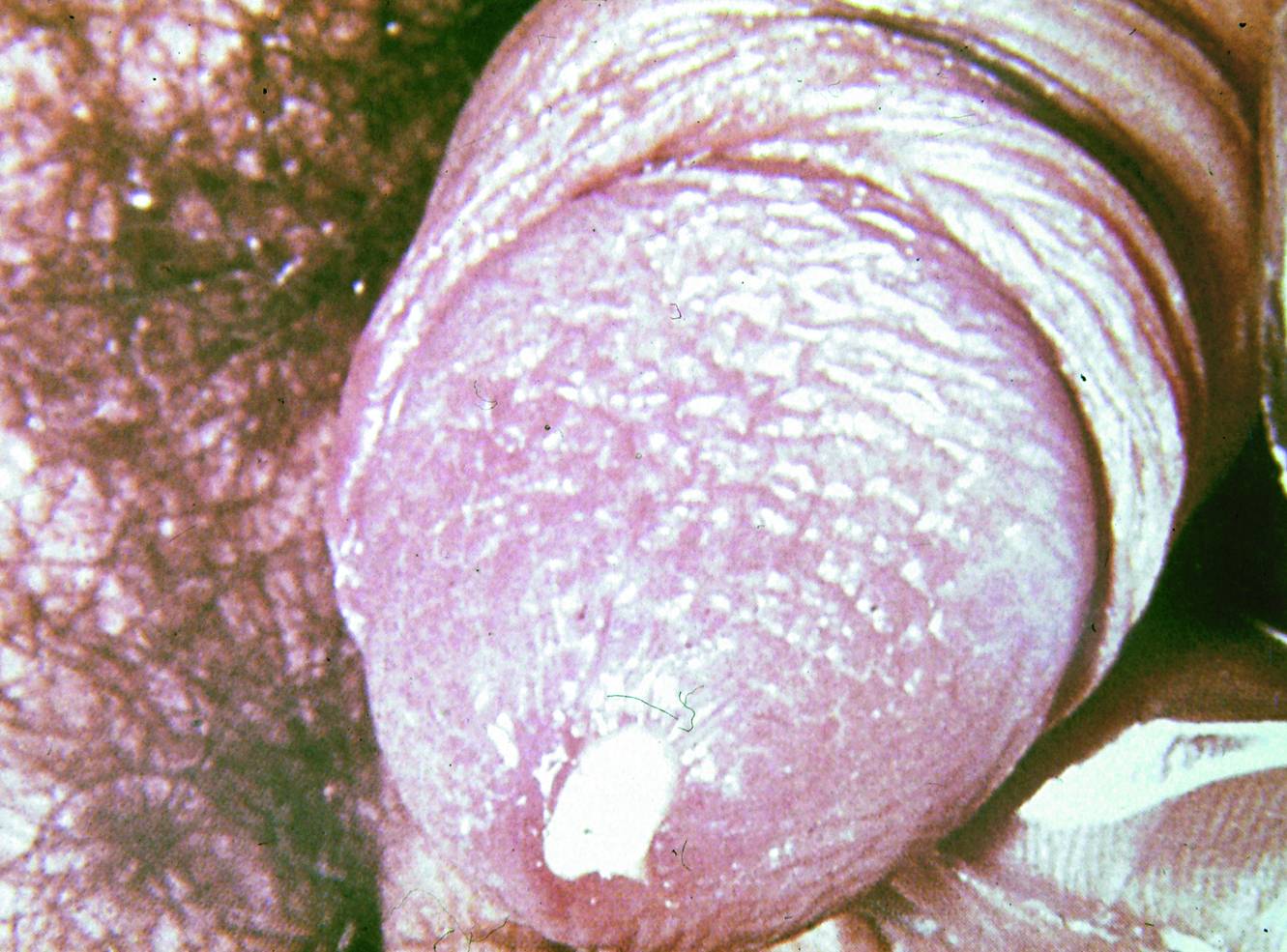
Сопутствующий баланит и баланопостит
У мужчин кроме уретры может воспалиться крайняя плоть и препуций.
Основные возбудители:
- неспецифическая флора
- кандида
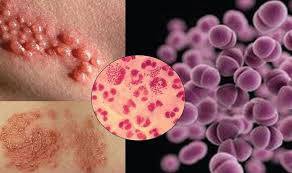
- герпес
- хламидия
Патология может проявляться по-разному.
В основном головка краснеет. На ней появляются налёты.
Возможно формирование трещин или эрозий. Иногда появляются папулы и пустулы.
Головка пениса становится отечной и болезненной при пальпации. При кандидозе она покрыта белой массой.
Она легко снимается. Под налётом может открываться эрозия.
При герпесе наблюдается выраженное покраснение. Формируются пузырьки. В них может быть содержимое прозрачное, гнойное или кровянистое.
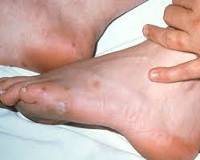
Что такое гонококковый артрит
анальная гонорея
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Гонорейный артрит и гонорейный проктит появляются при инфицировании гонококком. Патоген передается половым путем. Иногда контактно-бытовым, вертикальным.
Патоген из мочеполовой системы с кровяной жидкостью проникает в другие области. Поражает коленный, тазобедренный, голеностопный суставы. В тканях, суставных сумках начинает воспаление.
Осложнения
Без должных лечебных мероприятий гонорейный артрит и гонорейный проктит могут приобрести хронический характер. Если при первой патологии не будет проводиться необходимая терапия, уже спустя пару недель инфекция совсем деформирует сустав. Может возникнуть «плоская гонорейная стопа». Человек становится инвалидом.
Если у беременной женщины имеется ИППП, она может перейти от нее к плоду. Ребенок появится на свет с пораженными суставами кистей, позвоночника.
Симптомы и диагностика артрита
Гонорейный артрит, характерные симптомы:
- лихорадка;
- озноб;
- высокая температура;
- полиартрит;
- возникновение гнойных папул;
- боль в пораженной области;
- затрудненность движений.
При возникновении перечисленной симптоматики нужно обратиться в ревматологию. Специалист назначит следующие обследования:
- микроскопия;
- общий, биохимический анализы крови;
- ПЦР;
- бакпосев;
- биопсия суставной жидкости.
Только после этого назначается терапия.
Лечение и профилактика
Гонококковый артрит подразумевает лечение в стационарных условиях. Терапия предусматривает полный покой. Нужно ограничить нагрузку на тазобедренный, голеностопный, коленный суставы. Лечение любой формы гонококкового артрита производится антибактериальными препаратами.
Чтобы предотвратить возникновение патологии, необходимо избегать беспорядочных половых связей. Не пользоваться чужими вещами. Своевременно лечить сопутствующие заболевания.
Формы
Гонококковая инфекция характеризуется большим разнообразием проявлений. В зависимости от локализации выделяют несколько форм гонореи:
- гонорейный уретрит (гонококковая инфекция нижних отделов мочеполовой системы) с осложнениями и без;
- восходящая гонорея – гонорейный пельвиперитонит и поражение верхних отделов мочеполового тракта (у мужчин встречается крайне редко);
- гонококковая инфекция аноректальной области (гонорейный проктит);
- гонококковый фарингит, тонзиллит и стоматит;
- гонококковая инфекция костно-мышечной системы (гонартрит);
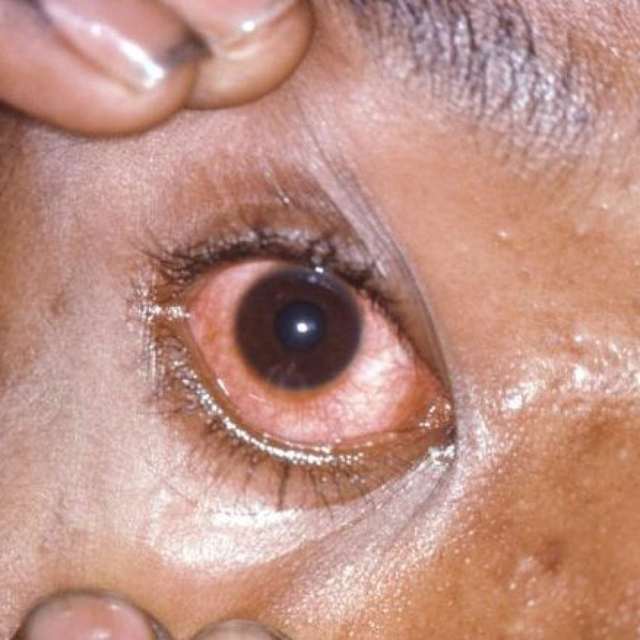
- гонококковая инфекция глаз (бленнорея); и т. д.
Чаще всего гонорея у мужчин протекает в виде уретрита. Инфекция распространяется по всей протяженности мочеполового тракта, захватывая семенные пузырьки, простату, яички и придатки, в тяжелых случаях поражается брюшина.
Гонорейные фарингиты, стоматиты и тонзиллиты возникают в результате заражения при генитально-оральных контактах; гонорейные проктиты чаще встречаются у лиц нетрадиционной сексуальной ориентации. Экстрагенитальные очаги появляются вследствие генерализации инфекционного процесса. Первыми поражаются суставы, реже развивается гонорейный менингит или эндокардит.
В зависимости от длительности течения различают свежую и хроническую гонорею. Свежая гонорея у мужчин диагностируется при манифестации заболевания менее двух месяцев, хроническая форма – при сохранении симптоматики или чередовании обострений с ремиссиями на протяжении двух месяцев и более, а также при неустановленной давности заболевания.
Свежая гонорея, в свою очередь, подразделятся на острую, подострую и торпидную, т. е. стертую или протекающую бессимптомно. При хронической форме заболевания гонококки часто образуют L-формы, частично утратившие антигенные свойства и оттого малочувствительные к лечению. При инфицировании штаммами гонококка, вырабатывающими р-лактамазу, развиваются атипичные формы гонореи, устойчивые к антибиотикам бета-лактамного ряда. Также известны случаи гонококконосительства, когда способность к распространению инфекции не сопровождается развитием патологических процессов в организме носителя.
Лечение
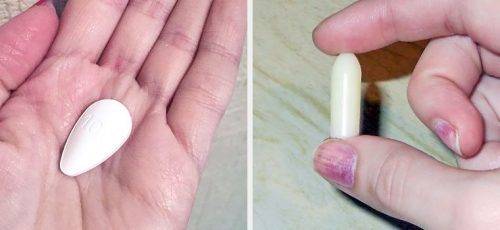
Лечение гонореи, поразившей лишь нижние отделы мочеполовых путей (уретру, влагалище и вульву, шейку матки), проводят с помощью однократного введения антибиотиков, чаще всего цефалоспоринов или фторхинолонов.
Лечение гонореи Цефтриаксоном – один из самых распространенных вариантов. Цефтриаксон – антибиотик из группы цефалоспоринов, он вводится внутримышечно однократно в дозе 250 мг. Эффективные таблетки от гонореи – Ципрофлоксацин. Обычно бывает достаточно принять одну таблетку 500 мг.
При одновременном обнаружении хламидий назначается Азитромицин в дозе 1000 мг однократно внутрь.
Амоксициллин и другие пенициллины практически не применяются, поскольку к этим средствам часто имеется резистентность (устойчивость) гонококков.
Следует учитывать вероятность сочетания гонореи с сифилисом, хламидиозом и другими венерическими болезнями и подбирать антибиотики, эффективно действующие на все возможные возбудители.
Лечение антибиотиками должно проводиться только по назначению врача. Нерациональная антибактериальная терапия приводит к хроническому течению инфекции, способствует развитию ее осложнений и заражению половых партнеров.
При хронической и скрытой формах гонореи перед применением антибиотиков назначают курс гонококковой вакцины, способствующей усилению иммунных реакций и выходу микроорганизмов из защищенного состояния. После 6-10 инъекций вакцины проводится антибактериальная терапия по обычным схемам.
Терапию осложнений заболевания проводят в стационаре. Для этого используют курсы антибиотиков для внутримышечного или внутривенного введения. При необходимости лечение дополняют иммуностимулирующими средствами, физиотерапевтическими процедурами, хирургическим вмешательством (например, при бартолините).
Лечение гонореи, выявленной при беременности, необходимо, чтобы исключить заражение ребенка в родах. Для этого применяют препараты, оказывающие минимальное вредное воздействие на плод: Цефтриаксон, Азитромицин, Левомицетин. Фторхинолоны, в частности, Ципрофлоксацин, противопоказаны. Лечение гонореи у беременных следует проводить в стационаре.
Через 10 дней после завершения лечения необходимо оценить его эффективность. Для этого повторяют анализ мазка, убеждаются в отсутствии симптомов. Затем такое же исследование проводят после очередного менструального цикла. Это помогает убедиться в отсутствии хронической формы. При подозрении на неполную излеченность проводят культуральное исследование, устанавливают чувствительность микробов к антибиотикам и повторяют курс лечения.
Половой партнер женщины, заболевшей гонореей, должен быть обследован, если имел с ней контакт в течение месяца до появления симптомов болезни. Если же заболевание имеет хроническую или скрытую форму, обследовать и при необходимости лечить нужно всех партнеров женщины за последние два месяца. Если больная ухаживает за детьми, необходимо исключить заболевание и у них.
Способы повышения эффективности лечения:
- неукоснительное выполнение назначений врача;
- отказ от половых контактов во время лечения;
- обследование половых партнеров;
- лечение других венерических заболеваний.
Что такое гонорея?
Гонорея – вторая по распространенности после хламидиоза половая инфекция.
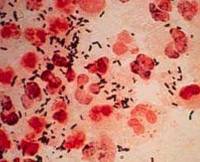
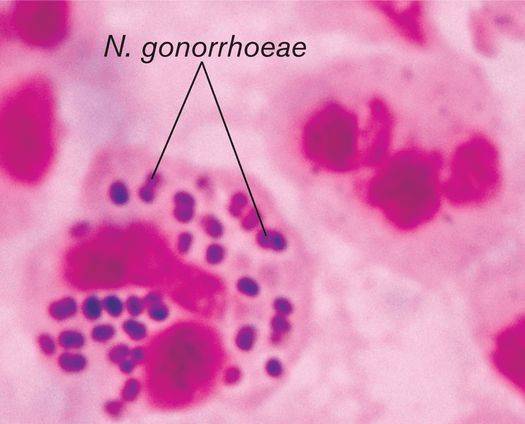
Возбудителем патологии служит гонококк (Neisseria gonorrhoeaе).
Гонококки представляют собой бобовидной формы парную бактерию с характерными нитевидными отростками.
Такими отростками микроорганизм может прочно прикрепляться к эпителию урогенитальных органов, что объясняет специфичность первичного поражения именно этой области организма.
Пути заражения гонореей включают разные формы сексуального контакта (т. е. инфекция может передаваться и при оральном, и при анальном сексе).
Дети могут инфицироваться в период родов от больных матерей.
Бытовым путем, через воду в бассейне гонореей практически не заражаются.
Известны единичные случаи инфицирования маленьких девочек при нарушении правил гигиенического ухода за ними.
Есть исследования, подтверждающие выживаемость гонококков на стенке общественного унитаза в течение 3х часов.
Но при этом не доказан риск инфицирования человека таким путем (описан единственный случай у девочки 8 лет).
Вероятность заражения при разовом сексе для мужчины с больной женщиной при вагинальном контакте составляет 20%.
Если число контактов достигает 4-х и более, то риск увеличивается до 80%.
У женщин, имеющих партнеров с гонококковым уретритом, распространенность инфекции составляет от 50% до 90%.
Инкубационный период варьируется от полусуток до 7-ми дней, в среднем 3-е суток.
Особенностью гонококковой инфекции является ее частое сочетание с другими ИППП.
Сочетанное заражение гонореей распространено в том числе и при ВИЧ-инфекции.
Кроме того, сама гонорея увеличивает риск ВИЧ-заражения в 3-5 раз, а при ректальной локализации – в десять и более раз.
После перенесенной инфекции иммунитет не формируется и возможны повторное заражение и рецидивы заболевания.
Ежегодно свыше 60-ти млн людей инфицируется гонореей.
Опасность скрытой гонореи связана с быстрым прогрессированием соответствующих осложнений – воспалительных поражений органов малого таза у женщин (оофорита, сальпингита, эндометрита и др.) и развитием женского бесплодия.
При этом у большинства лиц женского пола инфекция имеет скрытый, асимптомный характер.
Это объясняет несвоевременное обращение больной к врачу и высокую распространенность столь катастрофических последствий.
Скрытая гонорея, несмотря на незначительное распространение этой формы у мужчин (встречается только у 10%), может вызывать воспаление яичек и их придатков (орхоэпидидимит), простаты (простатит).
При этом катаральная форма простатита, с локальным поражением протоков, также может протекать бессимптомно, затрудняя своевременное выявление болезни.
Кроме того, несмотря на довольно простое лечение, до сегодняшнего дня встречаются случаи летального исхода на фоне гонококкового сепсиса (независимо от пола).
Особую опасность скрытая гонорея представляет при беременности.
Практически у каждой 7-й инфицированной женщины происходит остановка плодного развития, у четверти – преждевременное прерывание (каждый третий ребенок при этом погибает).

Инфицирование новорожденных во время беременности, в родах приводит к развитию у них гонококковых:
- артритов;
- конъюнктивитов;
- менингитов;
- абсцесса волосистой части головы.
Нелеченое гонококковое поражение глаз у новорожденных может приводить к разрыву глазного яблока и слепоте.
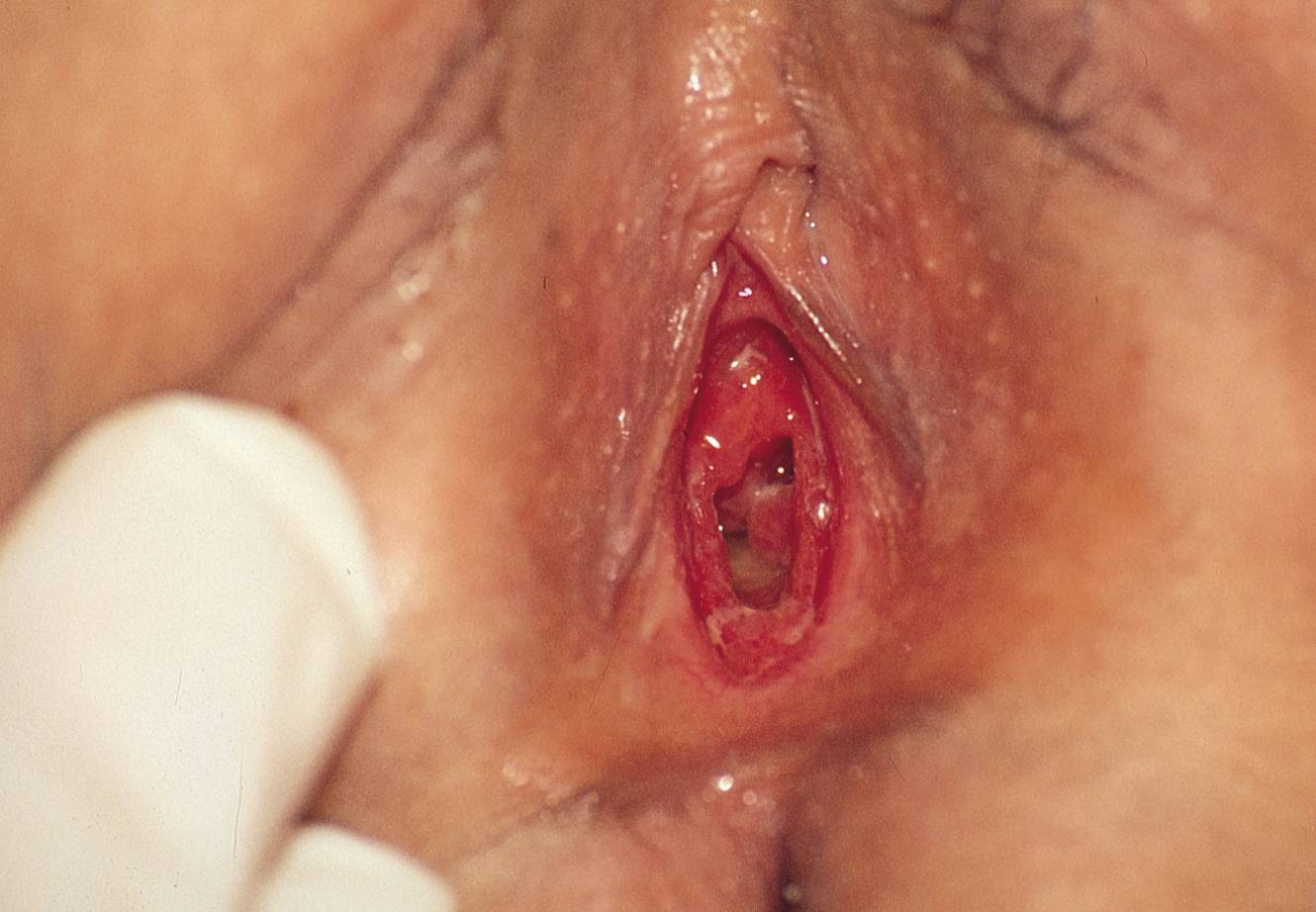
Проявления гонореи у женщин
Из-за особенностей анатомии и физиологии гонококковая инфекция у женщин часто протекает практически незаметно или имеет очень скудную симптоматику.
Бактерии могут поражать не только слизистые оболочки мочеполовых органов, поэтому симптомы гонореи могут отличаться у разных женщин. Это зависит не только от пути инфицирования, большое значение имеют также состояние иммунной системы, наличие хронических заболеваний.
1.1. Первые симптомы
Первые признаки возникают сразу по окончании инкубационного периода, который у женщины может составлять от 3 дней до 1 месяца, однако обычно не превышает двух недель. Они могут быть выраженными или слабыми. Как правило, при заражении во время вагинального полового акта наблюдаются следующие симптомы:
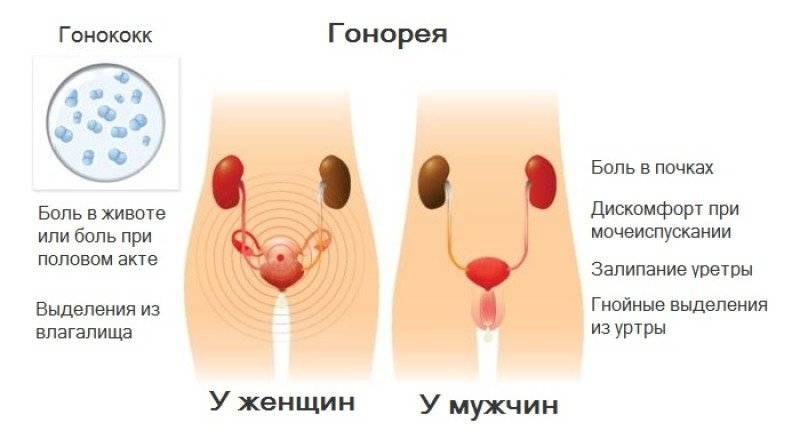
- Выделения из влагалища белого, бело-зеленого, зеленого, серо-белого цвета (слизистые и слизисто-гнойные, обильные, тягучие).
- Расстройства мочеиспускания (частое болезненное мочеиспускание, увеличение частоты походов в туалет, жжение и зуд в уретре).
- Тянущие боли внизу живота.
Общее состояние при этом может не страдать: температура тела не повышается, слабость, озноб не возникают.
1.2. Поражение мочеполовой системы
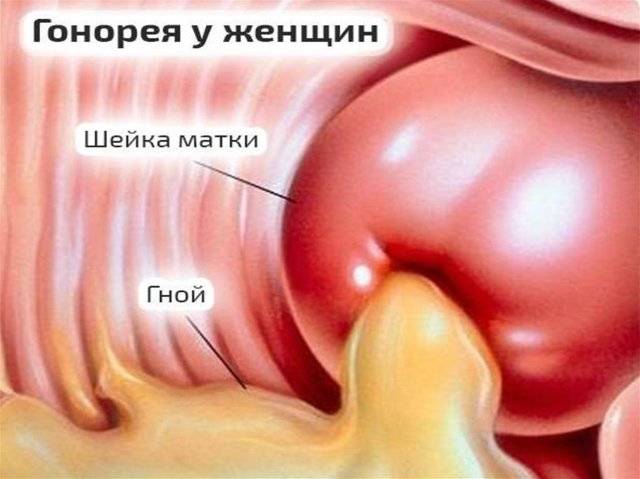
В первую очередь гонококки вызывают воспалительный процесс в мочеиспускательном канале, преддверии влагалища и внутри него, парауретральных и бартолиниевых железах.
Наиболее распространенные признаки гонококкового уретрита, вульвовагинита, цервицита:
- Интенсивная или умеренная боль в конце/начале мочеиспускания, достаточно резкая.
- Увеличение паховых лимфоузлов.
- Болезненность и дискомфорт при половом акте.
- Выделения при гонорее обильные или скудные, слизисто-гнойные, густые, серо-зеленого, желто-зеленого, серо-белого цвета с неприятным запахом.
- Учащенное болезненное мочеиспускание.
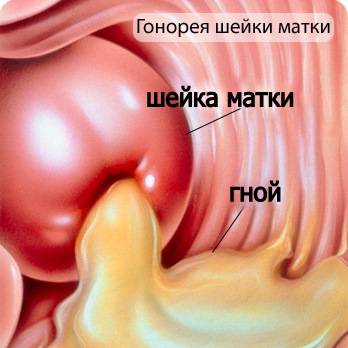
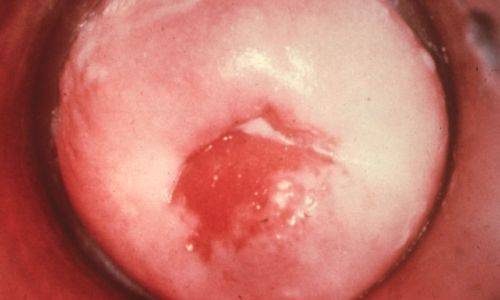
- Отек и покраснение отверстия уретры, вульвы, стенок влагалища, при эндоцервиците – области шейки матки.
Может возникать воспалительный процесс в бартолиниевых железах с развитием абсцесса. Они представляют собой округлые образования диаметром 1-2 см и наполнены гноем. При распространении инфекции на вышележащие отделы и органы малого таза развиваются эндометрит, аднексит, пельпиоперитонит.
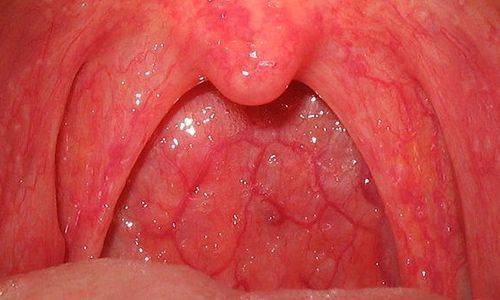
1.3. Гонококковый фарингит
Заражение слизистой оболочки глотки происходит преимущественно во время орального секса. Гонококковый фарингит часто протекает латентно.
Могут наблюдаться следующие симптомы:
- Ощущение сухости и боли при глотании, першение.
- Осиплость голоса.
- Увеличение подчелюстных лимфоузлов.
- Покраснение области зева.
- Гнойный налет на миндалинах, их покраснение и увеличение в размерах.
- Неприятный запах изо рта.
- Возможно воспаление десен и ротовой полости (гингивит, стоматит).
1.4. Проктит
Заражение происходит во время анального секса, а также при затекании выделений из влагалища в область заднего прохода. Заболевание проявляется:
- 1Зудом и жжением в области ануса.
- 2Запорами, ложными болезненными позывами к дефекации.
- 3Периодическими гнойными выделениями из анального отверстия, иногда с примесью крови.
- 4Походы в туалет учащаются, приносят дискомфорт.
Лечение гонореи
Лечение гонореи, как правило, осуществляет дерматовенеролог. Но в некоторых случаях (например, осложненная гонорея) лечением заболевания у женщин занимается гинеколог, а у мужчин уролог.
Неосложненная гонорея лечится амбулаторно, все остальные случаи подлежат госпитализации. Лечение показано обоим половым партнерам вне зависимости от результатов анализов. На период терапии необходимо соблюдать половой покой, правила личной гигиены (обязательное мытье рук после туалета и приема душа), отказаться от острой пищи и алкоголя.
Острая гонорея
Этиотропное лечение (устранение причины заболевания) состоит в избавлении от гонококков и заключается в назначении антибактериальных препаратов.
При свежей гонорее назначаются
- антибиотики фторхинолонового ряда (ципрофлоксацин, абактал, офлоксацин),
- цефалоспорины (цефтриаксон, цефиксим),
- макролиды (азитромицин, джозамицин),
- тетрациклины (юнидокс).
Курс лечения длится 7, максимум 10 дней. Лечение целесообразно совмещать с антибиотиками, активными в отношении хламидий и уреаплазм (так как часто гонорея протекает на их фоне).
Хроническая форма
Хроническую гонорею лечат значительно дольше.
Сначала назначается гоновакцина курсами по 6-8-10 внутримышечных инъекций и препараты, которые стимулируют неспецифический иммунитет (пирогенал, рибонуклеаза) и только после этого проводится терапия антибиотиками.
Контрольные анализы сдаются после окончания лечения и ежемесячно в течение трех месяцев.