Витаминные комплексы и иммуномодуляторы при венерологических заболеваниях
Многие пациенты считают, что их лечение заканчивается на курсе антибактериальных средств.
Стоит симптомам инфекции исчезнуть, как лечение заболевания прекращается, рекомендациями врача пренебрегают. Между тем, организму необходимо поддержка во время основной терапии, а также восстановление после нее. Для этого пациентам назначают в первую очередь иммуностимуляторы.
Лекарства, обладающие стимулирующим воздействием на иммунитет, позволяют быстрее победить болезнь. Препараты активизируют собственные защитные силы организма, направляют их на борьбу с инфекцией, что подтачивает тело человека.
В современной медицинской практике используют различные схемы и курсы применения иммуностимулирующих препаратов в лечении ЗППП. Чаще всего медикамент назначают вместе с основным лекарством. Рекомендуют принимать еще хотя бы в течение 7 дней после отмены антибиотика или иного препарата, воздействующего на возбудитель.
Помимо иммуностимуляторов пациентам, страдающим от ИППП рекомендуется пройти курс витаминотерапии. Витамины будут действовать на организм в качестве антиоксидантов. Обеспечат более стабильную работу восстановленного иммунитета. Помогут защитить ослабленное тело от негативных воздействий факторов внешней среды.
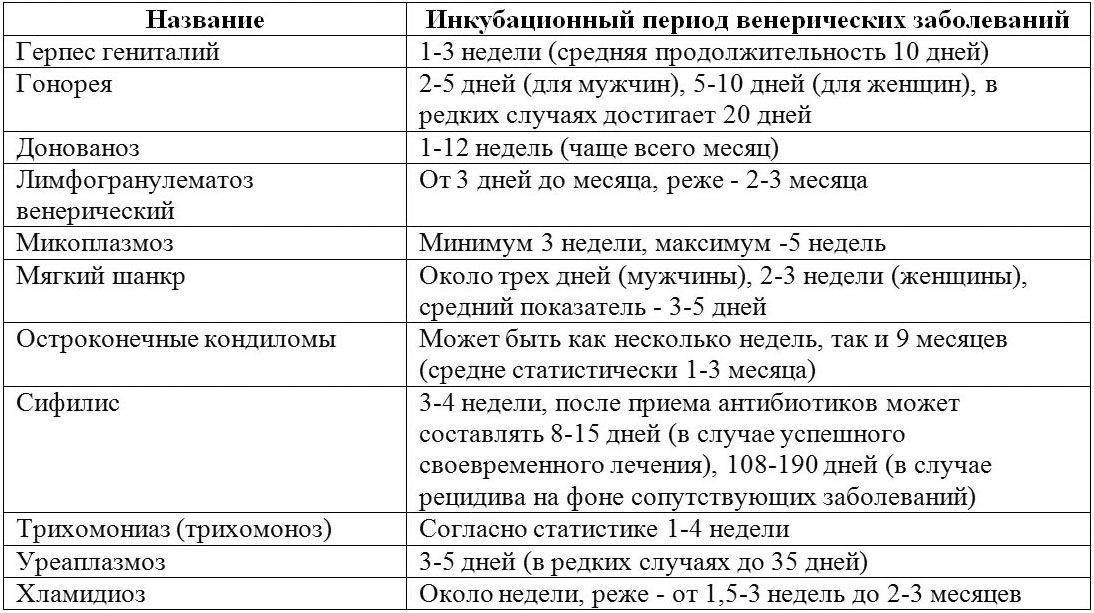
Первые признаки половой инфекции у мужчин
Непосредственно после заражения симптомов обычно нет.
Чтобы они появились, должно пройти время.
Инкубационный период может быть коротким – несколько дней.
Таким он будет для гонореи, герпеса, трихомониаза.
Для большинства инфекций ИП составляет 2-4 недели.
Некоторые заболевания и вовсе способны проявиться лишь спустя несколько месяцев после полового акта.
Первые симптомы чаще всего возникают со стороны урогенитальной системы.
Потому что именно в мочеполовой тракт попадает бактерия или вирус.
Некоторые патогены поражают уретру, другие – головку пениса.
Есть и такие, что проникают в кожу в области гениталий.
Первично вызывают уретрит такие патогены:
- хламидии;
- уреаплазмы и микоплазмы;
- гонококки;
- трихомонады.
Изначально вызывают поражение головки пениса:
- кандиды;
- бледные спирохеты (сифилис);
- гарднереллы.
Вирусные инфекции часто проникают в кожу и вызывают на ней сыпь.
Другие сразу же проникают в системный кровоток, провоцируя общие симптомы.
В случае первичного поражения уретры первые признаки инфекций мочевыделительной системы будут такими:
- боль;
- нарушение мочеиспускания (оно становится слишком частым, а позывы – очень сильными);
- покраснение и инфильтрация канала;
- отечность дистального отдела.
Из-за болевых ощущений мужчина часто теряет возможность заниматься сексом.
При каждом походе в туалет он испытывает дискомфорт.
Нередко наблюдаются выделения.
Чаще всего у пациентов мужского пола они обнаруживаются при гонорее.
При других инфекциях отделяемого обычно мало, оно выявляется по утрам на белье.
Некоторые жалуются на неприятный запах.
При поражении головки члена:
- она становится красной и отечной;
- появляются налеты;
- характерна сухость;
- возможно формирование эрозий и трещин;
- появляется сыпь – пятна, папулы, пузырьки.
В случае сифилитической инфекции первым признаком становится появление твердого шанкра.
Это образование на гениталиях (реже – экстрагенитальной локализации), которое выглядит как эрозия.
Она совершенно безболезненная.
Никаких признаков воспаления нет.
Лимфоузлы увеличиваются, но не болят.
Эрозия сверху покрыта налетом.
Без лечения она может существовать около 1 месяца, а иногда и больше.
Заживает часто с образованием рубца.
Бывает так, что мужчина заражается при оральном сексе.
А если он имеет гомосексуальную ориентацию, то инфицирование возможно при анальном половом контакте.
В таком случае возникают первые признаки заболевания со стороны этих органов.
В ротовой полости и горле может сформироваться отек, покраснение.
Ощущается першение или боль при глотании.
В анусе отмечается зуд.
Возможны болевые ощущения при дефекации.
У некоторых мужчин появляются ложные позывы, которые бывают частыми и болезненными.
Появляются выделения.
Нередко инфекция заносится в глаза.
Чаще всего туда попадают гонококки или хламидии.
В таком случае возникают признаки конъюнктивита.
У пациента краснеют глаза, он жалуется на слезотечение и светобоязнь.
Появляется гнойное отделяемое в углах глаза.
Лечение гонореи
В настоящее время избавиться от гонореи можно с помощью одной внутримышечной инъекции.
Но, это возможно только в том случае, если заболевание диагностировано на самом раннем этапе развития воспаления.
Чаще всего врачи назначают антибиотики: Зинацеф, Нетромицин, Пливацеф, Новосеф и другие.
В том случае, когда:
- процесс распространился на матку и придатки;
- заболеванию сопутствуют другие половые инфекции (хламидийная, трихомонадная и т.п.);
- гонококковая инфекция распространилась по всему организму и вызвала поражение других систем органов.
В таком случае говорить о быстром излечении не имеет смысла.
Для большей эффективности при лечении гонореи назначается местное лечение.
Применение свечей рекомендуется начинать уже на ранней стадии заболевания.
На позднем этапе развития болезни назначаются свечи, в составе которых антибактериальные действующие вещества.
Вводят их глубоко во влагалище (метронидазол, бетадин), либо ректально (бетиол, гексикон) – если происходит инфицирование прямой кишки или при сопутствующем трихомониазе.
Выбор антибиотика для терапии зависит от стадии заболевания и состояния пациентки.
Преимущество в лечении гонореи принадлежит группе цефалоспоринов.
Хроническая форма заболевания дополняется местной терапией.
При лечении цистита (осложнения гонореи) у женщин используется Уро-гиал для инстилляции мочевого пузыря.
Чаще срок лечения инфекции составляет примерно две недели.
В запущенном случае – лечение может продолжаться до месяца.
Недолеченный процесс опасен наличием рецидивов, которые протекают очень тяжело.
При этом наблюдаются сильные боли, происходит поражение внутренних органов, повышается риск заражения СПИДом.
Повышается риск развития внематочной беременности.
Наибольшая опасность подстерегает беременную женщину, ведь она рискует передать возбудителей малышу.
Особенности индивидуальной профилактики ЗППП
Никакая, даже самая лучшая медикаментозная профилактика ЗППП не сравнится по эффективности с соблюдением мер, которые получили название мер индивидуальной профилактики. Эти рекомендации не учитывают использование антибиотиков, но остаются эффективными, если им следовать.
К таким мероприятиям относят:
Контроль собственной половой жизни
Человек, следящий за своей половой активностью, отказавшийся от частой смены половых партнеров, находится в большей безопасности.
В сравнении с тем, кто практикует беспорядочные половые связи. Именно поэтому большое значение уделяется изменению сексуального поведения людей.
Использование презервативов
Если между половыми партнерами нет доверия относительно здоровья или секс случаен, отказываться от презервативов – это подвергать себя настоящей опасности.
Люди, не знающие, есть ли у их партнера какое-либо заболевание, оказываются под ударом инфекции одними из первых.
Соблюдение правил гигиены
Гигиенические рекомендации разработаны не просто так.
Через предметы личной гигиены возбудители ИППП способны передаваться от человека к человеку. О чем часто забывают люди, пользуясь одним полотенцем на двоих или одной зубной щеткой. Это недопустимо.
Информированность
Люди должны иметь представление о том, какие инфекции представляют опасность и как они распространяются.
И почему важно не стесняться обратиться за помощью к доктору. Особенно важна эта часть профилактики ЗППП у подростков
Именно эта группа особенно склонна к различным сексуальным экспериментам, что способны навредить их здоровью в перспективе.
Принципы лечения ИППП
Большая часть заболеваний хорошо поддаются действию современных лекарственных средств.
Однако, начинать терапию следует на ранних этапах развития болезни, чтобы предупредить возможность осложнений.
В зависимости от полученных результатов анализов и вида возбудителя, каждому пациенту индивидуально назначается определенная схема лечения ИППП.
К сожалению, на сегодняшний день, некоторые заболевания являются неизлечимыми.
К ним относятся:
- гепатит С;
- ВПЧ;
- ВИЧ;
- герпетическая инфекция 1 и 2 типа.
Возникает вопрос: «Какой врач лечит ИППП у женщин?».
В зависимости от вида инфекции лечение пациента может заниматься: гинеколог, венеролог, дерматовенеролог, гепатолог.
Лечение заболевания у женщин и у мужчин проводится комплексно с учетом выявленного возбудителя инфекции.
Необходимо, чтобы одновременно лечились оба половых партнера.
Как правило, назначаются препараты, относящиеся к разным группам.
Основная цель – устранение инфекции, вызвавшей воспаление.
- Если заболевание спровоцировано бактериями, то проводится антибиотикотерапия препаратами разных групп. При ИППП, вызванной бактериями, эффективны следующие антибиотики: цефалоспорины (Цефтриаксон), пенициллины (Амоксициллин), тетрациклины (Доксициклин). Подбор оптимального препарата осуществляется на основании результатов культурального посева.
- При вирусных поражениях проводится противовирусная терапия. Назначение препаратов недостаточно эффективно в борьбе с возбудителями, особенно в период обострения. Но позволяет приостановить их развитие в латентный период. Такие инфекции, как папилломавирусная, ВИЧ, гепатит С требуют специфического лечения.
- Лечение ИППП, спровоцированных простейшими, проводится противопротозойными препаратами (Трихополом, Метронидазолом и др.). Если инфекция смешанная (вызванная простейшими и бактериями), то назначают Комбифлокс.
- Для лечения грибковой инфекции применяются антимикотики (например, при кандидозе назначают Флуконазол). При смешанном типе инфекции, когда, кроме грибов в анализах присутствуют протозоиды и бактерии, то доктор порекомендует препарат Эльжина.
Схемы лечения ИППП у женщин и у мужчин ничем не отличаются и зависят от вида возбудителя.
 Кроме системной терапии назначаются местные процедуры, среди которых спринцевания, ванночки с антисептиками и антибиотиками.
Кроме системной терапии назначаются местные процедуры, среди которых спринцевания, ванночки с антисептиками и антибиотиками.
Для местной терапии ИППП у женщин назначают вагинальные свечи (Флуомизин, Клиндацин), для мужчин – мази.
Другое направление терапии ИППП – восстановление работы иммунной системы.
Помогает не только в борьбе с инфекцией, но и ускоряет процесс оздоровления, препятствуя рецидивам.
При лечении ИППП у женщин назначают:
- ферменты для восстановления микрофлоры ЖКТ и иммуномодуляторы (Рапамицин, Циклоспорин) – чтобы активизировать иммунитет;
- витаминно-минеральные комплексы, способствующие укреплению организма.
При лечении ИППП используются препараты, которые дают побочные эффекты на печень.
Поэтому для поддержания ее функции назначают гепатопротекторы – Карсил, Эссенциале-форте, плоды расторопши.
Физиотерапевтическое лечение, ускоряющее регенеративные процессы.
Применение радиоволновой или лазерной терапии для удаления новообразований, вызванных инфекциями.
Побочные эффекты и осложнения которые могут вызвать антибиотики
Каждое антибактериальное средство имеет свой перечень побочных эффектов, с которым нужно обязательно ознакомиться в аннотации перед началом лечения. Но можно выделить перечень осложнений, которые встречаются при лечении антибиотиками чаще всего:
- Нарушение работы ЖКТ, дисбактериоз. Лекарства с антибактериальным эффектом действуют на микрофлору неразборчиво, вместе с патогенами гибнут полезные микроорганизмы в кишечнике;
- Нарушение микрофлоры влагалища у женщин, как следствие молочница и бактериальный вагиноз;
- Нарушения работы нервной системы, головные боли;
- Аллергические реакции;
- Уколы могут вызывать болезненность в месте введения, образование гематомы и абсцесса.
Самолечение противомикробными средствами может привести к развитию тяжелого осложнения — инфекции, устойчивой к антибактериальному медикаменту. Это серьезное хроническое заболевание, от которого трудно избавиться в силу отсутствия эффективных препаратов. Чтобы этого не случилось, терапию нужно проводить со специалистом.
Свечи при аднексите, эндометриозе
В инструкции ко многим препаратам в виде суппозиториев указывают названия женских гинекологических заболеваний. Ведь антибиотики при гинекологических заболеваниях в виде таблеток, а также уколы нужно дополнять местными средствами.
Лечение аднексита должно проводиться по той схеме, которую назначил специалист
Важно, чтобы антибиотики при аднексите были подобраны правильно. Ведь воспалительные болезни репродуктивной системы могут спровоцировать специфические (хламидиоз, гонорея, трихомониаз) и неспецифические микроорганизмы
- Аднексит – воспаление придатков, при котором женщина чувствует боль в области паха. Боли могут быть режущими, тупыми, ноющими.
- Эндометрит – воспалительный процесс матки, при котором отмечаются боли разного характера внизу живота. Чаще всего такое заболевание развивается после внутриматочных вмешательств (выскабливания, абортов, оперативных родов).
Как при аднексите, так и при эндометрите у женщины может подниматься температура тела, отмечаются другие признаки интоксикации.
При эндометриозе часто применяются лекарства, направленные на восстановление иммунного статуса. Чем лечить эндометриоз — лекарственными препаратами или другими методами, врач определяет после осмотра и установления точного диагноза. Лечение эндометриоза подразумевает применение препарата Виферон с интерфероном и витамином Е и С. Для обезболивания применяют ректальные свечи – НПВС.
С целью рассасывания спаек применяется препарат Лонгидаза. Свечи Террилитин и др. назначают для уменьшения воспалительных процессов. Также иногда целесообразен прием таблеток – Курантил и др.
Лечение воспаления матки и придатков предусматривает, прежде всего, антибиотики, также применяются свечи при воспалении женских органов. Применение суппозиториев практикуется с разными целями.
Ректальные свечи от воспаления придатков с противовоспалительным действием, как правило, содержат в основе НПВС. Они обеспечивают противовоспалительный, жаропонижающий, обезболивающий эффект. Лекарства, которые относятся к группе НПВС, подавляют синтез простагландинов, которые в больших количествах образуются при воспалительных процессах и провоцируют боль.
Применение ректальных свечей начинается одновременно ос тем, как пациентка начинает пить антибиотики. Лечение продолжается от 7 до 10 дней. Как правило, назначают Индометацин, Мовалис, Вольтарен, Диклофенак, Дикловит, Фламакс и др.
- Индометацин назначают один раз, применять нужно в вечернее время.
- Мовалис (активный компонент мелоксикам) применяют один раз перед сном, 7 дней.
- Вольтарен применяют вечером и утром.
- Диклофенак, Дикловит – один раз в день.
- Свечи с красавкой – 1-3 раза в день.
- Флексен, Фламакс (активный компонент кетопрофен) применяют один раз, 7 дней. Встречается также название «Аламакс». Однако правильно свечи называются не Аламакс, а Фламакс.
Современная гинекология предлагает достаточно широкий список ректальных противовоспалительных свечей, но любые обезболивающие и противовоспалительные свечи должен назначать врач в общей схеме лечения. Если необходимо дополнительное обезболивающие в таблетках, его также должен подобрать специалист.
Также свечи противовоспалительные для женщин при эндометрите и аднексите назначают интравагинально. Как и противовоспалительные ректальные свечи, их нужно применять регулярно. Цель применения таких препаратов — санация влагалища, подавление анаэробной флоры.
Назначают при таких заболеваниях Тержинан и Флуомизин (активный компонент метронидазол). Использовать Тержинан и Флуомизин нужно до 10 дней, по 1-2 супп. каждый день.
Когда основная терапия противовоспалительными препаратами завершена, очень важно привести в норму биоценоз влагалища. С этой целью используют как те препараты, в составе которых есть бифидобактерии и лактобактерии, так и суппозитории Лонгидаза
Средство Лонгидаза обеспечивает протеолитическое действие. Это эффективные профилактические суппозитории, так как они предупреждают появление спаек, а также рассасывают уже имеющиеся. Лонгидаза стабилизирует функцию иммунной системы, также обеспечивает антиоксидантный и противовоспалительный эффект. Назначают этот препарат и при кисте яичника. Применять свечи нужно ректально, перед сном. Курс терапии длится до 3 недель.
Чем лечат половые инфекции
Венерические заболевания описаны еще древнегреческими медиками. В прошлом, когда не было средств безопасного секса, людей спасали от инфекций только религиозные запреты на добрачные и внебрачные связи. Тем не менее, солдаты, моряки, путешественники и авантюристы обоих полов часто страдали болезнями Венеры. Вылечить данные заболевания в те времена было невозможно.
Большинство возбудителей ЗППП – внутриклеточные бактерии-паразиты, кокки и вирусы. Ликвидировать их можно только антимикробными и антивирусными препаратами. Лекари прошлого не лечили, а обращали острую стадию гонореи и сифилиса в неактивную форму. Они использовали при лечении травяные отвары, свинец, йод, ртуть и мышьяк. Болезни жили внутри организма в течение десятилетий, приводили к инвалидности, рождению неполноценного потомства.
В 30 годы ХХ века в медицине произошел переворот, связанный с началом употребления антибиотиков. Первое из ЗППП, ставшее объектом применения антибиотиков, – гонорея. Лечение с помощью инъекций пенициллина оказалось весьма действенными против гонококков. В 40 годы ХХ века началась антибиотиковая атака на сифилис. Применялся Пенициллин, а впоследствии Бициллин. При лечении антибиотиками бледные спирохеты (возбудители сифилиса) погибают очень быстро. Таким образом, антибиотики при половых инфекциях доказали свою высокую эффективность.
Что касается других заболеваний, передающихся половым путем, то большинство из них было открыто и исследовано сравнительно недавно: от 100 до 30 лет назад. Поэтому врачи сразу стали бороться с данными инфекциями при помощи антибиотиков.
Опасность состоит в том, что патогенные микроорганизмы обладают высокой приспособляемостью. Каждое десятилетие ученые открывают новые штаммы бактерий и вирусов, невосприимчивые к прежним антибиотикам. Особенно опасна ситуация, когда больной является носителем сразу нескольких инфекций. Например, трихомонады, являющиеся не бактериями, а одноклеточными паразитами, вбирают в себя хламидии и уреаплазмы и становятся базами для выращивания патогенных микробов.
Современной медицине известно более 200 антибиотических средств. Для лечения половых инфекций используют:
- Бициллин-5, Бензилпенициллина натриевая или калиевая соль, Цефтриаксон, Азитромицин, Эритромицин, Тетрациклин (против сифилиса);
- Цефтриаксон, Азитромицин, Эритромицин, Спектиномицин, Офлоксацин (против гонореи);
- Тетрациклин, Азитромицин, Эритромицин, Рокситромицин, Кларитромицин (против хламидиоза);
- Метронидазол (против трихомониаза);
- Цефалоспорин, Пенициллин, Доксициклин, Азитромицин, Кларитромицин, Офлоксацин, Линкомицин (против микоплазмоза и уреаплазмоза).
Больные ни в коем случае не должны проводить самостоятельное лечение антибиотиками, найдя у себя признаки, похожие на ЗППП:
- Во-первых, нужна диагностика, которая выявит конкретный возбудитель инфекции. Не все антибиотики одинаково действуют на разные микробы.
- Во-вторых, только венеролог сможет определить, каким должно быть лечение: в инъекциях, таблетках или наружное.
- В-третьих, ряд заболеваний не требует антибиотиков вообще (например, генитальный герпес или папиллома). Некоторые пациенты страдают аллергической непереносимостью на определенные препараты, и только специалист может подобрать правильный аналог.
Здоровая половая жизнь с одном постоянным партнером – лучшая профилактика половых инфекций.
Антибиотики при лечении ЗППП используются очень часто.
Правильно подобранный препарат позволяет не только быстро избавиться от неприятных симптомов, но и устранить причину заболевания — самого возбудителя. Когда и какие используются препараты, как их применять, рассмотрим далее.
Почему назначают Трихопол?
В силу того, что уреаплазмоз это не просто инфекция, а поражение слизистых оболочек мочеполовой системы паразитарными организмами, то обычные антимикробные препараты не дадут нужного эффекта.
Лечение уреаплазмы чаще всего осуществляется антибиотиками и протозойными средствами, принцип действия которых основан на восстановлении 5-нитрогруппы, взаимодействующей с ДНК простейших микроорганизмов, приводя их к гибели. К таким относятся следующие лекарственные средства: Флагил, Розамет, Арилин, Камезол, Метронидазол и Трихопол. Последний заслужил доверие врачей, пользуется постоянным спросом и имеет хорошие отзывы.
Мнения врачей сходятся в том, что для успешного лечения заболевания необходимо подобрать всего один вид препарата и применять его, строго следуя инструкции или индивидуально подобранной врачом дозировке в течение 14 дней. Чаще всего при уреаплазме назначаются антибиотики, но трихопол к ним не относится, пациенты часто интересуются достаточно ли эффективен препарат при лечении уреаплазмы.
Несмотря на то, что официально трихопол не классифицируется, как антибиотик в силу наличия других вспомогательных веществ, он все же имеет в своем составе активно действующий компонент — метронидазол, который в свою очередь, является антибиотиком. И поскольку данный компонент продается отдельно и назначается врачами с той же целью, что и трихопол, зачастую начинается путаница, и возникает вопрос: что же лучше приобрести для лечения заболевания?
Дозировки антибиотиков при лечении ЗППП
Антибиотики – это лекарственные препараты, губительно действующие на бактерии. Это могут быть вещества природного или синтетического происхождения. Некоторые антибиотики подавляют рост и размножение микроорганизмов, другие воздействуют на клеточную стенку и разрушают ее. Антибиотики не эффективны против вирусных заболеваний, поэтому в их лечении не используются.
В терапии ЗППП используют две схемы:
- Основная схема: использование препаратов выбора, то есть антибиотиков, наиболее эффективных в лечении конкретного заболевания.
- Альтернативная схема: применение иных медикаментов в том случае, когда использование препаратов выбора невозможно по тем или иным причинам (индивидуальная непереносимость, наличие противопоказаний, лекарственная устойчивость, недоступность средства в отдельно взятом медицинском учреждении и др.).
Особого внимания заслуживает превентивная антибактериальная терапия. В этом случае антибиотики назначаются людям, имевшим сексуальный контакт с больным человеком (согласно срокам инкубационного периода), для предупреждения заболевания.
Для этиотропной терапии подбираются антибиотики.
Применяются также антисептики. Это местные лекарственные средства. Их используют в виде кремов, растворов или суппозиториев. Они имеют вспомогательное значение.
Нередко врачи назначают ферменты. Они улучшают проникновение препаратов в ткани. Особенно важны ферментные лекарственные средства при поражении внутренних репродуктивных органов. В некоторых случаях используется симптоматическое лечение.
При сильном зуде, отеке, болевых ощущениях могут назначаться:
- противовоспалительные препараты;
- антигистаминные средства;
- местные анестетики (блокируют чувствительность нервных окончаний, нередко используются при герпесе, потому что он вызывает сильное жжение и боль);
- глюкокортикоиды (подавляют сильный зуд и быстро снимают воспалительный отёк).
https://www.youtube.com/watch?v=Dg7aEhLq3Ig
Какие антибиотики при ЗППП использовать, решает врач. При этом он руководствуется результатами диагностических исследований. Разные возбудители чувствительны к разным препаратам.
Примерные дозы антибактериальных средств, используемых при ЗППП:
- цефтриаксон – 250 мг в день (при наличии осложнений или конъюнктивите – 0,5 г);
- азитромицин – 0,5 г однократно, либо 500 мг в первый день, а дальше по 250 мг;
- джозамицин – 500 мг, 1 раз в день;
- цефиксим – 200 мг однократно (при осложненных формах гонореи не используется);
- Ретарпен (пролонгированный пенициллин) – 1 инъекция раз в неделю;
- доксициклин – по 100 мг, 1 раз в день.
Сроки приема антибиотиков при лечении ЗППП зависят от инфекции, её локализации, наличия осложнений. При неосложненных формах гонореи может назначаться всего одна доза препарата.Но в случае распространения инфекции курс лечения достигает 2 недель. При хламидийной инфекции доксициклином или джозамицином лечатся 3 дня.
При микоплазмозе или уреаплазмозе эти же антибиотики используют в течение 3-4 дней.
Доксициклин может провоцировать тошноту, рвоту, диарею. Он повышает риск фотодерматозов за счет фотосенсибилизации. Поэтому в период лечения препаратом лучше не загорать на солнце.
Азитромицин обычно хорошо переносится. При применении в больших дозах возможна диарея или тошнота.
Аналогичные побочные эффекты возможны при использовании внутрь цефиксима.
Изредка отмечается нейротоксический эффект. Особенно если препараты вводятся эндолюмбально или внутривенно в больших дозах.
Иногда назначаются антибиотики для профилактики после секса при ЗППП
При этом важно знать, чем болеет источник инфекции
Обычно назначают:
- цефтриаксон – для профилактики гонореи;
- дюрантный пенициллин – для предотвращения сифилиса;
- азитромицин – от хламидиоза;
- метронидазол – для превентивного трихомониаза.
Препараты для лечения половых инфекций
Разные ЗППП лечатся совершенно по-разному.
Они могут быть вызваны грибами, простейшими, вирусами, бактериями.
При бактериальных половых инфекциях для лечения используют антибиотики.
Но они разные при разных возбудителях.
Рассмотрим схемы лечения основных ЗППП, в том числе тех, что имеют не бактериальное происхождение.
Гонорея
Лечится цефалоспоринами.
Препаратом выбора является цефтриаксон.
При свежей (с инфицированием 2 месяца назад или меньше) неосложненной форме гонококковой инфекции его назначают однократно в дозе 250 мг, внутримышечно.
В том числе в ситуациях, когда в воспалительный процесс вовлечены ротоглотка или прямая кишка.
В случае поражения глаз доза на одно введение цефтриаксона увеличивается до 0,5 грамма.
Осложненные и хронические формы лечатся до 5 дней.
Цефтриаксон вводится внутримышечно по 0,5 г в сутки.

Некоторые пациенты предпочитают лечить половые инфекции таблетками.
В таком случае препаратом выбора при неосложненной гонорее является цефиксим.
Его принимают однократно в дозе 200 мг.
Но он дает несколько меньший процент излеченности.
Поэтому при осложненных формах гонококковой инфекции не используется.
Сифилис
Сифилитическую инфекцию лечат пенициллинами.
Какими именно и как долго, зависит от стадии инфекции и её клинического течения.
В первичном периоде лечение может быть проведено пенициллинами длительного действия (дюрантными).
Назначают 3 укола бензатин-бензилпенициллина, по 2,4 млн ЕД, раз в неделю.
На вторичной стадии курс лечения длится 20 дней.
Предпочтительны пенициллины средней дюрантности или водорастворимые антибиотики.
Для амбулаторного лечения среднедюрантные препараты удобнее.
Препаратом выбора является прокаин-бензилпенициллин.
Уколы делаются 1 раз в сутки.
Тяжелые формы сифилиса с поражением ЦНС, внутренних органов, лечатся только в стационаре.
Используются водорастворимые формы пенициллинов.

Проводится 2 курса, каждый из которых может длиться до 1 месяца.
Иногда требуется три курса.
В таком случае первый проводится антибиотиками широкого спектра из группы макролидов, тетрациклинов или цефалоспоринов.
Затем терапию продолжают пенициллинами.
Хламидиоз
Лечится с использованием таких препаратов:
- джозамицин – по 0,5 г, в день
- доксициклин – по 100 мг в день
В качестве альтернативных препаратов применяются фторхинолоны.
Трихомониаз
Свежая инфекция лечится зачастую одной таблеткой: используют метронидазол в дозе 1 грамм.
Но такая схема хоть и удобна, дает меньший процент излеченности по сравнению с другими.
Поэтому обычно заболевание лечат в течение 2-3 дней.
Использоваться могут и другие нитроимидазолы:
- орнидазол
- тинидазол
- секнидазол
При осложненных формах терапия продолжается до 2 недель и более.
Герпес
Является, по сути, хронической инфекцией, от которой невозможно вылечиться полностью.
Терапия проводится при каждом обострении.
Назначаются ациклические нуклеозиды (ацикловир, валацикловир).
Чем раньше начата терапия, тем быстрее уйдут симптомы.
При частых рецидивах показана:
- супрессивная терапия
- иммуномодуляторы
- вакцина от герпеса
Кандидоз
Легкая форма лечится местными препаратами.
Используются кремы или свечи с клотримазолом, миконазолом.
Внутрь используют флуконазол, итраконазол.
Лечение длится до 3 дней.
При рецидивирующем кандидозе может потребоваться более продолжительный курс лечения половой инфекции.