Признаки заболевания
Венерический лимфогранулематоз необходимо дифференцировать с другими ЗППП. От момента заражения до появления первых признаков может пройти несколько дней, а может – 4 месяца. Наблюдаются две формы заболевания – острая и хроническая. Патологический процесс развивается в три стадии.
1 стадия
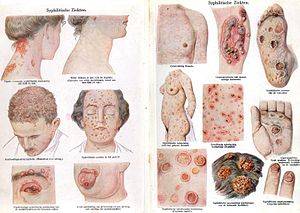
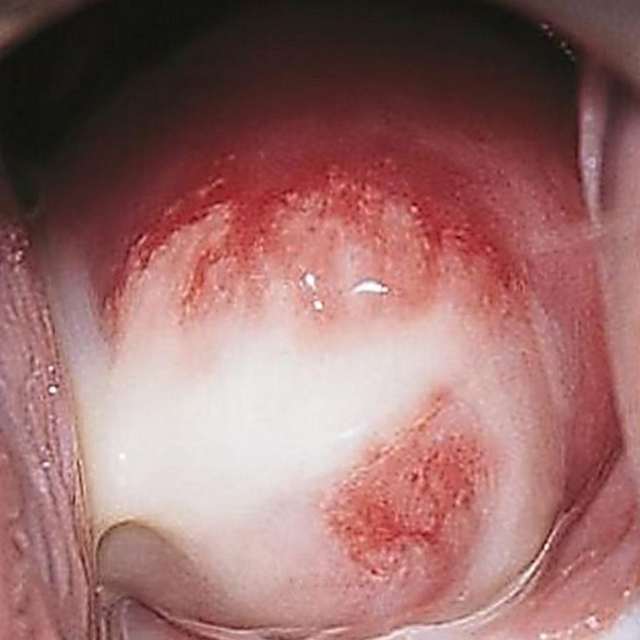
Первая стадия характеризуется появлением пузырька в том месте, где внедрилась инфекция. Через некоторое время он превращается в гнойную язву с округлыми очертаниями. Размер язвы от 1 до 3 см. В отличие от сифилиса у лимфогранулематозной язвы имеется островоспалительный ободок, а у основания образования нет уплотнения. Спустя неделю начинают расти региональные лимфоузлы: у мужчин – паховые, у женщин – малого таза.
2 стадия
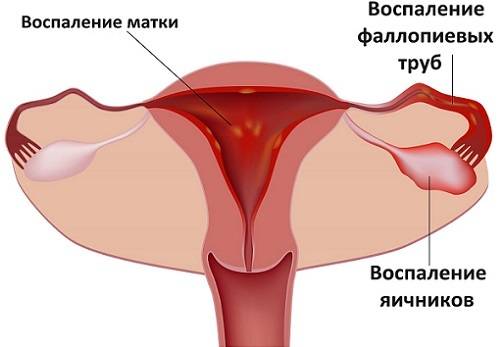
2. Через два месяца после внедрения инфекции усиливаются признаки воспаления. Начинается вторая стадия. Лимфоузлы еще больше увеличиваются (лимфопатия), также воспаляются окружающие ткани. Внутри обширной опухоли возникают свищи. Через них выделяется гнойное содержимое. Наблюдается развитие спаек. Из-за этого нарушается отток лимфы, а половые органы отекают.
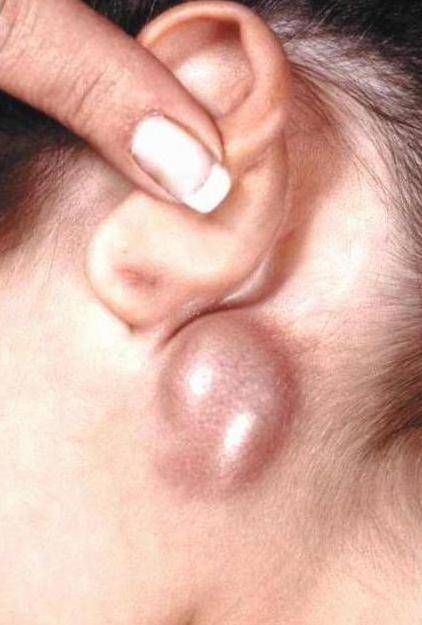
на фото: признаки венерического лимфогранулематоза – воспаленные паховые лимфоузлы у женщин и мужчин
В этот период могут воспаляться не только региональные лимфатические узлы, но и глубокие – находящиеся в малом тазу. Инфекция распространяется в суставы, верхние конечности, внутренние органы, где возникают вторичные воспаления. Иногда на коже больного появляются экземы, крапивница и другие поражения.
Иногда в воспаленных лимфатических узлах развиваются некротические явления. Это сопровождается изменением лабораторных показателей крови пациента, лихорадкой, появлением суставных болей, поражением селезенки, печени, венозным воспалением, глазными заболеваниями.
3 стадия
Если не провести адекватную терапию, болезнь переходит в третью стадию. Это происходит спустя полтора-два года (иногда и позже). На месте воспалительных и спаечных явлений в лимфатических узлах появляется генитоаноректальный синдром (воспаляется промежность, перианальная область, прямая кишка и окружающая клетчатка).
Синдром проявляется тянущими болями и гнойными выделениями из анального отверстия. В нижнем отделе прямой кишки наблюдаются эрозии, боль, кровянистые выделения. В аноректальной области и промежности появляются язвы, свищи, абсцессы. Половые губы деформируются вплоть до слоновости, вход во влагалище сужается.
Уже на второй стадии развития заболевания (и далее продолжается на третьей) отмечается возникновение общей слабости, лейкоцитоза, головных болей, полиартрита, анемии. Человек худеет, у него снижается СОЭ, аппетит.
Классификация лимфогранулематоза
лимфогранулематоз
Патогенез заболевания выражается в массовом размножении патологически измененных клеток и распространении их по лимфатическим и кровеносным сосудам. Часто лимфогранулематоз формируется достаточно медленно, на протяжении нескольких лет. В начале патологического процесса наблюдается асептическое воспаление лимфососудов, а затем происходит очаговое увеличение ретикулярных клеток соединительной ткани и появление в лимфатической ткани гигантских двуядерных клеток, которые называют клетками Рид — Березовского — Штенберга. Они являются отличительным признаком лимфогранулематоза и основой гранулем. Если лечение болезни отсутствует, опухоли могут распространяться во внутренние органы — селезенку, легкие, печень и кости, затрагивая костный мозг.
По результатам исследования патологического процесса при лимфогранулематозе выделяют 4 типа этого заболевания:
- Нодулярный склероз (30 — 60% случаев). Встречается эта форма чаще всего у молодых женщин и выражается в поражении опухолями нижних шейных, надключичных и лимфатических узлов средостения. Нодулярный склероз характеризуется разрастанием молодых лимфоидных клеток и последующим фиброзированием тканей. Прогноз, особенно при 1 и 2 стадиях болезни, как правило, благоприятный.
- Смешанноклеточный тип (20 — 40% случаев). Преобладает у мужчин старше 50 лет, характеризуется неблагоприятным течением, и выражается в появлении множественных фиброзных очагов с последующим некротизированием ткани.
- Тип с преобладанием лимфоцитов (5 — 10% случаев). Наиболее часто поражает молодых мужчин и выражается в наличии опухолей лимфоузлов, состоящих преимущественно из пораженных лимфоцитов, а не клеток Рид — Штенберга. Отличается низкой злокачественностью, отсутствием склерозирования и некроза тканей, хорошим прогнозом.
- Тип с лимфоидным истощением (5% случаев). Практически всегда этот вариант лимфогранулематоза встречается у пожилых больных и отличается крайне неблагоприятным прогнозом. Для него характерно полное отсутствие лимфоцитов в пораженных лимфоузлах и большое количество гигантских клеток.
Все типы лимфогранулематоза подлежат обязательному лечению.
Симптомы
Появившиеся первичные симптомы практически не беспокоят, а температуру списывают на другие причины, тем более что она невысокая
Появившаяся эрозия настолько мала, что женщина может вообще не обратить на нее внимание
Есть ряд других появлений лимфогранулемы. При лимфангите воспаляются настолько сильно лимфоузлы, что их можно легко прощупать. Эти уплотнения болезненны, а кожа становится отечной и краснеет. Наблюдается отек крайней плоти, и обнажение головки весьма болезненно. У некоторых больных воспаляется прямая кишка, и они чувствуют тяжесть, может беспокоить и жжение. Эндоцервицит скажется выделениями, будет болеть внизу живота. Если возникнет уретрит неспецифический, мужчина будет с трудом и с болью мочиться.
Устойчивое повышение температуры будет самым легким из симптомов хламидийной лимфогранулемы на втором этапе. Не справляясь с нагрузками, лимфоузлы воспаляются в малом тазу у женщин. У мужчин будут признаки паховой лимфогранулемы. В период до двух недель лимфоузлы будут увеличиваться настолько, что соединяются между собой и с находящимися рядом тканями, образуя спайки. Кожа воспаляется и в некоторых узлах скапливается гной (абсцесс), и в дальнейшем образуются свищи, через которые начинает выделяться гной и творожистые массы. При паховой лимфогранулеме заживление проходит очень медленно: несколько месяцев может выделяться гной. И по окончании лечения остаются рубцы. Множественные фистулы и спайки захватывают половые органы снаружи, а также поражают промежность и прямую кишку.
Когда эта венерическая болезнь вступает в третью стадию, половые органы и промежность пациента поражена уже значительными инфильтратами и язвами. Симптомами станут вторичная анемия и возникновение менингоэнцефалита. Не вовремя принимаемые меры в отношении лимфатических узлов приводят не только к спайкам. Гениталии мужчин и женщин могут неестественно увеличиваться в размерах (слоновость). На них начинают разрастаться папилломы. В местах повреждений возникает абсцесс. Возникающие рубцы приводят к сужению прямой кишки, со временем наблюдается полная ее непроходимость (атрезия).
Постановка диагноза и эффективность лечения
Диагностировать лимфогранулематоз очень важно до того, как появятся тяжелые клинические симптомы. В частности, выясняется, не ездил ли пациент в тропическую страну
Кроме осмотра пациента проводится ряд лабораторных анализов. Тем более, что симптомы заболевания схожи с проявлениями других генитальных инфекций. Некоторые симптомы очень схожи с проявлениями рака прямой кишки, ведь в этом месте также воспаляются лимфоузлы.Для анализа берутся образцы лимфы, гнойного отделяемого из язв. Цель проводимого анализа крови — выявление антител, это — реакция организма на заражение. При подтверждении диагноза обследуются партнеры пациента, имевшие с ним интимную жизнь. Им назначается профилактическое лечение. Основа лечения:
- Доксициклин по 100 мг внутрь, 2 раза в сутки в течение 21 дня.
- Или – эритромицин по 500 мг внутрь, 4 раза в сутки в течение 7 дней.
- Иммуностимуляторы и витамины.
Применяются также мази с антибиотиками (тетрациклиновая, эритромициновая). Если гнойные и спаечные процессы зашли далеко, может потребоваться хирургическое вмешательство, установление дренажей для более быстрого отхода гноя. Во время лечения антибиотиками запрещены алкоголь и молоко, которые снижают действие. Также нельзя загорать. Важна гигиена: белье нужно менять ежедневно, после стирки обязательно тщательно проглаживать его.Народные методы лечения «экзотического» заболевания неэффективны, отказ в пользу них от медицинских препаратов, приведет к возникновению тяжелых осложнений. По окончании пройденного лечения пациенты остаются некоторое время под наблюдением и периодически сдают контрольные анализы. Лучший способ защиты от заражения любого передающегося половым путем заболевания — отказ от случайных контактов и постоянное использование презерватива.
Будьте бережны и внимательны к своему здоровью – выберите подходящего вам врача и запишитесь на приём по телефону: 8 (499) 969-20-36 (для жителей Москвы и Московской области).
ÐеÑение лимÑогÑанÑлемаÑоза
Ðа 1-й и 2-й ÑÑадии показана лÑÑÐµÐ²Ð°Ñ ÑеÑапиÑ. ÐÐ¾Ð¶ÐµÑ Ð´Ð°ÑÑ ÑÑойкÑÑ ÑемиÑÑиÑ, но ÑопÑÑжена Ñ ÑеÑÑезнÑми оÑложнениÑми. ЧÑÐ¾Ð±Ñ Ð½Ðµ оказаÑÑ Ð½ÐµÐ³Ð°Ñивное воздейÑÑвие на здоÑовÑе Ñкани, ведÑÑие ÑпеÑиалиÑÑÑ ÑекомендÑÑÑ Ð½Ðµ пÑоводиÑÑ ÑаÑÑиÑеннÑÑ Ð»ÑÑевÑÑ ÑеÑапиÑ. РпÑоводиÑÑ ÑоÑеÑное воздейÑÑвие лÑÑей на опÑÑÐ¾Ð»Ñ Ð¿Ð¾Ñле пÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ ÐºÑÑÑа ÑимиоÑеÑапии.
ХимиоÑеÑÐ°Ð¿Ð¸Ñ Ð¿ÑÐµÐ´Ð¿Ð¾Ð»Ð°Ð³Ð°ÐµÑ Ð¿Ñием лекаÑÑÑвеннÑÑ Ð¿ÑепаÑаÑов Ð´Ð»Ñ ÑниÑÑÐ¾Ð¶ÐµÐ½Ð¸Ñ ÑаковÑÑ ÐºÐ»ÐµÑок. ÐÑи ÑиÑоÑокÑиÑнÑе пÑепаÑаÑÑ Ð²Ð¾Ð·Ð´ÐµÐ¹ÑÑвÑÑÑ Ð¸ на опÑÑолÑ, и на веÑÑ Ð¾Ñганизм. ÐаÑиенÑÑ, пÑоÑедÑие ÑимиоÑеÑапиÑ, нÑждаÑÑÑÑ Ð² длиÑелÑном вÑаÑебном наблÑдении Ð´Ð»Ñ ÐºÐ¾Ð½ÑÑÐ¾Ð»Ñ Ð¾ÑдаленнÑÑ ÐµÐµ поÑледÑÑвий.
ÐÑименÑÑÑÑÑ 2 ÑÑандаÑÑнÑе ÑÑÐµÐ¼Ñ Â ÑимиоÑеÑапии:
- ABVD (аббÑевиаÑÑÑа 4-Ñ Ð²ÑодÑÑÐ¸Ñ Ð² нее пÑепаÑаÑов) â aдÑиамиÑин, блеомиÑин, инблаÑÑин, дaкaÑбaзин.
- Stanford V (7 пÑепаÑаÑов) â адÑиамиÑин, блеомиÑин, винблаÑÑин, винкÑиÑÑин, меÑлоÑÑÑамин, пÑеднизолон, ÑÑопозид.
ÐаÑиенÑÑ Ð¿ÑоÑодÑÑ 4-8 кÑÑÑов в завиÑимоÑÑи Ð¾Ñ ÑÑадии болезни. ÐÑоÑÐ°Ñ ÑÑема пÑименÑеÑÑÑ Ð¿Ñи вÑÑоком ÑиÑке злокаÑеÑÑвенного ÑазвиÑÐ¸Ñ Ð¿ÑоÑеÑÑа. ÐакÑималÑно ÑÑÑекÑивен, подÑвеÑжден Ñ 95% паÑиенÑов положиÑелÑнÑй ÑезÑлÑÑаÑ. ÐпаÑен ÑÑÐ¾Ñ Ð¼ÐµÑод ÑиÑком поÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð²ÑоÑиÑнÑÑ Ð¾Ð½ÐºÐ¾Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ð¹, коÑоÑÑе могÑÑ ÑвлÑÑÑÑÑ Ð¿Ð¾ÑледÑÑвием ÑимиоÑеÑапии. ÐÑи ÑеÑÐ¸Ð´Ð¸Ð²Ð°Ñ Ð½Ð°Ð·Ð½Ð°ÑаеÑÑÑ Ð¿Ð¾Ð²ÑоÑнÑй кÑÑÑ ÑимиоÑеÑапии и пеÑеÑадка коÑÑного мозга.
Диагностика
Диагностика хламидийной лимфогранулемы включает:
- Выявление типичной клинической картины.
- Прямая микроскопия отделяемого из вскрывшихся бубонов с окраской биоматериала по Романовскому-Гимзе или Макиавелли. Диагностическим критерием является обнаружение округлых внутриклеточных включений.
- Тест с иммунофлюоресцирующими микропрепаратами. При этом микроскопии подвергаются выделения, которые обрабатывают раствором с моноклональными антителами и флюоресцином.
- РСК в парных сыворотках, этот анализ становится положительным обычно через 2-4 недели после заражения. Диагностически достоверным считается титр 1:64, при этом о наличии текущей инфекции свидетельствует его нарастание минимум в 4 раза в течение 2 недель. Эта методика в настоящее время признана самым доступным и при этом вполне достоверным способом подтверждения венерической лимфогранулемы.
- ИФА с моноклональными антителами.
- ПЦР.
Проводится также общеклинический анализ крови, позволяющий выявить признаки воспаления и вторичной анемии. Наличие свищей в области промежности и тазовых органов может потребовать проведения рентгенконтрастной диагностики для уточнения хода патологических ходов.
При подтверждении диагноза хламидийной гранулемы обследованию подлежат все половые партнеры, с которым пациент вступал в контакт в течение предшествующих 30 дней. Кроме того, у заболевшего необходимо исключать все остальные ЗППП.
Диагностика
Диагностика венерической лимфогранулемы включает обязательное проведение общего осмотра пораженной области, сбор анамнеза жизни, заболевания, анализ жалоб пациента. Необходимо уточнять количество половых партнеров, использует ли человек средства личной защиты (презервативы). Далее необходимы лабораторные исследования для подтверждения предварительного диагноза.
Наиболее точным становится бактериологический посев биологической жидкости на питательную среду. С помощью данного метода через три — пять дней специалисты микроскопически определяют тип, штамм возбудителя и его чувствительность к антибактериальным препаратам. Некоторые затруднения появляются, если инфекция имеет смешанный характер и сложно определить, что именно вызвало подобную клиническую картину.
Дополнительными способами определения хламидии становится окрашивание по Романовскому — Гимзе, иммуноферментный анализ (ИФА), полимеразная цепная реакция (ПЦР).
Если проводится окрашивание, то микроорганизмы приобретают красно-фиолетовый цвет за счет розовых элементарных телец и синих ретикулярных единиц.
Иммуноферментный анализ подразумевает определение в крови больного специфических антител к возбудителю с помощью полисахаридов и белков возбудителя. Время проводимой диагностики составляет четыре — шесть часов.
ПЦР — современный метод, базируемый на определении последовательности звеньев цепочки ДНК в микроорганизме. Включает в себя ряд физико-химических процессов и дальнейшую расшифровку результата электрофорезом в гелевой среде.
В ходе изучения возбудителя необходимо проводить дифференциальную диагностику с такими заболеваниями, как:
- сифилис;
- герпес;
- туберкулез кожи;
- проктит;
- злокачественный процесс.
Основные ИППП
Болезней, которые передаются половым путем, очень много. Некоторые из них встречаются редко и не распространены на территории России.
Наиболее часто диагностируются следующие 12 ИППП:
- Сифилис.
- Гонорея.
- Трихомониаз.
- Хламидиоз.
- Микоплазмоз.
- Гарднереллез.
- Вирус папилломы человека.
- Генитальный герпес.
- Цитомегаловирус.
- ВИЧ.
- Гепатит.
- Кандидоз.
Список инфекций, симптомом и возбудителей ИППП приведены в таблице:
|
Заболевание |
Возбудитель |
Характерные проявления |
|
Сифилис |
Бледная трепонема (бледная спирохета) |
Язвы, высыпания, твердый шанкр. Вторичная и третичная форма протекают бессимптомно. |
|
Гонорея |
Гонококк |
1. Зуд, жжение, отечность гениталий. 2. Выделения с неприятным запахом. 3. Болезненное мочеиспускание. |
|
Трихомониаз |
Влагалищная трихомонада |
У мужчин симптомы не выражены. У женщин проявляется выделениями с запахом тухлой рыбы, жжением, зудом наружных половых органов. |
|
Микоплазмоз |
Бактерия микоплазма генитальная |
Часто имеет латентное течение. Могут быть незначительные выделения, боль при половом контакте, дискомфорт при мочеиспускании. |
|
Уреаплазмоз |
Одноклеточная бактерия уреаплазма |
Протекает скрыто, первые проявления — уретрит, воспаление придатков у женщины. Присутствуют незначительные выделения и дискомфорт при опорожнении мочевого пузыря. |
|
Гарднереллез |
Бактерия гарднерелла |
У мужчин симптомы отсутствуют. У женщин возникают пенистые сероватые выделения с тухлым запахом, жжение и зуд в промежности. Также развивается вагинит, псевдоэрозия шейки матки. |
|
Вирус папилломы человека |
Папилломавирус |
На слизистых появляются бородавки, других симптомов нет. Если вирус онкогенный, то у женщин возникает рак шейки матки. |
|
Цитомегаловирусная инфекция |
Цитомегаловирус |
Не дает никаких симптомов. У беременных провоцирует пороки развития плода. |
|
Генитальный герпес |
Вирус герпеса |
Герпетические высыпания на наружных половых органах, повышение температуры, увеличение лимфоузлов, слабость. |
|
ВИЧ |
Вирус иммунодефицита человека |
Протекает бессимптомно. На поздних этапах у человека возникают частые простуды, ангина, плохо заживают ссадины, порезы. Увеличиваются лимфоузлы, постоянно присутствует субфебрильная температура, ломота в суставах, повышенная потливость. |
|
Гепатит |
Вирус гепатита В, С |
Слабость, головокружение, отеки, синяки на теле, обмороки, рвота, боли в мышцах, суставах. На поздних этапах проявляется желтуха, потемнение мочи, вздутие живота. |
|
Кандидоз (молочница) |
Грибок кандида |
У мужчин симптомов нет. У женщин начинаются творожистые выделения, зуд, отечность, жжение в наружных половых органах. |
Симптомы пахового лимфогранулематоза
Наиболее характерным симптомом пахового лимфогранулематоза является образование язв на месте проникновения хламидий в организм. Изъязвления могут быть локализованы на коже либо на слизистой ануса, вагины, уретры, рта.
Первая стадия
Проблемой диагностирования является то, что период первичного развития заболевания у всех сугубо индивидуальный.
У людей с крепким иммунитетом организм может сопротивляться до полугода, пока появятся первые признаки заболевания. Человек уже может никак не связывать их с рискованным половым актом, а потому не подозревать, что это ЗППП.
При ослабленном состоянии организма симптомы могут возникнуть уже через несколько дней после инфицирования. Особенно быстро (от 3 суток) болезнь развивается у наркоманов, лиц с положительным ВИЧ-статусом, людей, незадолго до этого перенёсших тяжёлые заболевания.
На первой стадии в паховой области (или ином месте в зависимости от очага поражения) возникают пузырьки, на коже возможны раздражение и покраснение.
Через несколько дней пузырьки преобразуются в язву круглой формы около 1-3 сантиметров с явно выраженными следами воспаления по краям поражения.
Обычно появление язв заставляет человека сразу обратиться к врачу.
Но бывает, что заболевший долго не замечает язвочку (она может быть небольшой, не болеть, даже затянуться на некоторое время). Из-за слабой выраженности симптомов человек не тревожится, что ведёт к развитию более серьёзных стадий заболевания, а также делает его разносчиком инфекции.
Вторая стадия
Спустя две-три недели начинают увеличиваться лимфатические узлы. Как правило, это паховые и узлы малого таза. Набухшие, уплотнённые и болезненные, они начинают причинять явный дискомфорт заболевшему.
Воспаление узлов может быть парным или односторонним (увеличивается узел только справа или слева).
Лимфоузлы могут не просто уплотняться, а даже становиться бугристыми, кожа над ними иногда краснеет и шелушится, затем появляются свищи, из которых выделяется гной. Если изъязвления произошли внутри (анус, половая система), то свищи, спайки и рубцы могут формироваться в этих органах, нарушая их работу.
Воспалительный процесс из-за того, что лимфа разносит хламидии по всему организму, усиливается, в отдельных случаях приводя к лихорадочному состоянию, повышению температуры тела, боли, проблемам с суставами, крапивнице.
Из-за нарушения лимфотока начинается выраженная отёчность зоны поражения или всего организма.
После того как вытек гной, боль и другие симптомы могут временно стихнуть, но нелеченая (или недолеченная) болезнь будет рецидивировать, затягиваясь на несколько лет.
Третья стадия
При отсутствии надлежащего лечения либо его неэффективности на третьей стадии заболевания происходит резкое ухудшение состояния организма.
Сроки наступления третьей стадии у заболевших также индивидуальны, зависят от состояния организма и эффективности (или отсутствия) лечения. Достаточно быстро процесс может дойти до этой формы у наркоманов, алкоголиков и людей с иммунодефицитными состояниями.
Лимфа не может циркулировать в малом тазу. Из-за этого на теле во множестве появляются язвы, эрозии, нагноения.
Рубцы, спайки и свищи в кишечнике, урогенитальном тракте начинают препятствовать нормальному выведению «отходов» из организма, что провоцирует ещё большее воспаление и может потребовать оперативного вмешательства для устранения непроходимости. Может и, напротив, появиться недержание мочи и кала.
Человек страдает от мучительных головных болей, полиартрита. Он резко худеет.
На этом этапе возможен летальный исход от сепсиса.
Клиническая картина
Венерическая паховая лимфогранулема
Проникновение возбудителя в клетки слизистых оболочек не сопровождается какими-либо субъективными изменениями. Первые симптомы венерической лимфогранулемы появляются после завершения инкубационного периода. Причем они носят только местный характер и нередко не приводят к изменению самочувствия и клинически значимой интоксикации.
Первоначально в месте инокуляции возбудителя появляется единичная папула или пустулы. Она быстро изъязвляется с формированием поверхностной эрозии или небольшой язвы на слегка отечном основании. Но явной инфильтрации подлежащих тканей нет, температура тела обычно нормальная. При локализации первичного элемента на стенке мочеиспускательного канала могут появиться признаки неярко выраженного уретрита. В случае поражения шейки матки и цервикального канала у женщин не исключено формирование цервицита с необильными выделениями из влагалища. Такой первичный поверхностный дефект заживает самостоятельно и не приводит к формированию рубца.
Уже концу 1 стадии болезни могут быть обнаружены признаки начинающейся регионарной лимфаденопатии. Но явное поражение лимфатических узлов появляется обычно в течение 1-2 месяцев после дебюта заболевания.
Типичная симптоматика развернутой стадии венерической лимфогранулемы включает:
- Прогрессирующее воспаление паховых лимфоузлов с формированием бубонов. Они существенно увеличиваются (иногда достигая размеров куриного яйца), становятся болезненными, бугрисными и плотными, постепенно спаиваются друг с другом. Нередко отмечается симптом борозды, когда плотная паховая связка как бы разделяет надвое образующийся лимфоидный конгломерат. Возможно также воспаление бедренных, подвздошных и тазовых лимфатических узлов.
- Отек и инфильтрация окружающих тканей. Кожа над поверхностными лимфатическими узлами становится напряженной, синюшной, постепенно теряет подвижность.
- Тенденция к нагноению и прорыву бубонов, что приводит к формированию рецидивирующих свищей, фистул.
- Наличие общих признаков интоксикации в виде недомогания, субфебрилитета. Не исключено присоединение реактивной артропатии, многоформной экссудативной эритемы.
При ректальной форме болезни появляются жалобы на тенезмы, гнойные выделения из ануса, боли в промежности. Отмечаются достаточно быстрая потеря веса, выраженная интоксикация.
Лечение
Лечится паховый лимфогранулематоз, возбудитель которого попадает в организм чаще всего при половом акте, антибактериальными препаратами группы тетрациклинов, фторхинолонов.
Параллельно проводится иммуномодулирующая и общеукрепляющая терапия. В тяжелых или запущенных случаях медики прибегают к хирургическому вмешательству. Это происходит, когда у пациента образуются свищи, кишечная непроходимость и прочее.
После того как было проведено медицинское лечение, человек должен находиться под контролем у медиков еще несколько месяцев. Специалисты утверждают, что после полного выздоровления в организме человека вырабатывается иммунитет к этому заболеванию. Но полное выздоровление возможно только в стационаре.
Диагностика
Поскольку клиника венерической лимфогранулемы на первом этапе очень похожа на признаки других заболеваний (герпеса, сифилиса, туберкулеза кожи), то нужно провести дифференциальную диагностику для более точного диагноза. Для начала требуется консультация дерматовенеролога.
При лабораторном исследовании могут возникнуть проблемы, поскольку может возникать перекрестная реакция с другими видами хламидий. Обнаружить возбудителя под микроскопом нельзя за счет его микроскопичности. Поэтому в начальной стадии используют серологические методы, выявляющие антитела к инфекции. На более поздних этапах делают бактериологическое исследование материала из района поражения. Одним из самых точных современных методов диагностики является ПЦР.
Но ни одна методика не дает 100% подтверждения диагноза лимфогранулема при обнаружении следов хламидии. Тот же возбудитель вызывает и урогенитальный хламидиоз.
Симптомы пахового лимфогранулематоза
Условно течение пахового лимфогранулематоза можно разделить на три периода. Для каждого периода характерны свои симптомы.
Сначала в области половых органов, где в организм попала инфекция, появляются язвочки или эрозия. Они могут быть одиночными или множественными. Перед появлением таких образований могут возникать недомогания, мышечная или суставная боль, повышение температуры. Появляются язвочки чаще всего на наружных половых органах или уретре. Но если заражение произошло при анальном либо оральном половом контакте, то язвочки появляются на губах, языке, в анальной области и прямой кишке. Где бы ни появились образования, они абсолютно безболезненны и даже могут остаться незамеченными. Спустя несколько дней язвочки увеличиваются в размерах, а затем заживают даже без лечения. Нужно учитывать тот факт, что язвочки при паховом лимфогранулематозе могут появляться далеко не всегда, даже при явном заражении. Во время первичного периода человек может даже не подозревать о попавшей инфекции.
Через 2-4 недели наступает вторичный период пахового лимфогранулематоза, при котором происходит поражение лимфатических узлов. Этот период может длиться несколько месяцев и даже лет. Если заражение паховым лимфогранулематозом произошло через половой контакт, то поражение отмечается в первую очередь в бедренных, паховых, подвздошных лимфатических узлах в области малого таза. Если первичные язвы возникли во рту или на гортани, то происходит поражение шейных и нижнечелюстных лимфоузлов. Лимфатические узлы становятся плотными, болезненными. Они могут спаиваться с окружающими тканями и друг с другом, образуя при этом бугристые опухоли. Кожа над узлами отекает и становится синюшно-красной. Затем кожные покровы постепенно истончаются, появляются язвы и свищи, откуда начинает выделяться гной. В процессе нагноения наступает поражение органов и тканей, расположенных в глубине. Одновременно с появлением свищей у больного может возникать головная боль, озноб, повышаться температура. Постепенно лимфатические узлы становятся меньше, свищи рубцуются, но в процесс вовлекаются лимфатические узлы, находящиеся рядом и все повторяется сначала, а развитие болезни продолжается.
Если лечение не проводить, то происходит дальнейшее развитие болезни, наступает третичный период пахового лимфогранулематоза, при котором происходит расстройство лимфообращения. Оно затрагивает всю область малого таза. Среди симптомов третичного периода пахового лимфогранулематоза отмечаются воспаления прямой кишки и всего кишечника, появление анальных и вагинальных свищей, изъязвление влагалища, уретры. После заживления свищей на их месте образуются рубцы, которые в медицине называют слоновостью половых органов. Они приводят к нарушению работы всех органов малого таза. Это приводит к развитию абсцесса, сужению прямой кишки и появлению кишечной непроходимости. Если изъязвления локализовались в уретре, то паховый лимфогранулематоз сопровождается стрикулами уретры, недержанием мочи или затруднением мочеиспускания.
Что это такое – лимфогранулематоз?
Отличительный признак при лимфогранулематозе – боль в лимфоузлах после употребления спиртных напитков
Что такое лимфогранулематоз? Это название большой и достаточно разнородной группы злокачественных лимфоидных заболеваний, основные причины возникновения которых до сих пор не выявлены. Около 5% пациентов с онкологическими заболеваниями страдают от лимфомы Ходжкина. Каждый год в России появляется 2-4 новых случая болезни. Заболеваемость среди мужчин выше, чем среди женщин; у детей заболевание встречается реже, чем у взрослых.
В международной классификации болезней 10-го пересмотра (МКБ-10) лимфогранулематоз (болезнь Ходжкина) обозначается кодом C81.
Симптомы
Вначале у пациентов с болезнью Ходжкина увеличивается один или несколько лимфоузлов, особенно часто – в области шеи или подмышечной впадины. Лимфоузлы при лимфогранулематозе не болят, имеют твердую консистенцию и хорошо связаны с окружающими тканями. В редких случаях увеличенные лимфоузлы могут сдавить бронх и вызвать одышку во время физической нагрузки.
Специфический признак, который встречается только при лимфогранулематозе, – боль в лимфоузлах после употребления алкоголя.
1 из 3 пациентов имеет так называемые В-симптомы: температура тела выше 38 градусов по Цельсию, потеря веса в течение 6 месяцев, ночная потливость (которая иногда требует постоянной смены нижнего белья).
Если лимфогранулематоз оказывает влияние на костный мозг, это может привести к анемии (малокровию) и лимфопении. Вторичный иммунодефицит приводит к повышенной восприимчивости к инфекциям. У пациентов могут возникать серьезные и с трудом поддающиеся лечению инфекционные заболевания.
Причины
При лимфогранулематозе происходит увеличение печени
Точные причины лимфогранулематоза неизвестны. Считается, что вирус Эпштейна – Барра может быть вовлечен в развитие лимфомы Ходжкина. Заболевание очень часто появляется у идентичных близнецов, так что в этих случаях вероятна генетическая причина.
Опухолевые клетки Ходжкина возникают из В-лимфоцитов: они относятся к лейкоцитам и осуществляют защиту организма от патогенов. При болезни Ходжкина злокачественные В-лимфоциты неспособны выполнять защитные функции. Они бесконтрольно размножаются и приводят к появлению различных признаков заболевания.
Часто заболевание возникает в лимфатическом узле над диафрагмой. При достаточной клеточной массе лимфома Ходжкина развивается не только в лимфоидной ткани, но также распространяется в другие системы органов. Злокачественные клетки (метастазы) сначала распространяются через лимфатическую систему, а затем через кровь – в селезенку или в печень, которые затем увеличиваются.
Метастазирование, осложнения
Если лимфатический узел увеличивается, это является признаком активности иммунной системы. Распухший лимфатический узел не всегда является признаком возникновения злокачественной опухоли.
Следующие проявления болезни могут указывать на метастазирование опухоли:
- неврологические расстройства и ограниченная подвижность конечностей, поскольку увеличенный лимфоузел давит на нервные волокна или мышцы;
- трудно перемещаемые увеличенные лимфоузлы в различных частях тела;
- хроническая усталость и снижение физической работоспособности.
Если пациент страдает от вышеуказанной симптоматики, в этой ситуации рекомендуется посетить частную клинику или муниципальную больницу. Как правило, увеличенный лимфоузел, который не исчезает в течение 3 недель, требует медицинского обследования.