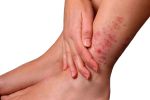
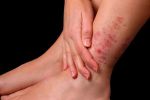
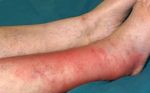
Мое знакомство с лимфедемой случилось несколько лет назад, когда ей заболела моя 45-летняя мама.
Хронические инфекционные заболевания
Туберкулезная волчанка – это форма туберкулезного тяжелого поражения кожи век. Обычно процесс переходит с соседних областей лица или конъюнктивы. В коже образуются полупрозрачные желтовато-розовые мелкие бугорки. Дефекты заживают с поверхностными и глубокими рубцами. Появляется выворот век, лагофтальм, трихиаз.
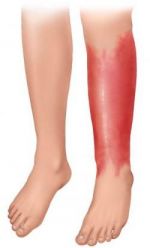
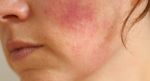
- Рожистое воспаление — болезнь Рожа …
- Рожистое воспаление — болезнь Рожа …
- Насколько опасно рожистое воспаление и …
- Рожистое воспаление (рожа). Причины …
- Лечение рожистого воспаления кожи в …
- Перевязка ноги при рожистом воспалении …
Лечение включает общую противотуберкулезную терапию. Применяют десенсибилизирующие средства. При отсутствии осложнений лечение продолжается до 6 мес.
Семь видов патологий
Ранее специалисты из Московского научно-практического центра дерматологии и косметологии, РНИМУ им. Пирогова и РУДН изучили патологии кожи, связанные с коронавирусной инфекцией. В целом их можно разделить на семь категорий, сообщила «Известиям» доцент кафедры кожных и венерических болезней факультета повышения квалификации медицинских работников РУДН Ольга Жукова.
— Первая группа — это ангииты кожи (воспаления стенок сосудов, которые проявляются как волдыри, геморрагические пятна различной величины, воспалительные узелки и бляшки —«Известия»), — сообщила специалист. — Они обусловлены непосредственно короновирусной инфекцией, на фоне которой происходит поражение стенок мелких сосудов дермы циркулирующими в крови иммунными комплексами.
Несладкая жизнь: COVID-19 может вызвать отсроченный диабет Изменения такого рода врачи находят через годы после перенесенной атипичной пневмонии, вызванной SARS
Вторая группа — папуло-везикулезные высыпания. Такие поражения всегда харатектризуются острыми клиническими симптомами, обычно они плотно покрывают всё тело. Ярким примером такой сыпи могут быть прыщи при ветрянке. При коронавирусе это больше похоже на потницу, которая возникает на фоне высокой температуры с многодневным повышенным потоотделением у пациентов.
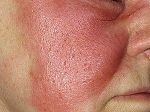
К третьей категории кожных проявлений специалисты относят розовый лишай и папуло-сквамозные сыпи (воспалительные заболевания кожи, характеризующиеся красными или розовыми папулами и бляшками, покрытыми чешуйками (к этой группе относится псориаз. — «Известия»).
— Они представляют собой инфекционно-аллергические поражения кожи, ассоциированные с COVID-19 инфекцией, — пояснила Ольга Жукова. — Клинической особенностью розового лишая при короновирусной инфекции является отсутствие «материнской бляшки» — самого крупного элемента, возникающего первым при классическом течении дерматоза.
К четвертой категории специалисты отнесли кореподобные сыпи, к пятой — токсидермии. Это высыпания напрямую не связаны с коронавирусной инфекцией. Они возникают вследствие индивидуальной непереносимости пациентами определенных лекарственных препаратов. В шестую группу кожных проявлений коронавируса ученые включают крапивницу — в некоторых случаях она может быть предвестником начала COVID-19.
Generation CoV: женщин предупредили о бесплодии от коронавируса Ученые считают, что патоген потенциально может быть опасен для органов репродуктивной системы
К последней, седьмой категории можно отнести трофические изменения тканей лица, которые возникают у пациентов на ИВЛ из-за длительного лежания на животе.
Эпидемиология рожи
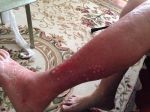
Рожа — широко распространённое спорадическое заболевание с низкой контагиозностью. Низкая контагиозность рожи связана с улучшением санитарно-гигиенических условий и соблюдением правил антисептики в медицинских учреждениях. Несмотря на то что больных рожей нередко госпитализируют в отделения общего профиля (терапия, хирургия), среди соседей по палате, в семьях больных повторные случаи рожи регистрируют редко. Примерно в 10% случаев отмечена наследственная предрасположенность к заболеванию. Раневую рожу в настоящее время встречают крайне редко. Практически отсутствует рожа новорождённых, для которой характерна высокая летальность.
Источник возбудителя инфекции обнаруживают редко, что связано с широким распространением стрептококков в окружающей среде. Источником возбудителя инфекции при экзогенном пути заражения могут быть больные стрептококковыми инфекциями и здоровые бактерионосители стрептококка. Наряду с основным, контактным механизмом передачи инфекции возможен аэрозольный механизм передачи (воздушно-капельный путь) с первичным инфицированием носоглотки и последующим заносом возбудителя на кожу руками, а также лимфогенным и гематогенным путём.
При первичной роже β-гемолитический стрептококк группы А проникает в кожу или слизистые оболочки через трещины, опрелости, различные микротравмы (экзогенный путь). При роже лица — через трещины в ноздрях или повреждения наружного слухового прохода, при роже нижних конечностей — через трещины в межпальцевых промежутках, на пятках или повреждения в нижней трети голени.
К повреждениям относят незначительные трещины, царапины, точечные уколы и микротравмы.
По данным статистики, в настоящее время заболеваемость рожей в Европейской части России составляет 150–200 на 10 000 населения. В последние годы отмечен подъём заболеваемости рожей в США и ряде стран Европы.
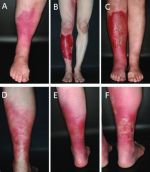
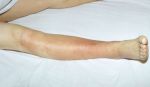
- Лечение рожистого воспаления на фоне …
- Рожистое воспаление на лице у …
- Рожистое воспаление или рожа. Лечение …
- Рожистое воспаление — болезнь Рожа …
- Рожистое воспаление ноги (рожа …
- Откуда берётся рожистое воспаление и …
В настоящее время у пациентов в возрасте до 18 лет регистрируют лишь единичные случаи рожи. С 20-летнего возраста заболеваемость возрастает, причём в возрастном интервале от 20 до 30 лет мужчины болеют чаще, чем женщины, что связано с преобладанием первичной рожи и профессиональным фактором.
Основная масса больных — лица в возрасте 50 лет и старше (до 60–70% всех случаев). Среди работающих преобладают работники физического труда. Наибольшую заболеваемость отмечают среди слесарей, грузчиков, шофёров, каменщиков, плотников, уборщиц, кухонных рабочих и лиц других профессий, связанных с частой микротравматизацией и загрязнением кожи, а также резкими сменами температуры. Относительно часто болеют домохозяйки и пенсионеры, у которых обычно наблюдают рецидивирующие формы заболевания. Подъём заболеваемости отмечают в летне-осенний период.
Постинфекционный иммунитет непрочный. Почти у трети больных возникает повторное заболевание или рецидивирует форма болезни, обусловленная аутоинфекцией, реинфекцией или суперинфекцией штаммами β-гемолитического стрептококка группы А, которые содержат другие варианты М-протеина.
Специфической профилактики рожи не разработано. Неспецифические меры связаны с соблюдением правил асептики и антисептики в лечебных учреждениях, с соблюдением личной гигиены.
Как предотвратить обострение лимфедемы
Чтобы снизить риск повторных отеков, нужно бережно относиться к пораженной лимфедемой конечности.
Статья на сайте Клиники Майо о том, как предотвращать обострение лимфедемы
Избегайте травм. Любой порез, царапина и ожоги могут спровоцировать инфекцию кожи. Следите, чтобы обувь была удобной и не натирала, не ходите босиком там, где можно наступить на острый предмет. Если у вас лимфедема рук — надевайте перчатки, когда работаете в огороде, и пользуйтесь наперстком, когда шьете.
Держите конечности повыше. Если у вас отекают руки — почаще разминайте их в течение дня, поднимая выше головы. Если ноги — не стойте подолгу на одном месте, не носите тяжести, а когда сидите — используйте скамеечку для стоп, это облегчит отток лимфы.
Следите за гигиеной. Уход за кожей и ногтями для вас — не эстетический, а медицинский вопрос. Ежедневно осматривайте кожу пораженной конечности, чтобы вовремя заметить любые изменения, язвочки или уплотнения кожи. Аккуратно стригите ногти: не слишком коротко, чтобы они не врастали и не спровоцировали воспаление, но и не слишком длинно — чтобы случайно не поцарапать кожу.
Не делайте компрессы. Прикладывание льда или грелки к пораженной конечности не поможет при отеке, а только навредит. Следите, чтобы пораженные руки или ноги не перегревались и не переохлаждайтесь: одевайтесь по погоде, не ходите в баню или бассейн, если врач не разрешил.
Откажитесь от тесной одежды. Пересмотрите гардероб и откажитесь от стягивающих руки и ноги вещей и украшений: их ношение может способствовать появлению отеков. Кстати, если у вас отекает одна рука — артериальное давление тонометром лучше измерять на другой. Не забывайте предупреждать об этом факте врачей.
/prava/doctor/ Права пациента при обращении к врачуЗапомнить
- Лимфедема — хроническая болезнь лимфатической системы, которая проявляется отеками рук и ног, иногда — болью и изменениями кожи.
- При появлении необъяснимых отеков конечностей важно обратиться к терапевту или флебологу и исключить другие возможные заболевания, которые требуют срочного лечения.
- Вылечить лимфедему раз и навсегда, скорее всего, не получится: в большинстве случаев приходится время от времени снимать отеки с помощью сеансов массажа, бандажирования и лечебной физкультуры.
- Мази и таблетки для лечения лимфедемы неэффективны. Если врач их выписывает, стоит получить второе мнение у другого специалиста.
- Чтобы отеки появлялись реже, нужно скорректировать образ жизни, беречь себя от травм и чрезмерных физических нагрузок.