Сколько срастается перелом, зависит от степени тяжести полученной травмы, возраста пациента и соблюдения всех врачебных предписаний во время восстановительного периода.
Как проявляется псориаз на локтях
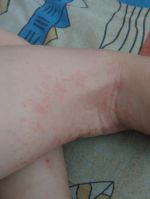
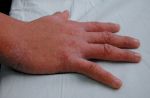
Псориаз на локтях причиняет физический и психологический дискомфорт пациенту. Псориатические бляшки чешутся, болят, кровоточат, смотрятся некрасиво и могут вызывать вопросы у окружающих. Стоит отметить, что псориаз носит неинфекционную природу, поэтому он не переходит от больного человека к здоровому.
Основная причина развития недуга – измененная наследственность. Организм пациента теряет способность адаптироваться к окружающей среде, в результате чего деление клеток кожи проводится в 7-10 раз быстрее, чем необходимо. Чрезмерное деление приводит к тому, что клетки кожи наслаиваются друг на друга, возвышаются над кожным покровом, чешутся, причиняют боль и дискомфорт. Патологическое состояние нуждается в лечении и может нести серьезную опасность в виде развития осложнений.
- Чешутся руки до локтя: причины и методы …
- Между пальцами рук чешется и зудит до …
- Между пальцами рук чешется и зудит до …
- Чешется ладонь: о чем говорит этот …
- Пальцы на руках | Здоровье человека
- Если руки чешутся | KR-News.Ru …
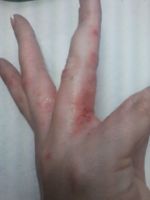
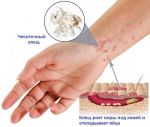
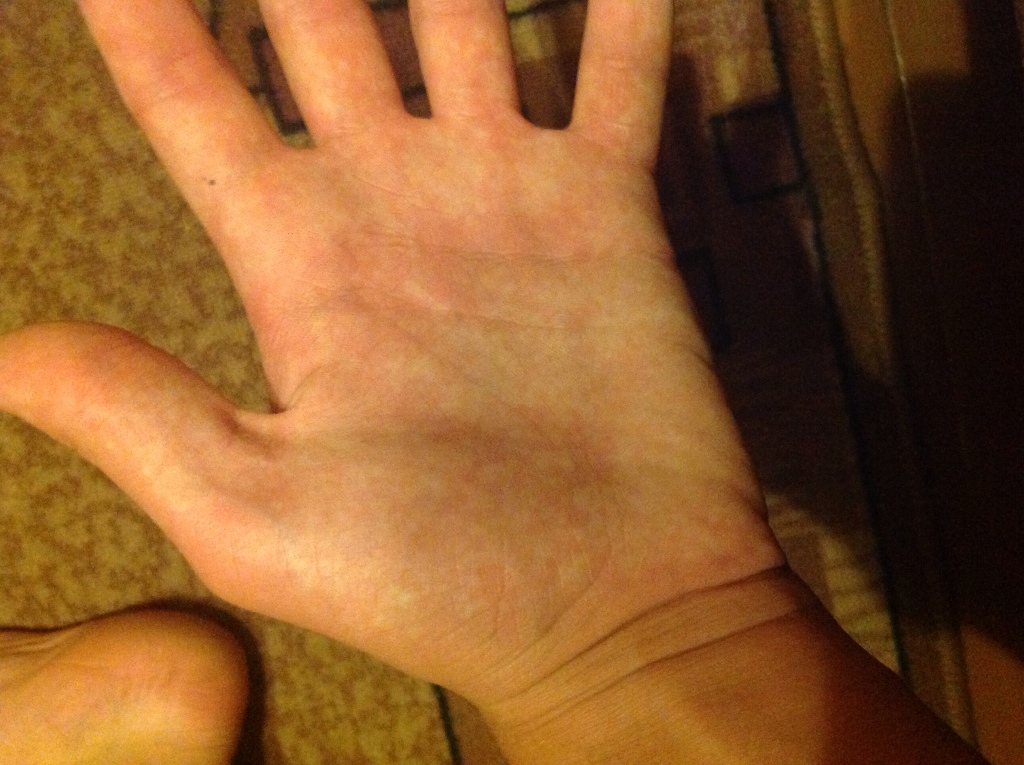
Диагностика зуда пальцев рук и ног
Дискомфортное ощущение в области пальцев — довольно важный и информативный индикатор, сигнализирующий о той или иной патологии. Число их не столь велико, потому для опытного врача-дерматолога постановка правильного диагноза — вопрос времени и правильно подобранной стратегии диагностики.
Диагностические мероприятия включают в себя:
— сбор анамнеза;
— лабораторные исследования (общий анализ крови, соскоб кожи).
* Сбор анамнеза представляет собой устный опрос пациента на очном приеме для установления предполагаемой причины заболевания, течения патологического процесса. Жалобы пациента дают врачу возможность установить первичный диагноз и подобрать оптимальную диагностическую стратегию.
* Лабораторные исследования.
Как правило, почти все заболевания, вызывающие зуд пальцев рук и ног сопровождаются изменениями со стороны крови. В подавляющем большинстве случаев врач будет иметь на руках картину воспалительного процесса различной интенсивности (в зависимости от индивидуальных особенностей организма и «запущенности» кожной патологии).
В общем анализе крови будет лейкоцитоз, повышенная СОЭ, на аллергию укажет эозинофилия, показатель гемоглобина будет стремиться к превышению нормы. Низкая концентрация эритроцитов свидетельствует о «запущенном» воспалительном процессе. Также инфекционные заболевания «выдают» себя повышенным уровнем тромбоцитов.
Анализ крови и мочи на сахар. Позволяет выявить сахарные диабет.
Соскоб кожи — относительно легкий способ установить наличие микологических (грибковых) и инфекционных поражений. На данный момент — это наиболее информативное исследование.
* В ряде случаев врач может прибегнуть к дерматоскопии. Несмотря на то, что данный инструментальный метод нашел свое широкое применение в онкологии и чаще используется для выявления меланомы на ранней стадии, он также подходит для оценки текущего состояния кожи и степени повреждения её структур.
Кожные проблемы, касающиеся дискомфорта в области пальцев сложны и многообразны. Симптом зуда полиэтиологичен, потому спектр лечащих специалистов широкий.
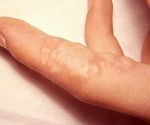
Если зуд пальцев рук и ног начинается после приема определенной пищи, контакта с тем или иным веществом (пыль, шерсть животных, волосы, пыльца) или усиливается по названным причинам — с большой долей вероятности имеет место одна из разновидностей аллергических реакций.
Лечащий специалист: аллерголог, аллерголог-иммунолог.
Зуд, начинающийся после тяжелого психологического потрясения, стресса, нервного напряжения, носит психосоматические причины.
Лечащий специалист: невролог.
В роду были лица, страдающие от заболеваний ЖКТ (преимущественно, заболеваний печени и желчного пузыря). В анамнезе пациента имеется перенесенная в детском или подростковом возрасте желтуха. В последнее время имел место прием гепатотоксичных препаратов (антибиотиков последнего поколения, антибиотиков в большой дозировке, блокаторов кальциевых каналов, препаратов от гипертонии и др.). В данном случае есть риск развития патологий печени, вплоть до цирроза.
Лечащий специалист: гастроэнтеролог.
Пациент постоянно или периодически страдает от жажды. Имеют место неконтролируемые «скачки» веса, на ногах возникли пятна неясного происхождения. Часто развиваются синяки на разных частях тела. В данном случае речь может идти о сахарном диабете.
Лечащий специалист: эндокринолог, частично — гастроэнтеролог.
Зуд пальцев рук и ног имеет невыясненную причину. У пациента также нет никаких мыслей об источнике заболевания.
Лечащий специалист: дерматолог.
Если идеи о возможном источнике патологии отсутствуют, дерматолог — первый специалист, которого следует посетить.
Нехватка витаминов
Сухая кожа на локтях может свидетельствовать о нехватке в организме витаминов А, D3, группы B (в большей степени — B1, В2, В3 и В6). «Эти витамины нужны для построения рогового слоя кожи и обновления его клеток. Соответственно, они влияют на качество этого слоя, на то, как он удерживает влагу, чтобы кожа не была сухой. Причиной нехватки витаминов может стать нарушение всасываемости желудочно-кишечного тракта. Это уже гастроэнтерологический синдром», — говорит Скорогудаева.
- Зуд кожи рук : причины, лечение …
- Между пальцами рук чешется и зудит до …
- чешутся пальцы рук
- Чешутся руки до локтя: причины и методы …
- К чему чешется указательный палец …
- Между пальцами рук чешется и зудит до …
Вопрос-ответ Откуда на локтях и коленях появляются белые участки кожи?
Механизм заживления
Сращивание переломов начинается сразу после получения травмы. Срастание может быть двух видов:
- Первичное сращивание. Если кости надежно соединены, наращивание костной мозоли на сломанном участке не нужно, перелом сращивается легко и с хорошим кровообращением.
- Вторичное сращивание. В этом случае необходимо нарастить костную мозоль, из-за активного движения костных отломков.
Механизм сращивания переломов очень сложный, поэтому делится на определенные стадии:
- Первая стадия заключается в образовании сгустка, образующегося из крови, окружающей поврежденный участок. Спустя некоторое время они трансформируются в новую ткань для строения кости. Такой сгусток образуется в течение нескольких дней после получения травмы.
- На второй стадии этот сгусток наполняется клетками остеобластами и остеокластами. Они очень сильно сопутствуют заживлению и восстановлению. Заполняя сгусток вокруг перелома, они сглаживают и выравниваются костные обломки, после чего создается гранулярный мост. Именно он будет удерживать края кости, для предотвращения смещения.
- Третья стадия характеризуется появлением костной мозоли. Через несколько недель (2-3) от получения травмы, гранулярный мост превращается в костную ткань. В этот промежуток времени она еще очень хрупкая, и отличается от обыкновенной костной ткани. Этот участок и называется костной мозолью. Чтобы он не повредился, важно чтобы перелом был надежно иммобилизован.
- В период четвертой стадии происходит полное сращивание перелома. Спустя определенное время после происшествия, в зависимости от его тяжести и участка (3-10 недель), на этом месте полностью нормализуется кровообращение, что способствует укреплению кости. Ткань восстанавливается немного дольше (6-12 месяцев).
По окончании всех стадий, сросшаяся кость снова обретает свою прочность, и способна выдерживать разные нагрузки.