Врач дерматовенеролог, трихолог, кандидат медицинских наук,
член Ассоциации «Национальное общество трихологов»
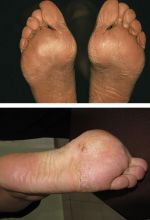
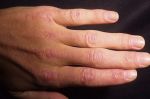
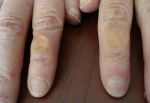
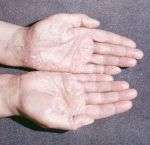
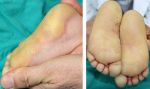
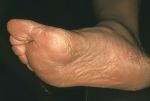
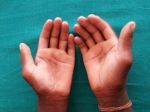
Виды гиперкератоза
Гиперкератоз бывает наследственным и приобретенным. В зависимости от клинических проявлений заболевание подразделяют на следующие виды:
- фолликулярный (волосяной лишай, появляется чаще в детском возрасте на волосистой части кожи);
- лентикулярный (преимущественно на коже конечностей, бедрах, ушах);
- диффузный (чаще появляется в детском возрасте на разгибательной поверхности рук и ног, на спине);
- себорейный (поражает волосистую часть кожи);
- диссеминированный (распространенный по всей поверхности кожи);
- бородавчатый (единичный очаг на открытом участке тела).
- Кератодермия: ладонно-подошвенная и …
- Кератодермия ладоней и подошв. Лечение …
- Кератодермия ладоней и подошв. Что за …
- Кератодермия ладонно-подошвенная: мази …
Дерматологи склонны называть гиперкератоз не самостоятельным заболеванием, а последствием системных нарушений, поэтому лечение кожи головы и других участков должно быть не симптоматическим, а комплексным.
Какие осложнения могут возникнуть без своевременного лечения
Отсутствие вовремя начатого лечения может привести к дальнейшему усугублению симптомов. Кроме того, возрастает риск их утяжеления и появления более серьезных заболеваний, таких как:
- Миозит. Это воспаление мышечной ткани, которое может привести к ее разрушению. В результате в кровоток поступают белки из разрушенных мышечных волокон и блокируют работу почек, что приводит к почечной недостаточности.
- Кардиальные осложнения. Развиваются, если воспалительный процесс поражает сердечную мышцу, перикард, либо стенки сосудов.
- Энцефалопатия. Это поражение ЦНС, развивающееся в результате повреждения мелких сосудов и гематоэнцефалического барьера.
- Ревматоидный артрит. Относится к аутоиммунным патологиям, возникает при воздействии антител на суставной хрящ, либо оболочки сустава.
Чтобы избежать развития этих тяжелых патологий, важно вовремя начать лечение суставов после коронавируса. Это предотвратит дальнейшее усугубление процесса и позволит остановить его на ранней стадии, без перехода в более тяжелые формы.
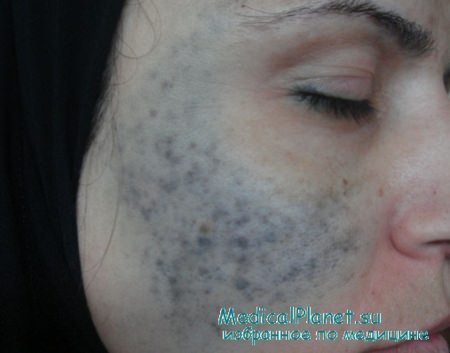
Причины атопического дерматита у детей
Атопический дерматит можно считать наследственным заболеванием, потому что важнейшую роль в его возникновении играет генетический фактор [3]:
- У 80% малышей он проявляется, если оба родителя болеют или болели атопическим дерматитом.
- У более 50% детей — если болел хотя бы один из родителей, особенно мама (это увеличивает риск передачи заболевания “по наследству” в два раза).
- Климактерическая кератодермия — лечение …
- Кератодермия ладоней и подошв. Что за …
- Кератодермия ладоней и подошв – лечение …
- Кератодермия ладоней и подошв. лечение …
Спровоцировать атопический дерматит у малыша могут и некоторые дородовые факторы: например, неправильное питание будущей мамы, контакт с токсичными веществами, перенесенные во время беременности инфекции, а также вредные привычки и стрессы.
Кроме того, атопический дерматит чаще развивается у малышей, которые перенесли кислородное голодание во время родов, родились недоношенными и находились на искусственном вскармливании (перинатальные факторы).
Симптомы болезни Рейтера
Симптомы болезни Рейтера имеют ряд особенностей:
- Период от момента инфицирования до момента проявления болезни (период инкубации) составляет 1-2 недели;
- Начало заболевания характеризуется появлением признаков уретрита (рези при мочеиспускании, изменения в моче, которые подтверждаются лабораторно).
- Через несколько дней может начаться конъюнктивит (у больного появляется раздражение глаз, чувство песка, глаза становятся красными).
- Через некоторое время (от 2 недель до нескольких месяцев) начинают болеть крупные суставы, обычно коленные или голеностопные. Затем воспаление поднимается вверх, позже начинают болеть суставы рук. При этом сустав увеличивается, распухает, кожа вокруг него становится отечной.
- Во время болезни могут чередоваться периоды обострения и ремиссии.
Особой компетентности врачей требуют случаи бессимптомного развития уретрита, когда появление конъюнктивита и артрита кажется невзаимосвязанным.
Распознать скрытую угрозу организму и назначить адекватное лечение могут только опытные и квалифицированные специалисты — такие, как врачи-ревматологи «МедикСити».
1
Общий анализ крови
2
Рентгенография суставов
3
Диагностика болезни Рейтера
Средства для заживления ран и ожогов: первая стадия
Любые раны, которые возникают на коже, имеют две стадии заживления. Первая – это воспалительная стадия, когда ранка припухает, краснеет, в ней могут скапливаться сукровица и даже гной. В этой стадии нужно применение антисептических, противовоспалительных препаратов. Если ранка склонна к нагноению, могут потребоваться местные антибиотики или антисептики.
Также препараты подбирают, исходя из степени повреждения и глубины ран – неглубокие порезы, царапины, ссадины или ожоги, абсцессы, трофические язвы.
Преимущества препаратов, заживляющих ранки на первой стадии:
- они помогают снимать воспаление и обладают обеззараживающим эффектом;
- их легко наносить, применяются без рецепта.
- допустимы к использованию без назначения врача.
Минусы этих средств:
- есть противопоказания, ряд побочных эффектов применения;
- возможно развитие аллергии или непереносимость компонентов;
- подходят не всем возрастным группам.
Чтобы избежать любых побочных эффектов, нужно использовать любые средства строго по инструкции.
1. Левомеколь
Препарат выпускается в форме мази, используется наружно. Продается без рецепта врача. Активные компоненты препарата – диоксометилтетрагидропиримидин с хлорамфениколом. Обладает антибактериальным эффектом, помогает в стимуляции местной иммунной защиты, регенерации тканей, подавлении воспалительного процесса, связанного с бактериальной инфекцией. Мазь наносят тонким слоем на предварительно очищенную ранку, сверху прикрывают повязкой. Повторяют до 3-4 раз в сутки, пока ранка не начнет затягиваться.
Может применяться для обработки как мелких ран и царапин, так и гнойных, мокнущих ран, термических ожогов, трофических язв. Помогает в заживлении постоперационных ран. Важно помнить – препарат содержит антибиотик, имеет ряд противопоказаний, применяется только на предварительно очищенные поверхности, возможна непереносимость компонентов.
- Кератодермия ладоней и подошв. лечение …
- Кератодермия ладоней и подошв. Что за …
- Кератодермия: ладонно-подошвенная и …
- Климактерическая кератодермия — лечение …
2. Эплан раствор или крем
Препараты обладают комплексным эффектом – бактерицидным, ранозаживляющим, обезболивающим и регенерирующим. В состав входят триэтиленгликоль, гликолан, этилкарбитол, ПЭО, глицерин. Помогает защищать раны в период первичного заживления, стимулирует восстановление новых клеток, не содержит антибиотиков, предотвращает образование грубых рубцов, защищает кожу от дополнительного повреждения. Помогает улучшить кровообращение, устраняет отечность и боль.
Эплан не наносят на кровоточащие раны, возможна аллергическая реакция.
3. Бетадин мазь и раствор
Основное действующее вещество – повидон-йод 10%, обладает антисептическим, дезинфицирующим свойством, стимулирует заживление ран. Продается без рецепта врача, отлично подходит для первичной обработки свежих ссадин, порезов, ран. После обработки наносят мазь тонким слоем на область поражения, до 3 раз в сутки, можно применять под повязки.
Также обладает слабым противовоспалительным эффектом, показана при инфицированных дерматитах, ожогах, порезах, ссадинах, микробных и грибковых поражениях. Раствором можно обрабатывать кожу и слизистые в неразбавленном виде. Препарат не жжет.
Возможны аллергические реакции, запрещен при гиперфункции щитовидной железы, применении радиоактивного йода, почечной недостаточности.
4. Бальзам Спасатель
Продается без рецепта врача, в составе: растительные масла, пчелиный воск, витамины и нафталанская нефть. Помогает при травмах и остром воспалении на коже, помогает защищать эпидермис от дальнейших повреждений. Стимулирует ускоренное заживление ран и порезов, уменьшает риск образования рубцов. Обладает противоотечным, слабым антивоспалительным эффектом.
Наносится на поверхность заживающих ранок до 2 раз в день. Не применяют для лечения хронических ран, трофических язв.