Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
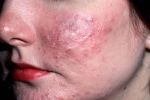
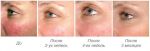
Розацеа у женщин – что это такое
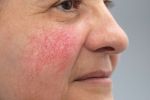
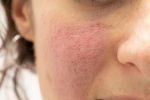
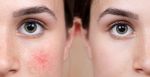
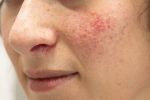
Заболевание относится к полиэтиологичным, то есть его развитие связано с большим количеством причинных факторов. Преимущественно поражает кожу лица,в центральной его части, но могут появляться изменения и на шее, спине, груди. Одни ученые считают, что розацеа – самостоятельная болезнь, другие – что это своеобразная реакция сосудов на различные внешние, внутренние факторы.
Информации об эпидемиологических исследованиях относительно заболевания очень мало. Согласно данным ученых из Великобритании заболеваемость составляет случаев на 1000 человек в год. Первые симптомы чаще возникают в возрасте 25-50 лет, преимущественно у женщин. Мужчины болеют редко, но тяжелей. Есть случаи заболеваемости среди детей. Патологией чаще страдают лица со светлой кожей.
- Розацеа — причины, симптомы, методы …
- Розацеа: симптомы, причины, лечение …
- Розацеа — симптомы и способы лечения в EMC
- Лечение розацеа (розовые угри) в Москве …
Многие не знают, как бороться с розацеа, и запускают болезнь, не осознавая ее коварности. Часто она носит функциональный характер: покраснение кожи на горячие напитки, алкоголь, после бани, сауны. Через некоторое время проявления набирают обороты и появляются стабильные признаки болезни, которые начинают беспокоить человека. И это понятно, ведь часто встречается розацеа лица, что нарушает эстетичность, вызывает дискомфорт и стеснение.
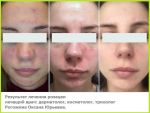
Лечение розацеа
Лечение местное. Применяется озонотерапия. Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Азелаиновая кислота (Скинорен) — препарат с антипролиферативным и антибактериальным действием. Режим дозирования: режим дозирования и продолжительность терапии устанавливают индивидуально. Препарат назначают взрослым и детям старше 12 лет. Перед применением препарата кожу следует очистить водой или мягким очищающим косметическим средством, затем высушить. Крем или гель наносят на пораженные участки кожи равномерно тонким слоем 2 раза/сут. (утром и вечером) и слегка втирают. Препарат следует использовать в достаточном количестве, но не чрезмерно (приблизительно 2,5 см достаточно для всей поверхности лица). Препарат следует регулярно применять в течение всего курса лечения, длительность которого зависит от клинической картины заболевания и степени выраженности симптомов.
- Метронидазол (Трихопол) — противопротозойный препарат с антибактериальной активностью. Режим дозирования: при розацеа назначают внутрь 500 мг 1 раз в день в течение 1-го месяца, затем 250 мг 1 раз в день в течение следующего месяца.
- Доксициклина гидрохлорид (Доксициклин) — антибиотик группы тетрациклина. Режим дозирования: внутрь 100 мг 2 раза в сутки. Продолжительность терапии устанавливают индивидуально.
Лечение конъюнктивита у взрослых
Если инфицирование вызвано бактериями и это подтверждено лабораторными исследованиями, окулист выписывает антибиотики в форме глазных капель, и заболевание проходит в течение нескольких дней. Лечение вирусного конъюнктивита проводится с использованием противовирусных препаратов, предназначенных для общего и местного применения. В особо тяжелых случаях болезни допускается метод терапии с местными препаратами, содержащими в своем составе гормоны, димедрол и интерферон. При остром конъюнктивите запрещено завязывать и заклеивать глаза: так во много раз увеличивается риск развития воспаления роговицы.
Чем лечить бактериальный конъюнктивит, если он перешел в гнойную форму? Офтальмологи назначают комплексную терапию:
- ᐈ Розацеа. Лечение розацеа и розовых …
- Лечение розацеа на лице лазером …
- Розацеа — симптомы и способы лечения в EMC
- ᐈ Розацеа. Лечение розацеа и розовых …
- промывание глаз (используется раствор «Левомицетина» или «Риванола»);
- противобактериальные капли («Тобрекс», «Ципромед», «Флоксал», «Тобримед»);
- антибактериальные мази (такие как эритромициновая или тетрациклиновая).
Всеми этими качествами обладает физиотерапия.
Первый этап терапии, самый длительный, — это уменьшение отека и воспаления в сосудистой стенке и вокруг нее. Для этого подходят два метода. Лазеро-магнитная терапия — сочетание красного и инфракрасного лазерного излучения с постоянным магнитным полем. Мощное противоотечное и противовоспалительное действие на сосудистую стенку способствует оттоку избытка крови и лимфы от лица.
Mens-терапия, больше известная под названием «микротоки». Мягкое противовоспалительное действие, восстановление нормального тонуса нервно-мышечного аппарата, регулирующего сокращение сосудов, нормализует реакции сосудов на внешние воздействия.
Обе процедуры назначаются 2 раза в неделю, всего требуется не менее 12-20 процедур. В зависимости от преобладания конкретных симптомов можно начать с микротоков (преобладают краснота и «приливы») или лазеро-магнитной терапии (преобладает отек и воспаление). Для оптимального эффекта желательно применить обе методики. Процедуры недорогие и неболезненные, однако требуют регулярного посещения врача (2 раза в неделю по 30-40 минут). Чем раньше начато лечение, тем более эффективным и менее продолжительным оно будет. После процедур назначается поддерживающая терапия.
Дополнительно к физиотерапии могут назначаться лекарственные средства, которые подбираются индивидуально. Эффективность оценивается по ходу лечения, препараты могут меняться или сочетаться.
Второй этап. После стабилизации ситуации проводится удаление стойко расширенных сосудов, которые не удается устранить терапевтическими методами.
Одним из самых эффективных и щадящих методов удаления «сосудиков» является применение неодимового лазера с коротким мощным импульсом. Подача такого импульса со спектром поглощения в оксигемоглобине (компонент крови) способствует удалению сосудов без повреждения окружающей ткани.