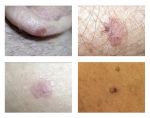
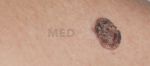
Плоскоклеточный рак кожи (рак спиноцеллюлярный, эпителиома плоскоклеточная) – злокачественная эпителиальная опухоль кожи, развивающаяся из кератиноцитов. Может возникать на любых участках, покрытых плоским эпителием (слизистые оболочки рта и половых органов, пищевод). Поражает преимущественно лиц старше 40 лет, процент заболевания к 60-70 годам жизни резко возрастает. Опухоль способна к метастазированию, причём при локализации на слизистых вероятность развития метастазов возрастает.
Лечение плоскоклеточного рака
Основным методом терапии плоскоклеточного рака является хирургический метод- удаление опухоли в пределах здоровых тканей. При этом необходимо осуществлять контроль границ иссечённого участка. При плоскоклеточном раке высокой степени риска ширина свободного края при удалении опухоли должна достигать 6 мм. Кюреттаж, электрокоагуляция и криотерапия могут быть использованы для терапии актинического кератоза или небольших опухолей диаметром менее 2 мм. Как и в терапии базалиом может быть использованаMohs хирургия.
После хирургического лечения опухолей высокого риска возможно использование к использованию рентгенотерапии также является поражение нервных стволов.
Для терапии актинического кератоза в Европе и США используется метод локальной фотодинамической терапии– смазывание участков поражения фотосенсибилизирующими веществами (аминолевулинат или метиламинолевулинат) и последующее воздействие различными спектрами видимого света. Метод является дорогостоящим и применяется при распространенном актиническом кератозе.
- Рак кожи – симптомы, лечение …
- Рак кожи – симптомы, лечение …
- Рак кожи: лечение и диагностика — Цены …
- Плоскоклеточный рак …
Из местных медикаментозных препаратов используются обкалывание очагов альфа-интерфероном, применение крема 5%имиквимода, 5-фторурацил, местная форма диклофенака (крем Соларайз). Местная медикаментозная терапия используется только для терапии актинического кератоза.
Симптомы и признаки рака кожи
Как выглядит рак кожи — во многом зависит от клинической формы опухоли.
Базально-клеточный рак в 94-97% случаев проявляется на лице. Это лоб, нос, внутренний угол глаз, носогубной треугольник и крылья носа. Новообразования обычно одиночные, но в 10% случаев наблюдаются множественные очаги.
Установить начало базалиомы достаточно сложно. Симптомы рака кожи на начальной стадии обычно начинаются с возникновением плотного узелка, который выступает над кожей. Далее симптомы рака кожи зависят от формы базалиомы.
Язвенная базалиома
Цвет данного новообразования от светло розового до красноватого. Кожа, которая покрывает опухоль тонкая, блестящая или матовая.
Узелок медленно увеличивается в размере. Его форма становится дольчатой. На поверхности возникают телеангиэктазии (сосудистые звездочки). В центральной части появляются изъязвления и корочки. Характерный признак рака кожи на периферии – это плотный валик вокруг узелка с жемчужным оттенком.
Под действием травмы или самостоятельно опухоль изъязвляется. Новообразовавшаяся язва медленно расширяется в глубину и ширину. Ее края плотной консистенции, закругленные, а дно покрыто сальным налетом.
Такая форма роста в течении нескольких лет может привести к обширным разрушениям мягких тканей и костей. При этом пациенты чувствуют себя удовлетворительно. Общее состояние не нарушается, отсутствует кахексия, а иногда и сохраняется работоспособность.
Узловой тип базалиомы
После образования характерного узелка, опухоль может медленно увеличиваться в размере, принимая форму полушара, в котором просвечиваются телеангиоэктазии.
Склеродермиформная базалиома
Пигментная базалиома
Иногда в начале развития опухоли в центре или по краям возникает черная или коричневая пигментация. При этом узелок сохраняет свой прежний вид и характерную жемчужную структуру. Часто данную форму путают с меланомой.
Поверхностная базалиома
Характерная особенность данных новообразований в том, что они практически не возвышаются над уровнем кожи и не прорастают в глубь. Почти всегда возникают в множественном числе. Диаметр составляет не более 4 см, ее поверхность слегка изъязвленная.
В отличии от других форм данная базалиома растет на закрытых участках тела. Течение поверхностной базалиомы наиболее доброкачественное. Нередко такой рак кожи сочетается с аномалиями ребер, множественными кистами нижней челюсти и другими пороками.
Плоскоклеточный рак
Признаки воспаления незначительны или отсутствуют вовсе. Узелок часто сливается с цветом кожных покровов. И далее развитие заболевания определяется направлением роста: экзофитным (папиллярным) и эндофитным (язвенно-инфильтрирующий).
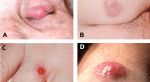
При эндофитном типе возникает язва и злокачественный процесс развивается в глубь. Она также расширяется по периферии. Края язвы приподняты и имеют плотную консистенцию. Они спускаются вниз ко дну придавая язве форму кратера.
Из дна выделяется слизисто-кровяная жидкость, которая засыхает в виде корочек. При надавливании иногда выделяются белые пробки. Новообразование быстро увеличивается, как в глубину, так и в ширину. Оно поражает фасции, мышцы, кости, что часто приводит к обширным косметическим дефектам.
При экзофитном типе рак кожи проявляется как папиллома, что напоминает цветную капусту. Обычно растет на широкой ножке. Опухоль имеет гладкую или бугристую поверхность, быстро растет. Характерный коричневый или ярко-красный цвет.
Но постепенно возникают изъязвления и новообразование преобразуется в кратероподобную язву и начинается язвенно-инфильтративный рост.
Частота заболевания отличается в разных странах и даже районах одной страны. В России рак кожи заметно реже встречается в северных районах по сравнению с южными. Заболевание часто диагностируется в Средней Азии. Например, в Узбекистане рак кожи занимает 1 место среди онкологии и составляет 20-25%. Если брать для сравнения Якутию, то там показатель не выше 2%.
Диагностика рака легкого
В основе диагностики лежит правильный и полноценный сбор анамнеза. Уточняются жалобы, длительность заболевания, собирается информация о сопутствующих заболеваниях и о предшествующих заболеваниях легких, о наличии вредных привычек, об условиях труда, бытовых и профессиональных вредностях, выясняется наличие онкологических заболеваний в семье.
Следующий этап диагностики — это объективное обследование, заключающееся во внешнем осмотре, пальпации лимфатических узлов и аускультации легких. При наличии клинической симптоматики, позволяющей предположить у пациента рак легкого, назначаются специальные методы обследования (инвазивные и не инвазивные).
Неинвазивные методы диагностики — это рентгенография органов грудной клетки, КТ и МРТ, УЗИ. Инвазивные методы — это трахеобронхоскопия (исследование бронхиального дерева — хорошо визуализируется центральный рак), торакоскопия (исследование плевральный полостей — хорошо визуализируется периферический рак), медиастиноскопия используется для исследования лимфатических узлов переднего средостения, диагностическая торакотомия — завершающий метод диагностики распространенности опухоли при неэффективности других, пункционная биопсия опухоли — обязательная процедура при всех инвазивных методах исследования.
- Плоскоклеточный рак гортани: причины …
- Плоскоклеточный рак кожи, симптомы и …
- Рак кожи — Википедия
- Лечение рака кожи: стадии заболевания …
Биопсия опухоли позволяет установить гистологический вариант рака легкого, что необходимо для определения прогноза и тактики лечения.
Источники и справочные материалы
| # | Файл | Размер файла |
|---|---|---|
| 1 | Клинический с первично-множественным синхронным билатеральным центральным плоскоклеточным раком легкого | 837 КБ |
| 2 | Практические рекомендации по лекарственному лечению немелкоклеточного рака | 238 КБ |
| 3 | Практические рекомендации по лекарственному лечению мелкоклеточного рака | 138 КБ |
| 4 | История болезни. Периферический рак S2 правого лёгкого T2N0M0 стадия IБ. Хронический бронхит | 100 КБ |
| 5 | Статья. Тактические аспекты лучевого лечения больных при центральных и периферических злокачественных новообразованиях легких | 162 КБ |