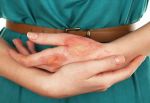
Атопический дерматит, или аллергический дерматит – воспалительное заболевание, характеризующееся кожными высыпаниями.
Что вызывает атопический дерматит?
Атопический дерматит — воспалительное кожное заболевание. Главная причина его возникновения — генетическая предрасположенность. Пациенты с этим диагнозом имеют нарушения синтеза белков кожи (в частности филаггрина), что приводит к усиленной потере внутридермальной жидкости, высыханию кожи и возникновению благоприятной среды для развития инфекции.
Причины атопического дерматита.
- Нейродермит (атопический дерматит): что …
- Атопический дерматит: причины, симптомы …
- Атопический дерматит: причины, симптомы …
- Лечение атопического дерматита у …
- Атопический дерматит у взрослых и детей …
Болезнь не будет давать о себе знать, пока не появятся внешние раздражители. Пищевая аллергия, аллергия на пыль, на животных провоцирует обострение заболевания. Это значит, что у человека, имеющего наследственную предрасположенность, высок риск развития атопического дерматита, но необязательно он будет им болеть. Обострение начнется под влиянием регулярного воздействия негативных внешних факторов (сухой воздух, плохая экология, психическое перенапряжение, аллергены). Атопический дерматит развивается именно тогда, когда внешние и внутренние факторы совпадают.
Как работает иммунная система в норме?
соответственно и атопического дерматитатимус, лимфатические узлывирусыбактериигрибкиФункциями иммунной системы являются:
- распознавание и уничтожение чужеродных элементов
- формирование иммунологической памяти на этот элемент.
Распознавание и уничтожение чужеродных элементов
лимфоцитыВ-лимфоцитыТ-киллерыТ-хелперычто наблюдается при атопическом дерматитеТ-супрессоры
Формирование иммунологической памяти
инфекциюбелковВидами антител, которые вырабатываются иммунной системой, являются:
- иммуноглобулины А;
- иммуноглобулины M;
- иммуноглобулины G;
- иммуноглобулины Е.
иммунитетанесколько недельа точнее, слизистой, которая контактирует с внешней средойбудь то пыль или яичный желток
Медиаторы аллергических реакций
покраснению, отеку и т. д.вазодилатацияклеток Лангерганса
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
- Атопический дерматит: что это, причины …
- Нейродермит (атопический дерматит): что …
- Атопический дерматит: причины, симптомы …
- Estet-Portal
- iDoctor.kz
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком). Атопический дерматит. О профилактическом применении увлажняющего крема у новорожденных
Ежедневное применение увлажняющего крема с первого дня жизни…
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Лечение атопического дерматита
Терапия атопического дерматита назначается доктором. Самолечение недопустимо и может привести к развитию целого ряда тяжелых осложнений.
Необходимо тщательно соблюдать все рекомендации доктора, принимать назначенные препараты в тех дозировках, которые он назначил.
Основные принципы терапии заболевания:
- устранение аллергена;
- назначение пациенту специальной гипоаллергенной диеты;
- прием антигистаминных препаратов для снятия кожного зуда;
- прием гипосенсибилизирующих средств;
- детоксикация организма — с этой целью пациенту назначают сорбенты (Фильтрум-сти, активированный уголь);
- местное применение антисептиков;
- назначение кортикостероидов для снятия воспаления;
- прием ферментных препаратов — их назначение показано при нарушении работы поджелудочной железы;
- седативные средства (для уменьшения зуда);
- антибиотики — при присоединении вторичной инфекции;
- пребиотики и пробиотики (Линекс, Лактофильтрум) — при дисбактериозе;
- противогрибковые мази;
- противовирусные средства.
Следует помнить, что тактика лечения зависит от стадии дерматита (обострение или ремиссия).
При обострении атопического дерматита схема лечения включает в себя прием следующих групп лекарственных средств:
- Топические глюкокортикостероиды. Используются чаще всего. Применяются наружно, эффективно снимают симптомы обострения заболевания. Важно понимать, что назначать данные препараты может только лечащий врач после оценки всех рисков, связанных с их применением. Дело в том, что глюкокортикостероидные средства имеют довольно большое количество серьезных побочных эффектов и противопоказаний. Кроме этого, при бесконтрольном применении они вызывают привыкание и после их отмены состояние пациента ухудшается. Данные препараты выпускаются в форме лосьонов, мазей, эмульсий, кремов.
- Антигистаминные средства. Назначаются для снижения сенсибилизации организма. Для лечения лучше использовать препараты второго и третьего поколения, которые действуют крайне эффективно, но при этом имеют минимум побочных эффектов и не вызывают сонливости. Средняя продолжительность терапии противоаллергическими препаратами составляет 10 дней. При наличии показаний лечащий врач может продлить курс лечения.
- Сорбенты. При помощи этих препаратов производится очистка организма от аллергенов и токсинов. Принимают данные средства 2-3 раза в день, продолжительность курса лечения атопического дерматита обычно составляет одну-две недели.
- Комбинированные лекарственные средства. В эту группу входят комплексные препараты, содержащие в своем составе противогрибковые средства, антибиотики и глюкокортикостероиды. Их назначение показано при присоединении к патологическому процессу вторичной инфекции.
- Средства на основе пимекролимуса. Это препараты, которые эффективно снимают симптомы обострения атопического дерматита. По эффективности их можно сравнить с глюкокортикостероидами, при этом противопоказаний и побочных эффектов у этих препаратов значительно меньше. К минусам данных лекарственных средств можно отнести небольшой опыт практического использования и высокую стоимость.
- Препараты на основе активного цинка. Выпускаются в виде мазей и кремов, предназначены для наружного применения. Являются альтернативой местным глюкокортикоидным средствам. Продолжительность курса лечения определяет лечащий врач. При длительном использовании возможно развитие хронических заболеваний кожи неаллергического происхождения, которые с трудом поддаются лечению.
- Цитостатики. Очень сильные препараты. Назначаются лечащим врачом только при тяжелых формах заболевания, которые не поддаются всем остальным способам лечения. Терапия цитостатиками проводится в условиях стационара.
Кроме этого, следует полностью исключить контакт пациента с аллергеном.
Лечение атопического дерматита вне обострения также имеет большое значение. Сейчас многие врачи рекомендуют пациентам использовать во время ремиссии заболевания специальную лечебную косметику, так как результате воспаления, даже вялотекущего, без выраженных симптомов, свойства кожи изменяются, она становится сухой и безжизненной. Помимо использования лечебной косметики проводят терапию выявленных у пациента сопутствующих заболеваний. Нормализуют работу нервной системы, ЖКТ, других органов и систем.
Таким образом, необходимо понимать, что важно не только лечить обострение атопического дерматита, но и устранять причинные факторы, а также проводить терапевтические мероприятия во время периодов ремиссии. Только так можно остановить прогрессирование заболевания, снизить частоту обострений, улучшить качество жизни пациента.
Диета
Правильное питание при атопическом дерматите — необходимая мера, без которой его лечение будет малоэффективным. Диета направлена на исключение из рациона гипераллергеных продуктов, обогащение организма необходимыми питательными веществами, минералами и витаминами, нормализацию работы ЖКТ.
Необходимо исключить из рациона следующие продукты:
- оранжевые, красные овощи и фрукты;
- сладости (в том числе мед, шоколад, конфеты);
- цитрусовые;
- зелень;
- орехи;
- алкоголь;
- кофе;
- молочные продукты;
- специи, кетчуп, майонез;
- куриные яйца.
Питаться следует дробно (5-6 раз в день, небольшими порциями).