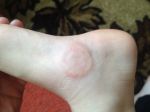
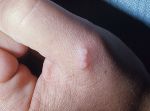
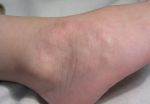
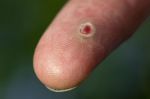
По-научному «шишки» от уколов называют постинъекционными инфильтратами ягодиц. «Они представляют собой уплотнения, которые возникают спустя некоторое время после внутримышечной инъекции, — рассказывает заведующая отделением амбулаторной хирургии одной из медицинских клиник Москвы. — Они являются патологической ответной реакцией организма на введение лекарства, вне зависимости от его типа».
Форма выпуска и состав
Дексаметазон производится в разных формах:
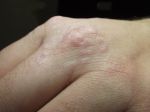
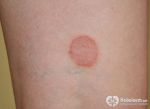
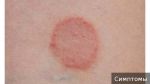
- Кольцевидная гранулёма: лечение, фото …
- Кольцевидная гранулема у детей …
- Кольцевидная гранулема лечение …
- Кольцевидная гранулема лечение …
- Пиогенная гранулема кожи: причины …
- Таблетки. Концентрация действующего вещества составляет 0,5 мг. Дополнительно в состав входит стеарат магния, безводная коллоидная двуокись кремния, МКЦ, моногидрат лактозы, натриевая кроскармелоза. Форма – круглая плоская, цвет – белый, поверхность – риска и фаска. Расфасовка: одна упаковка содержит 10 таблеток.
- Раствор для инъекций. Содержание активного вещества в 1 мл – 4 мг, вспомогательные компоненты: эдетат динатрия, глицерин, вода, фосфатно-буферный раствор, пропиленгликоль, метил-, пропилпарагидроксибензоат. Расфасовка: в одной упаковке по 5, 25 ампул.
- Глазные капли (дополнительно используются для ушей). В 1 мл жидкости находится 1 мг активного вещества. Другие составляющие: кислота борная, трилон Б, натриевый тетраборат, хлорид бензалкония, вода.
- Мазь глазная. Состав: дексаметазон – 0,1%, жидкий безводный ланолин, вазелин, пропилпарагидроксибензоат, метилпарагидроксибензоат. Мазь белого цвета без специфического запаха, расфасовывается в алюминиевые тубы по 3,5 грамм.
Почему возникают шишки от уколов на ягодицах?
К образованию припухлостей после инъекций может привести несколько факторов.
- Техника введения инъекции. Слышали, что после уколов медсестры с «легкой» рукой «шишки» не появляются? В этом есть доля правды. «Некорректное место внутримышечной инъекции, слишком быстрое введение лекарственного препарата или попадание иглы в нерв или сосуд могут вызвать появление „шишек“ после инъекций», — говорит специалист. «Также уплотнения могут появляться как реакция на одномоментное введение большого объема препарата, частые инъекции в одно и то же место», — дополняет Булат Юнусов, врач-хирург GMS Clinic.
- Аллергическая реакция. «Она может развиться из-за гиперреакции иммунного ответа на лекарственное вещество», — добавляет врач. Либо — на смесь лекарств.
- «Многие пациенты, делая инъекции самостоятельно, грешат тем, что в одном шприце смешивают несколько разных препаратов, что категорически запрещено. Это может вызвать необратимые осложнения и серьезные аллергические реакции», — говорит врач.
- Консистенция лекарственного препарата. «Чаще всего вызывают припухлости и отеки масляные растворы, — говорит Булат Юнусов. — Это те лекарственные средства, введение которых осуществляется только внутримышечно. Подобные инъекции отличаются более длительным временем рассасывания, а, следовательно, повышенными рисками осложнений».
- Некорректно подобранная игла. «Слишком длинная или слишком короткая игла приводит к тому, что лекарство попадает либо в очень глубокие мышечные слои, либо в подкожно-жировую клетчатку, то есть не доходит до мышечного слоя», — замечает доктор.
- Чрезмерное напряжение мышцы во время укола. Внутримышечные инъекции необходимо выполнять при расслабленной мышце и желательно в положении лежа на животе.
- Масса тела пациента. «Телосложение и вес также являются факторами, которые необходимо учитывать при введении инъекций, — добавляет Булат Юнусов. — У тучных пациентов много подкожно-жировой клетчатки. Если в нее попадет лекарственный препарат, это неизбежно приведет к образованию воспалительных изменений (инфильтраты, абсцессы)».
Чтобы шишки от уколов не появлялись, эксперты советуют делать инъекции, соблюдая определенные правила. «Важно использовать иглы подходящей длины и диаметра, выбор зависит от возраста пациента, места введения, объема жидкости, количества мышечной и жировой ткани и вязкости раствора, — говорит Булат Юнусов. — Нужно строго соблюдать правила асептики и антисептики. Выполнять инъекции предпочтительно лежа на кушетке или кровати».
Как лечить алопецию у детей?
Если облысение не вызвано опасным заболеванием, которое нужно немедленно устранить, может быть рекомендовано «лечение ожиданием». В этом случае за ребенком наблюдают в течение нескольких месяцев. За это время патология может пройти сама собой.
Запрещено лечение народными методами. Это может усугубить первопричину и сказаться на дальнейшей жизни ребенка.
Терапия должна строиться на основании выявленной причины потери волос. Во всех случаях детям показано общеукрепляющее лечение, которое включает прием:
- иммуномодуляторов;
- фитина;
- витаминов А, Е, С, В1, В6, В12;
- метионина;
- пантотеновой кислоты;
- при тотальной алопеции – системный прием гормональных препаратов.
При топической разновидности заболевания проводят УФО очагов потери волос. Предварительно их смазывают фотосенсибилизирующим препаратом на основе амии большой, пастернака, метоксалена. Также проводится дарсонвализация волосистой части головы.
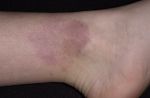
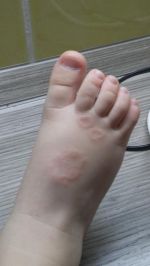
- Пиогенная гранулема лечение народными …
- Кольцевидная гранулёма — причины …
- Пиогенная гранулема лица. Гранулема …
- Гранулема — это… Виды и типы …
- Пиогенная гранулема кожи: причины …
Ежедневно волосистая часть головы охлаждается хлорэтилом, в нее нужно втирать различные настойки и эмульсии, мазь на основе преднизолона.
Если ребенок потерял волосы в связи с ожогом, то на месте рубца новые волосы не вырастут при применении консервативной терапии. Помочь может только пересадка кожи.
Алопеция – психологически тяжела для ребенка, поэтому ему может потребоваться помощь детского психолога.
Источники:
- Е.В. Маслова, О.Н. Позднякова. Структура и клинические варианты алопеции в практике врача-дерматовенеролога // Journal of Siberian Medical Sciences, 2012, №2.
- Н. Бекбауова, , Ж. Жарасова, О. Степанова. Этиология гнездной алопеции у детей // Медицинский журнал Западного Казахстана, 2012, №3(35),
- Н.В. Пац. Лечение алопеции у детей (обзор литературы) // Журнал ГрГМУ, 2006, №3,
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Гимнастика для пальцев и кистей
Выполняют ее в профилактических целях и на первой стадии развития заболевания. Комплекс упражнений, каждое из которых нужно выполнять по 45 секунд, выглядит следующим образом:
1. Локти поставить на ровную поверхность и начать слегка потряхивать кистями рук.
2. Ладони сложить в молебном воззвании и (при не разведении рук) по очереди давить ими друг на друга.
3. Оставаясь в исходной позиции, начать разводить запястья назад-вперед.
4. Повторить упражнение № 1, убрав локти со стола.
5. Повторить упражнение № 2 при большем силовом воздействии здоровой ладони на больную. При сильном спазме движения немедленно прекратить.
6. Оставаясь в исходной позиции, при неподвижных запястьях начать разводить в стороны пальцы.
7. Поиграть в воображаемые инструменты (дудочка, пианино, гитара).
Проблемную кисть нужно продолжать для безопасности фиксировать и выполнять при этом следующие рекомендации специалиста:
1. Смена рода деятельности. На второй стадии стенозирующий лигаментит лечение подразумевает длительное (до 2 месяцев). По этой причине при имеющейся возможности лучше на время или навсегда распрощаться с однообразной ручной работой. Людям, зарабатывающим себе на жизнь тяжелым физическим трудом, также стоит задуматься о смене профессии.
2. Снятие опухоли. На этой стадии запястье уже может сильно отечь при серьезном воспалительном процессе. Для его устранения используют средства на гормональной основе, лидером которых считается Гидрокортизон. Лекарство вводят непосредственно в очаг поражения: при болезни де Кервена — под тыльную связку, туннельном синдроме — в карпальный канал, болезни Нотта — под кольцевую связку.
3. Обезболивание. Производят его при помощи новокаиновой блокады, когда укол делает непосредственно в проблемную зону.
Электрофорез. При стенозирующем лигаментите придется пройти 10 сеансов воздействия на проблемную зону электроимпульсами. Проводят электрофорез с применением лидазы, растворенной в новокаине. После такой процедуры пациент ощущает значительное облегчение, если до этого его беспокоили боли.
Фонофорез. На кожу в пораженном участке наносят гель на основе алоэ (для снятия воспаления) или гидрокортизона (для устранения боли, отечности). Далее в ход пускается УЗ-датчик, который поможет активному веществу проникнуть в пораженный участок руки как можно глубже. Длительность сеанса — 23 — 30 минут. Преимущества процедуры — возможность произведения безопасного микромассажа с заметным результатом через два-три посещения специалиста.
Парафинотерапия. Обычно этот метод используют в косметологии, но в случае опухоли при стенозирующем лигаментите он также пригодится. Можно его применять и в домашних условиях. На водяной бане следует растопить измельченный в крошку парафин высокого качества. На дно широкой тарелки нужно расстелить кальку, на которую затем необходимо вылить жидкую парафиновую массу. В скором времени она покроется корочкой, что означает готовность компресса. После обматывания его теплой тканью следует прилечь и подождать, пока парафин остынет.
Грязелечение. Наиболее эффективен в плане лечения стенозирующего лигаментита пелоидофонофорез. Этот метод сочетает в себе применение целебной грязи под воздействием ультразвука. Время проведения процедуры — 5 минут при необходимости пройти 10 сеансов.