Кольпит — что это такое?
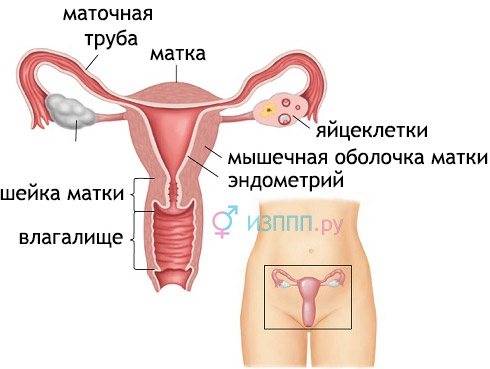
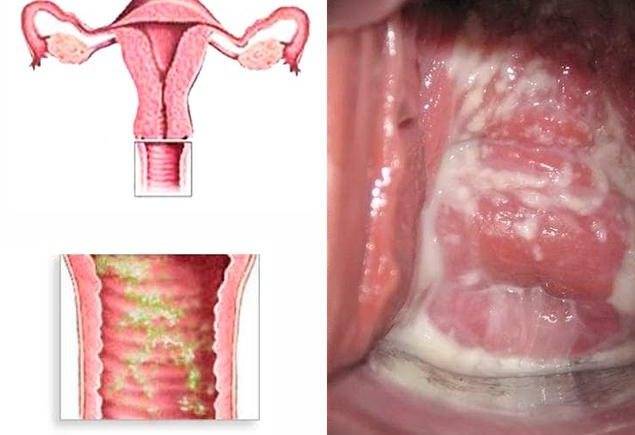
Что такое кольпит в гинекологии? Кольпит – это воспалительное поражение слизистой оболочки влагалища. Второе название патологии – вагинит. Соответственно можно сделать вывод, что такое заболевание поражает исключительно женщин. Кольпит у мужчин невозможен из-за отсутствия влагалища как такового.
Однако представители сильной половины человечества в некоторых случаях могут способствовать развитию кольпита у женщины (половой партнерши).
Диагноз «кольпит» в гинекологии является одним из самых распространенных, и это связано с тем, что такое состояние развивается под воздействием множества разнообразных факторов:
- снижение иммунного статуса женщины;
- механические травмы половых органов (грубый секс, последствия аборта, дефлорация, роды);
- местное химическое воздействие (спермицидные средства);
- недостаточная или слишком частая интимная гигиена;
- патологии эндокринной системы;
- аллергические реакции (на белье, средства интимной гигиены);
- патологии репродуктивной системы (аномалии развития влагалища, гипофункции яичников, воспалительный процесс в полости матки);
- авитаминоз, длительная антибиотикотерапия или несбалансированное питание;
- гормональная контрацепция (включая использование внутриматочной спирали);
- менопауза;
- беременность.
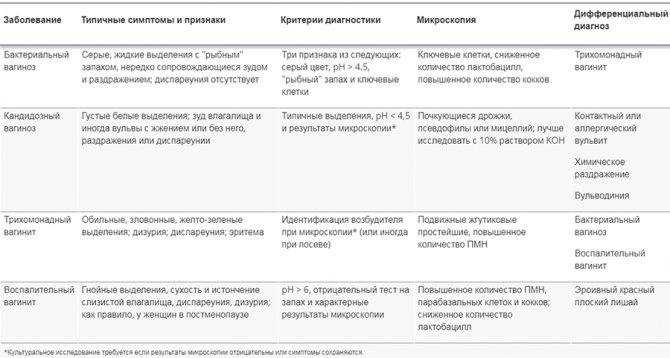
Однако наиболее частых, основных причин у кольпита всего две — это заражение возбудителями венерических инфекций и активизация условно-патогенной флоры влагалища. Вызывать вагинит способны такие инфекционные агенты, как бактерии, вирусы, простейшие и грибки. В зависимости от вида возбудителя отличаются принципы лечения и симптомы кольпита.
Виды кольпита, классификация
Первичный очаг инфекции, вызвавшей кольпит, может находиться непосредственно во влагалище. В этом случае говорят о первичной форме заболевания.
При вторичном нисходящем кольпите инфекция «спускается» из области матки, а в случае развития восходящего – распространяется с наружных половых органов.
Ориентируясь на яркость клинических проявлений, воспалительные процессы во влагалище принято разделять на три основных формы — острая, подострая и хроническая.
В первом случае симптоматика выраженная, доставляет женщине существенный дискомфорт, часто ограничивает повседневную активность. Хроническая форма протекает бессимптомно или с минимальными проявлениями и отличается периодическими рецидивами.
При подостром кольпите гинеколог отмечает умеренное покраснение слизистой влагалища, жалобы у пациентки могут отсутствовать. Выделяют еще асимптомную форму – обнаружить ее можно только по результатам мазка на флору, который характеризуется 4-ой (последней) степенью чистоты.
В зависимости от характера патологических изменений во влагалище выделяют такие типы кольпитов:
- Диффузный (очаговый) – видны отдельные участки поражений;
- Атрофический – отмечается общее истончение слизистой оболочки;
- Серозно-гнойный, гнойный – отличается обильными характерными выделениями.
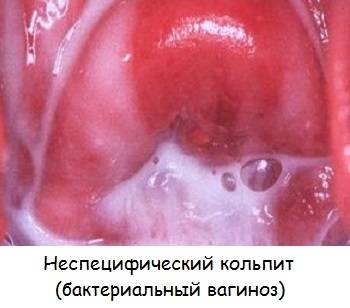
Однако наиболее обширной является классификация кольпитов по типу возбудителей. Воспаление влагалища может быть неспецифическим и специфическим. Неспецифический кольпит вызывают представители собственной микрофлоры женщины:
- стрептококки;
- кишечные палочки;
- стафилококки;
- протей;
- гарднереллы.
Причины неспецифического кольпита
Чаще всего воспалительные процессы во влагалище связаны с проникновением патогенных микроорганизмов извне, обычно заражение происходит при незащищенном половом акте. Такая форма патологии носит название специфического кольпита.
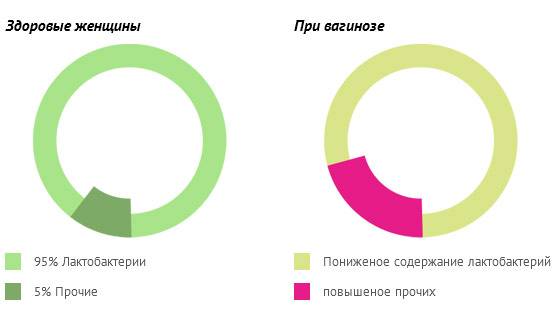
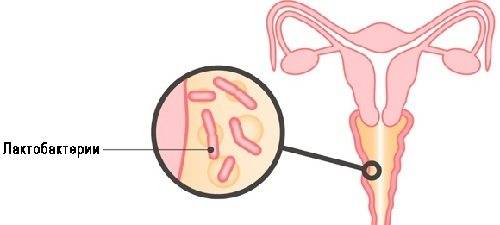
Причины возникновения и развития неспецифического кольпита имеют совсем другую природу, они связаны с нарушением баланса влагалищной микрофлоры. Естественная влагалищная среда на 98% заселена лактобактериями, а 2% представлены условно-патогенными микроорганизмами. Эти 2% бактерий не могут в обычном состоянии нанести женскому организму какой-либо вред, но под влиянием определенных факторов они начинают быстро размножаться и образовывать колонии.
Уровень кислотности влагалища здоровой женщины в среднем имеет показатель pH 3,8 — 4,5, но под влиянием определенных негативных факторов эти значения сдвигаются, и для условно-патогенных микроорганизмов создается благоприятная среда для размножения. Количество патогенных организмов активно растет, они начинают подавляюще воздействовать на лактобактерии, резко снижая защитные силы организма.
Если иммунитет у женщины в норме, организм может самостоятельно справиться с инфекцией, но при его снижении начинается развитие воспалительного процесса, диагностируется неспецифический кольпит.
В зависимости от характера возбудителя инфекции неспецифический кольпит подразделяется на три вида:
- бактериальный, причинами которого являются стафилококк и другие кокковые инфекции, кишечная и синегнойная палочки и другие бактерии;
- вирусный, возникающий из-за попадания в организм вируса герпеса или папилломы человека;
- грибковый, возбудителем которого могут стать различные дрожжеподобные грибы.
Если в результатах анализа микрофлоры обнаруживается несколько возбудителей, то заболевание носит название смешанного кольпита.
Неспецифическим кольпитом женщина может заболеть в разном возрасте, но причины развития инфекции при этом отличаются:
- У девочек до 10 лет патология развивается из-за несформированного баланса влагалищной микрофлоры и неразвитости слизистой, через которую бактерии легко проникают в организм.
- У взрослых женщин болезнь чаще всего обусловлена гормональной перестройкой и снижением защитных сил организма во время беременности.
- В постклимактерическом периоде слизистая влагалища истончается в силу естественных возрастных причин, поскольку уменьшается количество влагалищных выделений, являющихся смазкой для вагинальных стенок, кроме того, с течением лет у женщины снижается иммунитет.
Частой причиной неспецифического кольпита независимо от возраста является несоблюдение правил личной гигиены, причем заболевание может возникнуть не только при ее отсутствии, но и при слишком частом мытье, особенно с использованием агрессивных моющих средств и с постоянным спринцеванием влагалища. Оба этих фактора могут привести к нарушению влагалищной микрофлоры и дать толчок к развитию колоний патогенных бактерий.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Для интимной гигиены нужно выбирать средства с нейтральной кислотностью и использовать их не чаще одного раза в день.
Также инфекция может попасть в организм через микротравмы слизистой влагалища, которые могут быть получены при неправильном введении гигиенических тампонов или противозачаточных средств.
Среди прочих факторов, провоцирующих развитие неспецифического кольпита, в медицине выделяют:
- беспорядочные сексуальные контакты;
- проблемы со стороны эндокринной системы, хронические заболевания почек, желудка и других систем организма;
- гормонотерапия или прием антибиотиков без согласования с врачом;
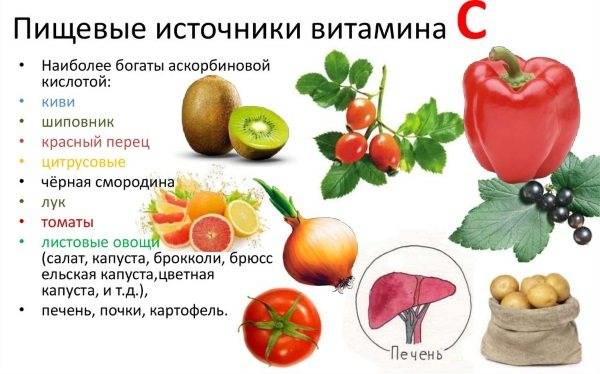
- недостаток витаминов;
- неправильное строение половых органов;
- проблемы с иммунной системой;
- постоянное нервное перенапряжение.
Различают первичный неспецифический кольпит, который наблюдается у девочек и женщин в постклимактерическом возрасте и является самостоятельной патологией, и вторичный, возникающий как следствие других воспалительных заболеваний инфекционной этиологии.
Рекомендуем прочитать об остром вагините. Вы узнаете о причинах и видах острого вагинита, симптомах, осложнениях патологии, методах диагностики, лечении.
А здесь подробнее о трихомонадном вагините.
Классификация
Классификация кольпита включает несколько разновидностей заболевания и каждая имеет свои особенности. Ниже описаны те, что чаще всего встречаются в гинекологической практике:
- трихомонадный;
- кандидозный;
- атрофический.
Трихомонадный кольпит вызывается простейшими микроорганизмами – трихомонадами. Инфекция чаще всего передается половым путем. Реже заразиться можно, используя с больным человеком общие предметы обихода. При обнаружении патологии на ранней стадии вылечить болезнь просто. Чтобы поставить диагноз, врачу обычно достаточно просто осмотреть пациентку и выслушать жалобы.
Кандидозный кольпит возникает в результате активного размножения патогенных грибов рода Кандида. Его отличительные симптомы – творожистые выделения белого цвета и сильный зуд. Заразиться можно как от другого человека, так как просто на фоне снижения собственного иммунитета и изменения качественного состава микрофлоры.
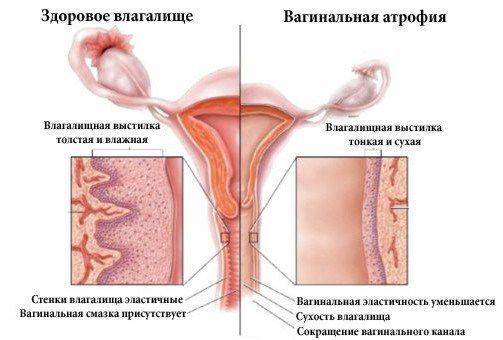
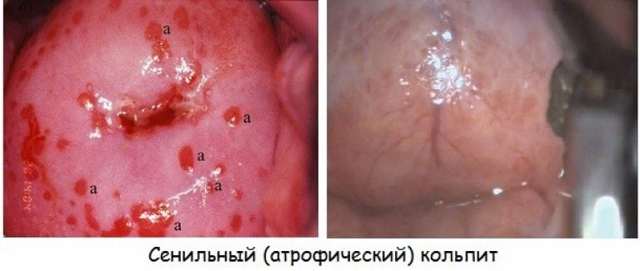
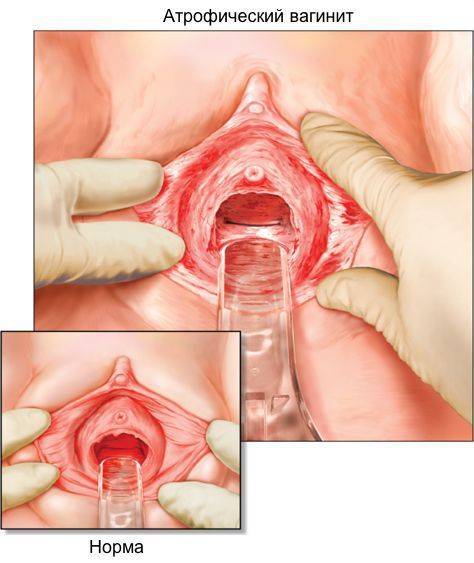
Атрофический кольпит связан с изменением гормонального фона в организме женщины. Когда эстрогены не вырабатываются в нужном количестве, влагалище изменяется. Иногда эти явления связаны с возрастными изменениями. Появляются боли при половом акте, женщина чувствует сухость и дискомфорт. Лечение сенильного кольпита (старческого) проводится с использованием гормонов.
По характеру течения вагинита выделяют две формы:
- острую;
- хроническую.
Редко развивается аллергический вагинит. В таком случае заболевание имеет неинфекционную природу и развивается в результате контакта с аллергеном. Терапия проводится после определения раздражающего фактора и исключения контакта с ним.
Гнойные выделения появляются у женщин только при развитии неспецифической формы вагинита. При специфических кольпитах такие явления, как правило, не возникают.
Лечение кольпита
Главной целью лечения кольпита у женщин является подавление роста патогенной микрофлоры и восстановление баланса. Если около 40 лет назад основное значение имели стрептококки, то сейчас это место заняли более устойчивые к антибиотикам стафилококки. На данный момент чаще наблюдается микст-инфекция (то есть смешанная инфекция), когда ассоциированы бактерии, простейшие и грибки.
Такое сочетание создает уникальную устойчивость к проводимой терапии, способствует созданию защитных биопленок на поверхности слизистой влагалища.
Возбудители становятся нечувствительными к монотерапии, возрастает частота рецидивов, воспалительный процесс хронизируется.
Чем лечить? Подбор лекарств зависит от таких факторов, как:
- Общая реактивность организма.
- Течение инфекционного процесса.
- Наличие или отсутствие осложнений.
- При хронической инфекции – частота рецидивов в год и особенности воспалительного процесса.
- Наличие беременности и протекание ее на фоне вагинита.
- Наличие сопутствующих хронических инфекций, ЗППП, кандидоза.
- Состояние местного и общего иммунитета.
- Наличие сопутствующей патологии.
Эффективность терапии оценивается через 72 часа. При этом должны стихать местные симптомы (зуд, жжение, отек и гиперемия слизистой), женщина должна отмечать улучшение общего состояния. Это правило используется при любых инфекциях. Отсутствие эффекта в течение 72 часов после начала терапии говорит о ее неэффективности в отношении возбудителя.
На период болезни пациентке рекомендуется соблюдать половой покой. Половые акты не только усугубляют неприятные ощущения, но и способствуют восхождению инфекции и повторному заражению. Также необходимо придерживаться определенной диеты. Следует отказаться от острой и соленой пищи (в случае кандидозного вагинита и от сладостей), запрещается употребление алкоголя. В питании должны преобладать свежие овощи и фрукты, и молочнокислые продукты.
При выявлении специфического возбудителя (например, трихомонады, гонококки), лечение назначается и половому партнеру. При тяжелом течении заболевания (значительное повышение температуры и выраженный дискомфорт во влагалище) назначается половой покой. Обязательно соблюдение интимной гигиены. Подмываться нужно не менее двух раз в день, в случае менструации после каждой замены прокладки. При возникновении вагинита у девочки ее подмывают после каждого посещения туалета.
2 Виды
Существуют разные виды острого вульвовагинита. Их можно классифицировать по длительности течения – острый вагинит (до 1 месяца) и подострый (до 3 месяцев). Если эти формы не получают своевременного лечения, они перетекают в хронический вульвовагинит (все, что свыше 3 месяцев).
Выделяют виды заболевания в зависимости от причины возникновения:
|
Вид |
Особенности |
|
Травматический |
Часто воспалительный процесс спровоцирован попаданием инородных предметов во влагалище — ваты или ниток. Эта форма вульвовагинита бывает у девочек раннего возраста, которые во время игры могут засовывать туда разные предметы. Но не исключено и ее развитие во взрослом возрасте (при неправильном извлечении тампона). Необходимо извлечь оттуда посторонний предмет, продезинфицировать полость с помощью специального раствора. Эту процедуру придется делать в поликлинике у гинеколога |
|
Бактериальный |
Чаще всего вызван кокками. Его характерные признаки — гиперемия кожи на наружных половых органах, появление выделений желтоватого цвета. Для лечения заболевания, помимо описанных ниже методов, используются вагинальные свечи с антибиотиками или сульфаниламидами. Для укрепления иммунитета используются препараты интерферона (Виферон и Реаферон), которые выпускают и в виде свечей для ректального и интравагинального введения. Есть также неспецифический вульвовагинит, который вызван условно-патогенной микрофлорой — это эшерихии, энтерококки и другие виды бактерий. Терапия — по описанной выше схеме |
|
Энтеробиозный |
В этом случае причиной болезни является кишечная палочка или энтерококк. Бывают также смешанные формы, которые развиваются на фоне глистной инвазии. Признаки заболевания соответствуют описанной ниже клинической картине. Основным симптомом является зуд. Если заболевание протекает на фоне глистной инвазии, то принимают такие препараты, как Пирантел и Комбантрин. Внутривагинально вводят свечи с канамицином, благодаря которым уничтожается патогенная микрофлора. Проводится промывание влагалища и вульвы описанными ниже растворами. Курс антибиотиков повторяют еще раз через 30 дней |
|
Кандидозный |
Заболевание, которое вызвано грибками рода Кандида. Для лечения этого вида инфекции применяется отдельная категория препаратов. Они делятся на три группы — полиеновые, триазоловые, амидазоловые. Наиболее универсальными и безопасными считаются лекарства из первой группы (Нистатин). Но применяются и имидазоловые препараты — Клотримазол, Миконазол. После проведения обследования врач может назначить и триазоловое средство (Флуконазол). При анализе специалист определяет устойчивость микрофлоры к тому или иному препарату |
|
Вирусный |
Вызван вирусом простого герпеса. Часто возникает во время простудных заболеваний или гриппа и ОРВИ. Существует несколько путей передачи инфекции, в том числе через сексуальные контакты и при недостаточном соблюдении правил гигиены. Типичная форма проявляется высыпаниями на половых губах в виде прозрачных пузырьков. Атипичная сопровождается болями при мочеиспускании, лихорадкой. При ней нужно принимать противовирусные препараты, в том числе Новирин |
| Аллергический | Препараты, содержащие достаточно токсичные действующие вещества (например, вагинальные свечи, кремы), могут раздражать слизистые оболочки и вызывать аллергию. Для лечения аллергического вульвовагинита используют мази и кремы с глюкокортикоидами |
| Трихомонадный, микоплазменный, гонорейный | Эти формы гинекология относит к специфическим вагинитам, которые вызываются гонококком, трихомонадой, микоплазмой, уреаплазмой. Все они лечатся антибиотиками (Азитромицином или Цефтриаксоном) |
| Диабетический | Эту форму лечат путем борьбы с основным заболеванием — сахарным диабетом ( с помощью инъекций инсулина, соблюдения диеты и т. д.) |
1 Клинические признаки
Симптоматика атрофического кольпита проявляется спустя 5 лет после окончания месячных. Как правило, заболевание протекает без сильно выраженных признаков.
Проявления кольпита менопаузального периода усиливаются при присоединении к очагу вторичной инфекции и развитии условно-патогенной микрофлоры. Это может быть спровоцировано микротравмами слизистой в силу ее ранимости. Происходит повреждение при подмывании, спринцеваниях или гинекологическом осмотре.
Выделяют следующие клинические признаки возрастного кольпита:
| Тип проявления | Особенности симптоматики |
|---|---|
| Влагалищный дискомфорт | Проявляется с ощущением сухости и сжатости во влагалище. В некоторых случаях возникают болезненные ощущения из-за воспаления. Если патология усугубляется присоединением патогенной микрофлоры, то возможны зуд и жжение |
| Диспареуния | Болевые ощущения женщина испытывает во время секса или после него. Они обусловлены истощением многослойного эпителия влагалища, уменьшением секреторной функции желез и оголением нервных окончаний |
| Влагалищные выделения | При кольпите выделения из половых органов имеют умеренный характер. Они слизистые и могут напоминать водянистую структуру. Если женщина инфицирована какими-либо бактериями, то бели приобретают характерный вид (пенистые, творожистые, зеленоватые) и имеют неприятный запах. При сенильном кольпите в выделениях могут быть прожилки крови. Обычно они возникают из-за травмы слизистой оболочки и носят незначительный характер. Однако независимо от объема содержания крови необходимо обратиться за помощью к гинекологу |
| Учащенное мочеиспускание | При старческом кольпите характерно истончение стенок мочевого пузыря, которое вызвано ослаблением тонуса мускулатуры. Из-за этого при вагините провоцируется учащенное мочеиспускание, а объем отделяемой урины остается неизменным. Ослабление мышечной структуры тазового дна может вызвать недержание мочи (при кашле, чиханье или смехе) |
| Результаты гинекологического осмотра | Слизистая оболочка влагалища обладает бледно-розоватым цветом и имеет многочисленные точечные кровоизлияния. Если при гинекологическом осмотре происходит кровоточивость новых участков, то есть риск присоединения вторичной инфекции, которая может спровоцировать гиперемию, отек влагалища, сероватые или гнойные выделения |
Признаки и симптомы кольпитов у женщин
Поскольку воспаление слизистой оболочки влагалища может возникнуть в силу целого спектра причин, то и клиническая картина заболевания в каждом конкретном случае будет отличаться.
Специфические кольпиты
Скудная симптоматика характерна для кольпитов вирусной и микоплазменной этиологии. Зачастую, кроме воспалительных изменений слизистой оболочки, нет никаких специфических признаков. Жалоб у пациентки может не быть и при сифилитическом поражении, однако во время кольпоскопии гинеколог замечает сифилому, напоминающую раковое перерождение ткани.
Смазанная клиническая картина возможна в случае туберкулезного процесса, иногда пациентка жалуется на невыраженные боли. При кольпоскопическом исследовании влагалища врач замечает псевдоэрозии и вызванные микобактериями туберкулеза язвы.
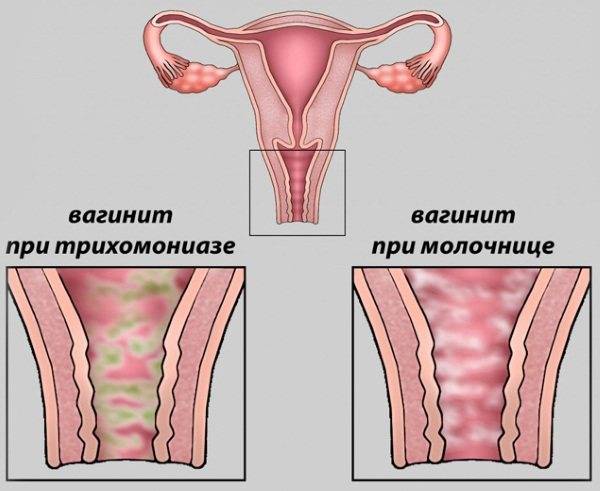
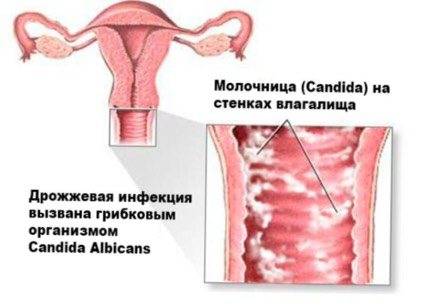
Кандидозный кольпит (дрожжевой) – достаточно распространенное явление, особенно у беременных и женщин, часто употребляющих антибиотики. Второе название этого заболевания – молочница. Дрожжевое поражение слизистой влагалища при остром кандидозном кольпите вызывает яркую, характерную симптоматику:
- обильные творожистые выделения белого цвета;
- кислый запах вагинального отделяемого;
- зуд в интимной области;
- рези при мочеиспускании;
- незначительные примеси крови в выделениях;
- отечность половых губ.
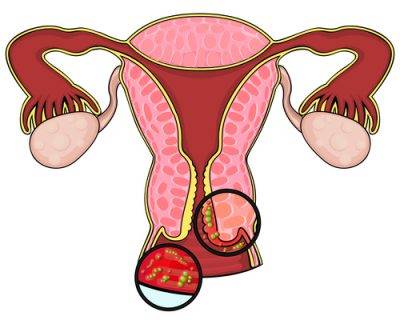
выделения при кольпите
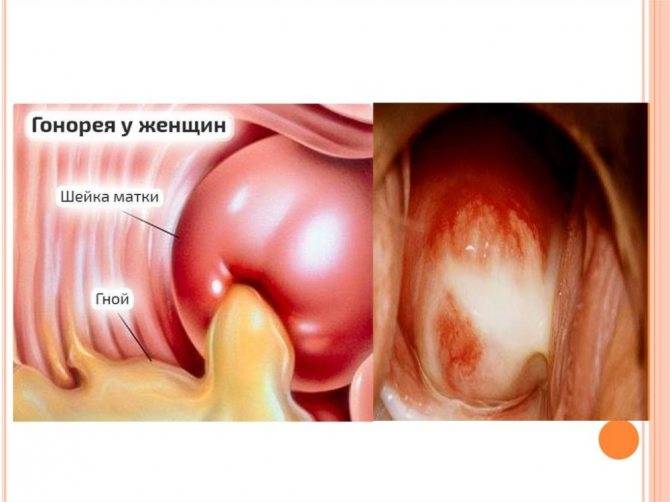
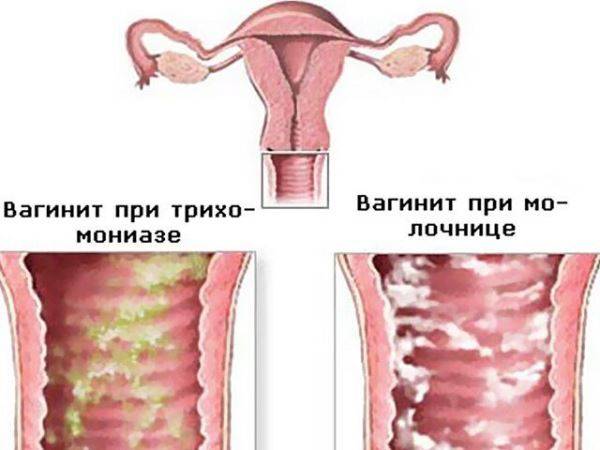
Трихомонадный кольпит вызывает возбудитель одной из венерических инфекций. При этой патологии, протекающей в острой форме, возможно повышение температуры тела вплоть до 38˚С. Трихомонада активно размножается в половых путях, часто поражая уретру, что проявляется расстройствами мочеиспускания, болями в животе.
При трихомонадном кольпите выделения из влагалища становятся обильными и пенистыми, имеют желтоватый или зеленоватый оттенок (в запущенной форме) и неприятный запах. Выделения раздражают вульву, вызывают сильный зуд. При сексуальном контакте возникает боль, слизистая влагалища легко травмируется и кровоточит.
В крайне редких случаях диагностируют хламидийный кольпит. Выделения при этом состоянии становятся скудными, пациентка жалуется на боли, зуд, расстройства мочеиспускания.
Неспецифический кольпит
Для неспецифического вагинита в острой форме характерно обилие влагалищных выделений. Пациентку беспокоит жжение в интимной области, зуд часто мешает даже спать, при мочеиспускании возникают рези. Возможен и болевой синдром. На фоне обильных выделений краснеют и опухают наружные половые органы.
Атрофический кольпит
В отличие от специфического и неспецифического, атрофический кольпит у женщин имеет асептическую природу – симптомы и лечение его также отличаются. Патология спровоцирована климаксом.
Из-за снижения активности яичников падает выработка эстрогенов, вызывающих рост эпителиальных клеток, вследствие чего слизистые оболочки половых органов истончаются, иссушаются, снижается концентрация полезных лакто- и бифидобактерий.
На фоне угнетения нормофлоры возможна активизация условно-патогенных микроорганизмов с развитием симптомов неспецифического кольпита. Впрочем, нередко пациентки вообще не имеют жалоб – эта форма вагинита развивается медленно, постепенно. Атрофический кольпит имеет такие симптомы:
- сухость влагалища;
- зуд;
- боль при половом контакте;
- кровянистые выделения после интимной близости, взятия мазков;
- раздражение от мыла.
Симптомы заболевания, как проводится диагностика
Внешние проявления болезни различаются в зависимости от формы и вида кольпита.
Острый
Слизистая влагалища краснеет и опухает, легко кровоточит. Внизу живота появляется тяжесть. Выделения имеют гнойный характер с примесью крови. Больных беспокоит жжение и зуд в области наружных половых органов.
Хронический
При отсутствии адекватного лечения острого вагинита болезнь затаивается и переходит в хроническую стадию. Явные симптомы отсутствуют. Воспаление перекидывается на матку и придатки.
Кандидозный
Воспаление стенок влагалища под воздействием дрожжеподобных грибов рода Candida. Отличительной особенностью являются белые творожистые выделения со специфическим кисловатым запахом.
Трихомонадный
Возбудитель – трихомонада. Характерный признак – гнойные пенистые выделения с желтым или зеленым оттенком. Мочеиспускание учащается. Инфекция часто поражает уретру и матку.
Атрофический
Главный признак – сухость влагалища. Истонченная слизистая постоянно трескается и кровоточит. Микротравмы доставляют серьезный дискомфорт во время полового акта. Выделения обычно бесцветные или желтоватые.
Нередко кольпит возникает под воздействием сразу нескольких возбудителей, поэтому симптомы смазываются. Самостоятельно поставить диагноз нельзя. Для точного определения заболевания следует пройти тщательное обследование под наблюдением гинеколога.
Диагностика включает в себя следующие мероприятия:
- опрос
- осмотр с помощью гинекологического зеркала
- кольпоскопия (осмотр влагалища и шейки матки с помощью оптического оборудования)
- определение кислотности среды
- мазок из влагалища на флору
- цитологическое исследование выделений
- бактериологическое исследование мазка из влагалища, уретры и цервикального канала
- мазок на ПЦР для выявления возбудителя
- УЗИ малого таза в случае риска инфицирования внутренних органов
- анализ крови на гормоны
- определение чувствительности возбудителей к антибиотикам
- аминотест (положителен в случае вагиноза).
Прогноз
При своевременном лечении прогноз довольно благоприятный. После гормональной терапии, выполнения упражнений и использования народных средств состояние слизистой оболочки улучшается, ткани частично восстанавливаются.
Только в некоторых случаях лечение не приносит результата, а прогноз неблагоприятный. Обычно такая ситуация наблюдается при присоединении инфекции и развитии осложнений.
Атрофический кольпит является тяжелым и опасным заболеванием, особенно в случае, когда он возрастной. Пациентка должна пройти курс лечения, что позволит облегчить состояние и предотвратить осложнения.
Оформление статьи: Мила Фридан
Причины заражения половых органов
Возбудители инфекционных болезней (например, кишечная палочка). Инфекции, которые передаются половым путем, часто становятся причиной воспаления. Отказ от презервативов, частая смена партнера и другие причины вызывают болезни специфического характера (гонорея, хламидиоз и другие).
Половые органы могут быть заражены по различным причинам
Они обычно сопровождаются кольпитом. Особенную опасность представляют кольпиты, которые вызываются трихомонадами и хламидиями. Они почти всегда переходят в хроническую форму. Возбудители постепенно распространяются во все органы половой сферы женщины (маточные трубы, яичники). Воспаления приводят к бесплодию или невынашиванию.
В норме микрофлора влагалища подавляет рост и деятельность таких микроорганизмов. Но если баланс микрофлоры нарушен, то они быстро размножаются и вызывают воспаление. Здоровая микрофлора представлена, в основном, молочно-кислыми бактериями.
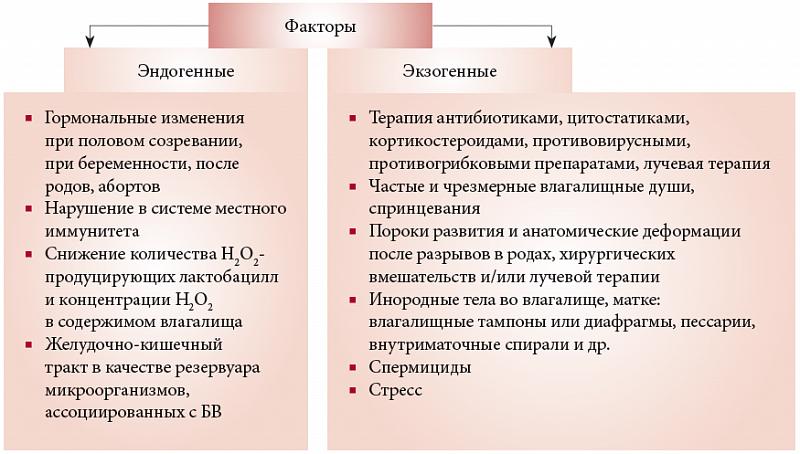
Рост патогенной флоры провоцируют многочисленные факторы:
- различные гинекологические заболевания (воспаления яичников, маточных труб и др.);
- хронические болезни организма женщины;
- острые заболевания;
- длительная терапия лекарственными средствами;
- лечение антибиотиками, химиотерапия;
- недостаточная личная гигиена;
- ослабленный иммунитет и ВИЧ.
Бактерии, которые попадают во влагалище из внешней среды, вызывают специфические бактериальные кольпиты. Они проникают в организм по многим причинам (половой акт, несвежее белье, медицинское вмешательство).
Причиной кольпита может стать травмирование влагалища
Неосторожное химическое или механическое воздействие часто приводит к плачевным результатам. Воспаление сможет появиться в результате грубых половых актов, неправильных и частых спринцеваний или ношения тесного белья из синтетики
Нарушения в гормональной системе и сопутствующие заболевания. Часто кольпит выявляют у женщин, страдающих сахарным диабетом. Средства контрацепции также могут нарушить нормальное состояние микрофлоры влагалища. Итогом становится воспалительный процесс.
Использование ВМС — внутриматочной спирали увеличивает риск развития воспалительных заболеваний. Женщины, которые поставили спираль, гораздо чаще болеют кольпитом. Это особенно характерно для нерожавших.
Противовоспалительные свечи в гинекологии
В настоящее время список названий препаратов с противовоспалительным действием очень большой. Такие препараты применяют для лечения воспалений, как дополнительные средства в схеме лечения, куда входят также таблетки, уколы, травы и др. Все названия свечей от воспаления, которые предлагаются в аптеках, нужно сообщать врачу, чтобы он назначил максимально эффективное лечение.
Часто в составе комплексной схемы лечения присутствуют также антибиотики в гинекологии. Антибактериальные препараты эффективно дополняют местные лекарства в виде суппозиториев.
Ихтиоловые свечи в гинекологии
Несмотря на простоту данного препарата на природной основе, отзывы об ихтиоловых свечах в гинекологии практически всегда положительные, так как он действует эффективно. Активное вещество – ихтиол.
Эти обезболивающие суппозитории применяют, если необходимо лечение воспалительных заболеваний, а также для ускорения заживления травм и язв слизистой. Лекарства, в которых содержится ихтиол, подходят как для женщин, так и для мужчин (ректально).
При необходимости применяются также в ветеринарии – для лечения собак.
Метилурациловые свечи в гинекологии
Применяются для лечения разнообразных гинекологических болезней. Ускоряют обновление эпителия, заживляют поврежденный кожный покров, стимулируют обменные процессы. Производят противовоспалительный эффект, применяются как дополнительное средство при лечении эрозии шейки матки.
Облепиховые свечи в гинекологии
Практикуется широкое применение облепиховых свечей в гинекологии.
Их целесообразно использовать при лечении эрозии шейки матки, травмах слизистых, при дисбактериозе. Отзывы свидетельствуют, что свечи с облепихой в гинекологии очень эффективны. При этом они могут применяться в любом возрасте – старческий или слишком юный возраст не является противопоказанием. Также допускается лечение этим препаратом при беременности.
Свечи с календулой
Выбирая противомикробные препараты, не следует забывать о свечах с календулой. Ведь календула оказывает антимикробное, противовоспалительное, ранозаживляющее действие. Инструкция свидетельствует, что побочные эффекты эта лекарственная форма вызывает редко.
Вагинальные свечи применяют для терапии воспалительных процессов, атрофического кольпита, эрозии шейки матки.
Индометациновые свечи в гинекологии
Это лекарство, блокируя синтез простагландинов, обезболивает, снижает температуру, снимает воспаление. Их назначают при эндометриозе, при воспалении яичников, при миоме матки с болевым синдромом.
Также Индометациновые свечи эффективны для уменьшения процесса образования спаек.
Свечи Бетиол
В гинекологии свечи Бетиол, в состав которых входит красавка и ихтаммол, используются в качестве антисептика. Их применяют ректально, при геморрое. Но иногда в период планирования беременности врач назначает свечи, в состав которых входит красавка, с целью воздействия на базальную температуру.
Синтомициновые свечи
Синтомицин применяется, если органы малого таза поражены стафилококками, хламидиями, стрептококками и другими бактериями.
Их назначают при цервиците, вагините и др. Синтомицин практически не оказывает системного воздействия на организм. Синтомицин вводят два раза в день интрвагинально. Сколько времени применять препарат, определяет врач, но, как правило, лечение длится до 10 дней.
Свечи Кызыл-Май
В состав входят травы, масло облепиховое, какао масло, бентонит, пчелиный воск. Свечи Кызыл-Май улучшают регенерацию тканей, оказывают противовоспалительное воздействие.
Назначают при кольпитах, цервитах, эрозиях. Применять нужно ректально 1-2 супп. в сутки, лечение продолжается до 15 дней. Стоимость – от 600 руб.