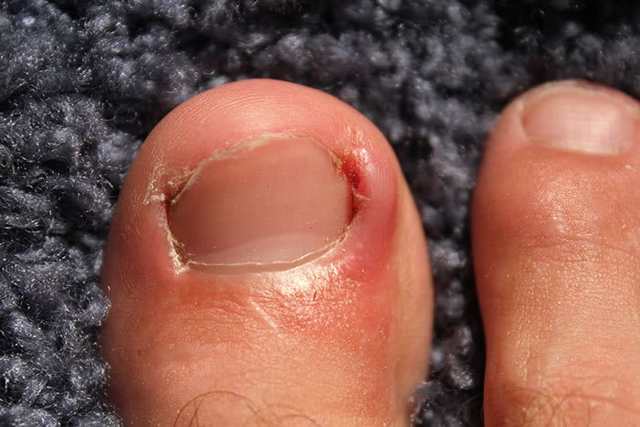
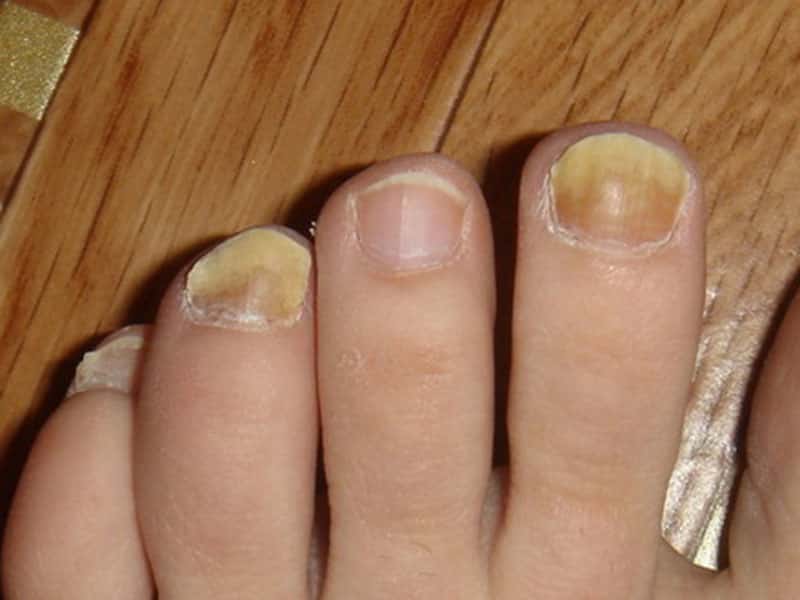
Пятая часть европейской популяции больна микозом ног. Это данные исследования «Ахиллес», проведенного во всех странах Европы, в том числе в нашей. Грибок на ногах чаще всего начинается с межпальцевых складок, вот по каким причинам:
— заболевания сосудов ног (21%);
— ожирение (17%);
— патология ног – узкие межпальцевые промежутки, диабетическая стопа, плоскостопие (15%);
— травматизация кожи, ногтей и пальцев из-за тесной обуви, спортивных травм, обрезного педикюра.
Заболеваемость опоясывающим лишаем составляет 12–человек на населения. Правильное лечение является важным для предупреждения развития неврологических осложнений.
опоясывающий герпес, ветряная оспа, кожные болезни вирусные
- Лишай у детей • Виды лишая у ребенка …
- Лишай у детей • Виды лишая у ребенка …
- Лишай у детей: как выглядит …
- Опоясывающий лишай у детей: пути …
- Опоясывающий лишай у детей: пути …
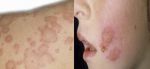
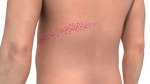
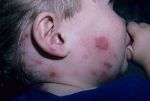
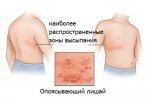
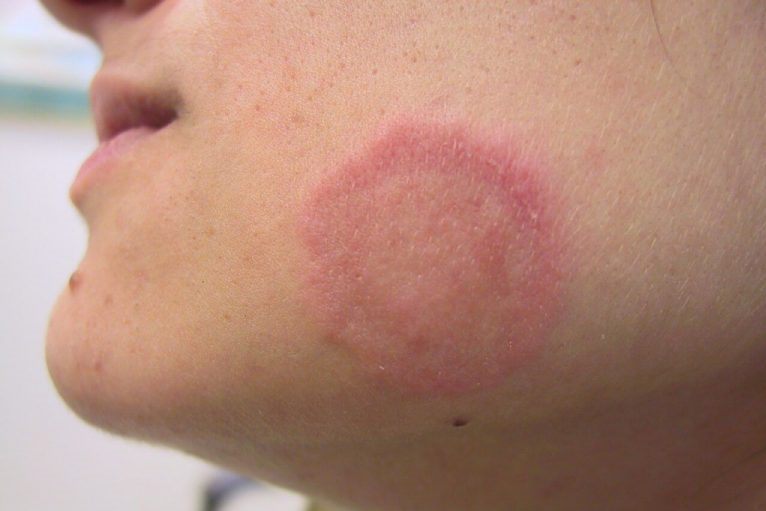
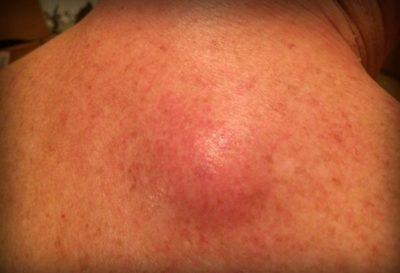
Опоясывающий лишай (опоясывающий герпес, herpes zoster) – вирусное заболевание, характеризующееся пузырьковыми высыпаниями на коже, что сопровождается сильными болями и зудом. Сыпь может появиться в любом месте на теле человека, но наиболее часто она имеет вид полосы пузырьков, которая «опоясывает» половину тела от середины спины до грудины.
Возбудителем болезни является вирус ветряной оспы. Заражение происходит от больного ветряной оспой или путем активизации инфекции у лиц, переболевших ветрянкой в прошлом. Чаще болеют люди зрелого и пожилого возраста. Заболеваемость резко возрастает в осенне-зимний период.
В зависимости от локализации поражения нервов возможно развитие следующих состояний:
- Офтальмологический опоясывающий герпес – вирус проникает в глазную ветвь тройничного нерва, что опасно повреждением роговицы.
- Синдром Рамсея – Ханта – высыпания возникают в наружном слуховом проходе или ротоглотке и сопровождаются односторонним параличом мимических мышц. В некоторых случаях также развивается потеря слуха и системное головокружение.
- Двигательный опоясывающий герпес – слабость мышц в местах кожной сыпи.
Причины опоясывающего лишая
Вирус ветряной оспы может долгое время существовать в нервной ткани человека у переболевших лиц. При снижении иммунитета он активизируется и начинает свое движение по нервным волокнам, вызывая возникновение высыпаний в тех кожных зонах, за которые ответственен пораженный нерв. Именно заинтересованность нервов в развитии болезни и обеспечивает выраженный болевой синдром. В большинстве случаев поражаются межреберные нервы или тройничный нерв.
Факторы риска опоясывающего лишая
- онкологические заболевания;
- химиотерапия;
- ВИЧ-инфекция, СПИД;
- сезонное снижение иммунитета в осенне-зимний период;
- пожилой возраст;
- стресс и хроническое физическое переутомление;
- прием цитостатиков, гормонов и других препаратов, снижающих иммунитет;
- пересадка внутренних органов и костного мозга.
Симптомы опоясывающего лишая
За несколько дней до высыпаний больного начинают беспокоить боли, жжение, покалывания, зуд в местах будущего поражения. Повышается температура тела, появляется головная боль. Затем на коже (туловища или лица) с одной стороны, возникают розовые отечные пятна, которые быстро переходят сначала в красные узелки, а потом в пузырьки с прозрачным содержимым. Сильные дергающие боли и зуд постепенно усиливаются. Сыпь довольно быстро, в течение недели, подсыхает в корочки, которые оставляют после себя пигментные пятна. После исчезновения высыпаний болевые ощущения могут беспокоить больного продолжительное время (постгерпетическая невралгия).
Существуют также атипичные формы заболевания:
- Абортивная – без высыпаний и болевого синдрома.
- Пузырная – сыпь в виде пузырей, а не пузырьков.
- Геморрагическая – содержимое элементов имеет примесь крови.
- Гангренозная – сопровождается некрозом подлежащих тканей.
- Диссеминированная – с распространенными высыпаниями.
Диагностика опоясывающего лишая
- Осмотр врача-дерматовенеролога, невролога.
Лабораторные методы исследования:
- микроскопия содержимого пузырьков для выявления вируса;
- ПЦР-диагностика;
- анализ крови на определение антител к вирусу ветряной оспы;
- выделение вируса на культуре тканей.
Осложнения опоясывающего лишая
- Поперечный миелит, сопровождающийся двигательным параличом.
- Нагноение в области высыпаний при присоединении бактериальной инфекции.
Лечение опоясывающего лишая
Лечение должно быть своевременным и проходить под врачебным наблюдением.
- Противовирусные препараты для приема внутрь и наружного применения.
- Витаминотерапия (особенно витамины группы В).
- Иммуномодуляторы.
- Обезболивающие.
- Нестероидные противовоспалительные препараты.
- Наружная обработка высыпаний антисептиками.
Прогноз
При опоясывающем лишае прогноз благоприятный. Осложнения наблюдаются только у людей со значительным снижением иммунитета.
Профилактика
- Закаливание.
- Физическая активность.
- Регулярное пребывание на свежем воздухе, прогулки.
- Предупреждение контакта с больными ветряной оспой.
- Вакцинация детей против ветряной оспы.
Nota Bene!
Детей, не болевших ветряной оспой, следует ограждать от общения с больными опоясывающим лишаем во избежание заражения.
Интересный факт
Обычно опоясывающим лишаем болеют всего раз в жизни, но в редких случаях (2–10%) возможны рецидивы. Этот риск намного выше у лиц с иммунодефицитными состояниями.
Эксперт: Кобозева Е. И., дерматовенеролог
Подготовлено по материалам:
- Адаскевич В. П., Козин В. М. Кожные и венерические болезни. – М.: Медицинская литература, 2006.
- Кожные и венерические болезни. Руководство для врачей / под ред. Ю. К. Скрипкина. – М.: Медицина, 1996.
- Кожные и венерические болезни (справочник) / под ред. О. Л. Иванова. – М.: Медицина, 1997.
В материале использованы фотографии, принадлежащие
Пути заражения офтальмогерпесом
Глаз человека защищен от микроорганизмов, так как слезная жидкость содержит иммунные комплексы, интерфероны, Т-киллеры.
При нарушениях в организме глаз становится восприимчивым к инфекции, в том числе и к герпетической. К этим изменениям относят снижение иммунитета, хронический стресс, травма глаза перегрев или переохлаждение. Кроме того, при приеме некоторых лекарств (простагландиты, цитостатики, иммунодепрессанты) риск развития офтальмогерпеса повышается. Также склонны к инфицированию беременные женщины.
Первичное попадание вируса происходит при контакте с больным человеком. Далее вирус размножается и распространяется в организме. Излюбленным местом нахождения вируса герпеса является нервная ткань. Там вирус дремлет в течение всей жизни пациента, а при неблагоприятных условиях активизируется.
При экзогенном заражении офтальмогерпесом, вирус проникает извне. Обычно таким путем заражаются новорожденные (при контакте с герпетическими высыпаниями на половых органах у матери), дошкольники (из-за особенностей их пребывания в детских садах).
Эффективным средством является профилактика
- Проверьте членов семьи на симптомы грибка. Внутрисемейное заражение – частое явление. Всех необходимо лечить;
- Не пользуйтесь чужой обувью, носками, педикюрным набором, не вытирайтесь общим полотенцем;
- Не все грибки гибнут даже при 100 градусах Цельсия, но значительная часть – да, поэтому стирайте постельное и ванное белье при 90 градусах;
- Раз в месяц дезинфицируйте обувь антимикотиновым спреем, раз в неделю – ванные поверхности;
- В публичных местах не ходите босиком, а педикюр делайте в хорошо дезинфицированных салонах;
- Для профилактики грибка можно пользоваться противомикозной мазью, которая наносится на чистые и сухие стопы;
- Не обувайтесь, пока ноги не высохнут.
Дерматологи советуют также делать педикюр не реже раза в полтора месяца, удаляя омертвелые ткани. Именно в них любит поселяться грибок. Лучше остеречься, чем потом лечить.
- Лечение лишая у детей | glavrach.com …
- Опоясывающий лишай у детей: пути …
- Лишай у детей — причины, симптомы …
- Опоясывающий лишай: пути передачи и …
- Лишай у детей — причины, симптомы …
В нашей клинике вы можете пройти осмотр и консультацию у врача-дерматовенеролога.
Диагностика заболевания
Обнаружить наличие герпесвируса в организме можно различными методами. Перечислим эффективные способы, которые применяются в нашей современной лаборатории:
- Полимеразная цепная реакция. Позволяет определить ДНК вируса во взятом материале.
- Иммуноферментный анализ. Выявляет наличие антител, которые образуются в организме при заражении вирусом. По концентрации антител можно определить стадию болезни.
- Реакция иммунофлюоресценции. Биоматериал обрабатывается действующим веществом, которое заставляет антигены светиться.
- Культуральная методика. Посев биоматериала на питательную среду. Изучение развития вируса под микроскопом.
- Серологический анализ. Выявляет антитела класса G и М и их авидность. Часто используется для диагностики генитального герпеса. Биоматериалом является кровь, взятая из вены.
При любой диагностике есть шанс получения ложноположительного результата. Точный диагноз ставится после проведения нескольких исследований.
Диагностика
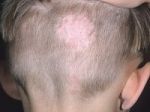
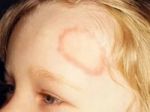
Диагноз лишая устанавливается на основании симптоматической картины. Болезнь дифференцируют с себорейным дерматитом, чешуйчатым лишаем (псориазом), болезнью Жибера, дерматофитией туловища и другими патологиями кожи.
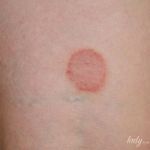
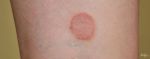
Отрубевидный и разноцветный лишай у ребенка – это одна и та же грибковая инфекция. Такие разные названия он получил из-за своего проявления на коже человека. Именно так он выглядит.
Для определения формы отрубевидного лишая и возбудителя проводят такие обследования:
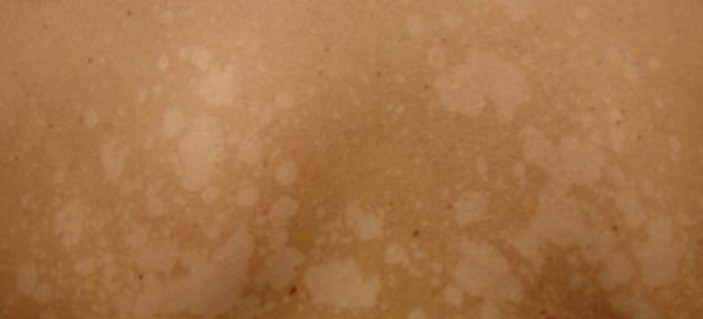
- Йодный тест – очаги поражения обрабатывают йодным раствором и через 3-7 минут определяют интенсивность окраски. При отрубевидном лишае цветастые пятна на теле темнеют и приобретают кофейный оттенок.
- Люминесцентная диагностика – в темном помещении пятна просвечивают ультрафиолетом. При поражении кожи грибковой инфекцией выявляется зеленоватое или красно-желтое свечение.
- Микроскопия – образцы тканей из очагов поражения исследуют под микроскопом. При поражении их питироспорумом обнаруживаются нити мицелия гриба.
На отрубевидный (разноцветный) лишай также указывает интенсивное шелушение во время скобления очагов (симптом Бернье). Чтобы дифференцировать болезнь у подростков от сифилитических симптомов, назначается антикардиолипиновый тест и ПЦР-диагностика. При подтверждении диагноза дерматолог составляет подходящую схему противогрибковой терапии.