Статья проверена 30.03.2021. Статью проверил специалист: Шипулин Александр Александрович, травматолог-ортопед.
Как распознать микоз стопы? Симптомы грибка пальцев ног
- Между пальцами ног появляется трещина или воронка, края которой покрываются белесой или зеленоватой сквамозной (шелушащейся) кожей;
- Трещина может быть мокнущей с выделением экссудата;
- Под и между пальцами появляются круговидные опрелости со слезающей кожей (интертригинозные симптомы);
- При стертом течении между пальцами ног трещины малозаметны, зато шелушение приобретает муковидный характер (кожа выглядит, как будто присыпана мукой — это ее пораженные чешуйки). Симптомы особенно характерны для детей;
- Чувствуется небольшой зуд меж пальцев, но большого дискомфорта нет.
В «спящем», стертом состоянии грибок между пальцами ног может пребывать неопределенно долго, скрывая симптомы. Но процессы будут нарастать. Постепенно кожа выглядит все более сухой, грубой, шершавой, шелушащейся, приобретает грязновато-желто-серый цвет, роговеет вплоть до омозолелостей, трескается в особенно огрубевших местах.
Одновременно или последовательно наступает стадия онихомикоза – поражения ногтей, которые меняют цвет, утолщаются, слоятся и рассыпаются. К такому финишу приходят на поздних стадиях, когда симптомы однозначно указывают на долголетнее пренебрежение здоровьем.
- Лишай у человека: виды, методы борьбы с …
- Лишай у человека: виды, методы борьбы с …
- Опоясывающий лишай: фото, причины …
- Лишай у человека: виды, методы борьбы с …
- Лишай у человека: виды, методы борьбы с …
Второй путь развития грибка между пальцев более редкий (примерно в 8%). Это «мокрый», везикулярный или экссудативный грибок, при котором возникают лопающиеся пузырьки-везикулы и изъязвления после них. Такой мокрый микоз меж пальцами поражает людей при сильных стрессах, при долгих походах, ношении плохой, тесной, невентилируемой обуви, при неправильной терапии грибка, при самолечении антимикозами и кортикостероидами.
Если саботировать лечение грибка между пальцами, у 80-100% больных будут поражены ногти на ногах, у 20% — на руках. Вид печальный и отталкивающий, ноготь выглядит как рассыпающаяся труха или хозяйственное мыло. Также может приобрести вид «когтя грифа» или врасти. А вросший ноготь – это еще и болезненное лечение.
Диагностика
Диагностика данной патологии осуществляется врачом-дерматовенерологом и основывается на данных объективного осмотра и дополнительных методах исследования. Чаще всего для уточнения диагноза используется йодовая проба Бальзера. Суть заключается в окрашивании пятен 2% раствором йода, под действием которого очаги отрубевидного лишая окрашиваются. Так же используется метод с ультрафиолетовой лампой Вуда.
Возможно дополнительное обследование на наличие грибков в слоях кожи.
Как образуется гигрома кисти?
Любой сустав, в том числе и лучезапястный, находится в капсуле, имеющей грубую соединительно-тканную структуру. Изнутри капсула выстлана синовиальной оболочкой, благодаря которой в суставе поддерживается определенное количество синовиальной (внутрисуставной) жидкости, которая обеспечивает «смазку» сустава, предотвращая износ.
В случае резкого повышения давления в суставе (например, при сильных нагрузках), синовиальная жидкость может вытолкнуть синовиальную оболочку через брешь в капсуле, образуя ту самую синовиальную кисту за пределами сустава. Брешь в капсуле очень маленькая и выпятившаяся гигрома на руке зажимается капсулой у своего устья, не давая синовиальной кисте «уйти» обратно в сустав. А поскольку в ней продолжается продуцироваться синовиальная жидкость, это способствует росту кисты.
- Лишай у детей — причины, симптомы …
- Розовый лишай: причины появления и лечение
- Лишай у детей • Виды лишая у ребенка …
- Лишай у детей • Виды лишая у ребенка …
- Розовый лишай: причины появления и лечение
Иногда гигрома на руке исчезает самостоятельно, что случается при прорыве содержимого кисты в полость сустава, но, как правило, через некоторое время она может появиться вновь.
Виды пигментных пятен и методы их удаления
Пигментные пятна могут быть мелкими, большими, единичными и множественными. Они могут иметь разную форму, обычно приближенную к овальной, и разный цвет от светло-рыжего до темно-коричневого. Самые распространенные пигментные пятна: веснушки, родимые пятна и возрастная пигментация.
Веснушки. Этот тип пигментации свойственен светлокожим людям. Веснушки обычно выступают на открытых участках тела — лице, руках ушах, верхней части спины и груди. Их окраска меняется в зависимости от интенсивности солнца. Считается, что веснушки вызваны неравномерным распределением пигмента в коже, поэтому со временем, когда организм крепнет и адаптируется, они бледнеют или совсем пропадают. Многим девушкам, особенно рыжеволосым, веснушки идут — придают индивидуальности, но так бывает не всегда. Слишком контрастная и обширная пигментация — повод для комплексов, поэтому их «выводят».
Убрать веснушки можно разными способами. Народная медицина, например, рекомендует использовать для отбеливания кожи сок петрушки. Конечно, этот метод не подействует сразу — потребуется несколько месяцев. Косметология предлагает куда более эффективные методы. Быстро свести веснушки можно с помощью химического пилинга с основой из фруктовых или молочной кислот или лазерной шлифовкой кожи.
Родимые пигментные пятна. Родинки (невусы) могут образовываться на любом участке тела. Они имеют ровную форму и довольно темную окраску. В отличие от веснушек, меланин, образующий пигментное пятно, располагается в нескольких слоях кожи, поэтому вывести родинку сложнее, чем веснушки. Родинки имеют одну особенность — они могут перерождаться в рак, поэтому крупные и подозрительные образования рекомендуется удалять. Также удаляют родимые пятна, находящиеся в местах соприкосновения со швами одежды, ремнями и на участках, подвергающихся бритью. Травмированная родинка — ворота для инфекции: она может воспаляться, кровоточить и мокнуть.
Прямое показание для обращения в клинику — изменение формы, объема и окраски родимого пятна. Особенно опасны черные и асимметричные родинки, кровоточащие или шелушащиеся пятна с трещинами.
Родинки без признаков онкологии удаляют жидким азотом, методом диатермокоагуляции или лазером. Лазерное удаление родимых пигментных пятен наиболее предпочтительно, так как не травмирует окружающие ткани и не оставляет рубцов. А ещё удалять родинки лазером совсем не больно, поэтому многие пациенты выбирают именно эту методику.
Возрастные пигментные пятна. К сожалению, эти признаки надвигающейся старости предотвратить невозможно. Лентиго — так называют этот тип пигментации — появляется у людей после 40 лет. Особенно заметны такие пигментные пятна в период климакса, когда пигментация подстегивается гормональными изменениями. Локализуются лентиго, как и веснушки, в местах, где кожа подвергалась постоянному солнечному излучению — на лице, руках, груди и спине. Женщины, заметив такую пигментацию, расстраиваются, ведь скрыть коричневые пятна не получается и они отчетливо выдают возраст.
Убрать возрастную пигментацию можно только косметологическими методами — народная медицина здесь не поможет. Можно попробовать срединный или глубокий химический пилинг или малотравматичное лазерное удаление. Преимущество последнего метода неоспоримо — после процедуры на месте пятен остается лишь небольшое покраснение, которое быстро проходит. При глубоком химическом пилинге косметолог полностью удаляет верхний слой кожи, поэтому на восстановление уйдет как минимум месяц.
Крупные пигментные пятна. Мелазмы — значительный косметический недостаток. В отличие от родинок такие пигментные пятна имеют неровную форму и выглядят очень непривлекательно. Их окраска усиливается на солнце — весной и летом, а зимой пигментация идет на убыль. Крупные пигментные пятна — признак гормональных изменений, поэтому они часто возникают при беременности, приеме гормонов, наступлении климакса.
Крупные пигментные пятна могут проходить сами, но женщины не хотят дожидаться этого момента, поэтому многие прибегают к помощи косметолога. Уменьшить окраску таких пятен может легкий пилинг, специальные отбеливающие маски, лазерная шлифовка кожи и т. д.
Мази от стригущего лишая
По сравнению с другими препаратами для местного лечения лишая вроде гелей и кремов мази отличаются более густой консистенцией. Благодаря этому они намного дольше могут оставаться на коже пациента и глубоко в нее проникать. Именно поэтому такие препараты оказывают более сильное действие, чем остальные. Нередко применение мазей комбинируют с использованием настойки йода.
Этот препарат хорошо дезинфицирует очаги поражения лишаем, уничтожает грибки и бактерии, которые провоцируют нагноение. Утром стригущий лишай необходимо смазать йодом, а вечером на его поверхность нанести мазь. Перед нанесением на кожу мази нужно ее предварительно очистить. Делать это желательно не обычной водой, а дезинфицирующими растворами: риванолом, фурацилином, калия перманганатом. Зачастую для обработки лишая используют следующие мази:
- ЛИШАЙ У ЧЕЛОВЕКА – ЧТО ЭТО …
- Лишай у человека: фото, симптомы и …
- Лишай у детей: как выглядит …
- Лишай на теле: Симптомы- фото- Их виды …
- Лишай у человека: фото, симптомы и …
- Серная мазь (10-20%) — убивает грибки и прочие микроорганизмы, ускоряет заживление ран и подсушивает прыщики. Наносят ее на участки лишая раз в день.
- Салициловая мазь — эффективна для борьбы с грибками и устранения воспаления. Очаги воспаления намазывают этой мазью и затем сверху покрывают стерильной салфеткой.
- Серно-дегтярная мазь — в ее состав входят активные вещества, которые дезинфицируют кожу и убивают грибки. Наносить мазь необходимо непосредственно на сам лишай (стригущий) и на участки возле него, осторожно втирая в кожу.
- Ламизил — этот крем тормозит рост грибков и затем полностью уничтожает их. После начала применения крема улучшение наступает уже на 5 день. Курс лечения препаратом составляет 5-6 недель.
- Микоспор мазь — эффективно разрушает клетки грибов. Наносят такую мазь тонким слоем и затем втирают в кожу.
Противопоказания
Основные противопоказания, при которых запрещено использовать Левомеколь:
- индивидуальная непереносимость компонентов (аллергия);
- псориаз в стадии обострения;
- наличие экзем;
- грибковое инфицирование в верхних слоях эпидермиса.
В инструкции по использованию указано, что в педиатрии мазь назначается, начиная с 3-х лет. Однако многие педиатры на основании безвредности Левомеколя рекомендуют к применению даже грудничкам.
Диагностика лишаев
Диагностика всех видов лишаев включает:
- выслушивание жалоб пациента;
- анализ анамнеза;
- осмотр высыпаний с целью определения их цвета, размера, формы, локализации и пр.
Далее действия дерматолога зависят от предварительного диагноза, который он поставил.
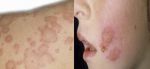
Диагностика розового лишая
Чтобы диагностировать розовый лишай у ребенка или взрослого, помимо врачебного осмотра, в ходе которого обычно и определяется конечный диагноз, дополнительно проводится:
- микроскопия чешуек для исключения сифилиса;
- серодиагностика сифилиса.
Также берется биохимический и общий анализ крови, сдается общий анализ мочи.
Диагностика опоясывающего лишая
Обычно врач может точно определить наличие розового лишая у пациента во время осмотра. Но в некоторых ситуациях требуется проведение дополнительных методов исследования:
- выявление ДНК вируса методом полимеразной цепной реакции в содержимом пузырьков и в крови;
- определение наличия антител к возбудителю заболевания;
- идентификация генома вируса возбудителя в клетках/срезах тканей методом гибридизацииIn situ.
- Лишай у человека: чем лечить в домашних …
- Лишай на теле: Симптомы- фото- Их виды …
- Лишай на теле: Симптомы- фото- Их виды …
- Лишай у детей — причины, симптомы …
- Как лечить лишай на лице лишай на …
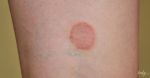
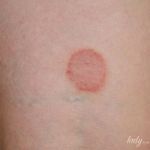
Диагностика отрубевидного (цветного) лишая
Диагностика разноцветного лишая вкачает:
- пробу Бальцера (йодную пробу). Пораженные участки кожи обрабатывают йодом и сразу протирают спиртом. Отрубевидный лишай всегда окрашивается в коричневый цвет;
- осмотр под лампой Вуда (лишай выглядит как бурое или желтое свечение);
- микроскопическое исследование чешуек (позволяет выявить гифы (изогнутые короткие нити мицелия), овальные и круглые споры).
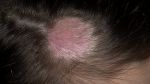
Диагностика стригущего лишая
Для определения стригущего лишая проводятся:
- осмотр очагов поражения с помощью лампы Вуда (лишай приобретает зеленый цвет);
- микроскопическое исследование;
- посев отделяемого на различные питательные среды (чтобы определить чувствительность возбудителя к антибиотикам);
- биохимический и общий анализы крови, анализ мочи.
Диагностика красного плоского лишая
Чтобы диагностировать красный плоский лишай у взрослого/ребенка, для гистологического исследования берется небольшой пораженный участок кожи. Также пациенту назначают общий анализ мочи и крови, биохимию.