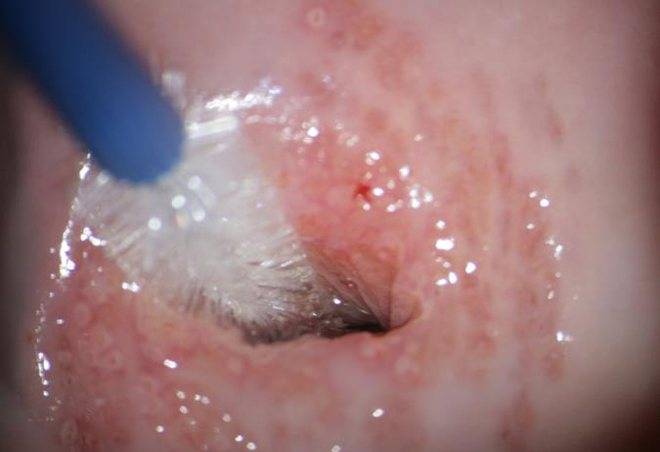
Обнаружены гонококки и трихомонады
Иногда в мазке одновременно выявлены возбудители гонореи и трихомониаза, что значит, что у вас сочетанная инфекция.
Очень часто эта «парочка» ходит вместе. Потому что это одни из самых частых возбудителей ИППП в мире. К тому же, трихомонады могут фагоцитировать гонококков.
Гонококки в результате длительное время сохраняются внутри клеток. Это затрудняет проведение лечение. Потому что те бактерии, что находятся внутри трихомонад, могут не подвергаться воздействию антибиотиков.
В результате излечение будет неполным и через некоторое время наступит рецидив заболевания
Вот почему важно полностью обследоваться на все инфекции
Если в мазке обнаружен только один возбудитель ЗППП, вероятность выявить ещё минимум одного патогена в среднем превышает 50%. В некоторых категориях населения риск сочетанной инфекции при обнаружении гонококков превышает 80%.
Экосистема женского урогенитального тракта
Лейкоциты в мазке, взятом в гинекологии хоть на флору, хоть на цитологию, не единственные клетки, присутствующие в препарате. Кроме того, они выступают лишь как следствие или реакция на происходящие в экосистеме события (колебания гормонального фона, воспаление). Например, их повышение в различные фазы цикла обусловлено гормональным влиянием, поэтому при заборе материала в бланке направления указывается дата последних месячных.
Диагностическим критерием воспалительного процесса считают не только большое количество Le, «сбежавшееся» на место «военных действий», но и состояние их ядер. Когда лейкоциты вступают в реакцию, они пытаются поглотить «неприятеля», фагоцитируют, но сами при этом начинают разрушаться. Разрушенные клетки называют нейтрофильными лейкоцитами, однако в расшифровке анализа такое явление не указывается. Большое количество нейтрофильных лейкоцитов, совместно с обильной кокко-бациллярной или кокковой флорой, служит основанием для подтверждения наличия воспалительного процесса.
Экосистема женских половых органов включает микроорганизмы, занимающие определенные ниши, которыми являются: эпителий влагалища, шейки матки, цервикального канала, богатого эндоцервикальными железами. Эти анатомические образования обеспечивают условия для жизнедеятельности тех или иных микроорганизмов. Некоторые из обитателей являются обязательными (облигатными), другие же попадают извне в силу определенных обстоятельств и вызывают различные воспалительные реакции эпителия.
Кроме этого, равновесие в экосистеме способны нарушить различные факторы, негативно влияющие на организм женщины (как внутренние, так и наружные), которые приводят к тому, что микробы, живущие в небольшом количестве, начинают вытеснять естественных обитателей, представляющих палочковую флору, и занимать господствующее положение. Примером этому служит заселение влагалищной среды гарднереллой, которая по ряду причин вытесняет лактобациллы (палочки Додерлейна). Результат такой «войны» – широко известный бактериальный вагиноз (гарднереллез).
Как берется мазок на гонококки у мужчин?
Забор биологического материала проводится из мочеиспускательного канала (при необходимости дополнительно из анального отверстия).
При помощи специального стерильного инструмента (шпателя).
Урологическая ложка Фолькмана (шпатель) аккуратно вводят в мочеиспускательный канал на глубину не более 2 см и совершают несколько вращательных движений.
После чего материал наносится на стерильное, предметное стекло.
Перед забором материала врач промывает головку пениса физиологическим раствором и подсушивает при помощи стерильной салфетки.
Это позволит избежать попадания в материал посторонних микроорганизмов с поверхности эпидермиса.
Мазок на гонококк нейссера, как и любое другое исследование материала из уретры сопровождается незначительной болезненностью и дискомфортом.
Если присутствует воспалительный процесс, болевые ощущения после анализа могут сохраняться в течение нескольких дней.
Подобное явление считается нормой, при желании пациент может принять обезболивающий препарат.
Обязательно следует обратиться к врачу, если болевой синдром сохраняется в течение недели.
Расшифровка мазка на гонококк
Основная цель мазка на флору состоит в том, чтобы определить, имеется ли воспалительный процесс в урогенитальном тракте. Поэтому первое, на что смотрит доктор, есть ли в клиническом материале лейкоциты.
Это клетки иммунной системы. Они появляются только там, где имеет место активный воспалительный процесс.
Чем больше лейкоцитов, тем сильнее выражено воспаление. При остром воспалительном процессе эти клетки могут занимать всё поле зрения микроскопа. Их даже невозможно сосчитать.
При гонококковой инфекции так часто и бывает.
Особенно у мужчин – у них признаки воспаления выражены гораздо сильнее в случае заражения гонореей.
У женщин это заболевание часто протекает в малоактивной форме. Симптомов вообще может не быть. Но в любом случае признаки воспаления в репродуктивных органах появляются.
Уровень лейкоцитов увеличивается. Просто не так сильно, как при остром воспалении.
Для каждого вида клинического материала есть своя норма лейкоцитов мазке. Гонококки чаще всего вызывают уретрит.
В отделяемом уретры в норме лейкоцитов не должно быть больше 5 в поле зрения. Значительное увеличение их количества говорит о том, что пациент страдает воспалением мочеиспускательного канала.
Его могут вызывать различные микроорганизмы. Иногда специалист сразу же обнаруживает их.
В мазке под микроскопом он может заметить:
- дрожжи
- трихомонады
- гонококки
- гарднереллы
- мобилункусы
- лептотрикс и некоторые другие микроорганизмы
В мазке также можно обнаружить признаки наличия хламидиоза. Это внутриклеточные включения.
Однако данный признак не дает оснований устанавливать соответствующий диагноз. Он лишь говорит о том, что должна быть проведена углубленная диагностика.
В мазке на флору помимо гонококков также могут быть обнаружены:
- слизь
- эпителиальные клетки
- ключевые клетки (при дисбактериозе)
Симптомы и формы заболевания
Особенность этой болезни заключается в том, что она в разной степени поражает практически все детородные органы, а при длительном развитии в организме распространяется и на другие системы, проникая в мочевыводящие структуры, в кишечник, эпителий гортани и пр.
Опасность гонореи заключается в том, что общая клиническая картина часто напоминает обострение урологических воспалений, которые нередко возникают во время вынашивания ребенка. Женщина может решить, что с этой проблемой она способна справиться самостоятельно. Но беременность — не подходящий момент для экспериментов со здоровьем, поэтому при первых же симптомах необходимо срочное обращение к врачу.
Симптоматика напрямую зависит от формы протекания болезни:
- первичная (острая), которая появляется впервые после заражения;
- хроническая (длительная);
- латентная (скрытая).
Первичная форма
После окончания инкубационного периода, продолжающегося до нескольких недель, у беременной начинают проявляться первые симптомы:
- сильные головные боли;
- жжение и зуд наружных половых органов;
- повышение температуры до 38,0-38,5°С;
- боль внизу живота, которая становится интенсивнее во время полового акта и после него;
- незначительные выделения крови после секса;
- острые рези и боль при оттоке мочи;
- гнойные выделения с неприятным запахом.
Заражение во время анального секса вызывает поражение прямой кишки. Тогда акты дефекации становятся болезненными, возможны геморроидальные кровотечения.
Если беременная заразилась при оральном контакте, то возникает воспалительный процесс в горле и ротовой полости. Это сопровождается болевыми ощущениями при глотании пищи или при интенсивном дыхании.
Иногда возбудитель попадает в глаза, что становится причиной быстрого развития инфекции. Глаза начинают сильно зудеть, жечь, появляются рези, слизистая воспаляется, а при остром течении выделяется гнойная слизь.
Все эти симптомы нарастают и усиливаются на протяжении двух недель, после чего начинают утихать, вызывая иллюзию того, что болезнь уходит, в то время, как она переходит к хроническому течению.
У некоторых женщин гонорея не вызывает таких резких симптомов и проходит подостро. При этом все проявления сводятся к зуду половых органов, незначительным гнойным выделениям и дискомфорту в нижней части живота.
Хроническая форма
Симптоматика в этом случае носит волнообразный характер: иногда проявления болезни заметны, а временами полностью отсутствуют. Несмотря на то, что симптомы этой формы проходят гораздо проще, последствия, как правило, более серьезные и касаются не только мочеполовой системы.
При хроническом течении у беременных гонококки активно развиваются на эпителии влагалища, что приводит к гонорейному воспалению. Так происходит из-за гормональной перестройки слизистой внутривлагалищной ткани, которая наблюдается в период вынашивания ребенка. Внутривагинальное воспаление вызывает сильных зуд, жжение, выделение обильных белей. Состояние больной очень напоминает проявления кандидоза, но антимикотические препараты оказываются неэффективными в борьбе с симптомами.
Развитие возбудителя на эпителии влагалища может вызвать появление эрозий в области шейки матки, что будет замечено специалистом во время планового осмотра беременной. Длительное течение патологии также может привести к спаечным образованиям в полости маточных труб, что сделает их непроходимыми и составит проблему для следующих беременностей.
Латентная форма
Такая форма является самой распространенной среди случаев заболевания гонореей при беременности. Она проявляется почти у 70% больных женщин.
При скрытом течении симптомы полностью отсутствуют, несмотря на то, что беременная является носителем болезни и может заразить полового партнера. Самая большая сложность заключается в том, что при латентной форме гонококки в мазке обнаружить не получается, поэтому женщина служит источником заражения, даже не догадываясь об этом.
Нормальные показатели мазка
После того, как результат исследования готов, врач на основании полученных данных будет решать, что делать дальше.
Показатели мазка влагалища сообщают врачу о наличии воспалительного процесса, либо о его отсутствии.
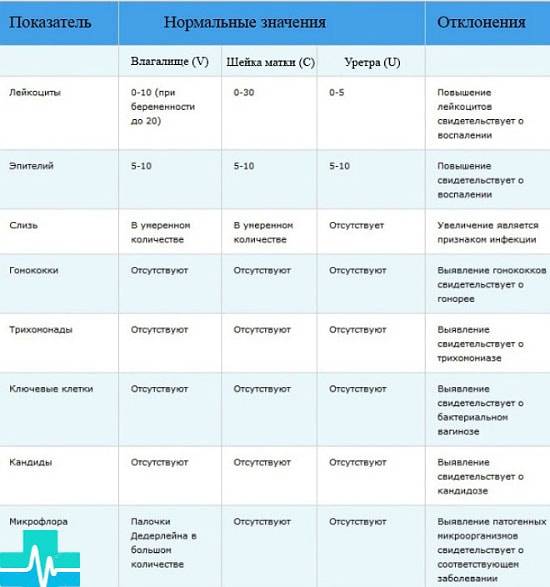
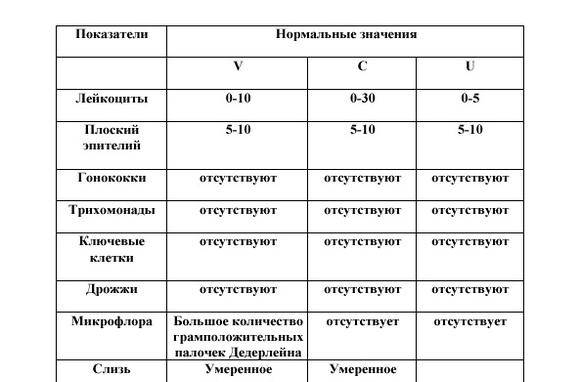
Показатели нормы состава выделений взрослой женщины, следующие:
Палочки Додерлейна (лактобактерии). В норме их количество должно быть большим, и они должны преобладать над другой флорой. Чаще всего, такое состояние встречается у девочек и девушек, не вступавших в интимную связь.
- Допускается в небольшом количестве наличие слизи.
- Могут присутствовать лейкоциты, но в определенных пределах: в цервикальном канале – не более 30, в уретральном и вагинальном секрете – максимально до 10 в поле зрения.
- Наличие плоского эпителия – не должно превышать 15. При превышении указанной нормы доктор может заподозрить воспаление, а при низких значениях – гормональную патологию.
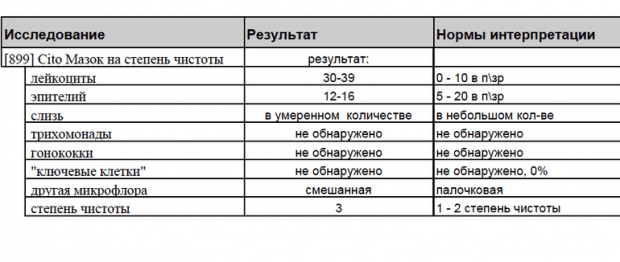
Нормы общего мазка могут сдвигаться в ту или иную сторону, что характеризует степень чистоты гениталий.
Существует четыре степени чистоты, которые характеризуют вагинальную микрофлору:
- Первая. В подавляющем большинстве присутствуют палочки (лактобациллы). Количество лейкоцитов не превышает границы нормы. Эпителиальные клетки содержатся в умеренном количестве. Слизи – немного. Такое состояние влагалища указывает на то, что с микрофлорой и местным иммунитетом проблем нет. Признаков наличия воспаления при первой степени чистоты влагалище не наблюдается.
- Вторая степень чистоты также является показателем нормы. Количество лактобацилл находится в равновесии с кокковой флорой. Количественные показатели лейкоцитов мазка не превышают норму. Эпителий и слизь присутствуют в умеренных количествах. Как видно, показатели такого мазка на флору не идеальны, что говорит о снижении иммунитета на местном уровне, что может, в дальнейшем способствовать развитию воспаления.
- Третья. При 3-ей степени чистоты число палочек Додерлейна заметно снижено. В подавляющем большинстве присутствует патогенная флора (дрожжи, грибки). Количественный показатель лейкоцитов повышен. В больших количествах присутствуют эпителий и слизь. Если мазок на флору имеет такие показатели, то речь идет уже о наличии воспалительного процесса, требующего лечения.
- Четвертая степень характеризует микрофлору влагалища, как патогенную. Особенности в том, что отсутствуют лактобактерии, но обнаруживается большое количество лейкоцитов, слизи и эпителиальных клеток. Выявляются возбудители специфической инфекции. Состояние требует срочного лечения.
Таким образом, из вышесказанного следует, что при наличии у женщины первой и второй степени чистоты вагины является признаком нормы общего мазка и не требует лечения.
Такие показатели общего мазка дают основание врачу провести оперативное вмешательство на урогенитальном тракте (выскабливание матки, биопсию шейки и т.п. операции).
Или выдать разрешение для посещения бассейна.
При третьей или четвертой степенях чистоты делается заключение о наличии воспалительного процесса.
В данном случае любые манипуляции, касающиеся операций, противопоказаны, в том числе и посещение бассейна.
Показатели нормы мазка мужчины аналогичны женским.
Отличие может быть в различном количестве эпителия.
Оценка и расшифровка результатов мазка
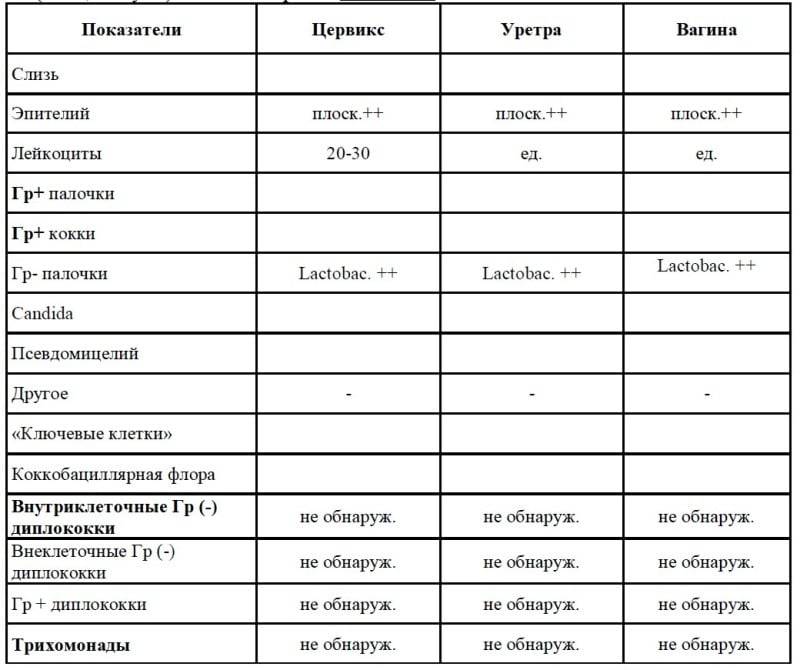
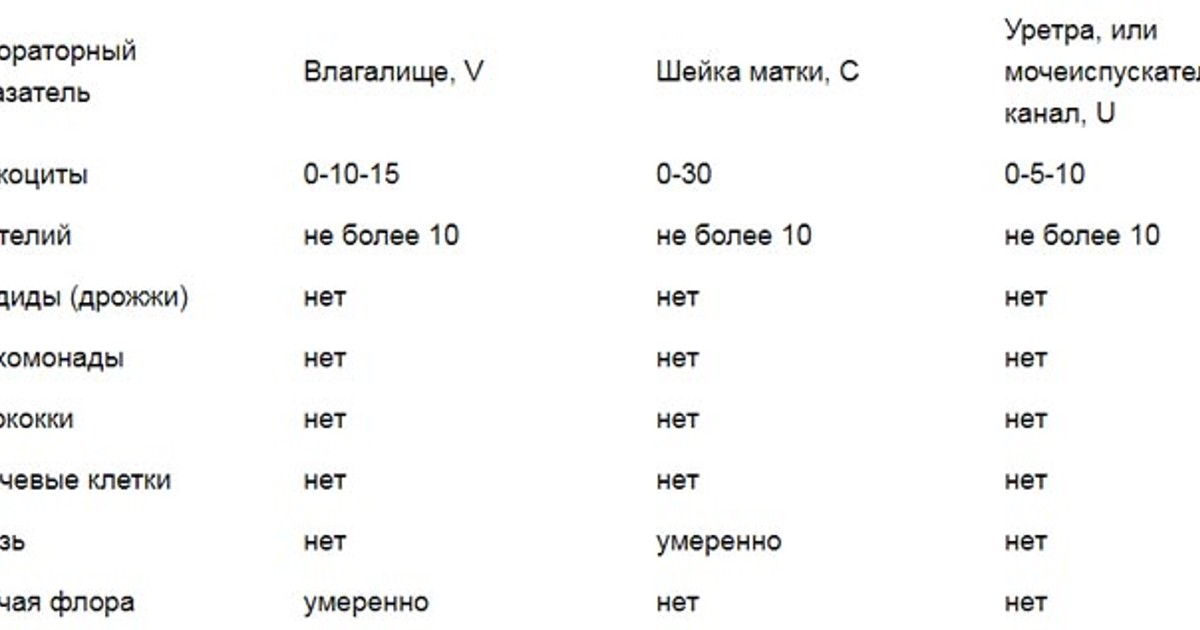
Показатели анализа мазка (во влагалище, шейке матки и уретре):
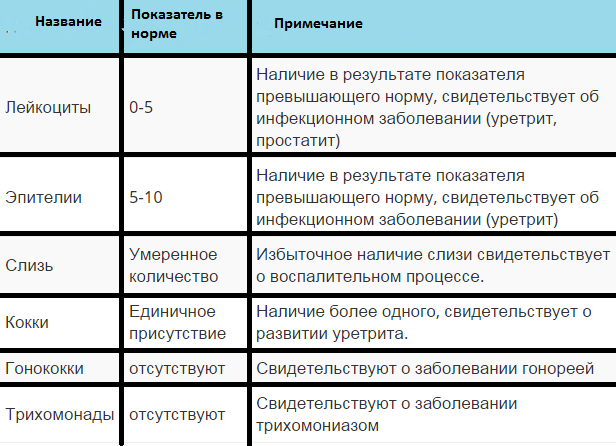
1. Лейкоциты.Нормальное содержание лейкоцитов во влагалище не превышает 15 в поле зрения, в цервикальном канале до 30, а в мочеиспускательном канале не более 5. Большое количество лейкоцитов – признак воспалительного процесса. Как правило, повышенное количество лейкоцитов в «беременном» мазке сопровождается одним из перечисленных выше заболеваний. Терапия при этом направлена не на снижение уровня лейкоцитов, а на устранение причины его повышения.
2. Эпителий (плоский эпителий, образующий верхний слой слизистой).Количество эпителиальных клеток в половых путях и уретре не должно быть выше 5-10 в поле зрения. Большое количество эпителия свидетельствует о воспалении. Лечение проводится также в направлении устранения причины увеличения эпителиальных клеток.
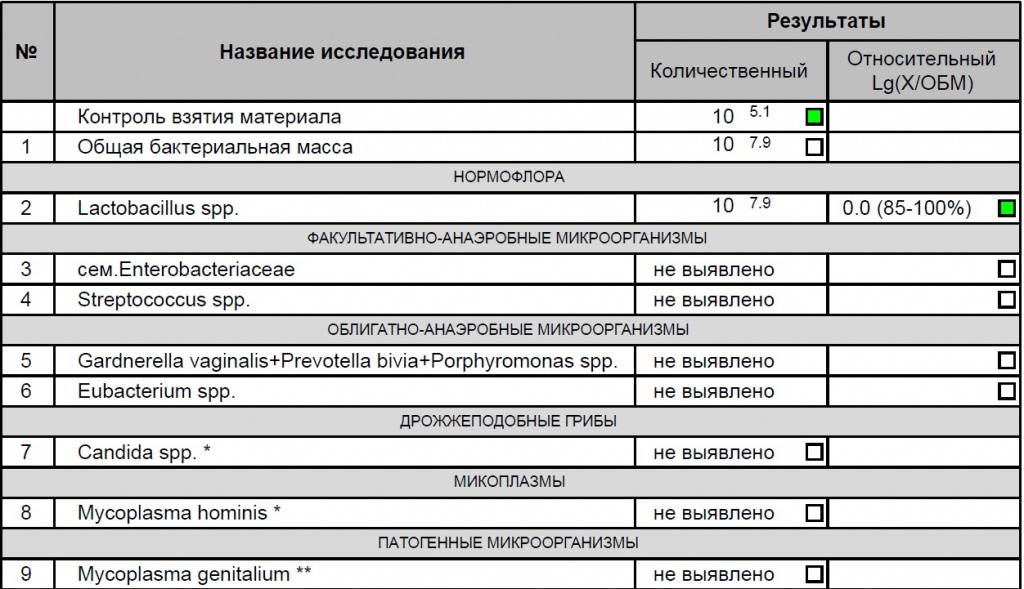
3. Бактерии (преимущественно палочки).
- В норме в мазке содержатся Гр(+) – грамположительные бактерии, 90% которых составляют молочнокислые бактерии или палочки Додерлейна.
- Гр(-) – бактерии говорят о патологии.
- Лактобактерии содержатся только во влагалище, в уретре и цервикальном канале они отсутствуют.
4. Слизь.
Умеренное количество слизи в шейке матки и во влагалище, отсутствие слизи в уретре – признак нормального мазка. При определении слизи в мочеиспускательном канале или наличия ее большого количества в половых путях подозревают воспаление.
5. Кокки.
Допускается незначительное количество кокков во влагалище (стрептококки, стафилококки, энтерококки), увеличение их содержания в половых путях говорит о неспецифическом вагините. Обнаружение гонококков в мазках – признак гонореи.
6. Ключевые клетки.
Ключевые клетки представляют собой скопление патогенных и условно- патогенных микроорганизмов (гарднереллы, мобилинкус, облигатно-анаэробных бактерий) на слущенных клетках плоского эпителия. Обнаружение ключевых клеток говорит о бактериальном вагинозе, поэтому в норме их быть не должно.
7. Дрожжеподобные грибы (рода Кандида).
Допускается незначительное количество дрожжеподобных грибов во влагалище в норме, в уретре и цервикальном канале они отсутствуют. При большом содержании грибов во влагалище ставится диагноз кандидозный кольпит (молочница).
8. Трихомонады.
В норме трихомонады отсутствуют в мазках из влагалища, шейки матки и уретры. Обнаружение трихомонад свидетельствует о трихомониазе.
Подготовка к взятию мазка
Перед прохождением диагностической процедуры, с целью исключения вероятности появления ложноотрицательных результатов, всем пациентам, как мужчинам, так и женщинам, важно тщательно соблюдать все правила подготовки к ней. За несколько дней до исследования, лечащий врач выдает пациенту листок-памятку со списком несложных правил для подготовки к взятию мазка
К ним относятся:
- Отказ от сексуальных контактов за 3 дня до проведения диагностической манипуляции.
- Прекращение приема лекарственных средств, которые могут повлиять на результат обследования, кроме случаев, заранее обговоренных с лечащим врачом.
- Прекращение использования спермицидов, влагалищных свечей, кремов и спреев.
- Женщинам следует отказаться использования агрессивных средств для интимной гигиены. Не спринцеваться.
- Гигиенические процедуры необходимо провести вечером, перед визитом в лабораторию. Непосредственно перед взятием мазка мыться нельзя.
- Последнее мочеиспускание должно быть за 3-4 часа до проведения манипуляции, так как струя мочи может привести к вымыванию части патогенной микрофлоры из уретры и искажению результатов диагностики.
- Взятие мазка у женщин планируется за несколько дней до начала менструального кровотечения либо сразу после месячных.
- Мужчины могут проходить исследование в любой удобный день.
Поскольку гонорея чаще всего проявляется уретритом, мазок берется со стенок мочеиспускательного канала. В случае подозрения на триппер у женщины, взятие биоматериала на исследование осуществляется со слизистой влагалища и цервикального канала.
Взятый на исследование материал должен подвергаться нескольким исследованиям (микроскопия, посев или ПЦР), так как в случае вялотекущей, хронической инфекции или при носительстве гонореи, возбудители заболевания не всегда обнаруживаются с помощью бактериоскопического обследования.
Симптомы гонококков в мазке
У мужчин заболевание обычно протекает в форме уретрита, характеризующегося гнойными выделениями.
У женщин гонорея часто протекает бессимптомно или имеет легкие симптомы, но приводит к более серьезным осложнениям.
Гонококковая инфекция у женщин характеризуется поражением органов мочеполовой системы, покрытых цилиндрическим эпителием: влагалище, шейка матки, уретра.
В случае орогенитальных и анальногенитальных отношений инфекция может поражать слизистую рта, горла, ануса.
Симптомы гонореи варьируются в зависимости от пола пациента.
У женщин болезнь сначала развивается с незначительными клиническими проявлениями.
Часто симптомы гонореи не являются специфическими и могут быть спутаны с признаками цистита, вагинита или молочницы.
Гонококки нейссера в мазке женщины могут вызывать следующие симптоматические проявления:
- Гнойные выделения из влагалища, возникающие спустя несколько дней после заражения.
- Боль и жжение при мочеиспускании, во время которого из влагалища могут выделяться капли гнойного секрета.
- Нарушение менструального цикла, сопровождающегося вагинальным кровотечением в овуляторной или лютеиновой фазе.
- Болезненные ощущения внизу живота, раздражение в области наружных половых органов, повышение температуры.
У девочек до полового созревания на фоне гонококков может развиться вульвовагинит.
Он проявляется отеком и болезненностью половых губ, а также гнойными выделениями из влагалищного преддверия.
Гонорея, как правило, представляет собой неосложненную инфекцию слизистой оболочки с патологическими выделениями.
Но, при отсутствии лечения могут возникать тяжелые последствия в виде сальпингита и тазовых патологий.
Впоследствии, такие осложнения приводят к бесплодию и / или внематочной беременности.
У мужчин клинические проявления заболевания развиваются через два-пять дней после заражения и могут длиться до 30 суток.
Признаки гонококков в мазке у мужчин:
- боль и жжение при мочеиспускании
- обильные, белые, желтые, зеленые, выделения из уретрального канала. Через несколько дней количество секрета обычно уменьшается, и воспаление переходит в хроническую форму
- боль и жжение во время эрекции
- редко, в случае осложнений заболевания, может появиться лихорадка, сильная боль, эпидидимит или воспаление головки пениса
Через некоторое время симптомы могут ослабнуть, и заболевание приобретает хроническую форму, что приводит к дальнейшему повреждению тканей и органов мочеполового тракта.
Для мужчин основным симптомом гонорейной инфекции является гонококковый уретрит — жжение при мочеиспускании, гнойные выделения из полового члена.
У женщин гонококки в мазке провоцируют обильные выделения из влагалища, жжение при мочеиспускании и половом акте.
Кроме того, было выявлено, что воспалительные заболевания таза развиваются у 10–20% женщин, инфицированных N. gonorrhoeae.
Симптомы наличия гонококков в анальном мазке:
- зуд в области заднего прохода
- боль, жжение
- выделения гнойного секрета
- кровотечение или болезненные кишечные спазмы
- иногда запоры и боли при дефекации
Симптомы гонококков в оральном мазке:
Инфекция в горле может вызвать:
- боль в горле
- хрипоту
- покраснение
- трудности с глотанием
- повышение температуры
Выполнение анализа
Прежде чем сделать мазок на gn, важно к нему правильно подготовиться. Подготовка включает в себя соблюдение некоторых условий
Это нужно для большей информативности и достоверности результатов. Что такое требуется для анализа? Отсутствие половой жизни в течение суток-двух до сдачи. Мазок на гонорею у женщин предполагает предварительный отказ от использования кремов, свечей или таблеток для влагалища. Кроме этого, присутствует запрет на сдачу во время менструации. Норма бактерий может поменяться на фоне принятия ванной или спринцевания.
Кроме этого, откажитесь от промывания половых органов любыми моющими средствами, в день посещения врача лучше ограничится кипяченой водой. За несколько часов до того, как будет сдан мазок на флору, рекомендуется не ходить в туалет. Когда анализ на гонорею сдает женщина, забор материала осуществляется из трех мест. Это цервикальный канал маточной шейки, отверстие мочеиспускательного канала и слизистая влагалища.
Для забора анализа используется специальный зонд-тампон. Если говорить о мужской части населения, то здесь все просто. При присутствии обильных выделений из уретры, тампон далеко вводить в мочеиспускательный канал не требуется. Если же выделения являются малозаметными, то выполняется введение тампона внутрь уретры. Стоит отметить, что процедура болезненности не представляет. Это скорее физический и психологический дискомфорт. Как и у женщин, мужчинам рекомендовано перед походом за два-три часа отказаться от мочеиспускания, и не мыть половые органы моющими средствами.
Как проводится анализ?
Если вы знаете (а теперь знаете) о том, что гинеколог будет брать у вас мазок на флору, то должны подготовиться к анализу. Сделать это очень просто: нужно лишь воздержаться от секса в течение двух суток перед сдачей мазка и не применять в это время никаких средств в этой области: свечей, таблеток, мазей, кремов, щелочных моющих средств (очень пенящихся гелей для мытья).
Также учтите, что лучше воздержаться от мочеиспускания за 2 часа до взятия мазка, но при полном мочевом пузыре идти на осмотр к гинекологу тоже не стоит.
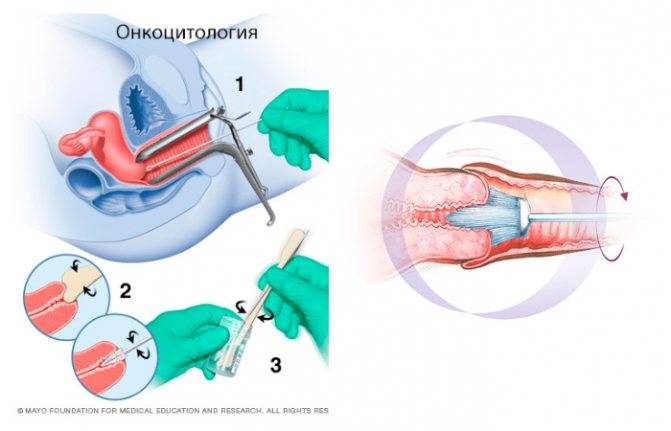
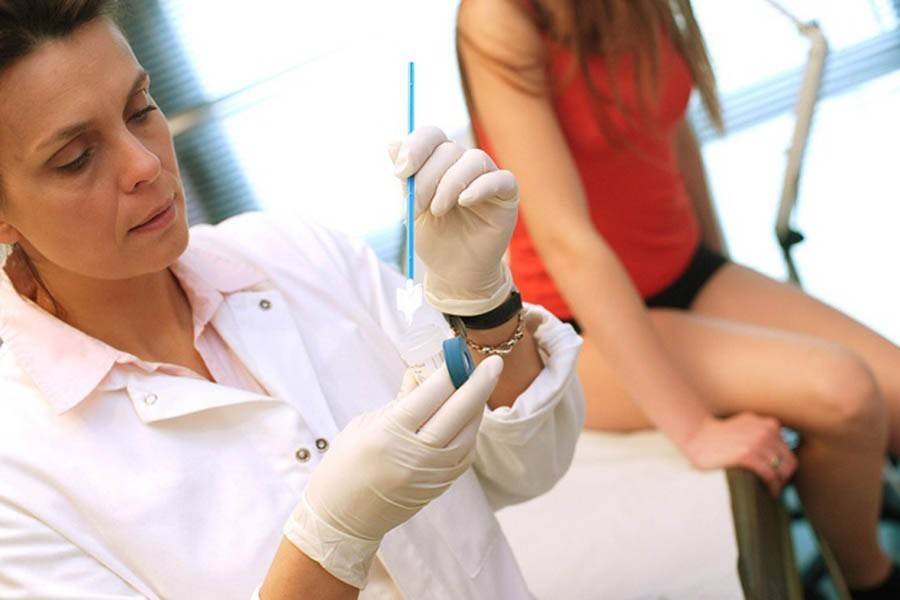
Во время осмотра врач снимет соскоб влагалищной слизи при помощи стерильной палочки (ложечки Фолькмана) и нанесет ее на так называемое предметное стекло. Затем в лаборатории после полного высыхания секрета его покроют специальными красителями и изучат под микроскопом. Такая процедура позволяет увидеть флору вашего влагалища и оценить степень его чистоты.
Когда женщине необходимо сдавать мазок на флору?
Женщине рекомендуется сдавать мазок на флору при каждом посещении гинеколога, кроме общей диагностической и профилактической цели можно с помощью данного метода выявить те заболевания, которые диагностируется гораздо раньше, чем появляются симптомы.
Показаниями к сдаче мазка являются:
- Выделения из половых путей, которые не всегда могут нести в себе патологических характер, а просто быть обильными или сопровождаться неприятным запахом.
- Зуд в области влагалища или промежности, а так же болевой синдром или дискомфорт.
- Мацерация кожных покровов.
- Забор материала необходим с профилактической целью ежегодно.
- Перед началом антибактериальной терапии со стороны женских половых органов, а так же после лечения с целью контроля оценки.
- С целью контроля состояния микрофлоры перед оперативными вмешательствами, как в области наружных половых органов, так и внутренних.
- Это необходимо для предупреждения попадания инфекции и развития осложнений.
- Контроль микрофлоры во время беременности. В данном случае контроль производят три раза на первых неделях беременности, перед выходом в декретный отпуск, а так же в 36 недель.
- Данный мазок является скрининговым при посещении гинеколога, должен браться после каждого осмотра.
Выполнить забор материала может каждый специалист, осуществляющий приём.
Как подготовиться?
Для того, чтобы получить достоверные результаты анализа, требуется:
- В течение суток перед манипуляцией не проводить спринцеваний, как с лекарственными и растительными средствами, так и обычной водой.
- Исключить половой контакт, особенно без средств защиты. В данном случае могут обнаружиться фрагменты семенной жидкости, что затрудняет постановку диагноза.
- Не применять никаких лекарственных препаратов в течение недели, особенно из групп антибактериальных и противогрибковый. Это касается как местной, так и системной формы.
- Отменяются любые влагалищные формы средств. Запрещается отмена только жизненно важных препаратов.
- Не проводить забор материала во время менструации, так как в полученный материал попадает большое количество эритроцитов, что нарушает клиническую картину процесса.
- Не проводить ультразвуковое исследование с применением влагалищного датчика не ранее, чем за сутки до взятия мазка. Это объясняет попадание в биологический материал полимерного геля, который замещает клеточный состав мазка.
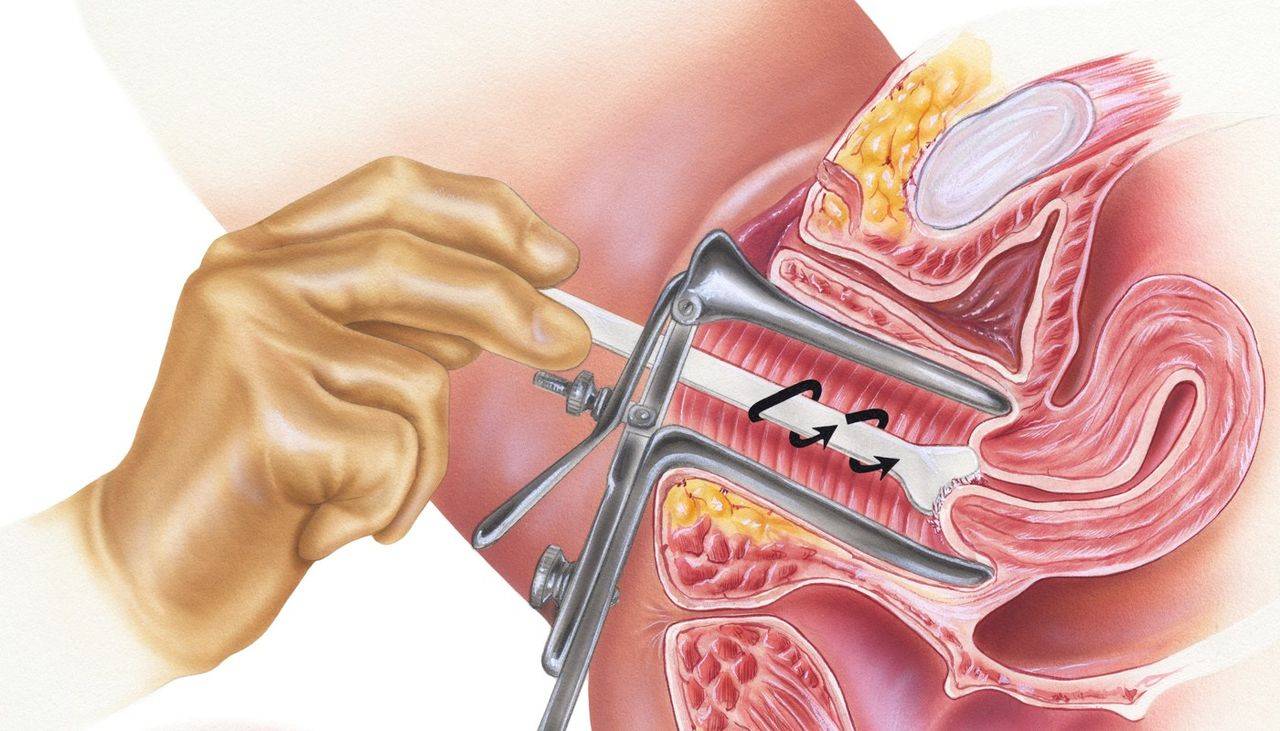
Как производится взятие мазка?
Оптимальным временем для забора материала считается середина менструального цикла:
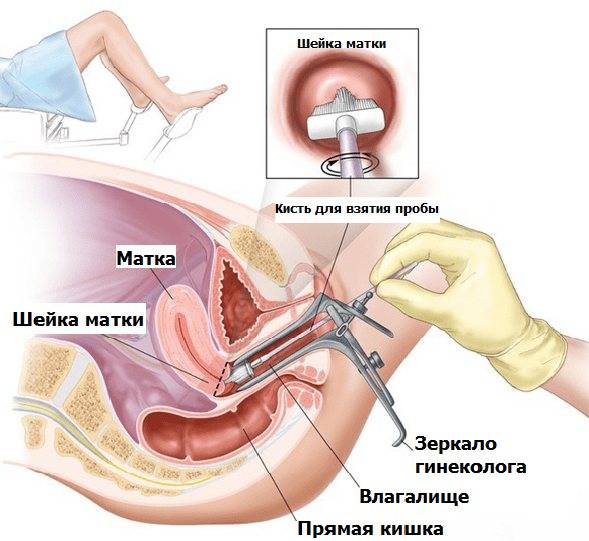
- В норме мазок на микрофлору у женщины берется сразу из нескольких участков. В первую очередь это задний свод, место где происходит максимальное скопление микробов. Уретра, это тот участок на котором производится забор с целью уточнения наличия возбудителей, тропных для данного участка.
- Следующим участком является цервикальный канал, это та анатомическая область, которая является наиболее уязвимой и опасной в плане развития воспалительного процесса.
- Материал забирается специальным шпателем или ложечкой фолькмана.
- Нельзя повреждать стенки слизистой оболочки, движения должны быть мягкие, слегка поскабливающие.
- После получения нужного количества содержимого его наносят на предметное стекло, равномерно распределяя по поверхности, для того, чтобы не создавалось участков сгущения.
- После чего стекла высушивают при комнатной температуре и отправляют в лабораторию для дальнейшей диагностики.
- Уже в ней производят нанесение специальных реактивов для дальнейшего выявления микроорганизмов и рассмотрение под микроскопом.
Стоимость анализа
Мазок на флору производится в любом бюджетном учреждении абсолютно бесплатно, так как данный метод является одним из скрининговый и обязательных. Кроме того, это минимум обследования женщины с профилактической целью.
В частных клиниках стоимость подобного анализа может составлять около 200-300 рублей. Не всегда мазок будет бесплатным лишь в отделении женской консультации, его могут провести бесплатно.
ПЦР диагностика гонореи
Методы амплификации нуклеиновых кислот (чаще всего используют ПЦР) – ещё более чувствительный тест, чем посев.
Использовать можно любой клинический материал, включая:
- мочу
- секрет простаты
- эякулят
- ликвор
- синовиальную жидкость (для диагностики гонорейного поражения суставов)
Моча обычно применяется для диагностики только у мужчин. Потому что у женщин чувствительность исследования при проведении ПЦР мочи ниже, по сравнению с определением ДНК гонококка в мазке.
Главным преимуществом ПЦР является чувствительность. Она значительно выше, чем у других методик.
Особенно при исследовании ректальных или фарингеальных мазков. Но есть и недостаток.
Специфичность ниже, чем у микробиологической диагностики гонореи. Поэтому для подтверждения диагноза требуется проведение ПЦР с двойной мишенью. То есть, ищут не один, а два фрагмента ДНК, характерных для гонококка. Это снижает риск ложноположительного результата.
Мазок из влагалища: как подготовиться к взятию, и как берут анализ на микрофлору у беременных
Перед тем, как взять мазок из влагалища, гинеколог попросит женщину воздержаться от спринцевания, приема ванны, использования влагалищных свечей на 24 часа до назначенного времени. Некоторые врачи просят воздержаться от полового акта на 24 часа до начала теста. Это может повлиять на pH влагалища и исказить результаты теста.
Как берут мазок на микрофлору влагалища:
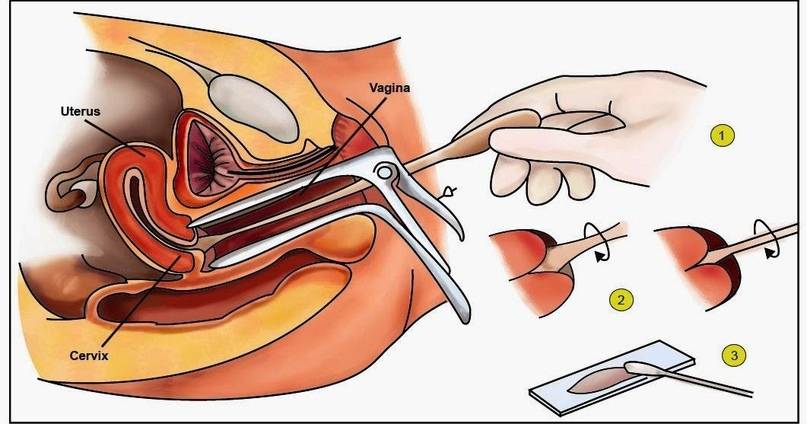
- Женщина раздевается ниже талии и ложится на гинекологическое кресло с широко разведенными ногами. Это позволяет врачу осмотреть область половых органов.
- Гинеколог поместит гладкий изогнутый расширитель («зеркала») во влагалище. Осмотр в зеркалах позволяет наблюдать наличие выделений и их особенности (цвет, аэрация, консистенция), увидеть внешний вид слизистой оболочки влагалища.
- Образцы из влагалища, а также цервикального канала шейки матки и отверстия мочеиспускательного канала, врач собирает с помощью тампона из ваты или шпателя. Материал помещается на предметное стекло для тестирования.
- Процедура для беременных женщин ничем не отличается от вышеописанной, разве что требует большей деликатности от врача, так как женщине «в положении» трудно находиться на гинекологическом кресле.
Как пациентка чувствует себя во время процедуры
Может ощущаться некоторый дискомфорт, когда вставляется расширитель, особенно если влагалище раздражено или очень чувствительное. Может быть, небольшое количество кровянистых выделений после этого теста, это не опасно и не угрожает здоровью ни матери, ни плода. Чтобы минимизировать дискомфорт от процедуры следует максимально расслабиться, тем более что мазок берется очень быстро. Нет никаких рисков при заборе пробы микрофлоры из влагалища.
Зачем нужен гинекологический мазок на флору при беременности
Рост патогенных микроорганизмов во влагалище является одной из причин нарушения нормального хода беременности. Бактерии Gardnerella vaginalis и Mobiluncus, если их вовремя не обнаружить, способствуют преждевременным родам после двадцать четвертой недели беременности. Иногда микроорганизмы в вагинальной области у беременных женщин загрязняют амниотическую жидкость и вторично инфицируют плод, в подавляющем большинстве через легкие. Этот механизм объясняет, почему пневмонит наиболее часто выявляется в ходе аутопсии в случаях смерти плода, связанной с бактериальной инфекцией. Исследование потенциально вредных микроорганизмов с помощью мазка на микрофлору влагалища в ходе беременности способствует улучшению качества дородовой помощи. Мазок нужен не только для определения возможного инфекционного процесса, но и для определения степени чистоты влагалища.
Важно
Чем выше степень чистоты, тем больше во влагалище лактобактерий (они же палочки Додерлейна) и меньше патогенных микроорганизмов.
Лактобактерии — это полезные организмы, которые преобладают в вагинальной флоры здоровых женщин репродуктивного возраста. Они метаболизируют эстроген-зависимый гликоген, хранящийся в эпителии в молочную кислоту, которая способствует созданию вагинального рН, равного или меньшего, чем 4,5. Их приумножению способствует прогестерон, гормон, вырабатываемый во время вынашивания ребенка.
Существует 4 степени чистоты влагалища:
- В мазке на микрофлору обнаружено не менее 95% лактобацилл. Лейкоцитов и клеток эпителия единицы, pH кислая.
- В мазке, помимо лактобацилл, присутствуют в небольших количествах условно-патогенные микроорганизмы. Их рост сдерживается здоровой флорой, волноваться женщине не о чем, pH влагалища кислая.
- Количество вредных бактерий превышает количество палочек Додерлейна. Влагалищная среда слабощелочная.
- Палочек Додерлейна очень мало или нет вообще, много эпителия, белых кровяных телец и бактериальной флоры. Влагалищная среда щелочная.
Когда сдавать анализы на гонорею после случайной связи
Гонорея проявляется не сразу после незащищенного полового контакта. В случае заражения должен пройти инкубационный период. Обычно он непродолжительный.
У мужчин длится 3-4 дня.
У женщин – до 1 недели.
В этом случае обращаться к доктору можно сразу же после появления симптомов заболевания. Но если несколько дней после контакта прошло, а симптомов нет, это не значит, что вы однозначно не заразились. Необходимо сдать анализы, чтобы это проверить.
Причины отсутствия симптомов:
- инкубационный период может продолжаться дольше
- у 20% мужчин и 50% женщин гонококковая инфекция протекает субклинически (симптомы не появляются вообще или минимально выражены)
Если через 2 недели клинические признаки инфекции не появились, нужно прийти к врачу и сдать анализы. Проводят обычно ПЦР. Его использует как скрининговый метод по той причине, что он имеет наиболее высокую чувствительность.
Что делать, если выявлены гонококки в мазке на флору
При обнаружении гонококков требуется лечение. Оно назначается всем без исключения пациентам, в том числе женщинам при беременности.
Лечению подлежат и половые партнеры. Об инфекционном заболевании нужно уведомить всех, кто вступал в половой контакт с больным в течение последних 2 месяцев. Они должны явиться в клинику и обследоваться.
Схема лечения зависит от ряда факторов:
- локализации воспалительного процесса
- наличия осложнений
- особенностей организма (аллергия, беременность, противопоказания к некоторым антибиотикам и т.д.)
- возраста пациента
- региона проживания больного (в разных регионах у бактерий разная чувствительность к антибиотикам)
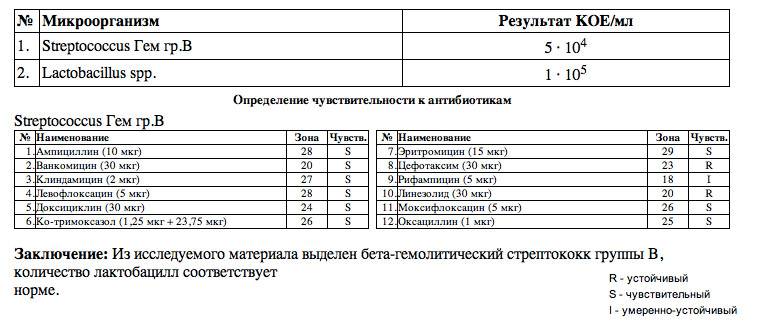
Лечение также может назначаться, исходя из данных бак посева. В ходе исследования определяется восприимчивость к антибактериальным препаратам.
Соответственно, может быть назначен тот антибиотик, который в наибольшей мере воздействует на культуру гонококков.
Чаще всего применяются цефалоспорины. Это может быть цефтриаксон внутримышечно или цефиксим внутрь.
При неосложненной форме гонореи достаточно однократного приема препарата в обычной дозе. Но только при урогенитальной гонококковой инфекции.
Если поражены структуры глаза, используется более высокая дозировка антибиотиков. В лечении осложненных форм гонореи используются цефтриаксон или цефотаксим. Цефтриаксон вводят 1 раз в день, а цефотаксим – трижды в сутки. Курс терапии длится 2 недели. Иногда он продолжается дольше, если в том есть необходимость.