О чем свидетельствует содержание уреаплазмы?
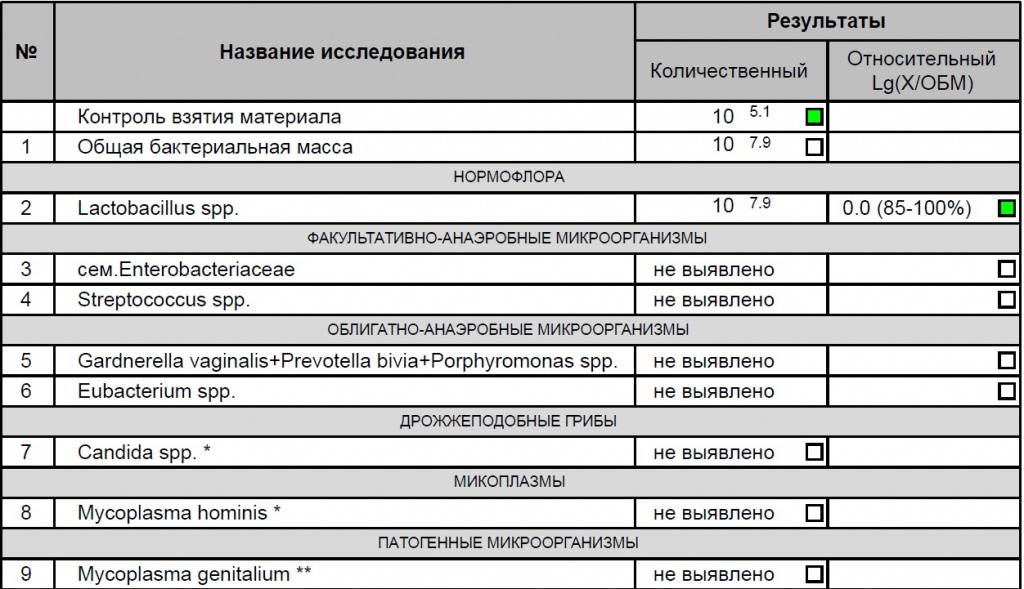
Уреаплазма является болезнетворным организмом патогенного характера. Рассматриваемая бактерия относится к разряду дефективных, поскольку обладает ДНК, а также не имеет клеточной стенки и клеточной оболочки. Название микроорганизма обусловлено его повышенной способностью к уреолизу — процессу расщепления мочевины.
Большое количество уреаплазмы отрицательно влияет на состояние мочеполовой системы, способствует развитию ряда следующих заболеваний:
- кольпит;
- воспаление маточных придатков;
- цистит;
- эрозия шейки матки;
- воспалительные заболевания мочеполовой системы;
- эндометрит;
- цервицит;
- нарушение репродуктивной функции.
О признаках ЗППП у мужчин читайте тут.
Причины уреаплазмоза
Уреаплазмоз представляет собой заболевание инфекционного характера, передающееся преимущественно половым путем. Его возбудителем принято считать микроорганизм — уреаплазму, который относят к разряду условно патогенной микрофлоры. Данная патология отличается широким распространением. Согласно статистическим данным, с уреаплазмозом сталкивается около 60% представительниц прекрасного пола. Заражение происходит во время незащищенного полового акта. Поэтому в группу особого риска входят женщины, ведущие активную сексуальную жизнь и не имеющие постоянного партнера. Кроме того, возможно внутриутробное инфицирование или же заражение во время прохождения плода по родовым путям больной матери. Существует теория о возможности передачи уреаплазмы бытовым путем.
Поэтому уреаплазмомз диагностируется только в случае проявления болезненной симптоматики и при повышенном содержании данных микроорганизмов, превышающих норму. Однако на сегодняшний день данная гипотеза не получила точного научного подтверждения. В отличие от таких болезнетворных возбудителей, как генитальные микоплазмы или же хламидии, уреаплазма может достаточно долгое время никак себя не проявлять. Ее патологическая деятельность в большинстве случаев бывает обусловлена снижением защитных функций и общей сопротивляемости организма, нарушениями в функционировании иммунной системы. К основным провоцирующим факторам принято относить следующие:
- длительное лечение антибиотиками;
- недавно перенесенные хирургические вмешательства;
- беременность;
- тяжелые заболевания воспалительного или же инфекционного характера;
- склонность к вирусным и респираторным заболеваниям;
- общее переохлаждение организма;
- дисбактериоз;
- изменение гормонального фона;
- перенесенные хирургические вмешательства в гинекологической сфере;
- выскабливание эпителия матки;
- установка внутриматочной спирали.
Признаки уреаплазмоза
Согласно статистическим данным, у 20% носителей такой инфекции болезненная симптоматика не наблюдается. Однако повышенное количество уреаплазмы в женском организме, являющееся отклонением от нормы, может проявляться следующими характерными признаками:
- появление прозрачных влагалищных выделений;
- частые позывы к мочеиспусканию, которые могут быть ложными;
- болезненность и неприятные ощущения во время полового акта;
- затрудненный процесс мочеиспускания;
- чувство жжения и дискомфорта в области половых органов;
- появление режущих болей в нижней части живота;
- ангина;
- гнойное обложение гортани;
- нарушение менструального цикла;
- маточные кровотечения;
- обильные и затяжные менструации;
- незначительное повышение температуры тела.
Стоит отметить, что повышенное количество уреаплазмы может стать причиной развития различных патологических процессов, поражающих матку и яичники, привести к воспалению и спайке маточных труб. Особенно опасна данная инфекция для беременной женщины. Последствия могут быть самыми плачевными, вплоть до выкидыша. Поэтому при обнаружении хотя бы нескольких вышеперечисленных симптомов, следует обратиться к врачу и сдать анализы на содержание уреаплазмы.
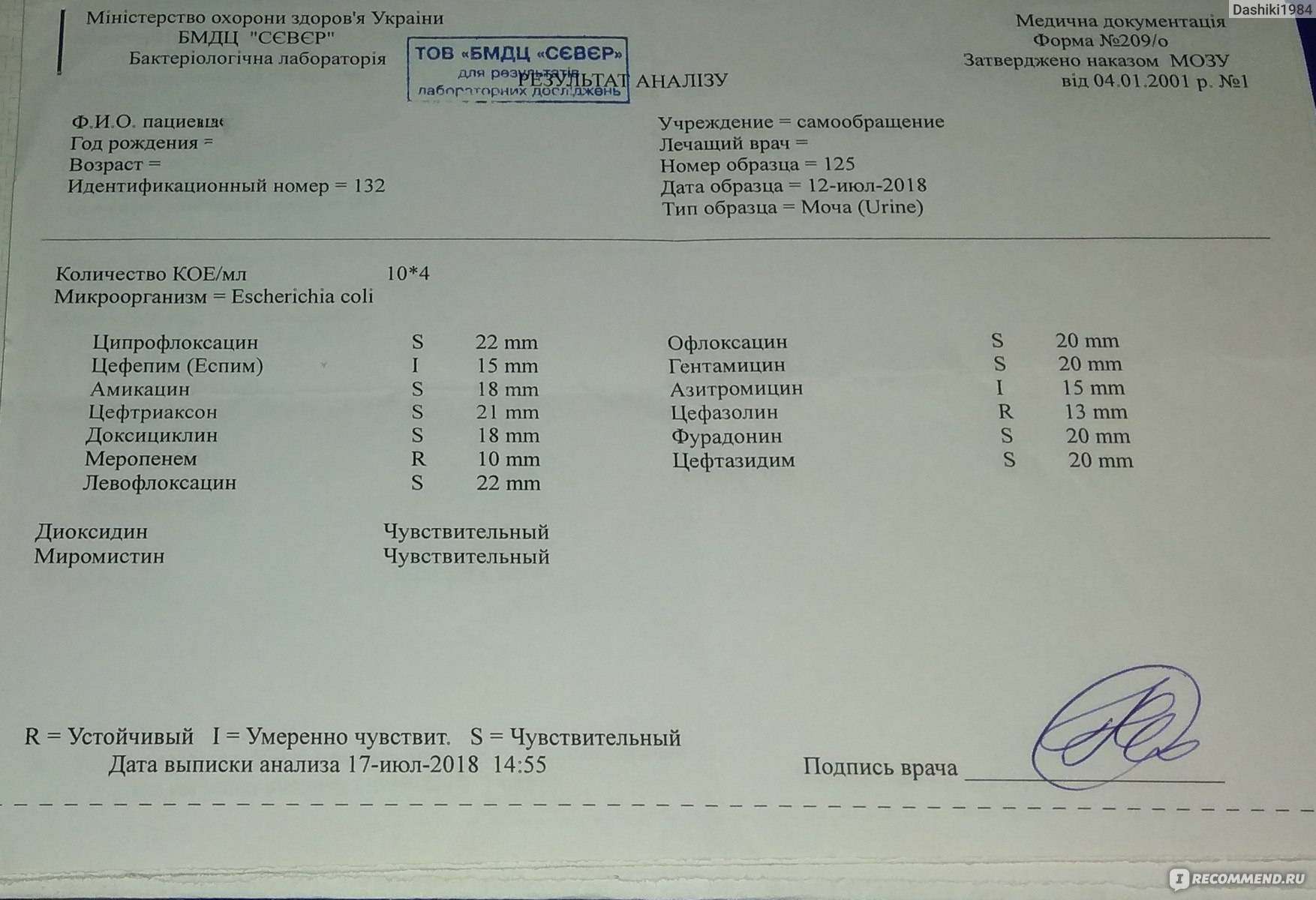
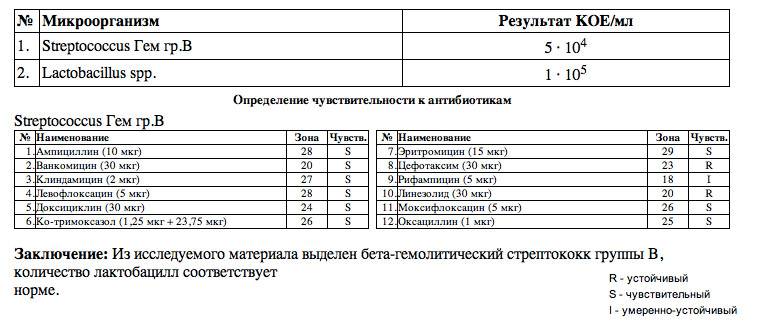
Анализ на уреаплазмоз: культуральный метод
Среди всех типов анализов культуральная методика применяется на сегодняшний день наиболее часто.
Объясняется это не только ее высокой достоверностью
Но и тем, что посев позволяет получить о возбудителе дополнительные данные и, самое важное, узнать его чувствительность к антибактериальным препаратам. Это важно для выбора правильной тактики терапии
Посев анализа на уреаплазмоз – другое название культурального метода.
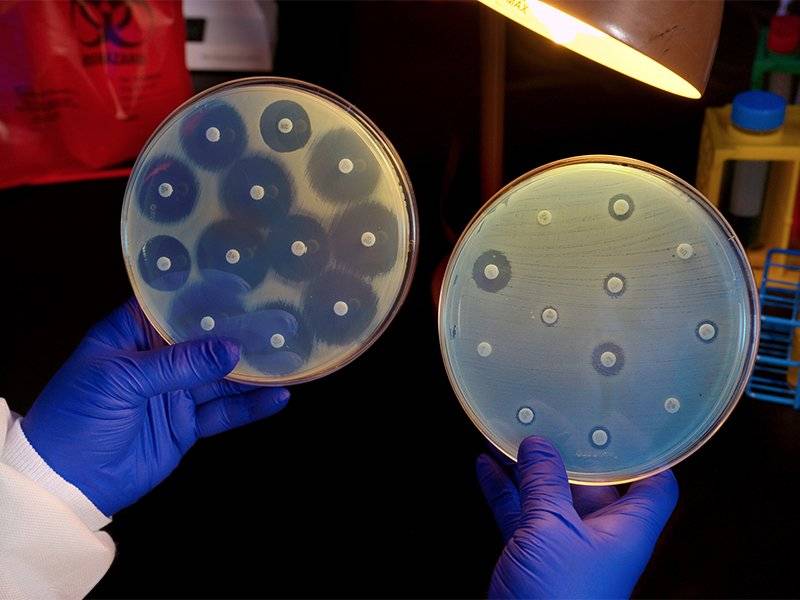
Доктор, получив от пациента необходимый биологический материал, переносит его на специальную питательную среду. Затем чашку Петри со средой и образцом биоматериала помещают в инкубатор с определенной температурой на некоторое время. Там, питаясь полезными веществами, микроорганизм разрастается, после чего проводится его идентификация.
Там, питаясь полезными веществами, микроорганизм разрастается, после чего проводится его идентификация.
Если параллельно требуется узнать, к каким антибиотикам микроорганизм чувствителен, то после высеивания биоматериала сверху помещают кружочки бумаги, пропитанные препаратами. Там, где роста бактериальной флоры полностью не будет, лежит кружочек с антибиотиком, к которому уреаплазма неустойчива.
Ориентируясь на результаты посева, доктор дает рекомендации по лечению, и они являются самыми надежными.
Средний срок изготовления анализа составляет от 4 дней до 8 дней. Все зависит от того, насколько активно будет расти микрофлора на питательной среде.
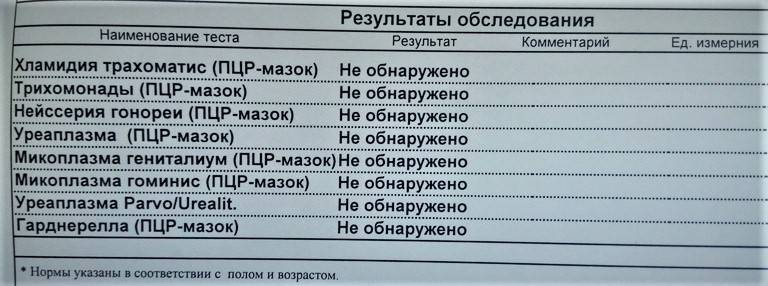
ПЦР на уреаплазмоз
Среди всех применяемых на сегодняшний день методов диагностики ПЦР является самым высокочувствительным. Точность анализа достигает 98%. Это делает его едва ли не фаворитом в том случае, если прочие исследования дают спорные результаты.
Также не стоит забывать о том, что ПЦР, в отличие от исследования методом посева, получают в короткие сроки. В частных лабораториях, например, результаты можно получить уже через пару часов после того, как биологический материал будет забран.
Полимеразную цепную реакцию в венерологической практике нередко используют для того, чтобы понять, есть ли вообще необходимость лечить человека. Для этого делают ПЦР с концентрацией анализ на уреаплазмоз. Это значит, что анализ отвечает не только на вопрос о том, есть ли патогенный микроорганизм в теле пациента. Но и дает информацию о том, в каком количестве он содержится.
Но и дает информацию о том, в каком количестве он содержится.
Если микроорганизмов обнаружено совсем мало, от лечения можно отказаться. Несмотря на большое количество преимуществ, как отмечают врачи и пациенты, у методики есть и свои недостатки.
Главный недостаток – это вероятность загрязнения пробы, из-за чего можно получить ложные результаты. Конечно, происходит такое в последнее время все реже, однако исключать человеческий фактор пока еще рано.
ИФА на уреаплазмоз
Однако из всех трех предоставленных способов она вместе с тем и самая неточная. Анализ базируется на помещении биологического материала на специальные тест-полоски, пропитанные определенными антигенами, что принадлежат возбудителю.
Если в материале будет присутствовать антитело к возбудителю, цвет полоски изменится. Если антитела отсутствуют, полоска сохранит свою окраску.
У ИФА есть основной недостаток. Дело в том, что многие патогенные микроорганизмы провоцируют выработку сходных антител в организме. Как итог, возможно заражение совершенно другой инфекцией, а реакция на уреаплазмоз при этом будет положительной.
Зато обычно не возникает сложностей с ожиданием результатов, так как диагностика подобного типа занимает максимум один день.
Врачи заостряют внимание пациентов на том, что ИФА необходимо обязательно перепроверять с помощью иных методик. Связано это с тем, что анализ чаще всего дает ложные результаты
Вопросы венерологу об уреаплазмозе
«К какому врачу обращаться при подозрении на уреаплазмоз?»
Уреаплазма относится к группе так называемых скрытых половых инфекций наряду с хламидиями, микоплазмой и гарднереллой, передается преимущественно половым путем.
К тому же уреаплазма редко протекает в форме моноинфекции, ассоциируясь с прочими ИППП.
Следовательно, рациональнее всего обратиться к врачу –венерологу, в кожно-венерический диспансер, имеющий хорошую лабораторию для постановки диагноза.

«Норма количества уреаплазмы парвум, существует ли она?»
Существует.
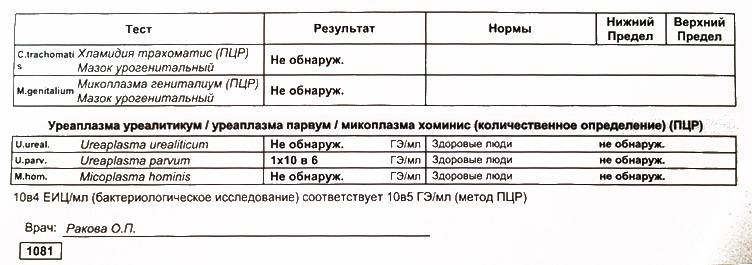
При культурологическом исследовании и количественном ПЦР (ПЦР в реальном времени) определяется количество колониеобразующих единиц уреаплазмы в одном миллилитре.
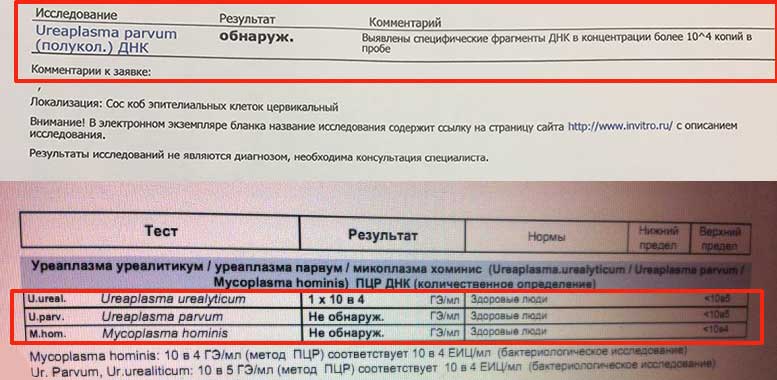
Независимо от вида или, по-старому, биовара этого возбудителя, нормальные показатели не должны превышать 10^4 КОЕ на 1 мл.
«Норма количества уреаплазмы непостоянна. Можно ли на нее ориентироваться при лечении, если она постоянно меняется от внешних воздействий?»
Показатель нормы все-таки величина постоянная, он определен еще в середине прошлого века.
Количество единиц возбудителя действительно меняется в зависимости от внешних причин.
Для точной диагностики следует строго придерживаться правил подготовки к забору материала исследования.
Тем не менее, основные колебания происходят в пределах общепринятой нормы.
Если материал был получен правильно, в нужные сроки, то для врача он будет вполне информативен.
«Может ли происходить заражение партнера, если показатели количества уреаплазмы находятся в пределах нормы?»
Да, может быть и так.
Для заражения требуются три фактора: источник инфекции (даже если ее количество невелико), восприимчивый организм (половой партнер, способный заразиться) и путь передачи (в данном случае, половой акт).
При контактах с малознакомыми партнерами необходимо применять барьерные средства защиты, это убережет ль инфицирования.
Возможно, что у одного супруга фиксируется норма количества уреаплазмы, а у другого –превышение нормы.
Значит, заражение произошло, но у второго супруга внешние и внутренние факторы предрасполагают к активному делению и росту численности микроорганизмов.
Возможность заниматься сексом совершенно не исключена, но желательно пользоваться презервативами.
«Какова норма количества уреаплазмы парвум при беременности или прегравидарной подготовке?»
В данном случае на количественный показатель обращают меньшее внимание. При проведении прегравидарной подготовки, еще при планировании беременности следует обследовать обоих супругом
При проведении прегравидарной подготовки, еще при планировании беременности следует обследовать обоих супругом.
Далее врач принимает решение о необходимости лечения.
«Может ли повышаться количество уреаплазмы при переохлаждении или употреблении спиртного?»
Да, это возможно.
Данные факторы способны играть роль стрессора, понижая иммунную защиту.
Также алкоголь повышает показатели pH.
В результате уреаплазма делится активнее, и количество ее увеличивается, а патогенные свойства начинают проявляться клинически.
«Может ли повышаться количество уреаплазмы при снижении иммунитета, в том числе при ВИЧ?»
Снижение иммунитета является ведущим фактором активизации уреаплазмы, увеличения ее количества.
В этом случае лабораторные тесты чаще всего фиксируют превышение нормы, формируется носительство или уреаплазмозы.
ВИЧ увеличивает патогенность транзиторной флоры, поэтому именно для таких пациентов уреаплазма наиболее опасна.
«Какие анализы существуют для определения нормы уреаплазмы?»
Основные методы диагностики уреаплазмоза позволяют провести количественную оценку обсеменённости.
Для этого используют культуральный метод, то есть бактериологический посев или ПЦР в реальном времени (количественный ПЦР).
«Может ли уреаплазма вызывать уретрит или простатит?»
Да, эти воспалительные заболевания входят в картину уреаплазмоза.
При нормальных показателях эти заболевания обычно не развиваются, исключая казуистические случаи.
При уреаплазменных уретритах и простатитах норма обычно превышена.
«Может ли уреаплазма парвум вызвать выкидыш?»
Может, и именно воздействие на беременную и плод является наиболее клинически тяжелым проявлением уреаплазмоза.
Для диагностики и лечения уреаплазмы парвум обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
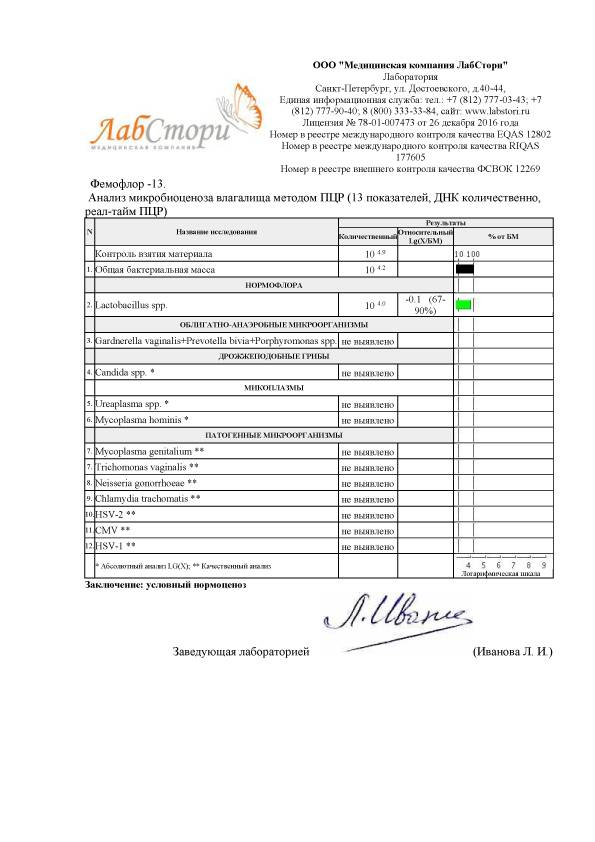
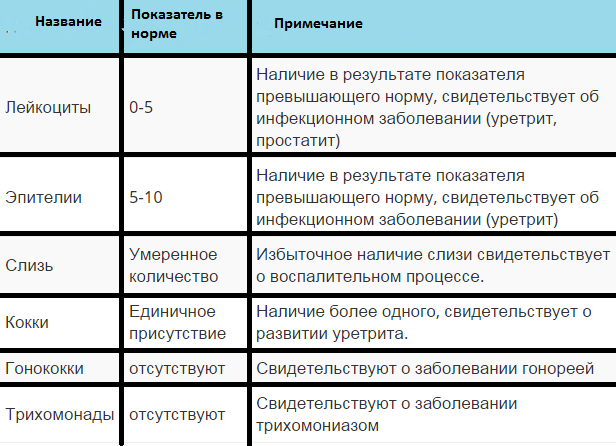
Бактериологическое исследование мазка на уреаплазму
Основным анализом, который проводит врач женщине, независимо от цели ее визита, считается гинекологический мазок. Браться материал должен с трех участков:

- со стенок влагалища;
- с цервикального канала шейки матки;
- с уретры.
Для того чтобы осуществить забор материала специально предназначенным тампоном, доктор вводит во влагалище гинекологическое зеркало. Данная процедура не приносит болевых ощущений, однако является несколько дискомфортной. Полученный материал врач распределяет по поверхности предметного стекла и направляет в клинико-диагностическую лабораторию.
В результатах исследования материала здоровой женщины могут присутствовать лактобациллы, стафилококки, стрептококки, грибы и уреаплазмы в незначительном количестве. Такой результат считается вариантом нормы и не требует коррекции медикаментозными средствами. Если у женщины будет наблюдаться изменение состава влагалищной микрофлоры, то это может свидетельствовать о присутствии заболеваний, путем передачи которых считается половой. Для уточнения диагноза и назначения адекватной схемы лечения будут дополнительно назначаться специальные анализы.
Рекомендации, которые нужно соблюдать перед сдачей анализа
Забор материала для исследования должен проводиться в первые дни окончания критических дней или же за несколько дней до их начала.
Перед тем как сдавать анализ необходимо:
- Избегать половых контактов в течение двух суток до момента забора материала;
- Не проводить спринцеваний, не ставить вагинальных свечей;
- В случае прохождения курса лечения вагинальными таблетками необходимо прекратить его за семь дней до проведения соскоба;
- Обработка половых органов должна проводиться вечером накануне дня исследования без использования мыла. В день забора материала обработку половых органов необходимо исключить;
- за 2-3 часа до проведения анализа нужно воздержаться от совершения акта мочеиспускания.
Будьте осторожны
По статистике более 1 миллиарда человек заражено паразитами. Вы даже можете не подозревать, что стали жертвой паразитов.
Определить наличие паразитов в организме легко по одному симптому – неприятному запаху изо рта. Спросите близких, пахнет ли у вас изо рта утром (до того, как почистите зубы). Если да, то с вероятностью 99% вы заражены паразитами.
У мужчин паразиты вызывают: простатит, импотенцию, аденому, цистит, песок, камни в почках и мочевом пузыре.
У женщин: боли и воспаление яичников. Развиваются фиброма, миома, фиброзно-кистозная мастопатия, воспаление надпочечников, мочевого пузыря и почек. А так же сердечные и раковые заболевания.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые, по словам фармацевтов, вытравят всех паразитов. Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму.
Это копеечное средство окажет лучшую профилактику глистов…Читать далее >>
Клинические проявления уреаплазмозов
Свежий урогенитальный уреаплазмоз (до 60 дней) в острой, подострой, вялотекущей форме.
Для установления диагноза свежего инфекционного процесса в дополнение к диагностически значимым показателям нужны анамнестические данные.
В течение трех месяцев должны встречаться следующие события:
- дебют половой жизни
- изнасилование
- отрицательный результат лабораторного исследования на уреаплазму
- смена полового партнера
Другие формы: хронический (урогенитальный уреаплазмоз (от 2 месяцев) со скудной клиникой и бессимптомное носительство.
Проявления уреаплазмозов у женщин
Острый уретральный (дизурический) синдром: учащенные, обильные, болезненные мочеиспускания при нормальном общем анализе мочи.

Бактериальный вагиноз – жидкие, обильные, с рыбьим запахом влагалищные выделения изжелта-зеленого цвета, без общей воспалительной симптоматики.
Новообразования шейки матки – доброкачественные или злокачественные опухоли на фоне поражения уреаплазмой и вирусом папилломы человека
Послеродовая (после родов, самопроизвольных и искусственных абортов) лихорадка – повышение температуры, интоксикация.
Хронические воспаления малого таза (сальпингоофорит или аднексит, эндометрит)
Реактивные артриты – воспаление с изменением формы и подвижности суставов
Хронические воспаления органов мочеполового тракта — бартолинит, вульвовагинит, уретрит и цистит.
Проявления уреаплазмозов у мужчин
Негонококковый уретрит — слизистые и гнойные выделения, зуд, беспокойство, самопроизвольное прекращение симптоматики.
Эпидидимит – воспаление придатков яичка, которые становятся плотными, с местным небольшим увеличением температуры, болей нет.

Реактивные артриты (сексуально связанные артриты), причем у мужчин они встречаются чаще.
Мочекаменная болезнь – появление конкрементов почек, стимулирующееся уреаплазменной инфекцией.
Жалобы при хроническом уреаплазмозе:
- зуд
- дискомфорт и легкое жжение
- утренние небольшие выделения
- синдром Рейтера – реактивный артрит
Осложнения длительного носительства и перенесенного уреаплазмоза:
- бесплодие мужское и женское
- самопроизвольный аборт и преждевременные роды
- уретрит
- простатит
- астеноспермия и олигоспермия: сперматозоидов становится меньше, они менее подвижные, вялые
Опасность уреаплазмоза
Бактерия уреаплазма может развиваться внутри человеческого организма на протяжении многих лет. патологическая ее активность связана с резким снижением иммунитета. Способствуют этому процессу многочисленные незащищенные половые акты с разными партнерами. Неразборчивые связи – основная причина перехода заболевания в острую фазу, поэтому нередко этот недуг относят к ЗППП.
У женщин болезнь проявляется воспалительными процессами в следующих органах и системах:
- Матка;
- Шейка матки;
- Маточные трубы;
- Яичники;
- Влагалище.
У мужчин таким способом развивается простатит, воспаление уретры. Уреаплазмоз является причиной бесплодия у мужчин и женщин. На поздних стадиях развития недуга поражаются все внутренние органы и ткани. Страдает костно-мышечная система. Последствием активизации уреаплазмы является ранний артрит и артроз.
Эту болезнь нельзя недооценивать. При выявлении бактерии необходимо предпринимать все необходимые меры, предписания доктора, чтобы избежать осложнений
Это несложно, важно не заниматься самолечением, придерживаться рекомендаций специалистов.
Анализ на уреаплазму после лечения
Диагностика нужна не только при первичном обращении пациента с жалобами на выделение. Она также проводится после лечения.
Доктор должен знать, чем завершилась терапия и какие результаты принесла. Поэтому проводится повторное определение уреаплазм в уретре.
Для этого используется ПЦР. Реже применяется культуральная диагностика.
Анализ крови в качестве подтверждающего излеченность теста не назначают.
Делают ПЦР на уреаплазму парвум через 1 месяц после завершения терапии. Обычно при правильном подходе к лечению и при соблюдении пациентом всех рекомендаций анализы показывают, что возбудителя патологии больше нет.
Если же уреаплазма снова обнаружена, причин тому может быть несколько:
- пациент не слушался врача и не лечился должным образом
- он прекратил курс антибиотикотерапии раньше, посчитав, что раз симптомов нет, дальше можно не лечиться
- уреаплазма оказалась устойчива к используемому препарату
- случилось повторное заражение после лечения
Повторно заражаются обычно те, кто лечился сам, без партнера. Тогда человек инфицируется снова из того же источника.
Симптомы уреаплазмы у женщин
С помощью современной диагностики этого возбудителя часто можно обнаружить у женщин, не имеющих жалоб касательно работы мочеполовой системы, ведь уреаплазмоз как таковой мало беспокоит больных, а зачастую может и не проявляться вообще. Поскольку же симптомы уреаплазмы у женщин не имеют четкой выраженности, и зависят от того, какой орган был поражен данной инфекцией, врачам бывает затруднительно определить, был ли именно этот микроорганизм первопричиной болезни или только усилил имеющийся воспалительный процесс.
Попав однажды в мочеполовую систему, выделяя особые белки, уреаплазма прикрепляется к его стенкам и начинает свое размножение. В это время главным фактором защиты внутренних органов от нее является нормальная микрофлора, в частности лактобактерии, поддерживающие кислую среду, в которой уреаплазма не способна сильно увеличивать свою численность. Соответственно, даже после попадания внутрь организма женщины уреаплазма способна долгое время никак себя не выявлять.
После длительного приема антибиотиков или серьезных операционных вмешательств, когда нарушается общий иммунитет, а вместе с ним и внутреннее соотношение микроорганизмов, количество уреаплазмы может начать быстро увеличиваться, подавляя размножение полезных бактерий. Таким образом, даже не являясь первопричиной того или иного воспалительного процесса, а только лишь создавая благоприятный фон для собственного развития и для развития других болезнетворных бактерий (например, хламидий, гонококков, золотистого стафилококка), уреаплазма может наносить значительный урон тем органам, которые попадаются на ее пути. Признаки уреаплазмы у женщин начинают проявляться через 3-5 недель с этого момента в виде жжения или зуда при мочеиспускании, невысокой температуры, выделений и неприятных ощущений в промежности. Сама болезнь может протекать как в острой, так и в хронической форме.
Если иммунитет сильно ослаблен, и активность собственных лактобактерий серьезно снижена, то уреаплазма может продолжать развиваться глубже в мочеполовую систему, способствуя развитию эндометрита, цервицита или воспалению придатков. Симптомами уже эндометрита будут нарушения месячного цикла, долгие и обильные кровотечения, тянущие боли в нижней части живота. При воспалительном процессе в маточных трубах могут возникать так называемые спайки, который играют значительную роль в бесплодии или возникновении внематочной беременности.
Следует обратить внимание на следующие симптомы, которые могут указывать на увеличение уреаплазмы у женщин:
- некоторое количество прозрачных выделений;
- ощущение жжения или даже боли при мочеиспускании;
- сильная тянущая боль внизу живота в промежутках между месячными.
Последствиями нелеченной уреаплазмы у женщин могут быть воспаление и спайки в маточных трубах, различные патологии матки и яичников, выкидыши или преждевременные роды. После прохождения ребенка (особенно недоношенного) по родовым путям инфицированной уреаплазмой женщины могут развиваться бронхолегочные заболевания.
Однако многими врачами наличие в организме уреаплазмы не рассматривается как основная причина бесплодия и выкидыша, поскольку на возможность забеременеть и выносить ребенка зачастую влияет не собственно присутствие того или иного возбудителя, а наличие во внутренних органах воспалительного процесса. Надо знать, что обнаруженный во время беременности уреаплазмоз не будет показанием для ее прерывания, но его необходимо будет подвергнуть врачебному наблюдению и лечению. На этапе планирования беременности выявленная у женщины уреаплазма является поводом для проведения обследования и лечения также ее партнера, поскольку уреаплазмоз может способствовать нарушению его репродуктивной функции.
Бактериологический мазок
Бактериологический мазок на уреаплазму является самым первым из тех, которые специалист может назначить пациентке при проведении профилактического осмотра.
Расшифровка анализа может допускать наличие помимо лактобацилл, считающихся полезными бактериями, незначительного присутствия стрептококков, стафилококков, грибов и уреаплазм. Данные показатели являются вполне нормальными и не нуждаются в принятии каких-либо специальных мер по лечению.
Если же у женщины присутствуют изменения в составе микрофлоры влагалища, то это уже может свидетельствовать о наличии разного рода заболеваний, передача которых осуществляется половым путем. И это уже, само по себе, является поводом для проведения дополнительных анализов на уреаплазму.
Важно! Если при осмотре у врача появились подозрения на уреаплазмоз, он назначает сдачу дополнительных анализов. Такая процедура, как обычный мазок, способна предоставить лишь косвенные сведения о появлении уреаплазмы. Стандартный бактериологический мазок предполагает сбор материала из трех мест:
Стандартный бактериологический мазок предполагает сбор материала из трех мест:
- Из маточного цервикального канала;
- Из уретры;
- Со стенок влагалища.
Чтобы провести данную процедуру, внутрь влагалища вводятся специальные расширительные зеркала. Болезненность при проведении мазка не отмечается, возможны лишь неприятные ощущения при проникновении холодного металлического предмета.
Для снижения дискомфорта во время процедуры, специалисты рекомендуют своим пациентам осуществлять глубокое и ровное дыхание, при этом мышцы промежности не должны быть в напряжении.
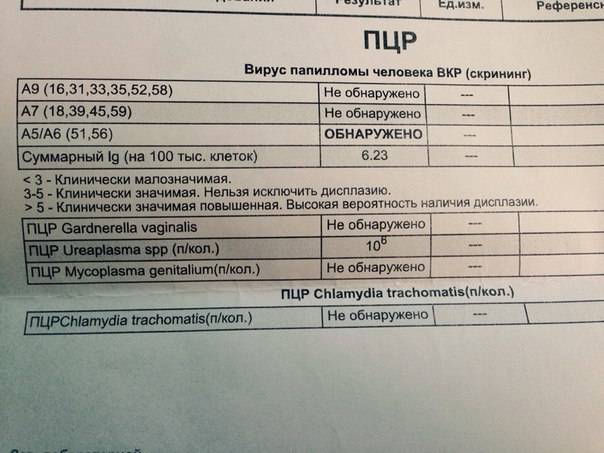
ПЦР – одно из наиболее точных исследований
Речь идет о методике полимеразно-цепной реакции, которая является весьма информативной для определения наличия в организме уреаплазмы.
Достоверность данного метода объясняется тем, что при его проведении удается обнаружить микроорганизмы, даже если их количество очень мало, поскольку в ходе исследований определяется сама ДНК уреаплазм.
Норма исследования на уреаплазму – это отрицательные результаты. Присутствие симптомов инфекционных процессов, поражающих мочеполовую систему, и отрицательный результат ПЦР свидетельствует о том, что данные патогенные бактерии не являются возбудителями воспалительного процесса.
В исследовательском материале, лаборанты ищут гены, которые характерны для возбудителя данного заболевания. Если такие гены есть, то это признак инфекции. Исследование методом полимеразной цепной реакции на наличие в организме человека уреаплазмы, обладает самой высокой точностью — в пределах 95 процентов и выше.
Иммунофлюоресцентный анализ
Процедуру сокращенно называют ИФА, и он является одним из основных методов исследования уреаплазмоза. В ходе анализа осуществляется забор венозной крови.
Прохождение данной процедуры может осуществляться в разное время суток, но предпочтительным является утренний забор.
Кровь проходит исследование на наличие антител в составе. Выявление отклонений производится по ДНК иммуноглобулина. Данный анализ является наиболее доступным и одной из наиболее точных методик для выявления уреаплазмы.
Определение уреаплазмоза посредством культурального посева
Микрофлора, которую специалист собрал в процессе процедуры, помещается в специально подготовленную питательную среду, в которой выдерживается трое суток. Только после этого осуществляется исследование посева, которое направлено на изучение микроорганизмов, которые развились в течение этих дней.
ДНК обнаружено: что это значит
Когда из лаборатории приходит ответ анализа, остается узнать у врача, что означает “уреаплазма обнаружена”.
Следует отметить, что ПЦР имеет специфичность, равную ста процентам (определяется именно уреаплазменная ДНК, а не геном сходных с ней микробов) и чувствительность в 100 копий ДНК.
Если в бланке анализа ПЦР стоит “обнаружено”, это значит, что в исследуемом материале обнаружены фрагменты ДНК.
Которые специфичны для Уреаплазма парвум, специес или уреалитиум в концентрации свыше 10 в 4 степени копий в пробе или ниже этого порога.
Обнаружение генома уреаплазмы означает, что пациент инфицирован и требуется консультация венеролога для подбора терапии.
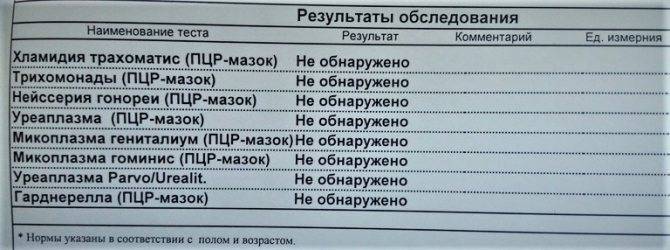
Не обнаружено
Если в бланке анализа стоит пометка, что ДНК уреаплазм не обнаружены, это значит, что в исследуемом материале нет ДНК.
Которые типичны для данных видов микробов или их концентрация настолько низка, что тест не чувствителен к ней.
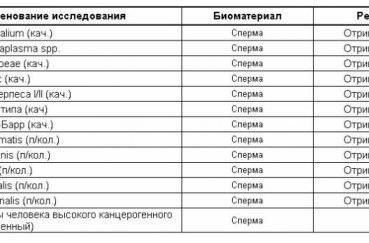
Основные методы диагностики уреаплазмы
Наиболее достоверными способами исследования на определение уреаплазмы являются серологические, полимеразная цепная реакция и бакпосев на флору.
ПЦР
Уреаплазма методом ПЦР выполняется на ранних этапах заболевания.
Так как уже спустя 10 -14 дней после начала развития инфекционного процесса диагностика дает полноценную информацию о наличии воспаления и возбудителе патологических процессов.
Но так как важно не само обнаружение микроорганизмов, а их концентрация, проводится количественный анализ. Это ПЦР в реальном времени, указывающий на количество уреаплазмы в 1 мл исследуемого материала
Это ПЦР в реальном времени, указывающий на количество уреаплазмы в 1 мл исследуемого материала.
ПЦР считается высокочувствительной методикой.
Практически не дает ложные результаты.
Исключением является несоблюдение правил подготовки или забора материала, которые могут исказить окончательные показатели.
Суть ПЦР для выявления уреаплазма уреалитикум и парвум (сокращенно — ureaplasma spp) заключается в копировании образцов ДНК или РНК микроорганизмов.
С их помощью и удается обнаружить возбудителя заболевания.
ПЦР реального времени проводится с помощью специального аппарата, который фиксирует концентрацию возбудителя в материале.
Количественный ПЦР на уреаплазму позволяет отслеживать динамику заболевания на протяжении всего курса терапии.
Бактериологический посев
Бакпосев является одним из наиболее достоверных исследований.
Определяет наличие патогенной микрофлоры, ее концентрацию, а также чувствительность к антибактериальным средствам.
Материал помещают в благоприятную среду для размножения микроорганизмов.
Спустя 5-7 дней проводится оценка выросших колоний под микроскопом.
Минусом диагностики является длительность исследования.
Антибиотикограмма также занимает достаточно много времени.
Поэтому в основном препараты назначаются с учетом чувствительности уреаплазмы, то есть пенициллины.
Иммуноферментный анализ
ИФА – это анализ на выявление антител к уреаплазме, которые производятся иммунной системой человека для борьбы с инфекцией.
Исследование крови длится до 4-х дней.
На руки пациенту выдаются результаты, в которых не просто указано наличие или отсутствие антител (иммуноглобулинов), но и их принадлежность к определенному классу.
Недостатком данной методики является то, что антитела могут присутствовать в организме не только при воспалительных процессах.
Но и после перенесенного заболевания на продолжении длительного периода времени.
Как правило, после первичного осмотра и сбора анамнестических данных врач решает о необходимости сдачи конкретного анализа, но в большинстве случаев проводится комплексная диагностика.