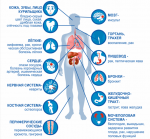
Мозг — командный центр, управляющий всем нашим телом. От его деятельности зависят работа мышц, внутренних органов и, конечно, высшие психические процессы — память, внимание, мышление, речь. К сожалению, под воздействием некоторых факторов (возраст, заболевания, стрессы) мозговое кровообращение может ухудшаться. К каким последствиям это приводит и как с этим бороться — читайте в нашей статье.
Когда человек выздоровел: критерии
Коронавирус выживает в организме при тяжелых формах заболевания до 28 дней. Поэтому для решения вопроса о выздоровлении берут комплекс анализов:
- Как курение влияет на организм человека …
- Как курение влияет на мозги: что …
- Как курение влияет на сосуды головного …
- Последствия курения для организма …
- иммуноглобулины А, М, G — в крови должны остаться только иммуноглобулины G, иммуноглобулин А должен исчезнуть, а у иммуноглобулина М должна наметиться четкая тенденция к снижению;
- мазок из носоглотки на РНК SARS-CoV-2 — должен быть отрицательным.
Осложнения после выздоровления
Чем тяжелее протекает инфекционное заболевание, тем выше шанс осложнений после выздоровления. Так, примерно у трети выздоровевших наблюдаются осложнения со стороны центральной нервной системы и психики.
Многие переболевшие говорят об усталости и недомогании, трудности подбора слов, запоминании, снижении концентрации внимания. Некоторые описывают свое состояние как некий туман после COVID-19. Исследователи сообщают, что у каждого третьего регулярно возникают головные боли и головокружение, утрачивается обоняние и вкус, появляется мышечная слабость.
Симптомы и причины дисциркуляторной энцефалопатии (ДЭП)
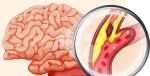
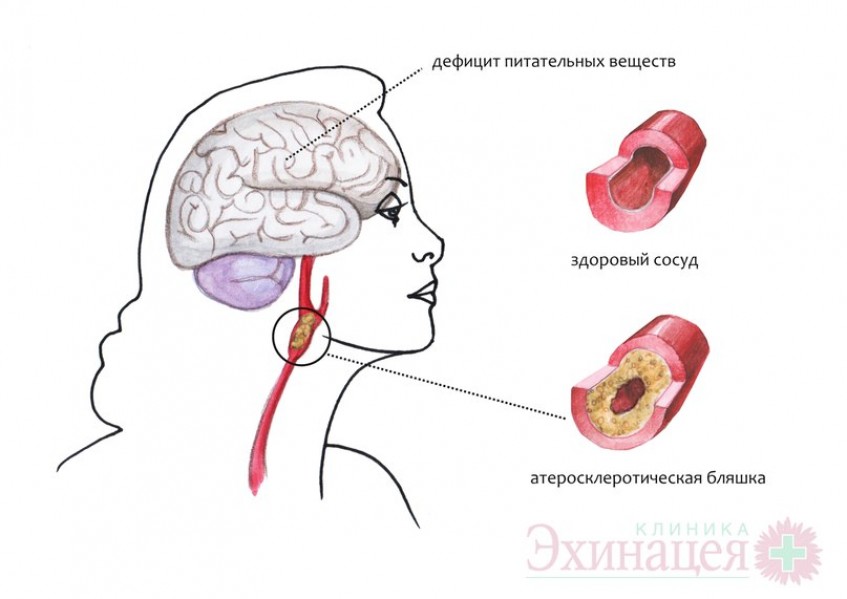
Заболевание ДЭП связано с недополучением головным мозгом артериальной крови, а вместе с ней питательных веществ и кислорода. Мозг – самый кровезависимый орган, его клетки (нейроны) в большом количестве поглощают глюкозу, поступающую с кровотоком. При дефиците питательных веществ клетки мозга сначала начинают работать хуже, а потом – умирают.
Сужение сосудов головного мозга – причина дисциркуляторной энцефалопатии. Подробнее об УЗИ сосудов мозга
Проявления дисциркуляторной энцефалопатии зависят от того, в какой стадии «поймали» заболевание. Это может быть утомляемость, усталость, снижение и колебания настроения, снижение памяти на недавние события, обидчивость, депрессия, тревога; но заболевание может проявляться и более тяжелыми симптомами: головокружением, онемением частей тела, нарушением зрения с выпадением полей зрения, появлением пятен в поле зрения, психическими нарушениями. В тяжелых случаях наблюдается распад личности.
Мы рекомендуем поторопиться с посещением врача при появлении симптомов сосудистой энцефалопатии, т.к. это заболевание можно задержать в той стадии, на которой его выявили, во многих случаях устранить симптомы и предотвратить инсульт.
Основные причины развития дисциркуляторной энцефалопатии (ДЭП):
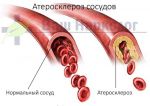
- Сужение сосудов головного мозга из-за церебрального атеросклероза (распространенное ошибочное название – церебросклероз). Атеросклеротическая бляшка образуется на стенке сосуда в связи с отложением там «плохого» холестерина. Образовавшаяся церебральная атеросклеротическая бляшка со временем разрастается и закрывает просвет мозгового сосуда. До определенного момента мозг справляется с постепенно возникающим дефицитом питательных веществ, но развитие дисциркуляторной энцефалопатии ускоряется. Самые заметные симптомы церебрального атеросклероза появляются, когда от просвета сосуда остается всего 30%. В самом начале заболевание можно остановить, причем лечения требует атеросклероз в целом, так как он поражает не только мозг, но и другие органы (например, атеросклероз почек – причина артериальной гипертонии).
УЗИ сосудов головного мозга. Диагностика причин дисциркуляторной энцефалопатии: сдавления и сужения мозговых сосудов, атеросклеротических бляшек.
- Повышение давления. Следствием повышения артериального давления является сужение сосудов мозга, что является своеобразной защитной реакцией мозга от переполнения кровью. Если давление выше нормы – то и сужение мозговых сосудов чрезмерно, причем настолько, что клетки мозга испытывают дефицит питания и погибают.
- Повышение свертываемости крови и «закупорка» сосудов тромбами. Такая причина чаще всего встречается при врожденных заболеваниях крови (тромбофилиях). 20-30% населения России имеют гены нарушения обмена фолиевой кислоты и витамина В12. Этот ген сам по себе уже является фактором риска, а при дефиците фолиевой кислоты и витамина В12 возможно образование тромбов. Встречаются тромбофилии и других типов. При необходимости, мы проведем обследование на тромбофилию.
- Аритмии и пороки сердца. При мерцательной аритмии и сердечных пороках в подклапанном пространстве в сердце образуются маленькие тромбики, во время энергичной работы сердца эти тромбы могут покидать сердце и током крови попадать в мозг, вызывая закупорку сосудов головного мозга Подробнее про обследование сердца.
Мы используем системный подход к лечению дисциркуляторной энцефалопатии: ищем и лечим, в первую очередь, причину ДЭП.Диагностика дисциркуляторной энцефалопатии заключается в необходимости отличить от схожих по проявлениям, но разных по происхождению заболеваний: болезни Альцгеймера, Пика, токсической или посттравматической энцефалопатии. Мы используем современное оборудование для проведения исследований работы головного мозга: ЭЭГ, сосудистые исследования, МРТ и эффективные нейропсихологические тесты для контроля когнитивной функции мозга.

Чем отличаются МРТ сосудов головного мозга, МРТ-ангиография сосудов головного мозга и МРТ мозга
Зачастую пациенты задаются вопросом, что за исследование им назначено и не дублируют ли друг друга разные виды диагностики.
Прежде всего, определимся с терминами. Когда говорят о МРТ сосудов головного мозга и магнитно-резонансной ангиографии сосудов головного мозга, речь идет об одном и том же исследовании.
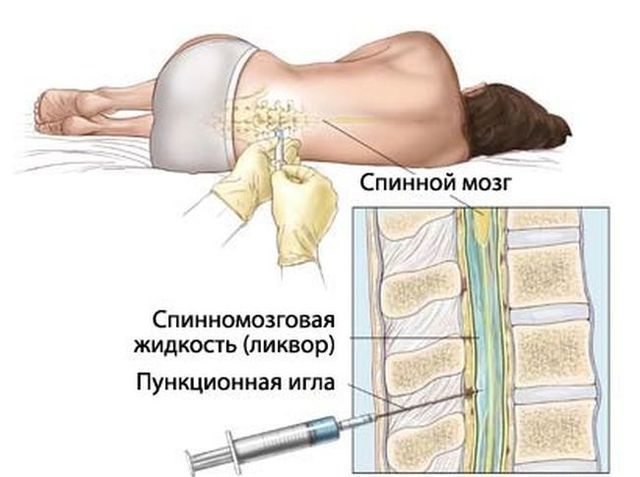
В свое время ангиография была достаточно инвазивной и требовала местного обезболивания. В ходе процедуры больному делали пункцию сонной артерии и через специальную иглу вводили в кровь контрастирующее вещество. Затем с помощью рентгена делали серию снимков интересующей зоны.
Изобретение МРТ позволило усовершенствовать метод и сократить число неприятных ощущений и противопоказаний. Теперь пациент не испытывает боли, на него не оказывается лучевая нагрузка, а само сканирование стало гораздо более информативным.
В силу того, что МРТ-ангиография дает прекрасную визуализацию исследуемой области, исследование может проводиться без контрастного вещества. К использованию контраста прибегают в сложных случаях, например, при онкодиагностике.
1
МРТ головного мозга
2
МРТ головного мозга
3
МРТ головного мозга
- Влияние курения на организм человека …
- Курение сужает или расширяет сосуды …
- Курение и сосуды: влияние никотина …
- Курение и сосуды: влияние никотина …
МРТ-ангиография сосудов головного мозга определяет интенсивность кровотока в артериях, венах и капиллярах, помогает на раннем этапе выявить болезненные изменения, подтвердить или опровергнуть тревожный диагноз, уточнить объем предстоящего хирургического вмешательства, отследить динамику выздоровления после инсульта и т.д.
От МРТ головного мозга данная диагностика отличается характером визуализации:
МРТ головного мозга не подходит для наблюдения за сосудами, но дает возможность увидеть структуру нервной ткани и мозгового вещества.
МРТ-ангиография отображает сосудистые структуры головного мозга, но не вещество мозга.
Для получения максимально полной картины структурных изменений методики могут применяться одновременно, дополняя друг друга.
Заключение
Диагноз дисциркуляторной энцефалопатии (ДЭП) устанавливается на основании жалоб, анамнеза, данных клинико-нейропсихологического обследования пациентов и нейровизуализации (предпочтительнее, МРТ головного мозга). Для исключения состояний со сходной клиникой могут потребоваться дополнительные лабораторные исследования.
Визуализационные признаки сосудистого поражения головного мозга являются обязательным, но недостаточным основанием для диагноза. У пациентов с распространёнными сосудистыми изменениями мозга может не быть симптомов заболевания или их нарушения вызываются другими, например, нейродегенеративными заболеваниями.
Набор патологических изменений у каждого пациента косвенно отражает профиль факторов риска и причин когнитивных нарушений:
- распространённый лейкоареоз — артериальная гипертония,
- крупные лакунарные инфаркты — микроатероматоз, микроэмболия,
- выраженные избирательные атрофические изменения отдельных участков мозга — нейродегенеративные заболевания).
Поскольку ДЭП — это состояние, вызванное преимущественно поражением мелких сосудов, целесообразно выделять артериосклеротический (основной визуализационный феномен — лейкоареоз) и мультиинфарктный подтипы (мелкие полные и неполные инфаркты, лакуны) дисциркуляторной энцефалопатии, в случае их сочетания — описывать выявленные сосудистые изменения вещества головного мозга. Такой подход позволяет использовать при диагностике типа ДЭП не только данные анамнеза (оценка факторов риска, без учёта того, как они реализовались у конкретного пациента), но и результаты нейровизуализации.
У пациентов с сосудистой деменцией (СД), коррекция факторов риска сосудистых заболеваний является необходимым мероприятием, снижающим риск инфарктов, инсультов и артериальных тромбозов. Если не учитывать вклад в прогрессирование заболевания сосудистых осложнений, профилактическое лечение не оказывает влияния на выраженность когнитивного снижения и темп прогрессирования деменции. Показан эффект от модификации образа жизни (отказ от курения, умеренная физическая нагрузка, активный отдых, диета) на прогрессирование когнитивных нарушений.
Отсутствуют убедительные доказательные данные о долговременной эффективности вазоактивных, ноотропных и противодементных препаратов в лечении пациентов с сосудистыми когнитивными нарушениями.
Диагноз сосудистой деменции только выставляется только пациентам с доказанным значимым сосудистым поражением мозга в отсутствии других причин развития симптомов. Актуален принцип «презумпция депрессии», согласно которому, пожилые люди с субъективными или объективными указаниями на нарушения памяти и внимания проходят скрининговое обследование на депрессию (например, GDS-15). Результаты обследования сопоставляются с набором жалоб и данными о поведении пациента. При наличии депрессии, оценка уровня когнитивного снижения правомочна только на фоне коррекции аффективных нарушений.
Сложность дифференциальной диагностики СД и БА и частота сочетания этих состояний оправдывают назначение мемантина и антихолинэстеразных препаратов (донепезила, ривастигмина и галантамина), в случаях без уверенности в отношении диагноза одного из этих состояний. Препараты оказывают статистически значимое влияние на прогрессирование когнитивного дефицита при БА. В отношении сосудистых когнитивных нарушений были получены менее убедительные доказательные данные, распространяющиеся только на кратковременый приём препаратов.
Отличить сосудистый паркинсонизм от отдельных случаев болезни Паркинсона (преобладание акинетико-ригидного синдрома, отсутствие типичного тремора, отсутствие выраженных вегетативных нарушений) можно только на основании патогистологического исследования головного мозга. Достоверных клинических и нейровизуализационных критериев этих состояний нет. У больных болезнью Паркинсона могут выявляться последствия перенесённых инсультов и хронические сосудистые изменения различной выраженности.
Поскольку у части пациентов с сосудистым паркинсонизмом лечение противопаркинсоническими препаратами может быть эффективным, при наличии экстрапирамидных симптомов: гипокинезия, ригидность и нарушения ходьбы, целесообразно пробное назначение леводопы 200–250мг по 1⁄2 таблетки х 3 раза в день до 2-х месяцев. При развитии клинического эффекта, возможна длительная терапия с повышением дозы. При отсутствии — отмена препаратов.
Сомнительна польза от назначения антидепрессантов, противодементных и противопаркинсонических препаратов пациентам, которые не смогут продолжать приём достаточное время в условиях адекватного медицинского наблюдения. Сэкономленные деньги могут пойти на улучшение условий жизни пожилого человека (отдых, покупка более качественной еды и удобной одежды).
Классификация препаратов для сосудов
Нейротропные средства
- Курение повышает или понижает давление …
- Атеросклероз сосудов головного мозга …
- Влияние табакокурения на организм человека
- Последствия курения для организма …