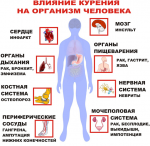
Мозг — командный центр, управляющий всем нашим телом. От его деятельности зависят работа мышц, внутренних органов и, конечно, высшие психические процессы — память, внимание, мышление, речь. К сожалению, под воздействием некоторых факторов (возраст, заболевания, стрессы) мозговое кровообращение может ухудшаться. К каким последствиям это приводит и как с этим бороться — читайте в нашей статье.
Когда человек выздоровел: критерии
Коронавирус выживает в организме при тяжелых формах заболевания до 28 дней. Поэтому для решения вопроса о выздоровлении берут комплекс анализов:
- Как курение влияет на организм человека …
- Как курение влияет на мозги: что …
- Как курение влияет на сосуды головного …
- Последствия курения для организма …
- иммуноглобулины А, М, G — в крови должны остаться только иммуноглобулины G, иммуноглобулин А должен исчезнуть, а у иммуноглобулина М должна наметиться четкая тенденция к снижению;
- мазок из носоглотки на РНК SARS-CoV-2 — должен быть отрицательным.
Осложнения после выздоровления
Чем тяжелее протекает инфекционное заболевание, тем выше шанс осложнений после выздоровления. Так, примерно у трети выздоровевших наблюдаются осложнения со стороны центральной нервной системы и психики.
Многие переболевшие говорят об усталости и недомогании, трудности подбора слов, запоминании, снижении концентрации внимания. Некоторые описывают свое состояние как некий туман после COVID-19. Исследователи сообщают, что у каждого третьего регулярно возникают головные боли и головокружение, утрачивается обоняние и вкус, появляется мышечная слабость.
Заключение
Диагноз дисциркуляторной энцефалопатии (ДЭП) устанавливается на основании жалоб, анамнеза, данных клинико-нейропсихологического обследования пациентов и нейровизуализации (предпочтительнее, МРТ головного мозга). Для исключения состояний со сходной клиникой могут потребоваться дополнительные лабораторные исследования.
Визуализационные признаки сосудистого поражения головного мозга являются обязательным, но недостаточным основанием для диагноза. У пациентов с распространёнными сосудистыми изменениями мозга может не быть симптомов заболевания или их нарушения вызываются другими, например, нейродегенеративными заболеваниями.
Набор патологических изменений у каждого пациента косвенно отражает профиль факторов риска и причин когнитивных нарушений:
- распространённый лейкоареоз — артериальная гипертония,
- крупные лакунарные инфаркты — микроатероматоз, микроэмболия,
- выраженные избирательные атрофические изменения отдельных участков мозга — нейродегенеративные заболевания).
Поскольку ДЭП — это состояние, вызванное преимущественно поражением мелких сосудов, целесообразно выделять артериосклеротический (основной визуализационный феномен — лейкоареоз) и мультиинфарктный подтипы (мелкие полные и неполные инфаркты, лакуны) дисциркуляторной энцефалопатии, в случае их сочетания — описывать выявленные сосудистые изменения вещества головного мозга. Такой подход позволяет использовать при диагностике типа ДЭП не только данные анамнеза (оценка факторов риска, без учёта того, как они реализовались у конкретного пациента), но и результаты нейровизуализации.
У пациентов с сосудистой деменцией (СД), коррекция факторов риска сосудистых заболеваний является необходимым мероприятием, снижающим риск инфарктов, инсультов и артериальных тромбозов. Если не учитывать вклад в прогрессирование заболевания сосудистых осложнений, профилактическое лечение не оказывает влияния на выраженность когнитивного снижения и темп прогрессирования деменции. Показан эффект от модификации образа жизни (отказ от курения, умеренная физическая нагрузка, активный отдых, диета) на прогрессирование когнитивных нарушений.
- Курение сужает или расширяет сосуды …
- Курение и сосуды: влияние никотина …
- Курение и сосуды: влияние никотина …
- Курение повышает или понижает давление …
Отсутствуют убедительные доказательные данные о долговременной эффективности вазоактивных, ноотропных и противодементных препаратов в лечении пациентов с сосудистыми когнитивными нарушениями.
Диагноз сосудистой деменции только выставляется только пациентам с доказанным значимым сосудистым поражением мозга в отсутствии других причин развития симптомов. Актуален принцип «презумпция депрессии», согласно которому, пожилые люди с субъективными или объективными указаниями на нарушения памяти и внимания проходят скрининговое обследование на депрессию (например, GDS-15). Результаты обследования сопоставляются с набором жалоб и данными о поведении пациента. При наличии депрессии, оценка уровня когнитивного снижения правомочна только на фоне коррекции аффективных нарушений.
Сложность дифференциальной диагностики СД и БА и частота сочетания этих состояний оправдывают назначение мемантина и антихолинэстеразных препаратов (донепезила, ривастигмина и галантамина), в случаях без уверенности в отношении диагноза одного из этих состояний. Препараты оказывают статистически значимое влияние на прогрессирование когнитивного дефицита при БА. В отношении сосудистых когнитивных нарушений были получены менее убедительные доказательные данные, распространяющиеся только на кратковременый приём препаратов.
Отличить сосудистый паркинсонизм от отдельных случаев болезни Паркинсона (преобладание акинетико-ригидного синдрома, отсутствие типичного тремора, отсутствие выраженных вегетативных нарушений) можно только на основании патогистологического исследования головного мозга. Достоверных клинических и нейровизуализационных критериев этих состояний нет. У больных болезнью Паркинсона могут выявляться последствия перенесённых инсультов и хронические сосудистые изменения различной выраженности.
Поскольку у части пациентов с сосудистым паркинсонизмом лечение противопаркинсоническими препаратами может быть эффективным, при наличии экстрапирамидных симптомов: гипокинезия, ригидность и нарушения ходьбы, целесообразно пробное назначение леводопы 200–250мг по 1⁄2 таблетки х 3 раза в день до 2-х месяцев. При развитии клинического эффекта, возможна длительная терапия с повышением дозы. При отсутствии — отмена препаратов.
Сомнительна польза от назначения антидепрессантов, противодементных и противопаркинсонических препаратов пациентам, которые не смогут продолжать приём достаточное время в условиях адекватного медицинского наблюдения. Сэкономленные деньги могут пойти на улучшение условий жизни пожилого человека (отдых, покупка более качественной еды и удобной одежды).
Лечение дисциркуляторной энцефалопатии в клинике «Эхинацея»
Лечением дисциркуляторной энцефалопатии занимается врач-невролог. Улучшение состояния головного мозга наступает обычно уже в первый месяц лечения. Некоторые лекарственные средства назначаются курсами, некоторые – длительно. Мы будем контролировать Ваше состояние и, при необходимости, корректировать дозировки препаратов.
Лечение направлено, в первую очередь, на причины энцефалопатии и проводится сразу в нескольких направлениях:
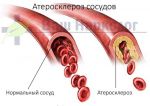
- По возможности устранить причину сужения сосудов головного мозга (церебральный атеросклероз, тромбозы мозговых сосудов, повышение артериального давление и др.).
- Улучшить подачу крови к мозгу (сосудистая терапия внутривенно или для приема внутрь).
- Ускорить регенерацию ткани головного мозга (нейропептиды, антиоксиданты, ноотропы);
- Работа с симптомами (лечение головокружения, депрессии и других симптомов).
Диагностика дисциркуляторной энцефалопатии и поиск ее причины – кропотливый процесс, требующий опыта. Наша клиника много лет занимается лечением дисциркуляторной энцефалопатии, церебрального атеросклероза (церебросклероз – это неправильное название) и других заболеваний головного мозга.
Как готовиться к МР-ангиографии
Специальная подготовка к этому обследованию не предусмотрена.
Прежде, чем лечь на стол томографа, пациент должен избавиться от электронных гаджетов и снять с себя все металлические предметы и украшения.
Можно взять с собой беруши для комфорта — оборудование при работе создает весьма интенсивный шум.
- Влияние табакокурения на организм человека
- Последствия курения для организма …
- Табачный туман обмана. Последствия курения
- Вред от курения сигарет: влияние на …
Процедура может занять 30-60 минут, поэтому нужно запастись терпением.
Бояться не следует — при возникновении у пациента неприятных ощущений процедуру можно прервать в любой момент (хотя обычно этого не требуется, обследование переносится без проблем даже детьми).
По окончании диагностики пациента отпускают, а врач-МРТ приступает к интерпретации результатов.
Мозг курильщика, влияние на него никотина и проблемы с мозгом при инсульте
Мозг является одним из самых крупных и сложных органов в человеческом теле. В нем более ста миллиардов нервов, которые взаимодействуют с помощью триллионов соединений-синапсов.
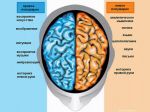
Мозг делится на несколько долей:
Лобные. Отвечают за решение проблем, суждения и двигательные функции.
Теменные. Управляют ощущениями, почерком, и положением тела в пространстве.
Височные. Связаны с памятью, обонянием и слухом.
Затылочные. Содержат визуальную систему обработки информации.
Мозг окружен слоем ткани, которая называется мозговыми оболочками. Черепная коробка помогает защитить свое содержимое от повреждения.
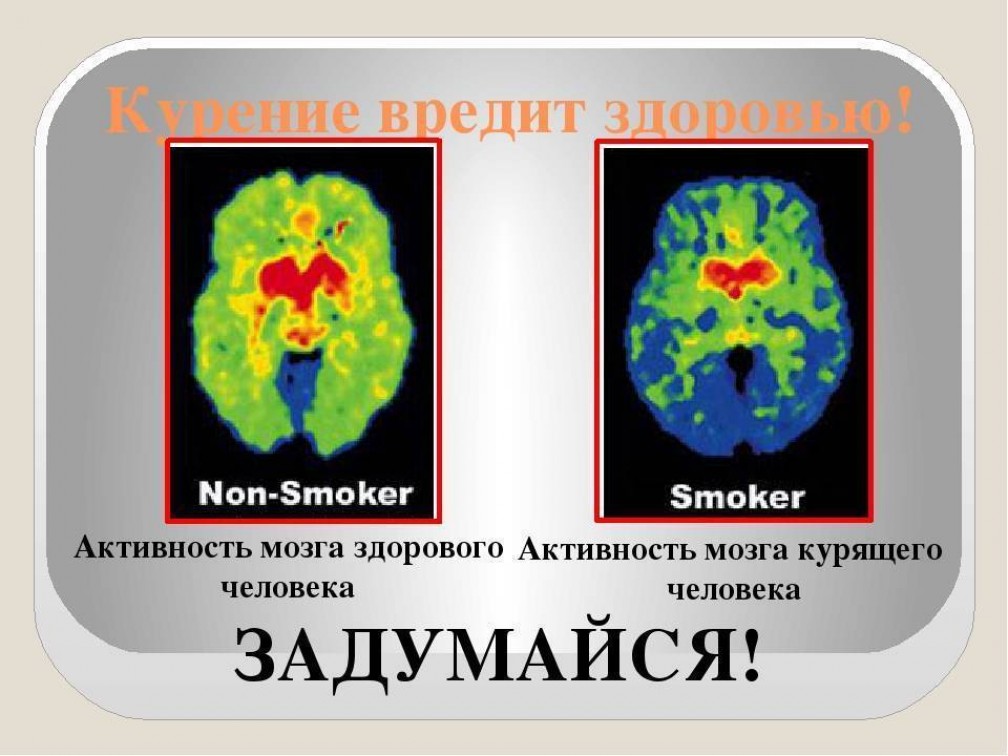
Мозг курильщика по строению ничем не отличается от аналогичного органа человека без вредных привычек. Однако со временем электрическая активность клеток в голове курящего человека снижается. В результате страдают интеллектуальные способности, ухудшается память и на решение сложных задач курильщик тратит, в среднем, на 20% больше времени, чем здоровый человек. Однако самое страшное из возможных последствий курения — это инсульт — острое нарушение мозгового кровообращения.
Так ли опасен никотин для здоровья человека
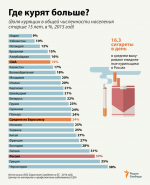
Курение убивает половину всех курильщиков, плюс 600000 человек в год из-за пассивного курения. Это делает его самым страшным предотвратимым убийцей в мире. По прогнозу Всемирной организации здравоохранения (ВОЗ) число погибших из-за этой вредной привычки достигнет миллиарда человек к концу столетия.
Существует устойчивое мнение, что именно никотин виноват во всех бедах курильщиков. Ученые не сомневаются, что данное вещество вызывает привыкание, но некоторые считают, что его суточная доза может быть как доброкачественной, как кофеин, который многие люди получают от чашки утреннего кофе. Дискуссия о пользе и вреде никотина усугубляется ростом популярности электронных сигарет без табака. Люди используют эти устройства, чтобы вдыхать никотиновые пары и бросить курить обычные сигареты.
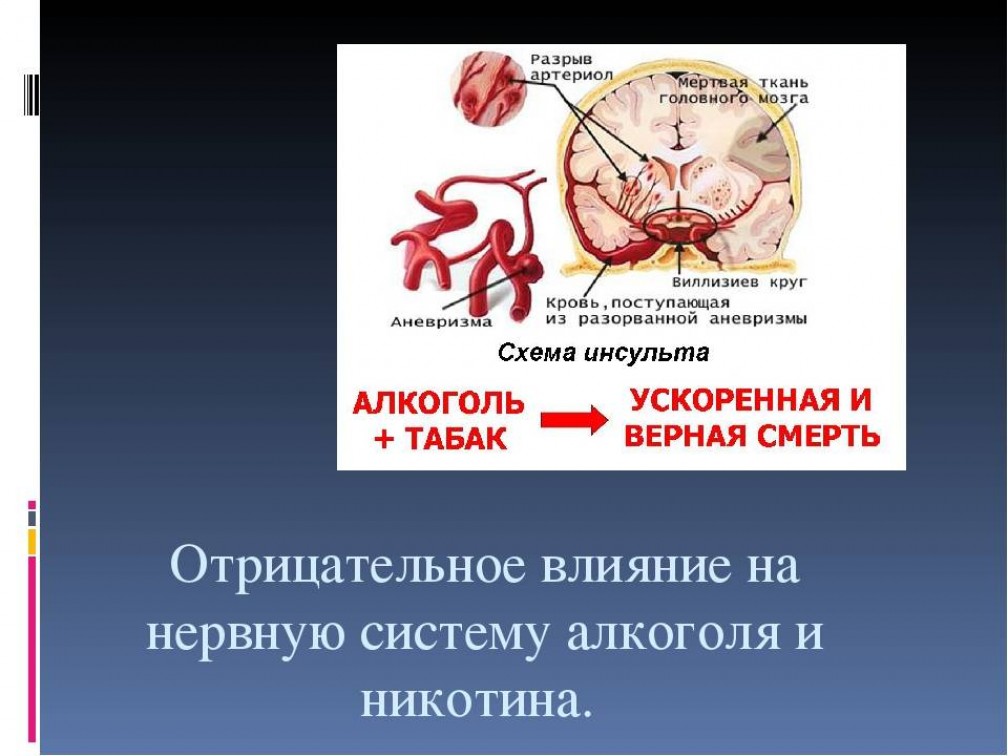
Многие психологи и специалисты по табачной зависимости утверждают, что настало время четко различать никотин и курение. Данные показывают: курение является убийцей, а не никотин. В составе дыма от сигарет содержится большое количество веществ, сорок из которых — канцерогены и еще 12 коканцерогены, то есть способствуют развитию рака.
Никотин, как кофеин, даже может иметь положительный эффект на мозг курильщика. Это стимулятор, который повышает частоту сердечных сокращений и повышает скорость обработки сенсорной информации, а также ослабляет напряженность при стрессе.
Исследование, опубликованное в журнале Brain and Cognition в 2000 году, показало, что «никотиновая стимуляция может быть перспективной для улучшения как когнитивных, так и двигательных аспектов больных с болезнью Паркинсона.»
Однако чистый никотин может привести к летальному исходу в достаточных количествах. Существует ряд доказательств, что он может спровоцировать негативные изменения в развитии мозга курильщиков-подростков, особенно в той части, которая ответственна за интеллект, язык и память. Поэтому вряд ли идея о безопасном никотине получит широкое распространение.

Снижение уровня интеллекта и инсульт
Обратные связи между уровнем интеллекта (IQ) и инсультом были зарегистрированы в нескольких исследованиях, хотя никто из исследователей не рассматривал фатальный и нефатальный инсульт отдельно.

В моделях с использованием IQ в качестве непрерывной переменной по стандартной девятибалльной шкале было отмечено снижение риска инсульта на единицу увеличения IQ.
После перенесенного заболевания правое полушарие мозга у больного человека может иметь проблемы с обработкой информации (визуальной и вербальной). Также наблюдается снижение когнитивных навыков (сложности с концентрацией внимания и кратковременная потеря памяти). Однако некоторые люди, перенесшие инсульт, отмечали что с течением времени их память улучшалась.

Из-за поражения левого полушария мозга у перенесших инсульт людей ухудшается способность к восприятию того, что говорят другие. Также нередко появляется нарушение сформировавшейся речи. Это состояние называется «афазией».