Стоматолог-хирург (челюстно-лицевой хирург)
Причины
Остеомиелит чаще всего вызывают следующие бактерии: стрептококк, стафилококк, сальмонелла и кишечная палочка. Реже воспаление кости может возникать, как осложнение туберкулеза, сифилиса, проказы и некоторых других заболеваний. Для того, чтобы попасть в кость, у бактерий существует всего два пути: внутренний и наружный. В первом случае инфекция переносится вместе с током крови из отдаленного болезнетворного очага (гематогенный остеомиелит). Это может произойти при кариесе, гайморите, ангине, кишечном свище и т.п. Во втором — пусковым механизмом служат травмы. Инфекция проникает в кость при открытых переломах, огнестрельных ранениях, глубоких травмах и нестерильных хирургических операциях (травматический остеомиелит).
- Рентгенологические симптомы …
- Остеомиелит. Острый гематогенный …
- Остеомиелит — Википедия
- Лечение остеомиелита за границей
- Остеомиелит. Симптомы, лечение. | Tambuel
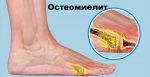
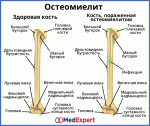
Остеомиелит – это инфекционно-воспалительный процесс, развивающийся в кости и костном мозге, а также в окружающих их мягких тканях, вызываемый пиогенными бактериями.
остеомиелит
Остеомиелит – это инфекционный воспалительный процесс с преимущественным поражением всех элементов кости. Различают острый и хронический остеомиелит. Хронический остеомиелит развивается самостоятельно или в результате неизлеченного острого процесса. В основном в этом случае причинами являются туберкулез или сифилис.
Группы и факторы риска остеомиелита Группы риска:
- чаще возникает у детей до года, что связано со слабым развитием иммунной системы;
- пожилые люди.
Факторы риска:
- наличие внутренней инфекции в организме;
- открытые переломы;
- наличие воспаленного зуба;
- злоупотребление алкоголем;
- перенесенное удаление селезенки;
- плохое питание;
- нарушение функций почек и печени.
Причины развития остеомиелита При остеомиелите возбудитель инфекции проникает в костный мозг или в костную ткань и вызывает там воспаление. Проникновение может происходить по кровеносным сосудам или из внешней среды.
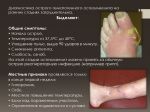
Симптомы остеомиелита
- Слабость;
- боль в мышцах;
- повышенная температура (39–40 градусов);
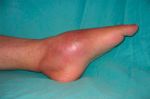
- сильная боль, четко локализованная в месте поражения;
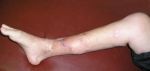
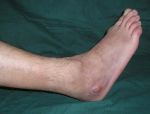
- ограничение подвижности пораженной конечности, ее покраснение и локальное повышение температуры.
При ухудшении состояния:
- синие губы;
- желтая кожа;
- бред;
- судороги;
- озноб;
- рвота.
Диагностика остеомиелита
- Консультация и осмотр хирурга;
- общий анализ крови;
- биопсия кости и костного мозга с бактериологическим исследованием полученного материала;
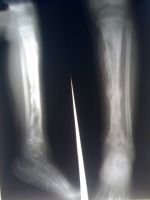
- рентгенологическое исследование (в том числе компьютерная томография);
- магнитно-резонансная томография (МРТ);
- радиоизотопное исследование.
Лечение остеомиелита
- Обязательная госпитализация;
- противовоспалительная терапия;
- иммунотерапия (прием иммуноглобулинов);
- переливание плазмы, гемосорбция в тяжелых случаях заболевания;
- покой пораженного участка;
- лазеротерапия;
- хирургическое лечение – производят трепанацию кости с последующей установкой дренажа. На более поздних стадиях заболевания производят вскрытие гнойника и открытую промывку.
Прогноз остеомиелита При адекватном, своевременном лечении прогноз остеомиелита благоприятный. При позднем лечении или в случае хронического остеомиелита развивается деформация и укорочение кости.
Виды остеомиелита
Большое значение имеет классификация остеомиелитов по причине возникновения. Выделяют три формы:
- гематогенную;
- травматическую;
- одонтогенную.
В первом случае инфекция с током крови попадает в ткани челюсти с током крови. Ее источником является очаг, который может быть локализован в любом органе. При травматической форме инфекция попадает извне через входные ворота, образующиеся вследствие нарушения целостности тканей челюстно-лицевой области. Одонтогенный остеомиелит — следствие запущенного периодонтита, периостита или других воспалительных заболеваний ротовой полости.
- Остеомиелит. Симптомы и лечение …
- Острый одонтогенный, гематогенный …
- Симптомы и признаки остеомиелита …
- Гематогенный остеомиелит — презентация …
- Остеомиелит — описание болезни …
В зависимости от характера течения патологического процесса выделяют острый, подострый и хронический остеомиелит. Хронический остеомиелит может протекать с образованием секвестров и выраженной деструкцией костной ткани, либо без этих явлений.
Заболевание может быть локализовано в конкретном участке челюсти или приобретать разлитой характер, в последнем случае поражение является практически тотальным.
По виду возбудителя выделяют заболевания, вызванные одним видом бактерий либо ассоциацией нескольких возбудителей. Наибольшее эпидемиологическое значение имеют золотистый стафилококк, гемолитический стрептококк группы В, синегнойная палочка.
Остеомиелит челюсти — морфология
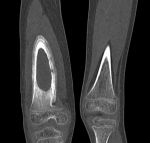
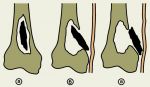
Морфологически — острый (гнойный) остеомиелит характеризуется воспалительным экссудатом, состоящим из фибрина, полиморфноядерных лейкоцитов и макрофагов. Воспалительный экссудат расположен в основном в медуллярном пространстве спонгиозы, затем вторично вовлекаются трабекулы спонгиозы, затем может проникать через кортикальную кость и достигать надкостницы.
Рис. 1. В альвеолярном отростке нижней челюсти справа визуализируется лунка 48 зуба свободная от зуба, выполненная мягкотканым компонентом и связанный с ней очаг некроза кости, который распространился на угол и ветвь нижней челюсти до мыщелкового отростка.
Давление экссудата в медуллярном пространстве увеличивается, что приводит к разрушению кровеносных сосудов. В результате, скомпрометированная сосудистая перфузия приводит к некрозу губчатой и кортикальной кости. Таким образом остеомиелит – это смерть кости в результате прекращения питания.
Рис.2. Визуализируется выраженная периостальная реакция на всем протяжении остеонекроза, включая мыщелок.
Некротические пластины трабекул кости становятся гиперэозинофильными. Остеоциты подвергаются некрозу и формируется секвестр.
Рис. 3. На фоне некроза ветви определяется развивающийся гигантский секвестр. Прогрессирующий некроз в области шейки мыщелка ослабил кость и нельзя исключить патологический перелом.
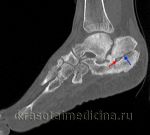
Рис. 4. Ассоциированный отек мягких тканей
Биопленка микроорганизмов колонизирует секвестр (также колонизируют имплантаты и фиксирующие пластины!), тем самым поддерживает воспаление и приводит к рецидивирующим хроническим (гнойным) остеомиелитам в течение одного месяца.
Принципы диагностики
Очень важно диагностировать острый гематогенный остеомиелит своевременно – в первые двое суток с момента появления первых симптомов болезни. На данном этапе имеет значение правильная реакция больного на свое самочувствие – обращение за медицинской помощью сразу, как только он заметит ухудшение состояния в виде вышеописанных симптомов. Второй момент – настороженность врача, к которому обратится больной относительно возможного остеомиелита.
На основании симптомов болезни, данных анамнеза заболевания, жизни и результатов объективного обследования врач заподозрит эту патологию и направит пациента на дообследование, которое может включать в себя такие методы:
- диагностическая пункция (прокол кости в области места поражения, измерение температуры внутри кости и на ее поверхности, измерение давления в костномозговом канале, взятие костного мозга для последующего микроскопического и бактериологического исследований; при остром остеомиелите из пункционной иглы будет получен гной, вытекающий под высоким давлением);
- рентгенография пораженной кости;
- тепловидение;
- кожная термометрия;
- радиоизотопное сканирование.
С целью диагностики хронического остеомиелита больному могут быть назначены:
- рентгенография пораженной кости;
- если есть наружный свищ – фистулография (заполнение свищевого хода рентгеноконтрастным веществом с последующей рентгенографией);
- бактериологическое и цитологическое исследование отделяемого из свища, костного мозга и отпечатков раны;
- иммунологические методы диагностики (применяют у лиц с сепсисом);
- УЗИ пораженной области (с целью обнаружения скопления жидкости);
- ангиография (с целью обнаружения участков, лишенных кровоснабжения);
- радионуклидные исследования (позволяют диагностировать болезнь своевременно, уточнить расположение, степень тяжести и характер распространения воспалительного процесса);
- компьютерная и магнитно-резонансная томография (информативные методы, позволяющие определить локализацию, размеры, распространение, характер патологических изменений).

Максимальная диагностика очень важна, поскольку на основании ее результатов врач планирует оптимальную тактику лечения.
Диагностика остеомиелита челюсти после удаления зуба
Острая форма. Диагноз ставится после осмотра больного, учитывая результаты клинических и лабораторных исследований. В биохимическом анализе крови отмечается большое количество С-реактивного белка, гиперглобулинемия и гипоальбуминемия. Анализ мочи – следы белка, цилиндры. Идентифицировать возбудителя поможет бакпосев. Признаки остеомиелита верхней челюсти на рентгене при острой форме не всегда выражены.
Острый остеомиелит требует дифференциальной диагностики с нагноившейся кистой, гнойным периоститом, острым периодонтитом.
Хроническая форма. При рентгенографии обнаруживаются участки остеосклероза и остеопороза, очаги секвестрации и грубоволокнистый рисунок кости.
Диагностику остеомиелита челюсти после удаления зуба должен проводить только специалист.
Возможные осложнения и диагностика
При ненадлежащем лечении заболевания в скором времени развиваются очень серьезные осложнения: остеомиелит (гнойное воспаление костной ткани, провоцирующее ее некроз), флегмона (разлитой гнойный процесс, поражающий близлежащие ткани и требующий немедленного хирургического вмешательства), сепсис (общее инфицирование организма, часто заканчивающееся смертью больного). Каждое из таких состояний требует неотложной медицинской помощи и длительного, кропотливого лечения. Поэтому лучше не доводить ситуацию до появления осложнений и обращаться к стоматологу при первых же признаках воспалительного процесса.
- Остеомиелит челюстей: этиология …
- Остеомиелит: челюсти, хронический, у …
- Хронический остеомиелит — симптомы …
- Остеомиелит: челюсти, хронический, у …
- Хронический остеомиелит — презентация …
Чтобы установить точный диагноз, врачу потребуется провести дифференциальную диагностику с применением инструментальных диагностических методов (рентгенография, КТ). Данное заболевание по симптоматике сходно с острым периодонтитом, острым воспалением слюнных желез, лимфаденитами, остеомиелитом. Поэтому для назначения адекватного лечения потребуется исключить эти состояния и точно определить причину плохого самочувствия пациента.
Особенности остеомиелита у детей и взрослых
У детей чаще всего регистрируется гематогенный остеомиелит, и его симптомы проявляются через 2 недели после проникновения инфекции в кровь. Основным возбудителем является золотистый стафилококк.
В детской практике крайне важна своевременная диагностика, любое промедление может стать причиной нарушения роста или деформации костей скелета, а инфекция — стать смертельной.
У взрослых развитие остеомиелита часто связано с переломами, особенно открытыми.
В любой возрастной группе крайне опасны одонтогенные (зубные) инфекции.
Прогноз
Определяется в значительной степени формой заболевания, возрастом больного, преморбидным фоном, а также своевременностью диагностики и терапии.
Выздоровление при хроническом остеомиелите зависит от возраста больного, тяжести поражения, своевременности лечения, радикальности оперативного лечения. Менее благоприятный прогноз у больных с застарелыми формами хронического остеомиелита, что обусловлено выраженной дистрофией костной ткани, ограниченными ресурсами пластических тканей в непосредственной близости от очага и трофическими изменениями мягких тканей.
- Что такое остеомиелит кости
- Остеомиелит. Симптомы, лечение. | Tambuel
- PDF) Chronic Non-Bacterial («Sterile …
- Острый остеомилиелит
- Хронический Остеомиелит Челюсти …
К каким докторам обращаться, если у Вас остеомиелит
- Травматолог
- Хирург
После начала лечения острые общие симптомы и симптомы интоксикации значительно уменьшаются и на первый план выступают местные симптомы, то есть боль в конечности, отек в месте поражения кости. Больной щадит конечность, предохраняет от движений и фиксирует ее в полусогнутом положении, при котором расслабляются мышцы-антагонисты и уменьшается острота боли. В области отека повышенная температура кожи и даже поверхностная пальпация вызывает обострение боли.
Постоянная боль приводит к нарушению сна.
Интенсивность боли в суставе нарастает с накоплением в суставной полости воспалительной жидкости (синовита). Во время пункции сустава получают гнойную синовиальную жидкость.
Рентгенологический контроль позволяет подтвердить клинический диагноз и выявить характер остеомиелитического очага. Но следует помнить, что в случае острого начала рентгенологические проявления в пораженной кости можно обнаружить не ранее чем через 2-3 недели от начала заболевания, а выраженность их зависит от тяжести воспалительного процесса и площади поражения кости.
В начале заболевания на рентгенограммах отмечается потеря костью губчатой и кортикальной структур с последующим формированием очага остеопороза с деструкцией, над которым возникает утолщение надкостницы.
Кроме параклинических методов диагностики значительное место отводится пункции кости, которая имеет не только диагностическое, но и лечебное значение, ведь перфорация кости приводит к снижению внутрикостного давления и уменьшению боли. При травматическом остеомиелите рентгенологическое исследование следует проводить в динамике заболевания, поскольку вначале деструктивные изменения в костной структуре не оказываются, а в дальнейшем они возникают.
На рентгенограмме — остеопороз, нарастающий некроз концов отломков, периостальные наслоения выше места перелома.