Здравствуйте! Меня зовут Полина. Мой сын болен диабетом первого типа, но мы контролируем сахар без введения инсулина.
«Еще немного, и вы бы попали в реанимацию в состоянии комы»
В марте 2019-го наш семилетний сын был госпитализирован с диагнозом сахарный диабет первого типа. Он шел на поправку после перенесенного инфекционного мононуклеоза, и мы планировали долгожданное путешествие всей семьей.
Артем очень похудел за последние недели. И, несмотря на болезнь, постоянно просил есть. Мы даже начали подшучивать над ним, когда он открывал холодильник каждые десять минут. Много пил и писал. Мы ничего не знали о диабете и никогда не зацикливались на болезнях. Я была довольно беспечной мамой-оптимисткой. «Ничего, скоро придет в норму, — думала я. — Завтра приедет бабушка, а через несколько дней мы все вместе полетим в отпуск».
Звонок врача: «Срочно собирайтесь в больницу, сахар 12» — выбил почву из-под ног. Закидывая в пакеты тапочки, зубные щетки, я пыталась убедить себя в том, что ничего серьезного, что нас проверят и отпустят.
В приемном отделении — сахар 30. Госпитализация. «Еще немного, и вы бы попали в реанимацию в состоянии комы», — сказали врачи
Я смотрела на сына через стекло больничного бокса. Он играл в телефон, лежа под капельницей. Худой. Бледный. Мой малыш. Меня пронзало чувство вины. За все наши ссоры. За то, как в повседневности порой забываешь просто посидеть рядом, обнявшись. За то, что ругаешь за оценки. Я уже знала, осознавала, что с ним. Диабет. Уколы в живот. Навсегда. А он еще не знал. Спрашивал, когда он поправится и мы поедем домой.
- Как вводить инсулин правильно больным …
- Сахарный диабет. Типы, признаки …
- Куда колоть инсулин при сахарном …
- Как колоть инсулин при сахарном диабете …
Что я помню из тех дней — мозг не отдыхал ни минуты. Перекручивал, отматывал: как это, что это, почему? Где я допустила ошибку? Как этого можно было избежать? Вина. Вина.
Муж остался в больнице с Артемом, я была дома с младшим годовалым сыном. Днем и ночью мы с мужем присылали друг другу статьи, видео, исследования, читали, изучали. Это отвлекало. Просыпаешься утром — вспоминаешь, что это не сон. Где-то внутри что-то обрывается. И чтобы не сойти с ума, начинаешь действовать. Думать, читать, изучать. Строить планы. Вырабатывать свою систему. Советоваться. И в очередной раз понимать, что верить нужно себе.
Да, я внимательно слушала врачей, утверждающих, что жить нужно как раньше, необходимо лишь научиться правильно колоть инсулин, рассчитывать коэффициенты и дозировки. Что сейчас много современных гаджетов, помпы и т. д. Но нет. Мой мозг в это время переваривал другую информацию
Необходимо максимально сохранить собственную секрецию инсулина. Поддержать организм, помочь ему. Бета-клетки не восстанавливаются? Аутоиммунный процесс в любом случае рано или поздно сделает свое дело? Как бы ни было, мы должны попробовать, мы должны помочь организму в этой ситуации, сгладить острое состояние.
В школе диабета я узнала, что, если когда-то изобретут препарат для лечения сахарного диабета первого типа, то он будет работать только на тех, у кого осталась своя секреция, остались свои клетки. Мы зацепились за эту мысль и стали искать информацию, как сохранить оставшиеся клеточки.
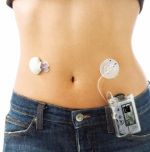
Дорасти до помпы
Лене Ивановой из Кургана шесть лет, а сахарным диабетом I типа она заболела в два года. Жизнь семьи сразу после постановки диагноза совершенно изменилась.
— Тяжело было всё — отнятие от груди, переход к строгому режиму питания, ограничения в еде, — рассказала «Известиям» мама Лены, Ирина Иванова. — Диабет у дочки был некомпенсированный. Она очень плохо себя чувствовала, целый день была как вареная, как будто у нее высокая температура. Перестала играть, не проявляла ни к чему интереса. Сахар в крови скакал непрерывно — от 2 до 20 ммоль/л (при норме от 3,3 до 5,6). Делали много уколов инсулина — по 7–8 в день. Представляете, что это такое для двухгодовалого ребенка?
Правительство включило наборы для введения инсулина в льготный перечень
Ирине пришлось оставить работу, потому что отойти от дочки было невозможно. Сахар надо было измерять каждый час и днем, и ночью. Однако справиться с ним не удавалось. Гликированный гемоглобин (показатель крови, отражающий среднее содержание сахара за длительный период) достигал 9,3% при норме 6,5%. Это могло привести к тяжелым осложнениям.
В поисках информации о болезни женщина узнала, что есть такой аппарат — инсулиновая помпа, который позволяет избавить ребенка от уколов, но при этом вводить лекарство в микродозах круглосуточно. Ирина поискала в интернете — оказалось, что помпа стоит около 100 тыс. рублей. Таких денег в семье, где работает только папа и есть еще один ребенок, не было.
Но сарафанное радио донесло, что город закупил несколько аппаратов. Ирина пошла в поликлинику.
— Эндокринолог стал мне говорить, что помпу ставить такому маленькому ребенку не имеет смысла и что у нас пока слишком маленький стаж болезни: «Разбирайтесь сначала на шприц-ручках». Два раза я к нему ходила, ничего не добилась. Пошла в больницу. Там один врач тоже отказался написать направление на помпу. И только третьего врача, к которому я обратилась, удалось уговорить дать направление.
На помпотерапии состояние ребенка сразу улучшилось. Сейчас Лена уже три года получает такое лечение, и гликированный гемоглобин у нее в норме.
Но цена этого достижения — серьезные прорехи в семейном бюджете. Потому что, несмотря на распоряжение правительства РФ включить с 2019 года материалы для инсулиновых помп в набор социальных услуг, в Кургане пока в этом отношении ничего не изменилось. До лета расходников не обещают. Тратить на них приходится около 10 тыс. рублей в месяц. Кроме того, Ивановы покупают для Лены систему непрерывного мониторинга сахара в крови.
Ученые предрекли нехватку инсулина к 2030 году
— Она очень эффективна, — рассказала Ирина. — Я круглые сутки могу видеть, как меняются показатели сахара в организме дочки. И пальцы колоть для этого не надо.
В соцпакет система не включена, и тратить приходится еще 9 тыс. рублей ежемесячно. Но здоровье ребенка того стоит.
Особенности ухода за больными сахарным диабетом
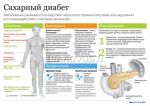
Осложнения при сахарном диабете могут быть очень серьезными. Они включают в себя осложнения со стороны сердца, глаз и почек, высокое кровяное давление, сосудистые нарушения и поражения нервных волокон (диабетическая нейропатия), что в некоторых случаях приводит к необходимости ампутации конечности. Но, тем не менее, риск развития осложнений при сахарном диабете можно в значительной степени уменьшить, если соблюдать определенные стандарты, такие как контроль сахара в крови, соблюдение диеты, адекватные физические нагрузки и соответствующая личная гигиена. И в этом большой вклад может внести качественный уход за из основных осложнений сахарного диабета, которые могут быть значительно компенсированы за счет качественного ухода и это следующие осложнения:
Повреждение нервов
Повреждение нервов называется диабетической невропатией, и могут проявляться онемением, покалыванием, болями, проблемами потоотделения или проблемами с мочевым пузырем. Это обусловлено высоким уровнем сахара в крови и повреждением структур нервных волокон. Профессиональный уход на дому за пациентом может помочь пациенту контролировать уровень сахара в крови, принимать вовремя назначенные медикаменты, соблюдать диету и физические нагрузки.
Повышенный риск инфекций
У пациентов с диабетом, высокий уровень сахара в крови способствует росту бактериальных и грибковых инфекций, особенно распространенных в коже и мочевыводящих путях. Персонал по уходу может помочь близкому человеку уменьшить риск заражения, за счет сохранения кожи чистой и сухой, регулярного купания, своевременного информирования лечащего врача при наличии таких проблем.
Нарушение зрения
- Medtronic Diabetes Russia
- Школа для больных сахарным диабетом …
- Диабет у детей: как с этим жить? Советы …
- Лекции СД1
Хотя глаукомы и катаракты нередко встречаются у всех людей, у людей с диабетом развитие этих заболеваний возникают чаще и в более раннем возрасте. Со временем высокий уровень сахара в крови может повреждать кровеносные сосуды глаза, в том числе сетчатки, хрусталика и зрительного нерва. Задача персонала по уходу — это организация систематического осмотра у врачей для более раннего назначения лечения, если возникает такая необходимость.
Проблемы ног
В то время как у каждого человека могут появиться проблемы с ногами, пациенты с диабетом особенно склонны к образованию мозолей, волдырей, сухой, потрескавшейся кожи и серьезным инфекциям, потому что повреждения нервов при диабете уменьшают чувствительность рецепторов в ногах. Обученный персонал по уходу на дому может помочь пациенту с диабетом научиться обращать внимание на ноги и соблюдать необходимые правила по уходу (сохранять ноги чистыми и сухими), что значительно уменьшает риск серьезных инфекций.
Осложнения со стороны сердца или почек
Диабет повышает вероятность того, что у человека будут проблемы с сердцем или почками. Здоровый образ жизни и приверженность к контролю над деятельностью сердца и почек очень важны. Задача персонала по уходу это помочь пациенту строго соблюдать рекомендации по приему медикаментов, обеспечить должную физическую нагрузку и обеспечить регулярный мониторинг уровня сахара. Кроме того ,персонал по уходу позволяет окружить пациента заботой и берет на себя выполнение обременительных задач по дому и у пациента остается больше энергии для того, чтобы оставаться рекомендации для ухода за пациентом с сахарным диабетом.
Как выбрать кровать для лежачего больного? Лежачий больной — это человек вне зависимости от возраста, вынужденный в силу болезни или немощи, постоянно находиться в постели.
Подробнее Рекомендуем
Обзор документа
Минздрав подготовил пособие, которое поможет персоналу школ принимать адекватные решения и совершать правильные действия относительно детей с диабетом. Разъяснено:
— как заподозрить и распознать состояние гипогликемии, а также правильно отреагировать на него;
— как применить препарат ГлюкаГен ГипоКит;
— как купировать или предотвратить гипогликемию во время пребывания в школе;
— как распознать повышение уровня сахара в крови;
— как правильно организовать питание учеников в школе,
— какую психологическую поддержку нужно оказывать ученикам.
Для просмотра актуального текста документа и получения полной информации о вступлении в силу, изменениях и порядке применения документа, воспользуйтесь поиском в Интернет-версии системы ГАРАНТ:
Принципы лечения диабета при коронавирусной инфекции
В любом случае, гликемический контроль должен быть постоянным, с чётким и ответственным врачебным подходом. При лёгкой форме коронавируса, когда температура тела пациента не поднимается выше субфебрильной, а критериев тяжёлой формы инфекции нет (даже если есть кашель, боль в горле и слабость), лечить её следует дома, без серьёзных изменений обычного режима. Что касается лечения ПССП или инсулинотерапии, их рекомендуется продолжить.
Тем не менее, всё чаще встречаются случаи молниеносного прогрессирования COVID-19, особенно на гипергликемическом фоне при СД. Именно по этой причине, даже если коронавирус у диабетика протекает в лёгкой форме, у него нужно регулярно контролировать уровень глюкозы в крови с учащением измерений. Если гликемия усиливается, лечение следует проводить в более интенсивном формате. При повышении сахара в крови до показателей от 13 до 15 ммоль/литр в моче оценивают кетоны с добавлением к лечению генно-инженерного или другого инсулина, обладающего пролонгированным эффектом.
При среднетяжёлом течении коронавирусной инфекции наблюдаются следующие симптомы:
- высокая температуры (выше 38С);
- одышка при физнагрузке;
- воспаление лёгких, подтверждённое КТ;
- частота дыхательных движений больше, чем 22 в течение 1 мин.;
- СРБ кровяной сыворотки больше 10 мг/литр;
- SpO2 менее 95%.
Если пациент страдает сахарным диабетом, его следует направлять на лечение в стационар. Согласно отечественным рекомендациям, следует отменить приём таких препаратов как агонисты ГПП-1-рецепторов, метморфин, сульфонилмочевина, ингибиторы котранспортера натрия и глюкозы (2-й тип). Если уровень гликемии в крови больного превышает 15 ммоль/л, ему нужно назначить инсулин краткого действия либо базисную терапию инсулином.
Когда больному необходим постоянный диализ почек, следует изменить концентрацию как инсулина, так и глюкозы. Она зависит от того, какие результаты показывает мониторинг глюкозы. Так можно избежать серьёзного гипо-или гипергликемического осложнения. Гликемический контроль пациентам делают через каждые три-четыре часа, а один или два раза в сутки контролируют уровень кетонов в моче.
- Сладкая жизнь: что нужно знать про …
- Как вводить инсулин правильно больным …
- Сахарный диабет — Нарушения углеводного …
- Сахарный диабет – беда современного …
Тяжёлая симптоматика COVID-19 выглядит так:
- высокая частота дыхательных движений (более 30 в минуту);
- лёгочные изменения прогрессируют;
- появляются симптомы других патологий;
- SpO2 менее 93%;
- qSOFA от двух баллов и более;
- уровень лактата крови в артериях — более 2 ммоль/литр;
- симптоматика нестабильной гемодинамики и АД;
- спутанность сознания.
В качестве первоочередной терапии нужно обязательно вводить пациентам инсулин короткого действия, используя инфузомат. Также необходимо сделать отмену других препаратов, снижающих сахар. Целевую гликемию определяют исходя из того, какова тяжесть состояния больного, с контролем всех показателей:
- каждые 3 часа при уровне менее 13 ммоль/литр;
- каждый час, если показатели выше.
Кетоны в моче контролируют два раза в день, как и лактат в кровяном русле.
Какая должна быть доза инсулина при появлении ацетона в моче
Доза инсулина при появлении ацетона в моче зависит от показателей сахара в крови. Ацетон (кетоны) в моче часто обнаруживаются у взрослых и детей, соблюдающих низкоуглеводную диету. Это норма! Пока уровень глюкозы в крови нормальный, не надо ничего делать особенного, кроме питья жидкости.
Расчет дозы инсулина остается прежним. Не следует ни менять дозировки инсулина, ни добавлять углеводы в питание. Дозировка инсулина для лечения диабета зависит от показателей глюкозы в крови, а кетоны (ацетон) лучше вообще не измерять, чтобы зря не беспокоиться.
Пока сахар в крови нормальный, не обращайте внимания на кетоны (ацетон). Лучше вообще их не измерять.
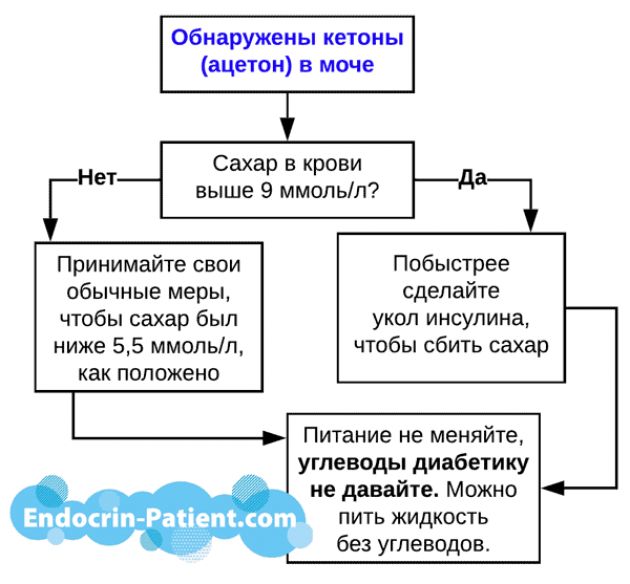
Появление кетонов в моче и запаха ацетона в выдыхаемом воздухе означает, что организм сжигает свои жировые запасы. Для тучных больных диабетом 2 типа это как раз то, что нужно. Родителям детей, больных диабетом 1 типа, тоже паниковать не следует.
Скорее всего, позже у ребенка будет хороший аппетит. Кормите его разрешенными продуктами. Рассчитывайте дозировки уколов по потреблению белка и углеводов, а также по показателям сахара в крови. Не давайте быстрые углеводы, чтобы убрать ацетон, даже если на этом настаивают врачи или бабушка! Подробнее этот вопрос обсуждается в статье «Диабет у детей». Почаще проверяйте глюкозу в крови. А тест-полоски на кетоны лучше вообще не держать дома.