Если подойти к зеркалу и широко открыть рот, то можно увидеть два образования, которые расположены на боковых поверхностях, в глубине глотки, которые имеют форму миндального ореха. Именно по этому, гланды называют миндалинами. А поскольку миндалины расположены в области мягкого нёба, их назвали нёбными миндалинами.
Как же выяснить, болели ли вы токсоплазмозом и есть ли у вас иммунитет к токсоплазмозу?
Надо просто пройти комплексное исследование на TORCH-инфекции, которое покажет, к каким болезням у вас есть иммунитет и, соответственно, вам не о чем беспокоиться, а с какими из этих коварных болячек вы рискуете встретится впервые в жизни, рискуя таким образом не только собственным здоровьем, но и развитием будущего ребенка.
Если у вас есть иммунитет к токсоплазмозу, то результат анализа будет выглядеть таким образом:
|
Toxoplasmosis |
|---|
|
IGM — |
|
IGG + |
Если у вас нет иммунитета, то полученный результат будет таким:
|
Toxoplasmosis |
|
IGM — |
|
IGG — |
- В чем опасность токсоплазмоза при …
- В чем опасность токсоплазмоза при …
- Что такое токсоплазмоз и чем он опасен …
- Токсоплазмоз: симптомы, причины и …
Если вы только что заразились токсоплазмозом, не ощутив этого, то вы получите следующий результат из лаборатории, такой же ответ можно получить и при «ложноположительном» результате:
|
Toxoplasmosis |
|
IGM + |
|
IGG — |
В таком случае рекомендована повторная сдача анализа через 2 недели.
Если же вы получаете результат с «двумя плюсами», то это означает, что либо у вас проходит острый период заболевания, либо у вас затянутый период выработки IGM, что так же требует контроля и повторного анализа через две недели.
Опасность токсоплазмоза для ребенка
Но самая большая опасность токсоплазмоза в том, что заразиться может еще неродившийся ребенок — через плаценту. Однако это происходит нечасто. На возможность инфицирования ребенка влияет то, когда сама мама заразилась паразитами — если это произошло более чем за полгода до беременности, то передать инфекцию будущему малышу она не сможет. А если заражение произошло меньше чем за шесть месяцев до зачатия, то риск есть, но незначительный.
Если мать заразилась токсоплазмозом в первом триместре, когда плацента малопроницаема для возбудителей, то вероятность проникновения инфекции равна примерно 15% и прогнозы весьма благоприятны. Во втором триместре вероятность инфицирования выше — 20%, оно опасно тем, что возбудители будут размножаться в головном мозге плода, поражая центральную нервную систему и глаза. Как следствие, у ребенка в будущем может проявиться внутричерепное давление, эпилепсия, умственная отсталость, слепота.
В третьем триместре опасность заражения вырастает до 50%, но и ребенок в утробе становится более устойчивым к воздействию паразитов. Правда, инфицирование на этом сроке имеет свою особенность — проявиться токсоплазмоз может месяцы или даже годы спустя. Кроме того, токсоплазмоз опасен и для самой беременности — выкидышем, рождением мертвого младенца, преждевременными родами.
Профилактика заболеваний крови
Профилактика патологий крови в первую очередь включает в себя ведение здорового образа жизни, что подтверждает также и водительская комиссия. Правильный и сбалансированный рацион питания, прием необходимых витаминов, профилактика переохлаждения и перегрева тела помогут избежать приобретенных заболеваний крови.
Кроме того, одной из важных мер предотвращения болезней крови является ограничение вредного воздействия на человека окружающей среды. Сюда можно отнести и вредное воздействие химических веществ, ионизирующее излучение, различные стрессовые ситуации.
- В чем опасность токсоплазмоза при …
- Токсоплазмоз головного мозга: симптомы …
- В чем опасность токсоплазмоза при …
- Токсоплазмоз: причины, симптомы и …
Большую роль в профилактике играет забота о своем здоровье. Важно своевременно начинать лечение инфекционных заболеваний и паразитарных болезней, позаботиться о диагностике и терапии болезней, сопровождающихся кровотечениями.
Для профилактики возникновения сложных заболеваний крови и возможных осложнений важно не заниматься самолечением. При появлении настораживающих симптомов необходимо обращаться за врачебной помощью. Не стоит пренебрегать регулярными медицинскими осмотрами и периодически сдавать общий анализ крови.
Безопасное лечение
Подбором терапии при геморрое у беременных женщин, должен заниматься исключительно лечащий врач в индивидуальном порядке. Характер лечения напрямую зависит от срока гестации, общего состояния здоровья будущей матери, а также от стадии развитие геморроя и интенсивности его клинических проявлений. Если заболевание было обнаружено на начальной стадии, то для коррекции общего состояния можно воспользоваться такими рекомендациями:
-
Пересмотр рациона питания для нормализации моторно-эвакуаторной функции толстого кишечника.
-
Ежедневные пешие прогулки на свежем воздухе, которые помогут нормализовать стул, и улучшат венозный отток в области прямой кишки.
-
Соблюдение правил интимной гигиены, а также профилактика развития воспалительных процессов в области заднего прохода.
При появлении характерных геморроидальных узлов, беременной женщине показана комплексная медикаментозная терапия. Для того чтобы лечение не повлияло на процесс развития плода, будущей матери назначаются медикаменты для наружного применения. Предпочтение отдается ректальным суппозиториям, кремам и мазям, оказывающим противовоспалительное, послабляющее, сосудосуживающее и обезболивающее действие. К наиболее популярным и эффективным средствам, которые без опасения могут быть использованы в период вынашивания ребенка для лечения геморроя, можно отнести:
-
Ректальные суппозитории Релиф. В состав препарата входит масляный субстрат, состоящий из натурального жира акулы и фенилэфрина . При попадании на слизистую оболочку прямой кишки, компоненты суппозиториев купируют воспалительную реакцию, устраняют кровотечение из геморроидальных узлов, ускоряют процесс заживления поврежденных тканей и стимулируют местный иммунитет.
-
Ихтиоловые суппозитории. Ихтиол представляет собой натуральный компонент, обладающий способностью уменьшать проявления воспалительной реакции, улучшать кровоснабжение и венозный отток в области заднего прохода.
-
Гепариновая мазь. Данное средство относится к антикоагулянтам непрямого действия. Использовать гепариновую мазь для уменьшения клинических симптомов геморроя во время беременности, допустимо только после согласования действий с лечащим врачом. Данное средство противопоказано при наличии индивидуальной непереносимости гепарина а также при нарушении свёртывающей способности крови. Гепариновая мазь предназначена для ежедневного нанесения на область узлов.
-
Для лечения геморроя во втором и третьем триместре беременности, могут быть использованы капсулы Троксевазин, усиливающие тонус венозных стенок, повышающие их эластичность и нормализующие отток венозной крови из области прямой кишки. Данный препарат категорически запрещено использовать в первом триместре гестации.
При запущенном течении данного заболевания, беременной женщине могут быть предложены малоинвазивные способы устранения геморроидальных узлов. К таким методам относят:
-
лигирование геморроидальных узлов при помощи латексного кольца;
-
склеротерапия;
-
методика лазерной коагуляции и инфракрасной коагуляции.
Любое оперативное вмешательство, направленное на устранение геморроидальных узлов, может быть перенесено на послеродовой период, так как само оперативное вмешательство и наркоз могут негативно отразиться на состоянии ребёнка.
Тактика ведения беременности при токсоплазмозе
Общество Акушеров и Гинекологов Канады (Society of Obstetricians and Gynaecologists of Canada, SOGC) в своем практическом руководстве (2013) рекомендует назначение антибиотика спирамицина для предотвращения распространения паразитов через плаценту от матери к плоду, если у матери уже обнаружен острый токсоплазмоз, а инфицированность плода пока не установлена.
При выявлении у малыша инфекции и отсутствии УЗ-признаков патологии, по мнению SOGC, лечение продолжается противопротозойными препаратами (пириметамином и сульфаниламидами в сочетании фолиевой кислотой для устранения их побочного действия). Лечебные курсы проводятся вплоть до родов и в течение первого года жизни ребенка. Сульфаниламиды отменяют за 2 недели до предполагаемых родов.
Если по данным обследования в околоплодных водах выявляется инфекция, и имеются УЗ-признаки повреждения у ребенка, не исключено прерывание беременности. Из-за высокого риска развития тяжелого токсоплазмоза у ребенка аборт по медицинским показаниям также может быть рекомендован женщине, заболевшей в I триместре беременности.
Если пациентка настаивает на сохранении беременности, до 14 недели ей назначают спирамицин, далее чередуют с курсами пириметамина в сочетании с сульфаниламидами. Терапию проводят до окончания беременности.
статья опубликована в
Всегда с вами, Панкова Ольга
Подготовка будущих мамочек к родам и адаптация к беременности проводится на он-лайн курсе в «ШКОЛЕ ЖЕНСКОГО ЗДОРОВЬЯ ОЛЬГИ ПАНКОВОЙ». Приходите, и вы узнаете о родах все!
Курс можно смотреть в записи:
Если у Вас есть вопросы, Вы можете задать их мне ЛИЧНО во время дистанционной консультации
Подробную информацию о ведении беременности и послеродовом восстановлении читайте в моих книгах:
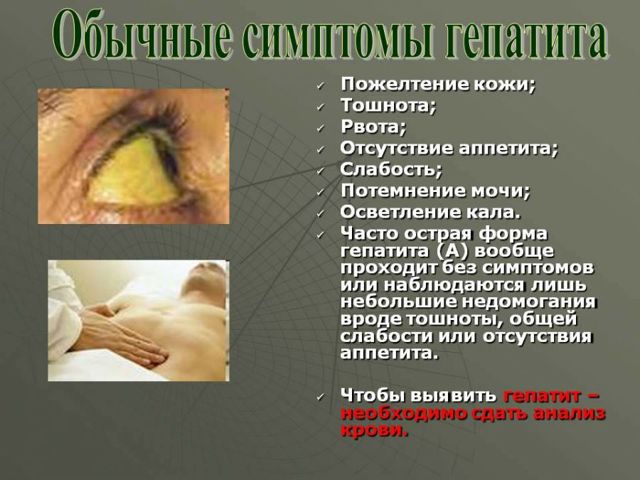
Формы гепатита C
- Острая. Выявляется случайно при проведении планового обследования. Также может быть обнаружена при сдаче анализов при подозрении на инфицирование. В острой форме вирусный гепатит может быть полностью излечен.
- Хроническая. Не имеет выраженной симптоматики, поэтому диагностируется преимущественно при проведении лабораторных исследований. При распространении инфекции наблюдается серьезное поражение печени.
- Токсоплазмоз при беременности: причины …
- Токсоплазмоз во время беременности …
- Токсоплазмоз при беременности …
- В чем опасность токсоплазмоза при …
|
Степень прогрессирования |
Длительность течения |
Признаки |
|
I (инкубационная) |
От 15 дней до 3 месяцев |
Отсутствуют. |
|
II (преджелтушная) |
От 3 дней до 2 недель |
Озноб, слабость, покраснение задней стенки горла, тошнота и рвота, диарея, боли в животе, боли в суставах, пятна и сыпь на коже, апатия. |
|
III (желтушная, активная) |
Внешние признаки от 1 до 3 дней |
Пожелтение склер и кожи, потемнение мочи и осветление каловых масс. |
|
IV (постжелтушная) |
— |
Размеры печени уменьшаются, состояние стабилизируется. В 10% случаев наступает полное выздоровление. |
|
V (завершающая) |
До 6 месяцев |
Функции гепатоцитов восстанавливаются. |
Диагностика токсоплазмоза
Начальным этапом диагностики является тщательный осмотр ребенка, а также беседа доктора с родителями, в ходе которой специалист узнает все необходимые анамнестические данные, которые могут косвенно указывать на токсоплазмоз.
Для подтверждения диагноза необходимым является проведение ряда лабораторных исследований:
- Общий анализ крови. Изменения в нем незначительные, однако проведение данного исследования важно для дифференциации токсоплазмоза от других патологических состояний.
- Биохимический анализ крови.
- С целью выявления специфических антител к токсоплазме проводят серологическое исследование. Методом ИФА (иммуноферментного анализа) определяют IgM, характерные для острой фазы болезни и IgG, указывающие на хронический токсоплазмоз.
- Полимеразная цепная реакция (ПЦР-диагностика), которая основывается на выявлении ДНК токсоплазмы.
- Микроскопия биологических жидкостей, при которой можно выявить паразита.
Важным этапом диагностики является проведение инструментальных исследований, которые могут различаться в зависимости от поражения того или иного органа. При токсоплазмозе используются следующие методы:
- ЭКГ (электрокардиография).
- КТ (компьютерная томография), рентген черепа, на которых выявляются кальцификаты в веществе мозга — отличительный признак данного заболевания.
- Электроэнцефалография (ЭЭГ) применяется при поражении центральной нервной системы.
- НСГ (нейросонография).
- ЭхоКГ (эхокардиография).
- Осмотр глазного дна.
Профилактика
Огромное значение стоит уделять профилактике недуга. Женщины, которые раньше не были инфицированы, обязаны знать, как не заразиться и соблюдать такие рекомендации:
- не пробовать сырое мясо. Ни в коем случае нельзя пробовать на вкус мясо в процессе приготовления блюд;
- необходимо правильно термически обрабатывать продукцию животного происхождения, полностью откажитесь от бифштексов с кровью;
- пользуйтесь разными досками при приготовлении мясных блюд;
- после взаимодействия с грунтом, овощами, мясом животных тщательно мойте руки;
- держитесь подальше от кошачьих туалетов на улице. При уходе за ними надевайте перчатки. В идеале необходимо отнести на анализ экскременты своего домашнего питомца;
- не контактируйте с чужими животными на улице;
- не давайте своему любимцу сырое мясо, заботьтесь также и о его здоровье.
- Токсоплазмоз головного мозга: симптомы …
- Токсоплазмоз головного мозга: симптомы …
- Лабораторная диагностика токсоплазмоза …
- Что такое токсоплазмоз: провоцирующие …
Если анализ показал, что у вас нет антител, это значит, что вы ранее не сталкивались с возбудителем и уязвимы перед инфекцией. Придерживаться всех перечисленных принципов необходимо обязательно, поскольку прививки против данного недуга не существует.
Медикаментозное лечение хронического тонзиллита
Уважаемые пациенты! В этой статье я опишу только общие принципы и подходы.
Более точное лечение Вам будет предложено на первичной лор консультации, где будет поставлен точный диагноз, форма и степень заболевания, а так же предложена оптимальная схема выздоровления и дан прогноз на длительность ремиссии.
Итак:
- Антибактериальный подход. Антибиотикотерапия важна и необходима. Но решение о назначении антибактериальных лекарственных препаратов решается индивидуально и только после визуального осмотра. Антибиотики могут быть как лёгкими, назначаемые коротким курсом, никак не влияющие на слизистую оболочку желудочно-кишечного тракта, так и тяжёлыми, которые необходимо назначать под прикрытием пробиотических лекарственных препаратов. Выбор антибиотика зависит от степени выраженности хронического тонзиллита и микрофлоры, поддерживающей данное состояние.
- Пробиотическое лечение назначается в случае приёма агрессивных антибиотиков, а так же при наличии сопутствующего гастрита, дуоденита, рефлюкс-эзофагита.
- Антисептический подход. Антисептические спреи, аэрозоли, а также растворы для полоскания также дают очень хороший эффект и поэтому обязательны в борьбе с хроническим тонзиллитом. Я отдаю предпочтение 0,01% раствору Мирамистина, 1% раствору Диоксидина (в разведении 1 ампула — 10 мл. + 100 мл. кипячёной тёплой воды) и Октенисепту, который должен быть обязательно разведён кипячёной тёплой водой или физиологическим раствором в разведении 1:5, либо 1:6.
- Противоотёчная (десенсебилизирующая) терапия назначается обязательно. Она нужна для того что бы снять отёк нёбных миндалин и окружающей миндалину клетчатку, а так же слизистую оболочку задней стенки глотки. Так же это нужно для лучшего всасывания всех применяемых лекарственных препаратов. С этими задачами справятся такие современные лекарственные препараты как: Цетрин, Кларитин, Телфаст. Но если Вам в течение длительного времени помогает определённый десенсебилизрующий лекарственный препарат, менять его на другой не стоит.
- Иммуностимулирующая терапия. Здесь я хочу обратить внимание на то, что врач назначает препараты именно стимулирующие иммунитет. Не стоит эти препараты путать с иммуномодуляторами, которые назначает строго врач иммунолог, основываясь на результатах анализа крови. Препаратов стимулирующих местный иммунитет на уровне нёбных миндалин и слизистой задней стенки глотки не так уж много. Из известных препаратов на первом месте стоит Имудон. Курс должен составлять не менее 10 дней. Принимать (рассасывать) Имудон необходимо по 1 таблетке 4 раза в день.
- Гомеопатическое лечение. Помимо общепринятой лекарственной терапии химической природы необходимо принимать гомеопатические препараты, которые улучшаю трофику и как следствие питательную функцию нёбных миндалин. Препаратами выбора может быть тонзиллотрен и тонзилгон, а так же полоскания, паровые и ультразвуковые ингаляции с настоями и травами: прополиса, череды, шалфея, ромашки и некоторых других трав.
- Смягчающая терапия применяется симптоматически, когда на фоне обострения тонзиллита, а так же приёма лекарственных препаратов может быть сухость, саднение и першение в горле. В таких случаях можно использовать персиковое масло, которое необходимо закапывать по нескольку капель в нос, запрокидывая голову. Можно полоскать рот 3% перекисью водорода (ОЧЕНЬ ВАЖНО! 6% и 9% перекись водорода использовать НЕЛЬЗЯ!!!). Для этого необходимо перелить половину флакона перекиси (10 мл.) в чашку, набрать в рот и полоскать весь раствор однократно, достаточно долго, на сколько это возможно. Затем раствор выплёвывается и отполаскивается от пены и горечи тёплой кипячёной водой. После полоскания перекисью водорода Вы почувствуете в горле значительное смягчение и комфорт. Вы можете полоскать горло два раза вдень, но не больше.
- Обезболивающая терапия применяется при необходимости, как симптоматическая терапия, по мере выраженности болевого синдрома. Из таблетированных форм предпочтение лучше отдать Нурофену или Кетаналу и его производным: Кетарол, Кеталар, Кетаноф, Кетанал.
- Диетотерапия. Питание также играет значительную роль в выздоровлении. Необходимо ограничить приём острой, жаренной, кислой, солёной и перчёной пищи. На время лечения стоит исключить из рациона питания жёсткую пищу. Так же рекомендуется оградить себя от сильно горячей и сильно холодной пищи. Приём алкоголя, особенно крепкого так же противопоказан.