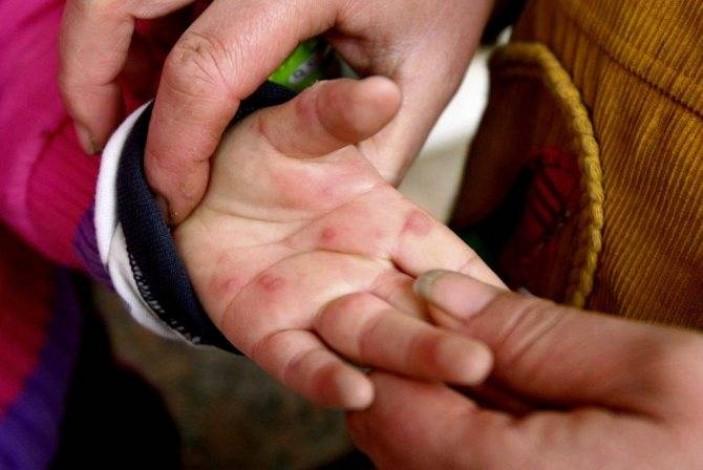
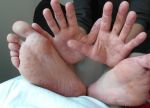
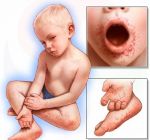
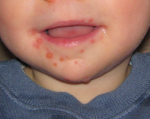
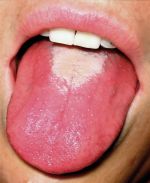
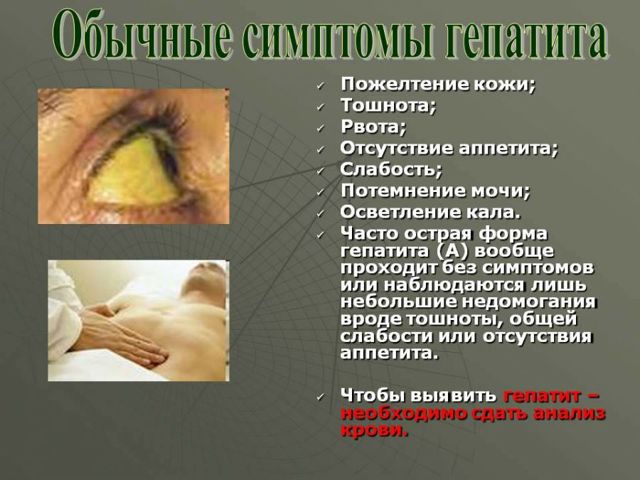
Причины: аутоиммунные нарушения, инфекционные и онкологические заболевания, аллергическая реакция
Что такое корешковый синдром ГОП?
В отделениях неотложной помощи больниц боль в грудной клетке – это распространенная картина болезни. И страх при этом велик: ведь вы думаете о сердечном приступе. Вздох облегчения, если диагноз звучит «никакого инфаркта, только боль в грудной клетке». То есть так называемый корешковый синдром ГОП. Корешковый синдром ГОП — это общий термин для болей в области грудного отдела позвоночника, исходящих из грудного отдела. Ответственным за такой синдром обычно является начинающийся износ грудного отдела позвоночника. Пациенты описывают боль при синдроме ГОП как тупую, давящую, часто как колющую. Как правило, мускулатура, прилегающая к позвоночнику, становится твердой. Грудным отделом позвоночника считается участок позвоночника между шейным и поясничным отделами. У нас, людей, он состоит из 12 позвонков. Тела позвонков ГОП соединяются с ребрами через небольшие суставы и вместе с ними образуют грудную клетку.
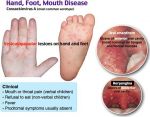
- Синдром «рука-нога-рот»: как …
- Синдром «рука-нога-рот»: как …
- Коксакивирусная инфекция — Синдром Рука …
- Энтеровирусный везикулярный стоматит …
Причины
Зачастую однозначную причину артрита у детей установить не представляется возможным, так как играет роль совокупность сразу нескольких вредоносных факторов, а также генетическая предрасположенность к недугу.
Патология может быть аутоиммунной, то есть возникать вследствие разлада иммунной системы, при котором организм производит антитела, нацеленные на уничтожение собственных здоровых клеток и тканей, в том числе хрящевой ткани и сустава в целом.
Зачастую толчком к запуску патологического процесса становится инфекция. Тогда артрит у детей выступает, по сути, как осложнение после гриппа, гепатита, краснухи, дизентерии, паротита (свинки), сальмонеллеза, дерматитов и даже хронического тонзиллита и гайморита со стрептококковым возбудителем.
Итак, наиболее распространёнными причинами артрита у детей могут выступать:
- нарушения иммунитета;
- сбои обмена веществ;
- авитаминоз (в частности нехватка витамина D);
- инфекции – вирусные, бактериальные, грибковые; причём как непосредственно суставные, так и системные;
- аллергия, диатез;
- несоблюдение графика и правил вакцинирования;
- травмы.
Слабый иммунитет, неудовлетворительная санитарно-гигиеническая обстановка, переохлаждения, неправильное питание, чрезмерные физические нагрузки способствуют развитию артрита у детей.
Основные симптомы панической атаки
Довольно часто паническое расстройство маскируется под другие заболевания, что затрудняет быструю диагностику недуга. Больные испытывают те же ощущения, которые появляются при реальных неврологических, сердечно-сосудистых и прочих серьезных патологиях.
Человек, который совсем недавно подвергся паническому расстройству, как правило, не знает о нем, поэтому часто обращается за помощью к докторам различных специализаций. Больному назначают разные обследования организма, и в итоге выясняется, что патологии внутренних органов у него отсутствуют, но, несмотря на это, симптоматика несуществующего заболевания продолжается, со временем даже усиливаясь. В этом случае можно говорить о наличии панической атаки или панического расстройства.
Признаки этого недуга в большинстве случаев носят ярко выраженную физическую характеристику, симптомы схожи с сердечным приступом, поэтому многие больные предполагают патологию сердца. Однако даже сильные вегетативные проявления в этом случае являются следствием нарушений функций нервной системы и головного мозга.
Основные симптомы панической атаки являются приступы тревожности, которые сопровождаются вегетативными нарушениями (учащенное сердцебиение, озноб, потливость). С повышением уровня тревоги часто нарушаются и физиологические параметры организма, которые носят ситуационных характер.
Выраженность тревоги варьируется от состояния внутреннего напряжения до ярко выраженной паники. Средняя продолжительность приступа — 15-30 минут. Тревожность достигает максимума в первые 5-10 минут и проходит так же внезапно, как и началась.
Иногда паническая атака развивается на фоне ситуаций, дискомфортных для человека: пребывание в толпе или в замкнутом пространстве.
У одних людей приступы возникают несколько раз в сутки, у других — 1-2 раза в месяц. Паническая атака чаще возникает в дневное время. Ночами приступы тревожности чаще беспокоят волевых людей, которые контролируют свои чувства во время бодрствования.
Симптомы панической атаки
- гипергидроз (повышенная потливость);
- мышечная дрожь, озноб;
- тахикардия;
- дистонический или физиологический тремор;
- приливы (мгновенные ощущения жара);
- асфиксия (удушье);
- диспноэ (затрудненное дыхание, одышка, чувство нехватки воздуха);
- иррадиация болевых ощущений в левую часть грудной клетки;
- тошнота, позывы к рвоте;
- абдоминальный болевой синдром (боль в животе);
- ощущение инородного тела, кома в горле;
- парестезии (покалывания в конечностях, чувство онемения);
- предобморочное состояние, головокружение;
- нарушения стула (запоры, диарея);
- дисбазия (нарушение походки);
- повышенное артериальное давление;
- ухудшение зрения и/или слуха;
- учащенное мочеиспускание.
- дереализация (ощущение нереальности, чуждости, неотчетливости окружающей действительности);
- боязнь шизофрении, навязчивый страх сойти с ума, потерять контроль над своими поступками;
- дезориентация, спутанность сознания;
- деперсонализация (больной воспринимает свои действия как бы со стороны и чувствует, что не может ими управлять);
- прерывистый сон, инсомния (бессонница), кошмарные сновидения;
- танатофобия (страх смерти).
- более частое повторение приступов с появлением новых симптомов;
- единичные приступы;
- присоединение депрессивной симптоматики (нарушения сна, потеря аппетита, стабильно сниженное настроение);
- постоянный страх за свое здоровье;
- отказ от выполнения привычных жизненных ритуалов (пациенты перестают ездить в транспорте, выходить на улицу, резко снижается работоспособность).
Психические симптомы панической атаки
Во время панической атаки человек испытывает:
- чувство страха различной силы;
- ощущение надвигающейся опасности;
- страх смерти;
- скованность, доходящую до ступора (у одних людей);
- двигательная активность (у других);
- боязнь совершить неконтролируемый поступок;
- страх сойти с ума;
- спутанность мыслей;
- нереальность происходящего;
- потерю ориентации в личности, пространстве и времени.
Физические симптомы панической атаки
Основная причина их появления — высвобождение в кровь биологически активных веществ (норадреналин и адреналин) в большом количестве. Медиаторы действуют возбуждающе на нервную, дыхательную системы, сердце и сосуды.
- Учащенное дыхание и сердцебиение.
- Одышка, нехватка воздуха.
- Озноб.
- Сухость во рту.
- Повышенная потливость.
- Слабость, онемение тела, головокружение.
- Понос.
- Непроизвольное мочеиспускание.
- Рвота.
Наиболее ярко физические симптомы выражены при тревоге, которая развивается по причине патологии органов и систем.
Интенсивность симптомов панической атаки
Интенсивность симптомов варьируется в широком диапазоне: от ощущения незначительного внутреннего напряжения до ярко выраженной панической тревоги.
Достигнув максимума к 5-10 минуте, приступ тревожности проходит. После него человек ощущает разбитость и слабость.
Обычно панические атаки не ограничиваются единичным приступом. Испытанный первый случай мучительных ощущений откладывается в подсознании больного, что приводит к развитию страха «ожидания» повторения, что, в свою очередь, провоцирует появление новых приступов.
Повторение паники в аналогичных условиях провоцирует формирование хронической формы недуга, что становится причиной развития поведения избегания (сознательное ограничение нахождения в тех местах и ситуациях, в которых вероятно повторение мучительной симптоматики).
В итоге постоянная интенсивная тревога преобразуется в тревожно-фобическое расстройство, к которому довольно часто присоединяется реактивная депрессия.
Звоните 8 (495) 632-00-65
Мы помогаем в самых тяжелых случаях!
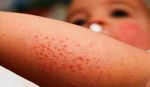
Патогенез васкулита
Васкулит развивается из-за сбоя иммунных механизмов, но точные причины заболевания не выявлены. Основная гипотеза предполагает, что природа болезни — мультиэтиологическая, связанная со многими факторами. К ним относят:
- острые или хронические бактериальные или вирусные инфекции;
- аллергия. Сильная аллергическая реакция на компоненты лекарств или продукты питания может вызывать иммунный сбой;
- осложнение вакцинации. Если после прививки иммунная реакция оказывается нарушенной, возможно появление васкулита. Такие осложнения встречаются очень редко;
- сильное или длительное действие стресса, переохлаждения или перегрева, травм.
- Вирус Коксаки — симптомы, лечение и …
- Доктор Комаровский рассказал, как …
- Вирус Коксаки в Украине: симптомы …
- Синдром «рука-нога-рот»: как …
Под действием этих факторов начинается выработка патогенных иммунных комплексов. В норме они атакуют возбудителя болезни, но из-за иммунного сбоя атака направлена на клетки организма. Иммунные комплексы фиксируются на стенках сосудов, повреждают их и провоцируют воспаление.
А это правда, что коронавирус ускоряет деменцию?
Неонила Фомина-Чертоусова: При энцелофапатии (хронической сосудистой недостаточности головного мозга) и коронавирусной инфекции у человека действительно возможно быстрое развитие деменции. А без наличия вируса в организме она вообще-то развивается медленно. Постковидные хронические сосудистые нарушения могут также сопровождаться возбуждением, судорогами с утратой сознания, или, наоборот, сонливостью и апатией. Причина в том, что мозг в этом случае не получает в нужном объеме кислород из-за легочной недостаточности. Также описаны воспалительные заболевания спинного мозга из-за COVID-19.
Диагностика Болезни Такаясу:
Лабораторные показатели неспецифичны. Характерны значительное повышение СОЭ, нарастание уровня острофазовых белков и иммуноглобулинов, гипоальбуминемия, умеренная нормохромная или гипохромная анемия. Число лейкоцитов часто нерезко увеличено.
Диагноз устанавливают на основании отсутствия или ослабления пульса, появления шумов над пораженными артериями, регионарных симптомов ишемии. Непосредственным доказательством вовлечения в процесс крупных артерий может быть артериография, с помощью которой обнаруживают наибольшие изменения в области дуги аорты и ее основных ветвей, реже — в брюшной аорте и ее ветвях. Эти изменения проявляются в конических или равномерных сужениях артерий с ровным внутренним контуром, иногда они сочетаются с расширением сосудов. Для динамического наблюдения за состоянием корня аорты целесообразно использовать эхокардиографию.
- Вирус Коксаки у детей: чем опасна …
- Вирус коксаки: симптомы, лечение и …
- Синдром «рука-нога-рот»: как …
- Энтеровирусный везикулярный стоматит …
Лечение
Лечение болезни Рота зависит от степени тяжести и длительности заболевания. Лечение включает в себя комплекс мероприятий.
Консервативный метод направлен на облегчение состояния больного (обезболивание) и устранение причины сдавления нерва. Болевой синдром устраняется нестероидными противовоспалительными препаратами, такими как Кеторол, Диклофенак. При неэффективности их применения назначаются противосудорожные средства.
При ожирении рекомендуется диета, направленная на снижение веса, а также физические упражнения. Проводится также противоотечная терапия диуретиками (Фуросемид, Лазикс).
Назначаются сосудистые препараты для улучшения микроциркуляции и питания в области поражения. Для восстановления передачи нервного импульса показаны антихолинэстеразные препараты.
Хорошо зарекомендовала себя в лечении болезни Рота физиотерапия: ударно-волновая терапия, электрофорез, иглоукалывание.
При неэффективности всех вышеперечисленных методов терапии и в тяжелых случаях может быть показано хирургическое лечение. Оперативное вмешательство направлено на освобождение пострадавшего нерва и профилактику его дальнейших сдавливаний.
Лечение ударно-волновой терапией
Ударно-волновая терапия — метод лечения болезни опорно-двигательного аппарата за счет свойств звука. Этот метод физиотерапии относительно новый, но уже показывает хорошие результаты. Ударно-волновая терапия выступает как вспомогательная медикаментозному лечению, а также в послеоперационный период.
Эти ударно-звуковые волны человек услышать не может, т. к. их частота довольно низкая (16-25 Герц). Для них свойственна короткая длительность импульса и высокая амплитуда давления. Действие этого метода лечения основано на разнице между акустическим сопротивлением мягких и плотных тканей. Звуковые волны проникают без труда через кожу, жировой слой и сосуды. А вот кости, мышцы и сухожилия для них являются препятствием, за счет этого и происходит эффект, подобный массажу. В этих местах происходит:
- усиление и улучшение кровообращения;
- снижение чрезмерного тонуса мышц;
- обезболивание;
- разрушение патологических образований (наростов на костях, кальцинированных отложений и пр.).
Физиотерапевты используют различные источники звуковых волн:
- Пневматические.
- Электромагнитные.
- Электрогидравлические.
- Пьезоэлектрические.
Эффективность ударно-волновой терапии при болезни Рота:
- Уменьшается отечность ткани.
- Улучшается кровообращение в пораженном участке.
- Снижается боль.
- Улучшается самочувствие после физических упражнений.
- Снижаются неприятные ощущения в пораженной области (покалывание, жжение, онемение).
- Ускоряется реабилитация после лечения.
Улучшение часто ощущается уже после первого-второго сеанса.
Преимущества лечения ударно-волновой терапией:
- Бережное воздействие на организм.
- Небольшое количество противопоказаний.
- Высокая эффективность лечения.
- Иногда выступает в роли альтернативы хирургическому вмешательству.
- Сочетается с другими методами лечения.
- Неинвазивность процедуры и простота применения.
Курс лечения обычно составляет от 5 до 10 процедур. Интервалы между процедурами могут составлять от 3 до 5 дней. Многие пациенты возвращаются к трудовой деятельности после курса лечения в короткие сроки.
Противопоказания к данному методу физиотерапии:
- Беременность.
- Злокачественные образования.
- Системные болезни крови и тромбофлебит.
- Острые воспалительные процессы, инфекции.
- Наличие кардиостимулятора.
Отзыв на лечение выраженных двигательных нарушений в нашем медицинском центре
Катюша родилась от первой беременности на сроке 40 недель. Состояние после рождения было тяжелым за счёт асфиксии. Оценка по шкале Апгар 1/4 балла. Через 3 часа в связи с дыхательной недостаточностью и судорогами была переведена на реанимационное отделение. Проводилась искусственная вентиляция легких, гипотермия мозга. Результатом тяжелой гипоксии мозга явился диагноз: Детский Церебральный Паралич, правосторонний спастический гемипарез. В возрасте 1 года 6 месяцев она впервые появилась в нашем центре. Основной жалобой была задержка двигательного развития, ходьба самостоятельная появилась только в 1год и 4 месяца. При ходьбе испытывала большие проблемы в связи с высоким гипертонусом мышц по всей правой стороне, отмечалось косоглазие и беспокойное поведение. После проведённого лечения у девочки практически нормализовался мышечный тонус, походка максимально приблизилась к физиологической, у девочки прекрасное речевое развитие, она с удовольствием ходит в детский сад и общается со сверстниками. Благодарим родителей за предоставленный видеоматериал. Отзыв доступен по сслыке
- Вирус коксаки: симптомы, лечение и …
- Вирус Коксаки в Украине: симптомы …
- Вирус коксаки: симптомы, лечение и …
- Вирус Коксаки у детей: чем опасна …
Лечение
Специальная терапия патологии при отсутствии пароксизмов аритмии не проводится.
Наружная электрическая кардиоверсия или электростимуляция сердечной мышцы через пищевод осуществляется при:
-
нарастании сердечной недостаточности;
-
стенокардии;
-
гипотензии.
В некоторых случаях приступы купируются путем:
-
массажа каротидного синуса;
-
внутривенного введения блокаторов кальциевых каналов или АТФ;
-
применения антиаритмических препаратов.
Срочные меры по сохранению жизни пациента обычно предпринимаются фельдшерами скорой помощи. В дальнейшем пациентам назначается постоянная антиаритмическая терапия. Сегодня могут использоваться современные препараты, обладающие высокой эффективностью.
Важно! Принимать средства следует постоянно!
Лучшей методикой устранения опасной патологии является радиочастотная катетерная амбляция. Данная малоинвазивная операция рекомендована при неэффективности медикаментозных препаратов. Также вмешательство назначают при планировании беременности и наличии в анамнезе хотя бы одного эпизода фибрилляции предсердий. Операция имеет эффективность 95 %. Она позволяет предотвратить инвалидность пациента, существенно сократить риски смертности. Вмешательство заключается в подведении к сердцу гибкого катетера. Все дополнительные пути проведения импульсов прижигаются. Благодаря этому патологические участки разрушаются. Миокард начинает работать естественным образом.
Хотите, чтобы терапия была проведена опытными специалистами? Обращайтесь в нашу клинику в Москве. Врачи подберут подходящую методику. Цены на все услуги (включают консультацию кардиолога) приятно удивят вас. Мы придерживаемся лояльной ценовой политики. Ориентировочная цена указана на сайте. Уточнить расходы на терапию поможет наш специалист.
Возможные осложнения асцита
Если в брюшной полости скапливается много жидкости, то нарушается работа внутренних органов, возникают затруднения во время дыхания, так как ограничивается подвижность диафрагмы, образуется выпот в плевральной полости.
При повышенном давлении в воротной вене бактерии из кишечника могут самопроизвольно проникать в асцитическую жидкость и вызывать спонтанный бактериальный перитонит.
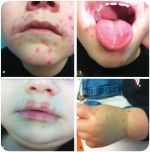
- Энтеровирусная инфекция: рука-нога-рот …
- Скарлатина — Википедия
- Синдром рука-нога-рот при вирусе …
- Энтеровирусная инфекция: рука-нога-рот …
В редких случаях развивается очень тяжелое осложнение — гепаторенальный синдром. Под этим термином понимают нарушение функции почек при серьезном поражении печени, вплоть до тяжелой почечной недостаточности. Точный механизм развития этого состояния неизвестен, считается, что оно возникает из-за нарушения почечного кровотока, чрезмерного применения мочегонных средств и внутривенного введения контрастных препаратов.
Описание энтеровирусного везикулярного стоматита
Этот тип стоматита провоцируется попаданием в организм энтеровирусов. Само понятие «энтеровирус» объединяет огромное число вирусных инфекций, стремительно размножающихся в желудочно-кишечном тракте человека, при попадании туда с водой, с сельскохозяйственной продукцией либо от животных-носителей. Кроме того, микроб способен распространяться через кровососущих насекомых, попадая непосредственно в кровь и приводя в результате к формированию везикулярного стоматита.
Синдром рука-нога-рот
Из-за собственной высокой стабильности к большой кислотности, моющим средствам и к хлорке в проточной воде, энтеровирусы могут выживать в некипяченом молоке и молочных продуктах холодной закваски, на поверхности овощей, фруктов и зелени вплоть до 3-4 месяцев. Исключительный метод борьбы с ними — тепловая обработка при температуре не ниже 50 градусов.
Энтеровирусный стоматит появляется не у всех людей, заболевших под влиянием этой категории микробов, но возникновение везикулярных воспалений при энтеровирусной инфекции далеко не исключение, в особенности при наличии в ротовой полости микроповреждений слизистой оболочки.