Лидирующие позиции среди гинекологических заболеваний занимают разные воспалительные заболевания. Чаще всего встречается воспаление придатков. Им болеют женщины репродуктивного возраста, то есть от 20 лет и старше.
ВПЧ типа у женщин: лечение
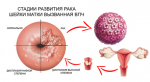
В ряде случаев пораженные вирусом ткани могут быть подвержены злокачественному перерождению.
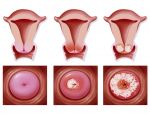
На сегодняшний момент четко определено, что ВПЧ – это основная причина рака шейки матки.
Примерно 17 из ста известных генотипов вируса считаются онкогенными.
Из них:
- обладающие очень высокой степенью риска входят следующие генотипы: 16,18, 31, 33, 35, 39, 45, 46, 51, 52, 56, 58, 59, 68;
- с низким риском перерождения: 6, 11, 42, 43, 44.
Виновниками рака шейки выступают 16 и 18 генотипы ВПЧ. Причем 16 тип способствует развитию плоскоклеточного рака. В то время как 18 – железистого.
На сегодня не существует средств, которые смогли бы губительным образом воздействовать на ВПЧ 16 в полной мере. Поэтому методы лечения направлены на уничтожение пораженных заболеванием тканей, а также на усиление и восстановление иммунных реакций. Таким образом, терапия ВПЧ направлена на ликвидацию последствий, вызванными вирусной инфекцией.
Одновременно выявляются и устраняются возможные причины возникающего иммунодефицита.
Для местной терапии и борьбы с кондиломами применяются:
- лазеротерапия;
- жидкий азот;
- электрический ток;
- иссечение патологической ткани электроножом;
- химические препараты для самостоятельного удаления кондилом.
К иммунологическим методикам относят прием интерферонов. В ряде случаев возможно наступление регресса и самоизлечения при поражении ВПЧ 16 типа. Женщинам, у которых патология на грани излечения, рекомендуется регулярное проведение диагностики с интервалом в три и шесть месяцев.
Важным моментом является переход на здоровый образ жизни, выражающийся в правильном питании, отказе от вредных привычек, своевременном лечении хронических заболеваний и другой внутренней патологии, укреплении иммунной системы.
Профилактические мероприятия по предупреждению инфицирования:
- прохождение плановых ежегодных профилактических осмотров;
- разборчивость в выборе полового партнера;
- использование барьерных средств защиты (этот метод действует не на сто процентов).
При обнаружении ВПЧ, обращайтесь к гинекологам и венерологам нашей клиники.
Поставьте оценку статье: 1 Ваша оценка: Нет Средняя: 1 (1 оценка)
Осложнения
У мужчин хламидиоз вызывает воспаление придатка яичка (эпидидимит), а у женщин – заболевания шейки матки, воспаление придатков, а также трубное бесплодие. При беременности хламидиоз может вызвать серьезную патологию плода. Также он приводит к болезни Рейтера (тяжелое поражение глаз и суставов).
Контроль результатов лечения хламидиоза, а также других скрытых ИППП должен осуществляться не раньше чем через 3 недели после окончания приема лекарств. На протяжении нескольких недель и даже месяцев после успешно проведенного лечения симптомы могут сохраниться. Что касается возобновления половой жизни, то это возможно только после контрольного обследования двух партнеров.
Уреаплазмоз
Уреаплазмы – это очень мелкие микроорганизмы, не имеющие и не нуждающиеся в собственной клеточной оболочке. Такая особенность позволяет им проникать в клетки организма-хозяина, поэтому очень часто они не видны для защитных клеток иммунитета. Следовательно, уреаплазмы могут существовать в организме человека больше 10 лет. Отметим, что среди женщин уреаплазмоз встречается чаще, чем среди мужчин.
Уреаплазмы получили такое название из-за своей способности расщеплять мочевину – уреолиза. Именно поэтому уреаплазмоз является мочевой инфекцией, без мочевины уреаплазмы не смогут выжить. Очень часто уреаплазмоз связан с заболеваниями мочевой системы, хроническими циститами, уретритами и пиелонефритами.
Обычно уреаплазма передается половым путём, но также возможно заражение ребенка и в процессе родов. Инкубационный период составляет примерно 1 месяц. Дальнейшее развитие заболевания зависит от иммунитета организма, наличия либо отсутствия других болезней влагалища и др.
В большинстве случаев нет никаких симптомов. Иногда больные могут жаловаться на более обильные выделения, чем обычно, жжение при мочеиспускании, дискомфорт в области половых органов и непостоянные тянущие боли в пояснице и внизу живота.
Уреаплазма и беременность
- Впч 16 у женщин — Ваша онлайн больница
- Что делать, если у вас обнаружен Вирус …
- Лечение ВПЧ в Москве, лечим вирус …
- Вирус папилломы человека (ВПЧ …
Уреаплазмы могут вести разрушительный процесс в придатках, матке, тем самым, способствуя развитию осложнений, которые во время беременности могут привести к патологиям. Именно поэтому в данный период обязательно нужно сдать анализы на эту инфекцию, а если она подтвердилась, то осуществить лечение.
Уреаплазмы не вызывают пороков развития у плода. В большинстве случаев инфицирование малыша происходит при родах во время прохождения плода через зараженные родовые пути. Помимо этого, уреаплазмоз может стать причиной невынашивания ребенка, преждевременных родов, угрозы прерывания беременности и эндометрита (одно из послеродовых осложнений).
Лечение при беременности чаще всего осуществляется на 18-20 неделях.
Лечение уреаплазмоза
Лечение данного заболевания должно быть комплексным и продолжительным. Прежде всего, назначают антибактериальные препараты, но прием только антибиотиков бывает недостаточным, поскольку уреаплазмы способны легко приспосабливаться к воздействию антибиотиков во время лечения. Также в лечении используются препараты, которые повышают общий и местный иммунитет; противогрибковые препараты, поскольку антибиотики могут спровоцировать молочницу. Также в комплекс лекарств входят препараты, способные защитить кишечник от воздействия антибиотиков.
Что касается необходимости лечения партнера, если у него нет инфекции, то тут спорное мнение. Данный вопрос должны решить лечащий врач и сами партнеры.
При беременности выбор препаратов ограничен. Могут применяться только те препараты, которые разрешены в данный период. Из антибиотиков — это Вильпрафен, Ровамицин, Эритромицин.
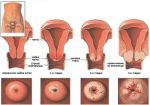
Спасение – в скрининге
Первой, в 1949 г., начала эту работу Канада. Скрининг дал немедленные результаты: сначала снижение заболеваемости на 78%, смертности – на 72%. В 50‑е годы США и Китай смогли снизить частоту РШМ более чем в 10 раз. В 60‑е годы скрининг начали проводить Япония, Финляндия, Швеция, Исландия, через десять лет к ним присоединились Германия, Бразилия и др. страны. Следствием этих действий стало снижение РШМ в этих странах в среднем на 50–80%.
В СССР приказ Минздрава о создании соответствующих лабораторий был издан в 1976 г. В настоящее время организованного скрининга РШМ в России нет. В 2002 году Департамент здравоохранения г. Москвы утвердил программу «Целевая диспансеризация женского населения по выявлению заболеваний шейки матки».
Цитологический скрининг проводился женщинам 35–69 лет один раз в три года. К 2010 г. общий процент случаев РШМ составил 22–24%, причем частота РШМ I–II стадии повысилась за годы исследования с 57 до 67%. Гинекологи настаивают на необходимости разработки национальной программы с определением кратности, объема и особенностей скрининга в различных возрастных группах женщин.
Статья по теме Цитологический анализ: как проводится ПАП-тест и зачем он нужен Научный центр акушерства, гинекологии и перинатологии им. академика В. И. Кулакова как главный методический центр страны планирует реализовать пилотный проект по скринингу рака шейки матки в Липецкой области. Цитологический метод – единственный для скрининга в больших популяциях.
Но его чувствительность неабсолютна: 66–83%. В 70–90% ложноотрицательные цитологические ответы случаются из-за низкого качества взятых мазков, в 10–30% налицо ошибочная интерпретация цитологических данных.
Именно уникальные возможности цитологического скрининга РШМ сохраняют здоровье и жизнь женщин. «С учетом его относительно низкой стоимости необходимо обеспечить именно организованный скрининг женщин. Следует рассмотреть вопрос о включении скрининга в систему обязательного медицинского страхования», – уверена профессор Аполихина.
Доказано, что финансовые затраты на проведение эффективного скрининга существенно ниже, чем на лечение больных с инвазивным раком шейки матки. Систему скрининга могут эффективно дополнить меры индивидуальной профилактики с использованием более частого обследования в группах повышенного риска с привлечением более дорогих, но гораздо более чувствительных молекулярно-биологических методов определения ДНК ВПЧ.
Образование папиллом
Папиллома – доброкачественное новообразование на коже в виде соединительного сосочка. Она развивается из переходного или плоского эпителия. Место появления папиллом: лицо, тело, глотка, слизистая полости рта и носовые пазухи. Папиллома может быть у человека и животных. Такие образования бывают врожденными или приобретенными под воздействием хронических заболеваний. Различают около 60 типов папиллом. Некоторые типы вирусных образований повышают риск развития онкология во много раз. Остроконечные кондиломы очень опасны для здоровья человека. Они имеют вид цветной капусты или петушиного гребня.
Причины возникновения папиллом
- Вирус папилломы человека — Медицинский …
- ВПЧ, вирус папилломы человека — причины …
- Вирус папилломы человека
- ВПЧ и беременность — Семейная Клиника
Каждый третий человек является носителем вируса папилломы человека. При хорошем иммунитете он никак себя не проявляет длительное время. Заражением происходит при контакте с человеком, который имеет штамп вируса ВПЧ. Еще один способ передачи – от матери к ребенку. Младенец заражается вирусом, проходя через родовые пути. Он может передаваться через бытовые предметы и места общего пользования. Вирус активируется и начинает проявлять себя только при сниженном иммунитете.