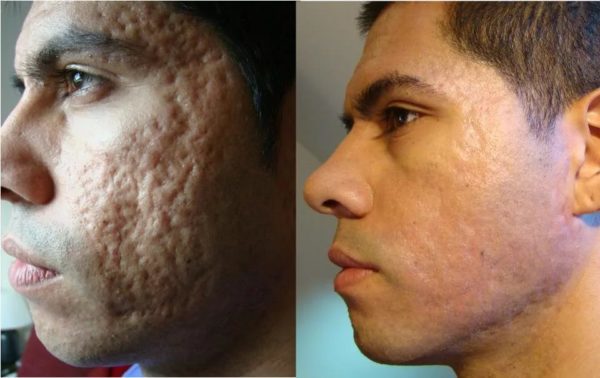
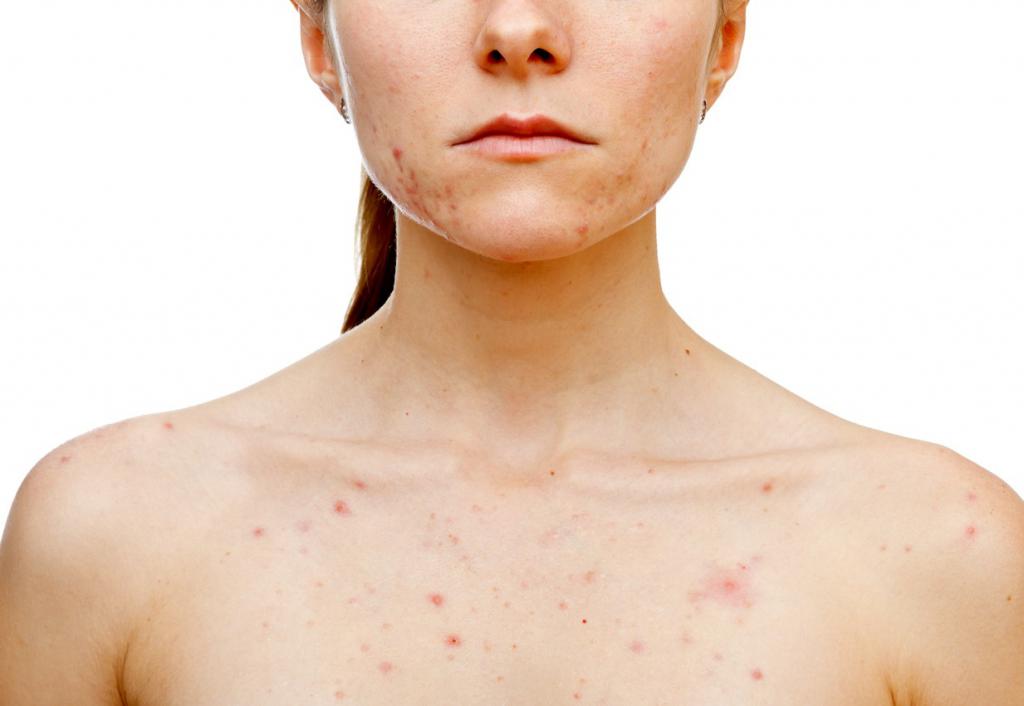
Интимная жизнь является важнейшей составляющей гармоничных отношений между мужчиной и женщиной. Здоровый секс стимулирует иммунитет, поднимает настроение и работоспособность. Особенности сексуальных пристрастий глубоко индивидуальны и зависят от темперамента, воспитания и фантазии конкретной пары. А безопасность сексуальных утех принято связывать лишь с использованием средств, препятствующих распространению специфических инфекций.
Виды, причины, симптомы и лечение некроза мягких тканей
Некрозом называют патологическое состояние, для которого характерно прекращение жизнедеятельности клеток в мягких тканях под воздействием болезнетворных микроорганизмов. Такую патологию часто считают критической, требующей полноценного лечения в условиях стационара. Но прежде чем начинать лечение некроза мягких тканей, врачи проводят обследование пациента и выявляют конкретный вид заболевания и причину его развития.
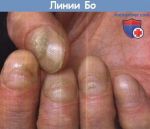
- Признаки болезненных изменений ногтя по …
- Причины красных луночек ногтей …
- Признаки болезненных изменений ногтя по …
- Признаки болезненных изменений ногтя по …
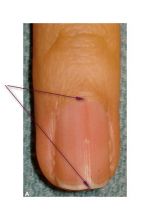
- Причины продольных полос на ногтях …
- Признаки болезненных изменений ногтя по …
Незначительные травмы: потёртости, ссадины, гематомы
Травмы женских половых органов возникают не только при экзотических методах сексуального удовлетворения, но и при классическом сексе. К самым распространённым и безобидным повреждениям относятся мелкие трещинки и потёртости, возникающие при недостаточном увлажнении половых путей женщины. При этом наблюдается отёк и покраснение в области малых половых губ и входа во влагалище.
Чтобы избежать подобной неприятности, следует больше внимания уделять фазе подготовки партнёрши к половому акту. При спонтанном сексе использовать специальные увлажняющие гели. Если повреждения уже имеют место, следует применить антисептический раствор «Эпиген» или «Мирамистин» и в течение 3-5 дней воздерживаться от половых контактов.
Травмированию во время интима способствует наличие пирсинга в области гениталий (половые губы, клитор). Случаются и нетипичные повреждения — укусы, глубокие царапины, гематомы, которые очень плохо заживают, кровоточат и легко инфицируются. Подобные травмы нельзя оставлять без внимания и лучшее, что можно сделать, это обратиться к врачу-гинекологу.
Когда надо оперировать «звёздочки»?
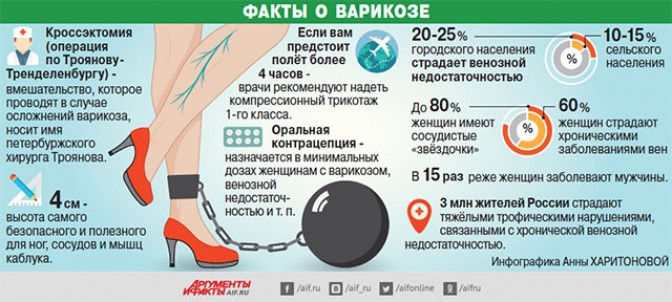
— Как понять, есть ли у меня внутренний варикоз? Надежда, Казань
Новость по теме В Татарстане спасли 17-летнюю беременную, в сердце которой был тромб — Признаки варикозного расширения вен всегда налицо: на ногах появляются либо так называемые сосудистые «паучки», «звёздочки», либо более крупные вены, которые похожи на извивающихся под кожей червяков. Если появились «звёздочки», нужно обратиться к флебологу – специалисту в области заболеваний вен или к врачу еще более широкого профиля — сосудистому хирургу. Чтобы определить, какой именно вид лечения нужен именно вам, необходимо выполнить УЗИ вен.
Так, изолированные сосудистые «звёздочки» — чисто косметологическая проблема, их можно убрать амбулаторно методом склеротерапии. Но если они являются следствием варикозных изменений в подкожных венах, то такие изменения обычно требуют уже оперативного вмешательства. Часто необходима и медикаментозная терапия.
— Сыну 33 года, диагностировали варикоз. Можно ли сделать операцию бесплатно? Альфия Зуфаровна, Лениногорск
— Варикозное расширение вен излечимо. В нашем отделении ежегодно выполняют около 500 таких бесплатных операций. Обычно через 1-2 недели человек уже может выйти на работу.
Чтобы получить бесплатную помощь, нужно прийти на приём к нам в поликлиническое отделение, где вашего сына осмотрят и поставят в очередь на бесплатную операцию.
— Можно ли оперировать варикоз в 70 лет? Зульфия, Казань
— Есть два наиболее эффективных способов лечения: операция и компрессионный трикотаж, причем они обычно дополняют друг друга. Современная медицина не считает возраст противопоказанием к операции и позволяет излечить варикоз на любой стадии и практически в любом возрасте, если нет каких-то серьёзных осложнений. Современные операции малоинвазивные. Их можно выполнить даже под местной анестезией.
— В 2004 году была операция из-за варикозного расширения вен. Но варикоз появился опять. Альфинур, Буинск
— Частота рецидива достигает 30-40%. Зачастую варикоз возникает вследствие прогрессирования заболевания, иногда из-за неадекватно выполненной первой операции. Излечиться можно, но, к сожалению, не чулками, таблетками или мазями, а только повторной операцией. Согласно действующим рекомендациям, такие операции можно делать только в стационарах экспертного уровня (В Казани это МКДЦ или РКБ). Вначале вам нужно сделать УЗИ и с данным ультразвукового исследования взять направление от хирурга на консультацию. Если вы обратитесь к нам, мы вас осмотрим, подскажем, что нужно сделать в плане диагностики и поставим в очередь на бесплатную операцию. Согласно программе госгарантий, эта очередь длится не более 1 месяца.
Процедура сдачи общего анализа крови
|
Показатель |
Норма для женщин |
Норма для мужчин |
|
Эритроциты, 1012/л |
от 3,8 до 4,5 |
4,4-5,0 |
|
Гемоглобин, г/л |
от 120 до 140 |
130-160 |
|
Лейкоциты, 109/л |
от 4,0 до 9,0 |
4,0-9,0 |
|
Цветовой показатель |
от 0,8 до 1,0 |
0,8-1,0 |
|
Гематокрит, % |
от 35 до 45 |
39-49 |
|
Ретикулоциты, % |
от 0,2 до 1,2 |
0,2-1,2 |
|
Тромбоциты, 109/л |
от 170,0 до 320,0 |
180,0-320,0 |
|
СОЭ, мм/час |
от 2 до 20 |
2-20 |
- Причины появления борозд и отсутствия …
- Причины появления борозд и отсутствия …
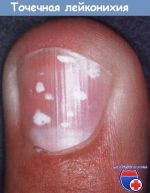
- Причины белых точек на ногтях (точечной …
- Признаки болезненных изменений ногтя по …
- Лечение лазером красных полос на ногтях …
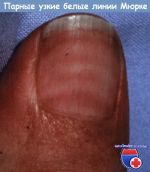
- Причины парных узких белых линий Мюрке …
Признаки вирильного синдрома надпочечникового происхождения
В зависимости от возраста пациентов существуют характерные особенности адреногенитального синдрома. Так, например, врожденный адреногенитальный синдром характеризуется нарушением развития наружных половых органов при нормальном развитии внутренних половых органов, по типу псевдогермафродитизма. Причем, чем раньше проявляется воздействие избытка мужских половых гормонов, тем сильнее он выражен.
Врожденный адреногенитальный синдром встречается в одном случае на 5000 родов, причем в 30% случаев аномалия развития наружных половых органов сочетается с сольтеряющим синдромом, для которого характерна тошнота, рвота, обезвоживание и коллапс. Новорожденные с таким сочетанием патологий умирают, как правило, в первые недели после рождения из-за снижения выработки минералокортикоидных гормонов. При врожденной гиперплазии надпочечников после рождения девочки отмечается усугубление вирилизации.
Вирильный синдром надпочечникового происхождения, который развивается уже после рождения или в подростковом возрасте, характеризуется наряду с вирильными чертами преждевременным половым созреванием. Развитие синдрома при этом чаще связывают с наличием новообразования в надпочечниках. Большое количество мужских половых гормонов, выделяемых опухолью, приводит к появлению акне, огрубению голоса, атрофии матки и яичников. Тело ребенка приобретает диспропорциональный вид из-за вытянутой верхней части туловища и коротких толстых ног. Причиной этому является усиленный рост костей, приводящий к раннему закрытию зон роста, в результате чего дети рано останавливаются в развитии и остаются низкорослыми. Наружные половые органы у них без патологических изменений.
В раннем периоде полового созревания вирильный синдром надпочечникового генеза может развиваться в двух вариантах:
— «жирный тип», или ожирение по типу болезни Иценко — Кушинга, которое развивается при кортикостероме надпочечников;
— «мышечный тип», характеризующийся чрезмерным развитием мышечной системы, характерный для андростеромы надпочечников.
Адрогенитальный синдром, развившийся в организме половозрелой женщины, характеризуется вирилизацией различной выраженности и может быть обусловлен как гиперпластическими, так и опухолевыми процессами в надпочечниках. При обследовании женщин выявляется избыточное оволосение по мужскому типу, нарушение менструального цикла (олигоменорея, аменорея), бесплодие, уменьшение грудных желез, атрофия матки и яичников, усиление пигментации наружных половых органов, огрубение кожи. На фоне чрезмерно развитой мускулатуры отмечается значительное уменьшение подкожного жирового слоя. На лице и теле появляются акне, увеличивается клитор, снижается половое влечение. Постоянным, нередко единственным и одним из первых признаков вирильного синдрома считают гирсутизм.
Вирильный синдром, развивающийся на фоне кортикостеромы, проявляется, как правило, гирсутизмом, повышением артериального давления, остеопорозом, «кушингоидным» ожирением, появлением стрий и акне, развитием стероидного диабета. Вирилизм, связанный с развитием андростеромы, обычно выражен более ярко, наряду с вирилизацией у пациенток отмечаются головные боли, общая слабость, снижение артериального давления и другие признаки, указывающие на ослабление глюкокортикоидной и усиление андрогенной функции коры надпочечников.
Терапия ониходистрофий
Лечение ониходистрофий вызывает массу сложностей по ряду причин. Во-первых, не всегда удается найти причину заболевания, во-вторых, ногтевые пластины отрастают медленно и лечение, как правило, очень длительное, что существенно снижает приверженность лечению и выполнение рекомендаций пациентом. Многие пациенты бросают лечение на ранних этапах, не дождавшись эффекта. Очень важно осознать и принять неизбежность длительного лечения, поскольку ногти на руках отрастают полностью в среднем за 6 мес., на ногах — за 9. Лечение ногтевых пластин, как и кожи, проводится по стандартной схеме:
- общий режим;
- диета;
- общая терапия;
- местное лечение;
- физиотерапия;
- санаторно-курортное лечение.
В общем режиме рекомендовано ограничить контакт с моющими средствами, щелочами, кислотами, лаками и средствами для снятия лака. При частом контакте с водой и детергентами обязательно использование резиновых перчаток с хлопчатобумажной основой. В ходе консультации врач дает разъяснительные рекомендации по правильной обработке ногтевых пластин и кутикулы. В диете приветствуются свежие овощи и фрукты, белковые продукты растительного и животного происхождения, отварное мясо, рыба, орехи. Полезен прием продуктов, содержащих желатин, — желе, заливная рыба и т. д.
Общая терапия играет важнейшую роль в лечении патологии ногтей, поскольку все биологические процессы, питание и размножение онихобластов проходят под ногтевой пластиной в матриксе и ногтевом ложе. Основная задача терапии — воздействовать именно на эти зоны, на патологические процессы, которые в них происходят. Наружные препараты очень плохо проникают сквозь ногтевую пластину и не достигают, как правило, ростковой зоны. При общей терапии ониходистрофий используются препараты разных фармакологических групп. В зависимости от причин это могут быть сосудистые/антигистаминные препараты. При тяжелых видах дистрофий могут назначаться препараты хинолинового ряда, системные кортикостероиды, ароматические ретиноиды и даже цитостатики.
- Лечение лазером красных полос на ногтях …
- Продольные полоски на ногтях ~ Школа …
- Наличие пигментной линии под ногтевым …
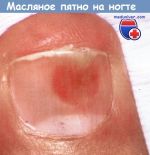
- Причины масляных пятен на ногтях
- Наличие пигментной линии под ногтевым …
- Кожа под ногтем отслоилась кровоточит
Но базовой терапией всех ониходистрофий являются так называемые «ускорители роста ногтевых пластин» — комбинированные витаминно-минеральные комплексы, которые заставляют онихобласты делиться с большей интенсивностью. Комплекс витаминов группы B улучшает кровоснабжение в ногтевом ложе, тем самым улучшается трофика онихобластов. Биотин — биологический источник серы в организме, участвует в синтезе коллагена и вместе с L-цистином укрепляет ногтевую пластину. Минеральный комплекс, содержащий железо, селен, магний и другие элементы, улучшает косметический вид ногтевых пластин. О мега-3 полиненасыщенные жирные кислоты увлажняют кожу изнутри и обеспечивают оптимальный уровень увлажнения и защиты. Ликопен и лютеин, обладая антиоксидантными свойствами, препятствуют преждевременному фотостарению.
В наружной терапии ониходистрофий используются питательные мази и масла. Мази, как правило, наносятся на кожу заднего кожного валика, возможно нанесение под окклюзию. Масла втираются в ногтевую пластину. Следует помнить, что измененный вследствие дистрофического процесса ноготь является хорошей средой для развития бактериальной или грибковой флоры. Поэтому часто в комплексе наружной терапии используются антибактериальные и противогрибковые растворы. При воспалительных процессах, тяжело протекающих видах ониходистрофий (псориаз ногтей, онихорексис) наружно назначаются кортикостероидные мази. Широко в терапии ониходистрофии применяется и физиотерапия: УФО, ПУВА-терапия, электрофорез, иглорефлексотерапия.
Важно отметить, что трофические нарушения ногтевого аппарата требуют более углубленного исследования с применением новых методов — дерматоскопии, конфокальной микроскопии, ангиографии и других. Это будет способствовать более точной диагностике, позволит на более ранних стадиях идентифицировать причину трофического нарушения. Лечение ониходистрофии очень разнится в зависимости от вида и причины, ее вызвавшей. В некоторых случаях можно ограничиться назначением только витаминно-минеральных комплексов, в других же приходится использовать препараты, у которых имеется масса побочных действий. Очень важно выявлять на ранних стадиях те виды дистрофий, которые сочетаются с патологией внутренних органов и проводить лечение в тандеме со смежными специалистами.
В нашей клинике накоплен огромный опыт лечения данной группы патологии. Обращайтесь, мы будем рады помочь Вам. Записаться в клинику на прием к врачу очно или онлайн можно по телефону +7 (495) 120-67-80