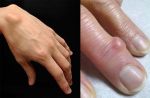
Вальгусная деформация первого пальца стопы, в народе известная как «косточка» или «шишка» на стопе, — достаточно распространённое заболевание ног, при котором косточка первого пальца искривляется под углом по направлению к мизинцу и начинает характерно выпирать. Чем сильнее угол, тем сильнее первый палец давит на следующий, что приводит к деформации остальных пальцев.
Причины появления халязиона
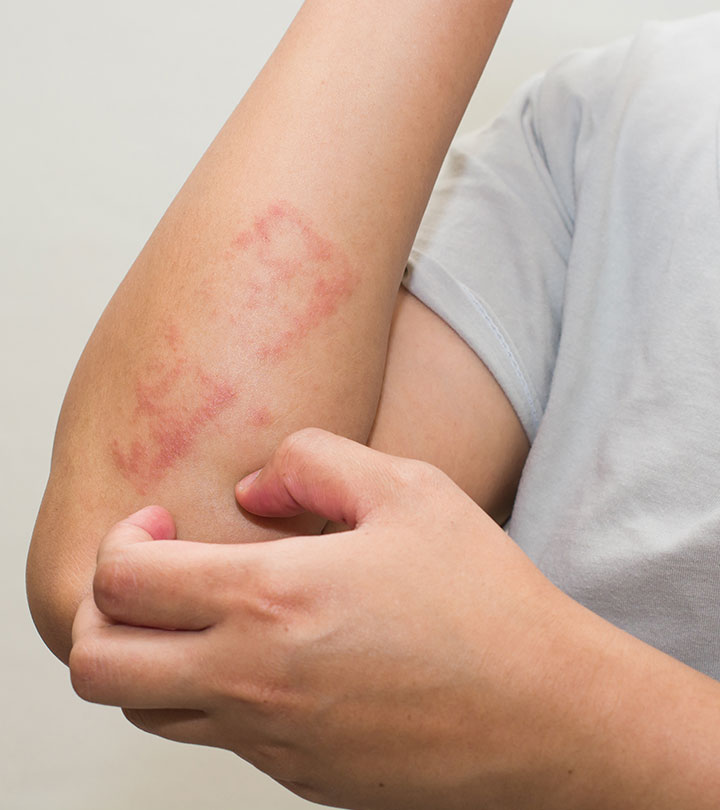
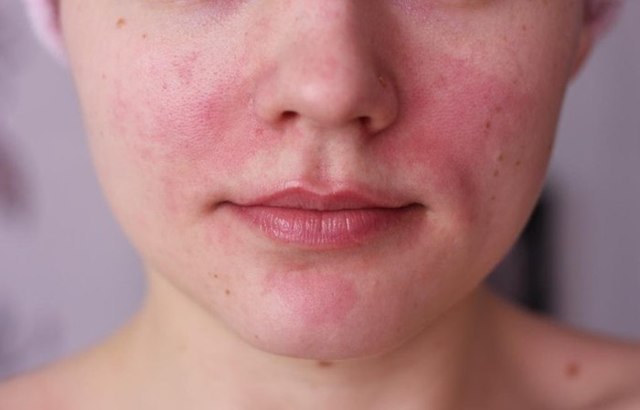
Причин возникновения образования очень много. Иногда сложно выделить какую-то конкретную причину болезни. К факторам риска относят розацею (патологию, при которой наблюдается покраснение кожи лица), блефарит (воспаления краев век).Эндокринные заболевания (сахарный диабет) могут провоцировать развитие гнойного воспаления, снижение местного иммунитета, иммунодефицитные тонального крема высокой плотности, частое использование туши и теней для глаз, дефицит витамина А и Е, несоблюдение гигиены век и индивидуальные особенности состава секрета мейбомиевых желез (например, слишком густой секрет), все это может провоцировать развитие воспаления.
Для понимания стадий развития процесса разберем анатомию век.
Наши веки богаты железами, которыевыполняют различные функции. Параллельно друг другу в толще хрящевой пластинки расположились столбики мейбомиевых желез. Они продуцируют липидный секрет, который входит в состав слезы и прероговичной защитной пленки. С ним слеза более густая и лучше выполняет функции защиты и увлажнения глазной поверхности.
Для мейбомиевых желез характерен голокриновый тип секреции. Это означает, что при выделении липидов для слезы, клетки самой железы разрушаются.
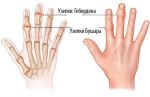
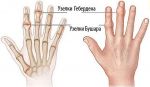
- Шишки на суставах пальцев рук: причины …
- Шишки на суставах пальцев рук: причины …
- Шишка на пальцах рук: способы лечения …
- Шишки на суставах пальцев рук: причины …
- Наросты на суставах пальцев рук (шишки …
Если выводной проток закупориваетсяэтими клетками, скоплением пыли или частицами косметики, эти самые липиды попадают в хрящевую ткань и вызывают хроническое вялотекущее гранулематозное воспаление — халязион. Сначала образуется киста, она постепенно увеличивается, затем образуется плотная капсула. Кожа над капсулой легко смещается, цвет кожных покровов не изменяется. Рядом с ресницами расположены сальные железы Цейса, секрет которых выделяется в полость волосяного фолликула. При хроническом воспалении железы Цейса развивается так называемый краевой халязион.
Обычно процесс не вызывает болезненных ощущений, но представляет собой косметический недостаток, а при достижении больших размеров за счет давления на глаз может вызвать снижение зрения.
Также халязион похож на другое глубокое воспаление века — ячмень (или гордеолум). Важным симптомом, отличающим это два процесса, является боль. При гордеолуме веко болезненно, кожа век изменена (наблюдается покраснение). При данном заболевании любое физическое воздействие на веко и попытки выдавить ячмень крайне опасны! Это может спровоцировать распространение воспаления на все веко и привести к необратимым последствиям. Поэтому очень важно не заниматься самолечением, а при первой возможности обратиться к врачу.
Лечение выпирающей косточки
- Консервативное включает в себя физиотерапию, подбор ортопедической обуви или стелек, приём лекарственных средств. Врач подбирает медикаментозные препараты, которые помогают снизить боль, прибегает к кинезиотейпированию, бандажу, подбирает обувь. Физиотерапия, наравне с массажем, способствует восстановлению кровоснабжения в стопе, что расслабляет мышцы, снимает отёчность и болевой синдром.
- Оперативное лечение выпирающей косточки — проведение операции на суставе, в ходе которой хирург убирает костные наросты, возвращает на место кость и выполняет пластику связок и сухожилий. В зависимости от стадии заболевания, в кость может устанавливаться металл, в совсем тяжёлых случаях приходится заменять сустав протезом. В 85% пациенты остаются полностью довольны проведённой операцией, но в 15% болезнь возвращается, потому что её причина не была устранена.
- Остеопатия лечит деформацию первого пальца стопы устранением первопричины искривления. Причина может заключаться в травме, в мышечных спазмах и в других проблемах, вынуждающих пациента неправильно наступать на ногу и неестественно выгибать стопу, что и приводит к появлению шишки. Сначала врач-остеопат доходит до причины болезни, а затем устраняет. Остеопатическое воздействие безболезненно и не инвазивно. Оно должно сочетаться с ортопедией и мануальной терапией.
Даже если хирургическое лечение уже было произведено, остеопатия всё равно поможет: в реабилитации, восстановлении мышечного тонуса, снятии спазмов и болезненных ощущений.
Вальгусная деформация — серьёзное заболевание, и чем раньше вы придёте с проблемой к врачу, тем эффективнее и проще будут лечение и реабилитация.
Особенности лечения
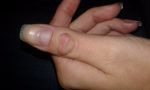
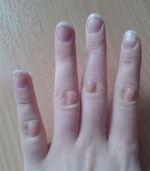
Если растет шишка (нарост) на суставе указательного пальца, то в первую очередь определяется причина, по которой формируется проявление, после чего назначается комплексное лечение.
Лечение препаратами:
- Средства нестероидного формата с противовоспалительным эффектом. В зависимости от патологии и уровня ее развития назначают Кетонал, Мовалис, Диклофенак, Ибупрофен. Данные препараты показаны в том случае, если у пациента наблюдается выраженный синдром болевого типа, при покраснении кожи и повышении температуры, а также в случае возникновения серьезной отечности.
- Хондропротекторы. Данные препараты позволяют остановить дегенеративные изменения в ткани хряща. Рекомендуется применять курс в течении трех-четырех месяцев. Среди огромного количества препаратов особой популярностью пользуются: Дона, Артра, Адванс, Терафлекс, Румалон.
- Если обнаружена бактериальная этимология заболевания, то формируется необходимость назначения антибиотиков – Сумамед, Амоксиклав, Эритромицин.
- Для того, чтобы улучшить процессы обменного характера, что в свою очередь станет основой формирования быстрого процесса восстановления, назначаются средства сосудистого типа – Трентал, Актовегин. В процессе использования таких препаратов формируется улучшенное кровообращение и восстановление обменных процессов. Данные препараты принимаются курсом в 10-15 процедур.
- Комплексы витаминов и минералов – Никомед, Кальцемин.
Отметим, что гормональные препараты при образовании шишек на руках применяются редко. Но все же их применение возможно если формируются серьезные поражения.
Средства внешнего применения
Рекомендуется также использование средств в виде кремов и мазей для внешнего воздействия. Хороший эффект дают такие средства: Долгит, Апизартрон, Диклофенак, Фастум-гель.

Данные средства позволяют снизить уровень болевых проявлений, а также улучшают питание тканей, снимают воспалительные процессы и отеки. Отлично помогает Бишофит, который рекомендуется использовать в виде ванночек или же компрессов.
Физиотерапия
Лечение таких уплотнений должно быть комплексным, и в комплекс воздействий входит также ряд физиотерапевтических процедур: электрофорез, аппликации парафина и грязи, магнитотерапия.
Пункция
Основной целью данной манипуляции считается введение лекарственных препаратов непосредственно в область поражения. Чаще всего используют Дипросан – средство противовоспалительного характера, а также Амицил и Неомицин – антибиотики. После проведения манипуляций накладывается специальная повязка с отрезом.
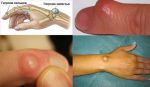
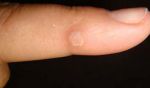
Как определить бородавка это или нет?
При появлении бородавки на руках очень часто нет возможности сразу определить вид образования.
Бородавка имеет следующие симптомы возникновения:
- Появляется увеличение рогового слоя кожи в месте образования на руках;
- В месте появления бородавки ощущается зуд и жжение;
- Кожа в месте появления бородавки на руках имеет шероховатость, отличается по цвету;
- После травмы в месте бородавки на руке может возникнуть новые образования.
- Шишка на пальцах рук: способы лечения …
- Шишки на суставах пальцев рук: причины …
- Шишка на пальцах рук: способы лечения …
- Шишки на суставах пальцев рук: причины …
- На большом пальце руки образовалась …
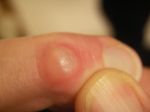
В отличие от других видов заболеваний кожной поверхности бородавки на руках имеют следующие особенности:
- При надавливании на образование не возникает болезненных ощущений;
- В случае повреждения кожи на бородавке появляется кровь;
- Чаще всего бородавка на руках имеет округлую форму и четкие границы;
- В отличие от других видов кожных заболеваний, на поверхности кожи в месте образования отсутствует индивидуальный кожный рисунок;
- На бородавке появляются черные точки.
На первых стадия образования определить вид заболевания может только специалист, который проведет соответствующую диагностику и назначит необходимое лечение.
Общие правила, которые нужно соблюдать при любом диагнозе
Да, какая бы болезнь ни нарисовалась на пороге, следуй им:
первое и самое главное, не откладывая, иди к врачу; постоянно давай себе легкую физическую нагрузку. Горький плач перед телевизором делу не поможет, лучше пойти погулять или прибраться в доме; выполняй упражнения
Делай их осторожно, медленно, без резких движений. Не стоит, когда болит или воспалилось; по возможности поменяй род деятельности, который привел тебя к болезни; помни, что вязание и игра на пианино способствуют эластичности и тренируют мышцы; о питании – отдельно, но оно должно быть сбалансированным
После того, как поставлен диагноз, приступай к лечению.

Наиболее эффективное – комплексное:
- лекарства и витамины;
- физиотерапевтические процедуры;
- лечебная физкультура;
- правильное питание;
- массаж;
- если нельзя обойтись без операции – вскрытие и чистка шишки.
Однако тебе придется запомнить, что совсем убрать шишку не получится, разве что хирургическим путем. Ты можешь сделать так, чтобы она тебя не беспокоила, не стала больше и к ней не присоединилась другая. Да и подвижность суставов можно вернуть.