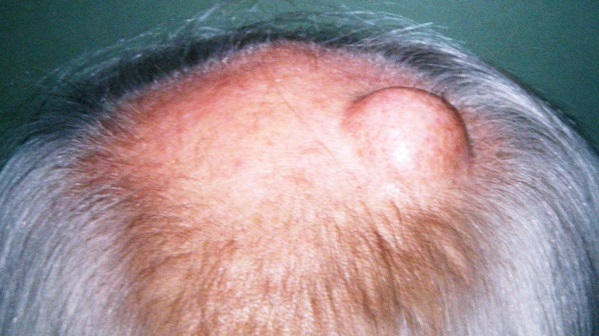
Саркомы мягких тканей являются злокачественными опухолями, развивающимися из жировой, мышечной, нервной тканей, кровеносных и лимфатических сосудов, тканей суставов. Они могут возникнуть в любой части тела. 50% из них выявляются на верхних и нижних конечностях, остальные — на туловище, в области головы и шеи, во внутренних органах и забрюшинном пространстве (задних отделах живота).
Специализация – лечение опухолей костей, мягких тканей и заболеваний кожи
Основные направления деятельности:
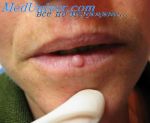
- Узловатый псевдосаркоматозный фасциит …
- Узловатый псевдосаркоматозный фасциит …
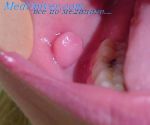
- Нейрофиброма. Неврилеммома.
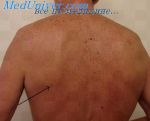
- опухолеподобные поражения мягких тканей …
- Повышение качества оказания специализированной медицинской помощи больным с саркомами костей, мягких тканей и опухолями кожи
- Разработка и внедрение инновационных подходов, усовершенствование существующих стандартов и персонализированное лечение сарком костей, мягких тканей и опухолей кожи
- Проведение экспертных советов, научных конференций для продвижения современных подходов к индивидуализации терапии сарком
- Создание Всероссийского регистра больных с саркомами.
- Подготовка и повышение квалификации специалистов, занимающихся лечением сарком.
Диагностика Остеобластокластомы:
Рентгенологическая картина остеобластокластом длинных трубчатых костей. Пораженный отрезок кости представляется асимметрично вздутым. Кортикальный слой неравномерно истончен, часто бывает волнистым, может разрушаться на большом протяжении. В месте перерыва кортикальный слой бывает разволокненным или заострен в виде «отточенного карандаша», что имитирует в ряде случаев «периостальный козырек» при остеогенной саркоме. Опухоль, разрушая кортикальный слой, может выходить за пределы кости в виде мягкотканной тени. Различают ячеисто-трабекулярную и литическую фазы остеобластокластомы. В первом случае определяются очаги деструкции костной ткани, как бы разделенные перегородками. Литическая фаза характеризуется наличием очага сплошной деструкции. Очаг деструкции располагается асимметрично по отношению к центральной оси кости, но увеличиваясь может занимать весь поперечник кости. Характерно четкое ограничение очага деструкции от неповрежденной кости. Костно-мозговой канал отделен от опухоли замыкательной пластинкой. Диагноз остеобластокластомы длинных трубчатых костей представляется подчас сложным. Наибольшие затруднения бывают в рентгенологической дифференциальной диагностике остеобластокластом с остеогенной саркомой, костной кистой и аиевризматической кистой. Важное значение в дифференциальной диагностике приобретают такие клинико-рентгенологические показатели, как возраст больного, анамнез заболевания, локализация очага поражения. Аневризматическая киста в длинных трубчатых костях, в отличие от остеобластокластомы, локализуется в диафизе или метафизе. При эксцентричном расположении аневризматической костной кисты определяется локальное вздутие кости, истончение кортикального слоя, иногда расположение костных перекладин перпендикулярно к длиннику кисты. Аневризматическая костная киста в отличие от остеобластокластомы, в этих случаях преимущественно вытянута по длиннику кости и может иметь известковые включения (А. Е. Рубашева, 1961). При центральной аневризматической кисте отмечается симметричное вздутие метафиза или диафиза, что не типично для остеобластокластомы. За остеобластокластому может быть ошибочно принята монооссальная форма фиброзной остеодисплазии длинной трубчатой кости. Однако фиброзная остеодисплазия проявляется, как правило, в первом или начале второго десятилетия жизни ребенка (М. В. Волков, Л. И. Самойлова, 1966; Furst, Schapiro, 1964). Деформация кости проявляется в виде искривления ее, укорочения, реже удлинения, но не выраженного вздутия, имеющего место при остеобластокластоме. При фиброзной остеодисплазии патологический процесс, как правило, локализуется в метафизах и диафизах трубчатых костей. Возможно утолщение кортикального слоя (компенсаторное), наличие зон склероза вокруг очагов деструкции, что не характерно для остеобластокластомы. Кроме того, при фиброзной остеодисплазии не наблюдается присущего для остеобластокластомы выраженного болевого симптома, быстрого прогрессировать процесса с наклонностью роста в сторону сустава, прорыва кортикального слоя с выходом опухоли в мягкие ткани. Из плоских костей чаще всего наблюдаются изменения тазовых костей и лопатки. Нижняя челюсть поражается, примерно в 10% случаев. Характерны также солитарность и изолированность поражения. Определяется вздутие кости, истончение, волнистость или разрушение кортикального слоя и четкое ограничение патологически измененного участка кости. При литической фазе превалирует разрушение кортикального слоя, при ячеисто-трабекулярной фазе — истончение и волнистость последнего. Наибольшие дифференциальные трудности возникают при локализации остеобластокластомы в нижней челюсти. В этих случаях остеобластокластома имеет большое сходство с адамантиномой, одонтомой, фибромой кости и истинной фолликулярной кистой.
Лечение гигантоклеточной опухоли кости в Израиле, Германии и других странах за рубежом
Основным методом лечения остеобластокластомы является хирургическое удаление опухоли. Объем оперативного вмешательства планируется лечащим врачом с учетом размеров и локализации новообразования.
В зарубежных клиниках все пациенты проходят предоперационную подготовку. Это необходимо для нормализации общего состояния и выявления возможных противопоказаний.
Оперативное вмешательство проводится под общим обезболиванием. За состоянием больного во время удаления новообразования постоянно наблюдают высококвалифицированные специалисты.
- Эластофиброма. Признаки и диагностика …
- Зернистоклеточная опухоль. Признаки и …
- опухолеподобные поражения мягких тканей …
- Дермальная миксома нервных оболочек и …
После резекции остеобластокластомы оперирующий хирург имплантирует, специально изготовленный для пациента, металлический диск. После оперативного вмешательства пациенту рекомендуется несколько дней соблюдать постельный режим. В заграничных клиниках все больные проходят индивидуальный курс реабилитации.
В случаях перехода гигантоклеточной опухоли в злокачественную форму пациенту проводится предоперационный и послеоперационный курс химиотерапии, который предупреждает развитие метастазов, уменьшает размеры и границы новообразования.
Большим преимуществом лечения гигантоклеточной опухоли костей за рубежом является высокий профессионализм специалистов, использование современных методов диагностики и терапии. Кроме того, после лечения пациент всегда может получить консультацию по поводу дальнейшей реабилитации и восстановления.
Что происходит после завершения лечения?
После окончания всей программы лечения больной должен находиться под регулярным врачебным наблюдением. Кроме того, по мере необходимости проводится обследование.
Для ускорения выздоровления и уменьшения симптомов побочных явлений противоопухолевого лечения необходимо по возможности изменить образ жизни.
Так, если Вы курили, то нужно оставить эту вредную привычку. Этот шаг улучшит Ваше общее состояние. Если Вы злоупотребляли алкоголем, что необходимо значительно сократить потребление спиртного.
Качественное и сбалансированное питание с включением достаточного количества овощей и фруктов поможет Вашему восстановлению. Особая диета может потребоваться больным, перенесшим облучение живота, нужные советы можно получить у диетолога.
При появлении у Вас новых или необъяснимых симптомов необходимо срочно обратиться к врачу.