Особенности течения заболевания, диагностика, терапия
Строение кожи
Кожа является самым большим по площади органом и представляет собой наружное покрытие тела многих животных, в том числе и человека. Это многофункциональный орган, участвующий во многих процессах, происходящих в организме. В строении кожи выделяют 3 основных слоя:
- Разноцветный лишай у человека: как …
- Лишай у человека: виды, методы борьбы с …
- Разноцветный лишай — Дерматология и …
- Лишай у человека: виды, методы борьбы с …
- Наружный слой – эпидермис;
- Средний слой – дерма;
- Внутренний слой – гиподерма или подкожно-жировая клетчатка.
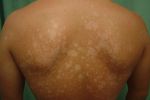
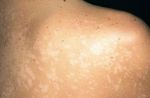
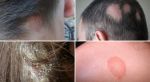
Эпидермис–наружная многослойная часть кожи, характеризующаяся разнообразием клеток и внеклеточных структур. В эпидермисе различают 5 слоёв: самый поверхностный – роговой слой, под которым находится блестящий слой, затем слой зернистых клеток, слой шиповатых клеток и, наконец, основа эпидермиса и его самый глубокий слой – базальный, находящийся на базальной мембране, представляющей собой границу между эпидермисом и дермой и обеспечивающей их прочную связь. По мере роста и старения клеток кожи, клетки из самого глубокого слоя эпидермиса переходят на более поверхностные слои, пока не достигают самого последнего – рогового слоя, с которого они отторгаются под действием самых различных факторов (купание, ношение одежды, тесные контакты кожи с окружающими предметами и т.д.). Полный цикл смены эпидермиса составляет 56 – 65 дней. Роговой слой наиболее мощный, он содержит множество уплощённых пластинок (которые раньше были клетками кожи), расположенных подобно черепице и плотно прилегающих друг к подошвах и ладонях слой эпидермиса гораздо плотнее, содержит большее количество рядов клеток, тесно связанных между собой. Помимо клеток кожи (кератиноциты), в эпидермисе можно встретить меланоциты (клетки, содержащие пигмент и обеспечивающие специфический оттенок кожи), клетки Лангерганса (клетки, участвующие в иммунных процессах) и тельца Меркеля (структуры, принимающие участие в формировании чувства осязания). Дерма – средний слой кожи, также называемый «собственно кожей» (cutispropria). Этот слой состоит из различных клеток, волокон и межуточного вещества. Толщина дермы варьирует в пределах 0,5 – 4,7 мм в зависимости от локализации, генетических особенностей, пола, возраста и других факторов. Здесь также выделяют два различных по строению слоя: сосочковый и сетчатый. Сосочковый слой тонкий и нежный, располагается под эпидермисом и представляет собой пучки коллагеновых и эластических волокон, выступающих в эпидермальную зону в виде сосочков. Также здесь содержатся различные клетки кожи (фибробласты, фиброциты, тучные клетки и др.), множество мелких кровеносных и лимфатических сосудов и нервных окончаний. Сетчатый слой более грубый, плотный. Он составляет основную часть дермы и образован компактно расположенными пучками коллагеновых волокон. Гиподерма или подкожно-жировая клетчатка представляет собой самый глубокий слой кожи, состоящий преимущественно из скоплений жировых клеток, расположенных между соединительнотканными волокнами. Здесь располагается большое количество кровеносных сосудов, нервных стволов, а также потовые железы, волосяные фолликулы и тесно прилегающие к фолликулам сальные железы. Подкожно-жировая клетчатка контактирует с мышечными фасциями, под которыми расположены непосредственно мышцы. В строение кожи также входят её придатки, представленные волосяными фолликулами, ногтями, потовыми и сальными железами. Волосы и ногти участвуют в процессах ороговевания и отмирания клеток кожи, потовые железы являются важным звеном терморегуляции, а сальные железы играют защитную роль, смазывая волосы и кожу и предохраняя её от воздействия различных вредных факторов окружающей среды. При отрубевидном лишае поражается самый поверхностный слой эпидермиса – роговой, а также сальные железы. В устьях сальных желез грибок размножается, образуя колонии. Затем, вместе с секретом, он попадает в роговой слой, где располагается в виде гроздьев между поражёнными чешуйками кожи. Излюбленными местами локализации данного грибка являются волосистая часть головы, складки и верхние отделы туловища.
Формы заболевания, его начало
Различают следующие формы болезни:
- глазная;
- ушная;
- ганглиокожная;
- некротическая;
- абортивная;
- геморрагическая;
- менингоэнцефалитическая;
- буллезная.
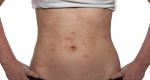
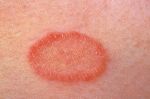
Заболевание начинается с общего недомогания и неврологических болей. Помимо этого, больной жалуется на нарушения со стороны ЖКТ (диспепсические расстройства), головную боль, озноб, боль и жжение на тех участках тела, где в последующем появятся высыпания. Для начала заболевания характерны субфебрильная температура и болезненные ощущения в области лимфоузлов. Продолжительность начальной стадии – от 24 часов до 4 суток. На вопрос о том, заразен ли опоясывающий лишай, ответ положительным.
Профилактика
По завершению курса пациенту обычно рекомендуется ванна с применением жесткой щетки. Это обеспечит хорошее отшелушивание и поможет восстановить чистоту кожи.
К сведению! Врачом может назначаться профилактическая обработка кожи с целью предупреждения рецидивов болезни.
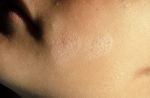
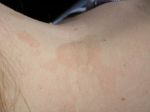
Разноцветным лишаем можно заразиться во время летнего отдыха. Иногда этот вид дерматологического заболевания даже называют «пляжный», поэтому в местах отдыха следует уделять особое внимание гигиене.
Профилактические меры:
- на пляже использовать только свою подстилку и полотенца;
- ложиться на подстилку следует только после того, как кожа высохла;
- выполнять все правила личной гигиены;
- не надевать чужие вещи и обувь;
- после купания в водоемах обязательно нужно принимать душ;
- регулярно стирать вещи и полотенца;
- не допускать обгорания, применять солнцезащитные средства.
Следует проявлять особую аккуратность в общественных местах, где есть контакт с водой, и присутствует повышенная влажность:
- Дикие пляжи.
- Сауны.
- Бани.
- Бассейны.
- Раздевалки и т.д.
Разноцветный лишай хорошо поддается лечению в том случае, когда курс терапии назначен врачом-дерматологом. Самолечение может привести к усугублению ситуации и запустить болезнь. В этом случае лечение растянется на месяцы, и заболевание может впоследствии возвращаться рецидивами.
Информационный донор
На правах рекламы. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА!
Что делать, если на УЗИ обнаружены узлы щитовидной железы?
1. Не паниковать. Хорошо, что вы вообще о них узнали. Большинство узлов не опасны. По статистике, у каждой 2 женщины они есть.
2. Если размер узла превышает 1 см, то нужно сделать пункционную биопсию. Только после лабораторного исследования образца ткани врач сможет определить, состоит ли узел из доброкачественных клеток, или существует онкологический риск. Доброкачественный узел не перерождается в рак.
3. Сдать анализ на гормоны щитовидной железы, чтобы понять, не нарушена ли ее функция. При гиперфункции (гипертериозе) и наличии узлов нужно точно определить источник избытка гормонов, потребуется сцинтиграфия с технецием.
- Лишай у человека: виды, методы борьбы с …
- Лишай у человека — как определить вид …
- Лишай у человека: виды, методы борьбы с …
- Лишай у человека: фото, симптомы и …
Хорошо, а что дальше делать с узлами?
Опасные — удаляем Доброкачественные — наблюдаем у врача