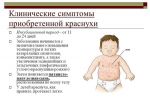
Борется с симптомами,
вызванными
различными аллергенами
Лабораторная диагностика Краснухи
В связи с отсутствием патогномоничных клинических признаков краснухи дифференциальный диагноз этого заболевания базируется на современных методах лабораторного исследования. Проблема быстрой и точной диагностики приобретает особую важность в двух случаях. Во-первых, при экзентематозных инфекциях у беременных женщин или при угрозе их заболевания после контакта с больными краснухой. Одной из важных задач при этом становится выявление инаппарантной краснухи, тератогенная опасность которой для плода не уступает манифестным формам заболевания. Во-вторых, в случаях этиологической верификации диагноза внутриутробного заражения у новорожденных.Многообразие и сходство клинических проявлений таких врожденных инфекций как краснуха, токсоплазмоз, цитомегаловирус, вирус Эпштейна-Барр и вызванной вирусом простого герпеса обуславливают ситуацию, когда основным элементом диагностики становятся лабораторные методы исследования. Наиболее широко в лабораторной диагностике краснухи применяют серологические методы иследования. Для диагностики краснухи, приобретенной в результате контатов с больными лицами, широко используются методы исследований, направленные на выявление сероконверсии, нарастания титров специфических антител, обнаружение ранних иммуноглобулинов М и низкоавидных IgG к этому вирусу. Перенесенную краснуху, а также постинфекционный и поствакцинальный иммунитет подтверждают обнаружением диагностического уровня специфических антител класса IgG. В лабораторной практике для этих целей ранее широко использовали такие методы как реакция торможения агглютинации (РТГА), реакция нейтрализации (РН), реакция связывания комплемента (РСК), иммунофлюоресцентный метод (ИФ), реакция радиального гемолиза в геле (РРГ), реакция пассивной гемагглютинации (РПГА), латексагглютинации (ЛА), радиоиммунологический анализ (РИА). В последнее время наибольшее распространение получил метод иммуноферментного анализа (ИФА) как наиболее точный, чувствительный, ранний и хорошо стандартизированный в связи с выпуском большого количества коммерческих стандартизированных диагностических тест-наборов.
- Лечение краснухи у детей | glavrach.com …
- Краснуха у детей: стадии развития …
- Краснуха у детей: стадии развития …
- Краснуха у детей: симптомы, лечение …
Иммунологическим маркером первичной манифестной или клинически бессимптомной краснушной инфекции являются специфические антитела IgM к вирусу краснухи. Они появляются в первые дни заболевания, достигают максиммального уровня на 2-3 неделе и обычно полностью исчезают через 1-2 месяца. Антитела IgG появляются на 2-4 дня позже вирусспецифических IgM, нарастают до максимального уровня через месяц от начала заболевания и персистируют в крови в течение всей жизни. С использованием ИФА разработан метод дифференциации IgG с разной авидностью, основанный на способности комплекса вирусного антигена и специфических антител IgG с низкой авидностью разрушаться под действием реагентов, денатурирующих белок –мочевины или диэтиламина. Комплексы антигена с высокоавидными антителами обладают выраженной устойчивостью к воздействию этих реагентов. У лиц, перенесших краснуху в отдаленном прошлом, или реинфицированных низкоавидные IgG отсутствуют. Применение этого метода позволяет с высокой степенью вероятности диагностировать свежее инфицирование, что особенно важно для беременных, которые не помнят свой анамнез детских болезней и впервые проходят обследование на краснуху в связи с контактом с краснушным больным.
Причины развития сенной лихорадки
«Сезонный аллергический риноконъюнктивит — частая проблема, с которой сталкиваются и дети, и взрослые, — комментирует врач-аллерголог, иммунолог, заместитель главного врача детской клиники Медси на Пироговской Наталья Ботвинникова. — Главная причина — наследственность. Если у ребенка есть родственники в первом, втором поколениях, которые страдают от аллергических состояний, велика вероятность проявления сенной лихорадки и у него».
Увеличивают риск поллиноза и другие факторы.
- Запущенные аллергические процессы на коже. При хроническом атопическом дерматите иммунная система работает неправильно и становится восприимчивой к другим аллергенам, например пыльце растений.
- Неблагоприятные условия, в которых работает человек. Подвержены развитию сенной лихорадки люди, которые трудятся на химических производствах.
- Плохая экология в месте проживания. По статистике, аллергией на пыльцу в пять раз чаще страдают жители крупных городов, тогда как в городах приморских или небольших населенных пунктах эта болезнь встречается реже. Загазованный воздух, насыщенный опасными химическими веществами, нарушает работу дыхательной системы. Бронхи и легкие становятся проницаемыми для пыльцы, которая проникает в ткани и вызывает в них воспалительные процессы.
К сожалению, часто родители не видят опасности в аллергическом рините или высыпаниях на коже ребенка.
«Нередко к нам обращаются родители с детьми, когда болезнь запущена, — отмечает врач-аллерголог Наталья Ботвинникова. — И тогда справляться с последствиями значительно сложнее».
 / 
В каких случаях можно справиться без антибиотиков
Часто врачи ошибочно назначают антибиотики при инфекциях, вызванных вирусами, или прописывают препарат широкого спектра действия, когда необходимо использовать средства, направленные на борьбу лишь с определенными бактериями.
Раньше противомикробные препараты использовали для лечения инфекций грудной области, воспалений уха у детей и боли в горле. С развитием науки и медицины стало понятно, что при лечении этих состояний можно обойтись и без антибиотиков.
Типы заболеваний, которые не рекомендуется лечить антибиотиками без показания врача:
- Простуда/насморк;
- Бронхит/простуда в груди у здоровых детей и взрослых;
- Грипп;
- Боль в горле (за исключением стрептококковой инфекции);
- Жидкость в среднем ухе (средний отит с «эффузией»).

Профилактика краснухи
Важными профилактическими мероприятиями при краснухе являются выявление заболевших и их изоляция, учет контактировавших. Больной краснухой изолируется до того момента, пока не исчезнет сыпь, то есть до 4 дня заболевания, в случае врожденной формы заболевания – до 1 года.
Лица, которые контактировали с заболевшим, не разобщаются, но карантин устанавливается на 21 день.
Важным является определение специфических антител, если беременная женщина контактировала с краснухой. Если у них обнаруживаются антитела, то это свидетельствует о том, что данная болезнь была в прошлом, поэтому контакт полностью безопасен для будущего малыша. Обследование будущей мамы проводится 2 раза, интервал между исследованиями – 7-10 дней, потому что обнаруженные однократно антитела могут являться следствием атипичной формы краснухи. Если при повторном исследовании нет динамики, то это говорит об отсутствии краснушного возбудителя и никакие мероприятия в дальнейшем не проводятся.
Повлиять на восприимчивость к краснухе можно при помощи иммунопрофилактики. Прививка против данной инфекции проводится живой вакциной в 1 год, а также в последующем ревакцинация в 6 лет и девушки в 15 лет. Вакцинация осуществляется комплексной вакциной от краснухи, паротитной инфекции и кори (КПК) или моновакциной. Конечно, лучше прививаться комплексной вакциной, так как по сравнению с однокомпонентной она практически не вызывает никаких реакций.
Женщин, не болевших краснухой, желательно прививать от краснухи после родов. Будущих мам не вакцинируют из-за риска для плода. Если была проведена иммунизация, следует избегать зачатия на протяжении трех месяцев.
Приобретенная краснуха, как правило, имеет легкое течение, и справиться с ней не составляет труда. Опасность представляет врожденная форма заболевания, но при своевременной иммунизации риск инфицирования во время беременности можно уменьшить до минимума.
Сохранить
Лечение краснухи у детей
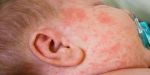
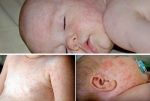
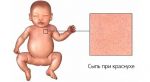
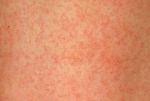
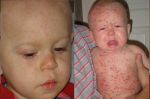
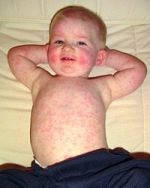
Первые факторы диагностики заболевания проявляются на базе анамнеза в определенном населенном пункте. При осмотре врач должен обнаружить высыпания. При их отсутствии диагностические процедуры осуществляются лабораторным методом, для этого берется на сдачу венозная кровь. На базе полученных материалов осуществляется серологическое исследование.
Лечебные мероприятия обычно проводятся в условиях амбулаторного порядка, родители специальный 21-дневный лист, пока малышом не перестанет выделяться вирус, и он сможет посещать ДОУ. Для старта лечебного процесса нужно подготовить проветриваемое помещение, а также осуществить полную изоляцию от других деток с назначением полноценного постельного режима. Для устранения заболевания, чтобы побороть сыпь на руках и сыпь на ногах, а также на других участках тела, назначается комплекс медикаментов.
- Краснуха у детей: стадии развития …
- Краснуха: симптомы, лечение и …
- Краснуха у детей: фото, симптомы и …
- Краснуха у детей и взрослых: симптомы …
- Аскорутин 500 мг трижды в день с целью проведения профилактики синдрома внутрисосудистого кровяного свертывания.
- Спазмолитические средства и противовоспалительные составы для устранения мышечных болей и снятия температуры (триалгин и другие).
- Антибиотики не применяются, поскольку не дают результата. Они могут использоваться только в случае осложнений при пневмонии, ангине.
- Эффективным является средство вобэнзим, оказывающее влияние на общее повышение иммунитета, применяется трижды в день по 1 шт. в течение двух недель.
- Если наблюдаются заметные высыпания на кожном покрове, эффективно использовать супрастин, кларитин, диазолин, тавегил. Дозирование должно соответствовать массе и возрастным показателям малыша.