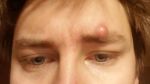
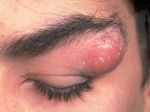
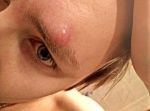
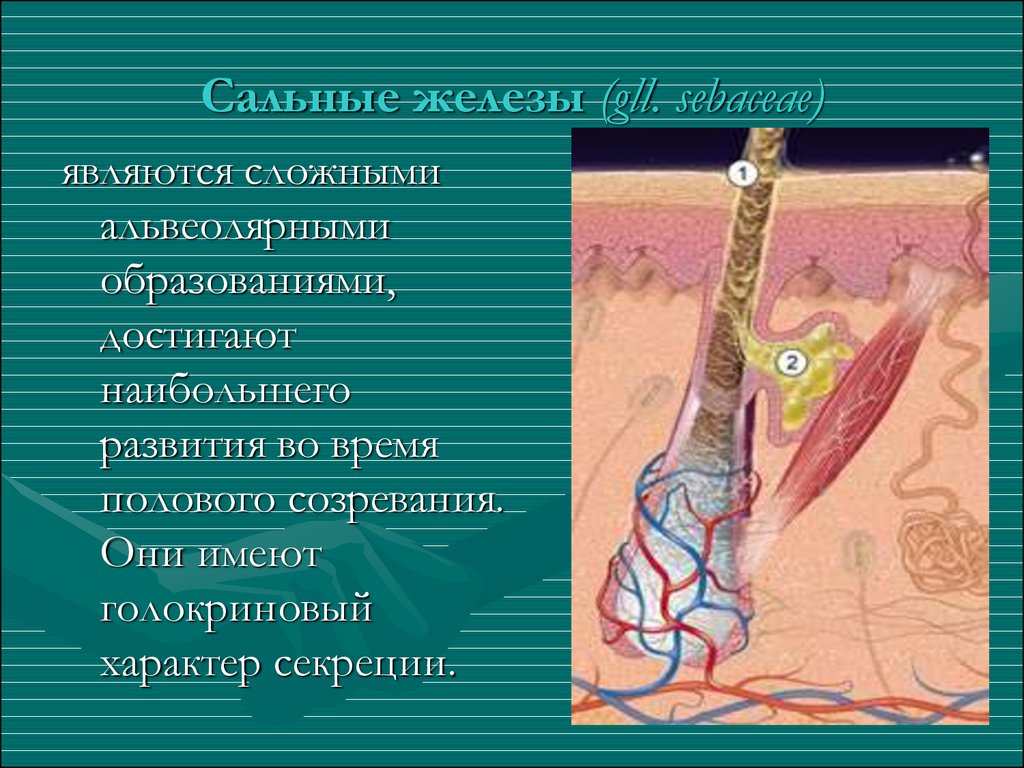
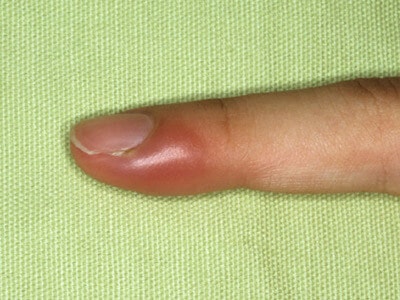
Гнойное воспаление волосяного фолликула, которое поражает окружающие ткани и сальную железу называется фурункулом (народное название — чирей). Он вызывается патогенными бактериями и имеет острое течение. Чаще этому заболеванию подвержены мужчины с жирной, пористой кожей.
Как развивается болезнь
Заболевание вызывается условно-патогенными микроорганизмами, которые уже есть на коже человека. При благоприятных условиях (чрезмерная влажность, снижение местного иммунитета) их количество начинает стремительно расти, что и становится причиной воспаления.
Фурункул в своем развитии последовательно проходит несколько стадий:
- Возникновение уплотнения (инфильтрата) в волосяной луковице.
Появляется припухлость и покраснение. При прикосновении может возникать дискомфорт. Через пару дней инфильтрат увеличивается в размере до 3 см, становится плотным. Окружающие ткани отекают. Эта стадия длится 4–5 дней.
- Нагноение.
- Prougri.ru
- Фурункул под бровью — Энциклопедия знаний
- Фурункулез (фурункул)
- Фурункул на брови | Здоровье и здоровый …
Следующий этап возникает, когда внутри очага воспаления образуется некротический стержень. Он формируется из из погибших иммунных клеток (лейкоцитов). Внешне в центре уплотнения появляется белая головка. Это пустула – полость, заполненная гнойным содержимым.
- Выход гноя наружу и заживление кожи.
Последняя стадия, которая завершается вскрытием чирея. Созревшая пустула прорывается. В норме наружу начинает выходить гной вместе с некротическим стержнем (гнойная внутренняя пробка желтоватого цвета). Обычно этот процесс длится не более 3-х дней. Признаком того, что все гнойное содержимое вышло является появление крови. На месте фурункула сначала формируется язва. Впоследствии она заживает и рубцуется. До момента появления светлого шрама проходит не менее 7–10 дней.
Для острой формы характерно появление многочисленных фурункулов, которые сменяют друг друга или возникают одновременно. Период обострения может длиться пару недель, а может 2–3 месяца. Это зависит от состояния иммунитета и вида лечения. При хроническом течении возникают единичные воспаления с определенной периодичностью. Иногда период затишья болезни может продолжаться до года.
Какими могут быть последствия ботулинотерапии?
Чаще всего к помощи ботулинотерапии прибегают для коррекции таких зон, как переносица, подбородок, лоб и зона вокруг глаз. Помимо разглаживания морщин, ботокс поднимает уголки рта, исправляет «гингивальную» улыбку (обнажение десен при улыбке), расслабляет жевательные мышцы и даже регулирует избыточную потливость.
Но прежде чем колоть ботокс, лучше морально подготовиться к возможным последствиям. Это могут быть:
- шишки после уколов;
- птоз верхнего века;
- отеки.
Остановимся подробнее на каждом пункте.
Шишки после уколов
Иногда после проведенной процедуры в местах прокола образуются небольшие шишки. При хорошем исходе они держатся 2–3 недели, после чего рассасываются сами.
Шишка после ботокса представляет собой фиброзное образование, состоящее из патологического коллагена и избыточной гиалуроновой кислоты. Часто появляется из-за ошибки косметолога: либо ботулотоксин введен слишком глубоко, либо слишком поверхностно, либо мимо мышцы.
Нарушение техники введения говорит о том, что специалист плохо знает анатомию лица. Поэтому лучше не экономить на себе и делать уколы ботокса в профессиональных клиниках у дипломированных врачей с большим опытом работы.
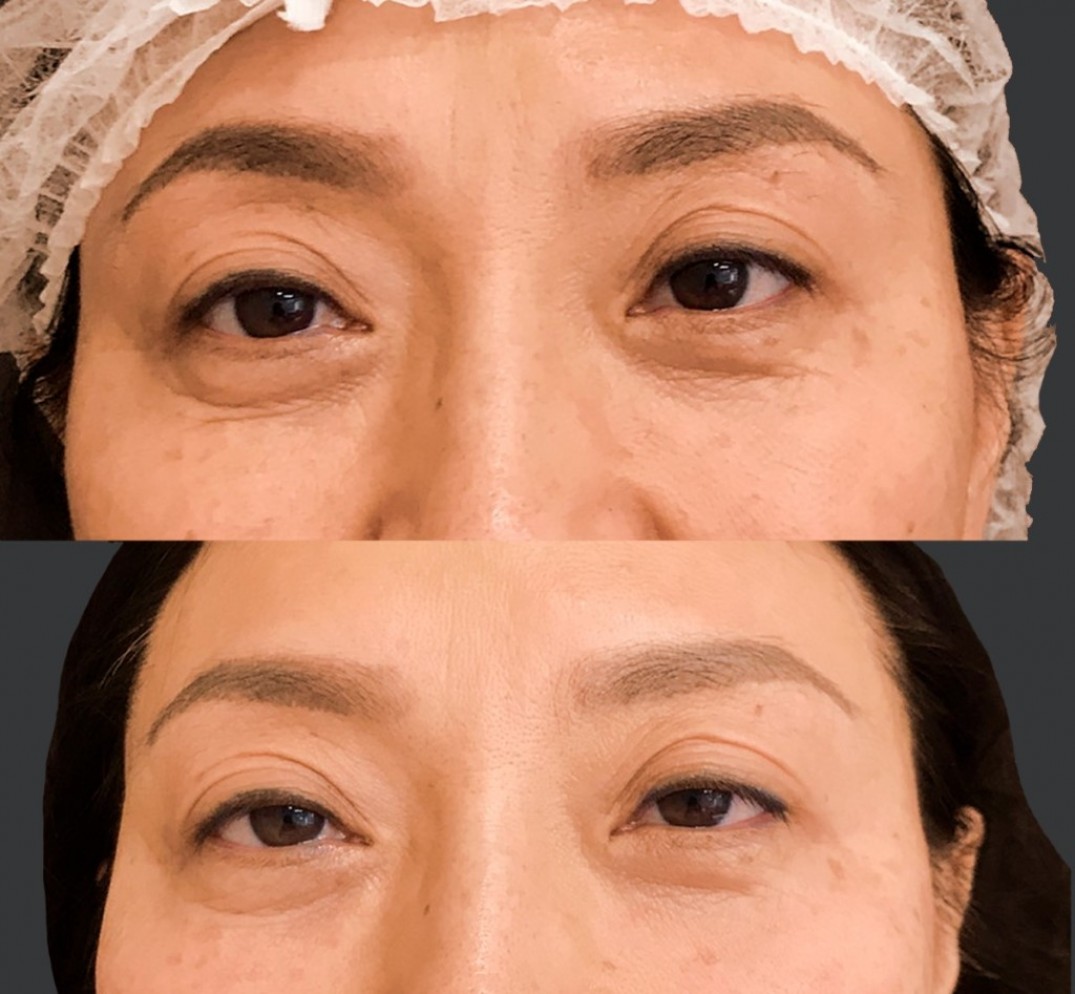
Птоз верхнего века
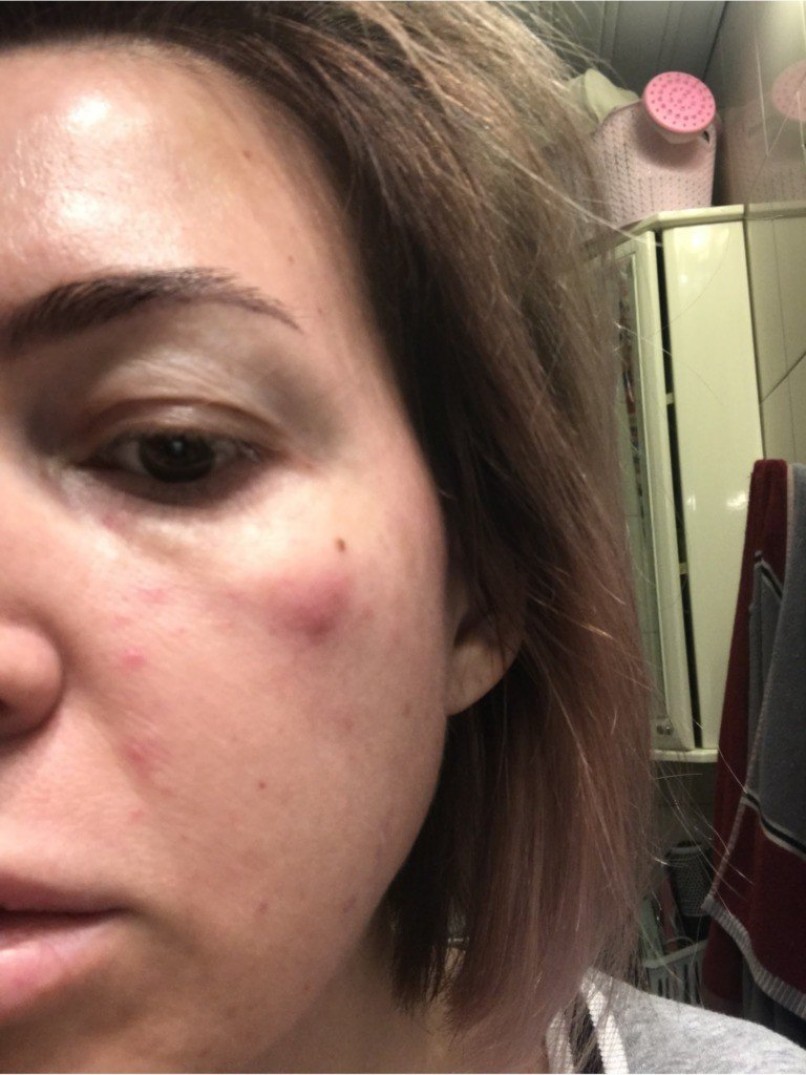
Птоз — патология в области глаз, проявляется в виде опущенного верхнего века. Обычно птоз односторонний, но встречаются пациенты и с поражением обоих век. По сути, птоз — это обездвиживание мышцы, поднимающей веко. Отсюда вытекает ряд неудобств от недуга:
- «сонное» выражение лица;
- полузакрытый глаз (от едва заметного «нависшего» века до почти полного закрытия);
- запрокинутая голова;
- необходимость дополнительных усилий для полного закрытия глаза.
Птоз возникает как из-за неправильного укола, ошибочно рассчитанной дозы ботокса, так и из-за пренебрежения пациента рекомендациями косметолога. Так, после укола нельзя тужиться, наклоняться, поднимать тяжелые предметы. Лучше всего на 4 часа остаться под наблюдением специалиста.
Осложнение проявляется не сразу, а лишь через неделю. Исправить последствия моментально не получится: птоз проходит за 1–3 месяца, пока весь ботокс не выйдет из организма. Именно по этой причине во избежание эффекта нависшего века нужно быть очень осторожным с введением ботулотоксина в лоб.
Отеки
Борьба с морщинами — частая цель введения ботокса. Она достигается за счет частичного обездвиживания мимических мышц, благодаря чему кожа разглаживается, а девушка выглядит моложе. Однако обездвиживание мышц затрагивает и другие важные физиологические процессы, например, провоцирует застой венозной крови и лимфатической жидкости, из-за чего и возникает отек.
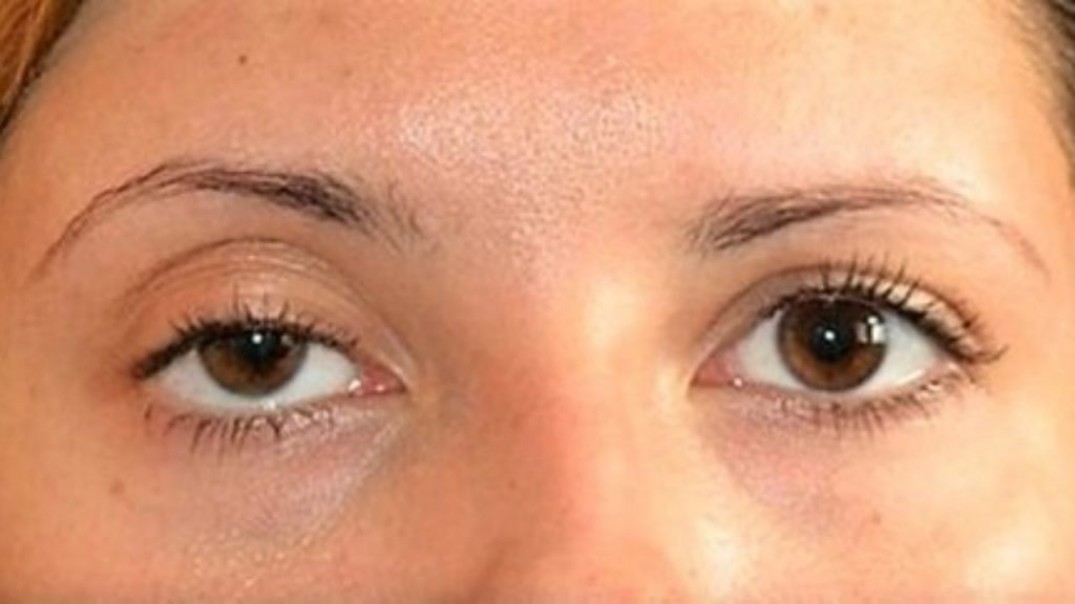
Сам по себе отек после укола естественен и быстро проходит. Но есть ряд причин, по которым отек может держаться долго и требует дополнительных манипуляций:
- неправильное распределение ботокса под кожей;
- слишком большая или малая дозировка вещества для инъекции;
- ошибка косметолога при выборе точки для укола;
- несертифицированный препарат;
- попадание грязи в ранку.
Отек может быть связан и с индивидуальными особенностями организма:
- склонность к отечности;
- аллергическая реакция;
- сниженный тонус мышц;
- заболевания печени, мочеполовой и сердечно-сосудистой системы;
- ослабленный иммунитет.
В качестве профилактики образования отека после процедуры рекомендуется:
- отказаться от алкоголя;
- не трогать проколотое место руками и содержать его в чистоте;
- не наклоняться;
- не перегревать зону инъекции;
- исключить из употребления острую и соленую пищу.
Естественные отеки от проколов сходят через 3–4 дня, а отеки после ботулотоксина проявятся лишь на 8–11 день и будут медленно уходить на протяжении нескольких месяцев.
Особенности лечения чиряка у детей
Почему у одного ребенка золотистый стафилококк провоцирует развитие фурункула на глазу, а у другого нет?
По мнению доктора Комаровского, причина в состоянии иммунитета. Если защитные силы организма ослаблены, вероятность появления чирья увеличивается в разы.
У детей образование гнойников часто связано с несоблюдением правил гигиены. Стоит прикоснуться грязными руками к лицу или потереть глаз, и риск заработать болячку возрастает.
Лечение должно назначаться врачом, иначе проблема может принять хронический характер, ребенок будет страдать от фурункулеза.
Часто развитию чирея у детей сопутствует ухудшение общего состояния:
- ребенка беспокоит головная боль;
- повышается температура;
- пропадает аппетит;
- наблюдаются вялость, апатия, слабость;
- плохое самочувствие провоцирует капризы.
Для лечения детей используются глазные капли, мази и при необходимости антибиотики:
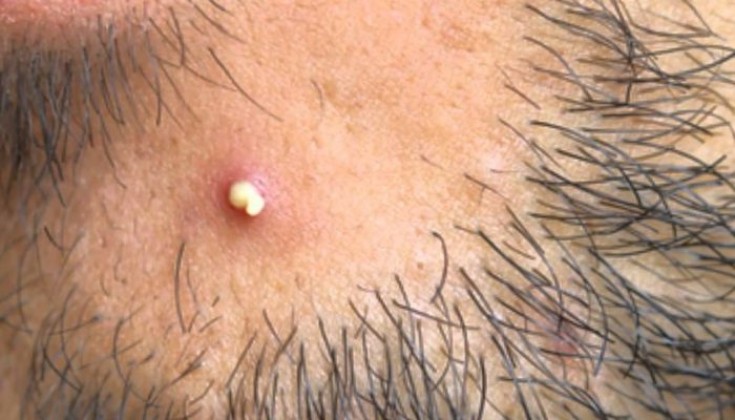
- Эритромицин;
- Оксациллин;
- Цефалексин;
- Ванкомицин;
- Метронидазол.
Важно точно соблюдать дозировку препаратов в соответствии с возрастом ребенка.
Доктор Комаровский советует использовать антибактериальные средства для приема внутрь в основном для лечения множественных или часто появляющихся фурункулов.
Единичные образования лучше лечить без применения антибиотиков.
Обязательно нужно проводить обработку области вокруг чирея антисептиками – салициловой кислотой, перекисью водорода.
Важно следить, чтобы ребенок мыл руки, не тер глаза, чаще менять полотенце и постельное белье. В холодную погоду стоит сократить прогулки, чтобы избежать переохлаждения.
Если фурункул на глазу у ребенка появляется довольно часто, нужно обследоваться, чтобы выявить хронические очаги инфекций, возможные глистные инвазии.
Родителям стоит заняться закаливанием ребенка и укреплением его иммунитета.
Гнойник может дислоцироваться:
- на глазу;
- в области века (верхнего и нижнего);
- на бровях;
- рядом со слезным каналом;
- рядом с глазом.
Нарывы могут быть внутреннего и внешнего характера. Об их возникновении сигнализирует симптоматика, состоящая из боли, гипертермии при ощупывании, в некоторых случаях конъюнктивит, общее недомогание.
Внутренним чирьем называется гнойник, соприкасающийся с глазным яблоком.
Возникает при воспалении мейбомиевой железы. Снаружи он может быть незаметен. Чтобы его осмотреть, выворачивают веко.
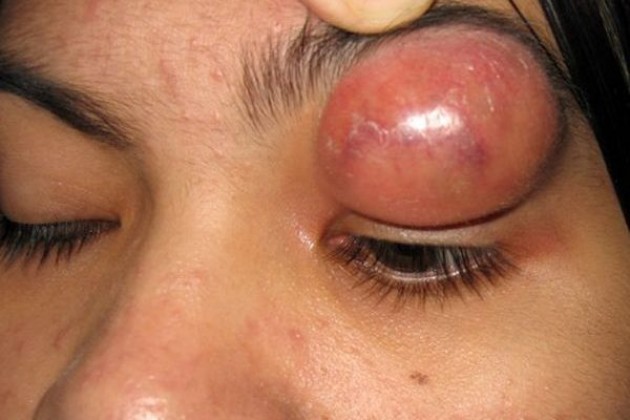
Внешними чирьями называют видимые фурункулы — гнойные образования снаружи век. Очаг воспаления напоминает покрасневший бугорок, может раздувать глаз. Внешние образования не дают болезненные ощущения как фурункулы, называемые внутренними. Их характеризует быстрое развитие.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Течение заболевания может быть различным. У одних пациентов наблюдаются частые рецидивы фурункулеза, у других – чирьи на глазу появляются редко. При частых рецидивах и при одновременном появлении ячменей на двух глазах, требуется тщательная диагностика организма. Нужно выявить хронические очаги воспаления.
Чирей на веке является фурункулом, сначала имеющим сходство с обыкновенным угрем. Причиной образования, дислоцирующегося на нижнем веке, врачи называют гнойное воспаление, поражающее ресничные фолликулы, железы века. Фурункул под глазом чреват проблемой падения остроты зрения.
Фурункул на брови является гнойным воспалением, поражающим волосяной мешочек. Чирей данной локализации при несвоевременном лечении опасен. Грозит инфицированием тканей вокруг орбиты, назальной полости.
Чирей, возникший рядом со слезным каналом в уголке глаза – распространенный вид патологии. Воспалением поражаются железы, называемые слезными. Они расположены у линии роста ресниц, воспаляется одна слезная железа. Образование проходит самостоятельно, серьезной терапии не требуется.
Общее лечение
Методы зависят от причин, вызвавших флюс. Единственное исключение – периостит, развивающийся на фоне периодонтита. В этом случае сразу после вскрытия абсцесса врач приступает к пародонтологическому лечению. Никаких лечебных манипуляций с зубом проводить не требуется. В остальных случаях болезни зуба нужно лечить:
- Пульпит. Сначала стоматолог высверливает кариозные полости и проводит депульпирование. После этого делают эндодонтическое лечение каналов.
- Периодонтит. Лечение зависит от того, было ли ранее проведено депульпирование и пломбирование каналов. Если периодонтит развился впервые, врач удалит пульпу, очистит и запломбирует каналы. Если пломбирование каналов уже было выполнено ранее, их нужно распломбировать и лечить заново. Так как очень важно, чтобы гной из флюса вышел полностью, при лечении осложненного пульпита и периодонтита не ставят временную пломбу.
- Зуб после реставрации. На первом этапе перед врачом стоит задача полностью снять воспаление. После этого поврежденные ткани верхушки корня удаляют. Если состояние корня позволяет, зуб повторно реставрируют с помощью культевой вкладки или штифта и искусственной коронки. Когда повреждение очень сильно, целесообразнее удалять зуб.