Мышцы – трицепсы в основном отвечает за выпрямление локтя и особенно активны во время деятельности связанной с толканием. Во время сокращения трицепсов, трение направлено на локтевую бурсу. Давление на сумку локтевого отростка может возникать также вследствие прямого удара. Когда это давление на бурсу оказывается чрезмерным из-за слишком частых движений или приложения силы, то возникают условия для воспаления сумки локтевого отростка.
Особенности кожи на пятках
Каждый день большинству людей приходится совершать сотни и тысячи шагов. Нагрузка от ходьбы в основном приходится на ноги, а особенно ходьба сказывается на стопах. Кожа на них становится более грубой, чтобы человек не испытывал невыносимую боль от ежедневного натирания обувью. Из-за постоянного воздействия на пятки на коже часто возникают трещины – особенно этой проблеме подвержены женщины.
- Мозоль на пятке болит. Натерла мозоль …
- Шишка на пятке сзади что это и как …
- Лечение мокрой мозоли на пятке — Просто …
- 11 легких способов вылечить мозоль от …
- Мозоли в виде шишки на пятке или ступне …
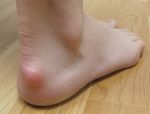
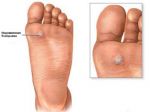
Лечение Болезни Хаглунда.
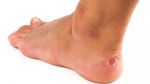
В этой области различают два вида бурсита: ахиллобурсит и бурсит подкожной пяточной сумки. Первые из них развивается между сухожилием и костью, второй — между сухожилием и кожей. Эти заболевания нелегко отличить от воспаления ахиллова сухожилия, и для постановки диагноза от врача часто требуются глубокие знания, опыт и чутье. Бурсит в этой части ноги лечат льдом, ультразвуком и ношением «правильной» обуви, т.к. обычная обувь давит на сухожилие и «толкает» его на кость или другие мягкие ткани.
Если проблема в самом костном выросте, а не в образовании сумки, лечение в основном то же самое — лед, ультразвук и удобная обувь. Другой вариант — вкладка в форме пончика. Она уменьшит давление на воспаленную область. Если же заболевание связано с укорочением ахиллова сухожилия, нарушающим биомеханику голени и стопы, требуются другие ортопедические средства.
В период обострения необходимы покой (иногда даже обеспечение полной неподвижности при помощи гипсовой лонгеты), физиопроцедуры, направленные на улучшение местного кровообращения, назначении анальгетиков (НПВП) при сильных болях, ношение ортопедической обуви с расширенным задником. В очень редких случаях — не более 2% — рекомендуется хирургическое вмешательство.
Процедура выполняется под местной анестезией в кабинете врача или хирургическом центре открытым или щадящим, малотравматичным методом. Выздоровление обычно наступает быстро и без осложнений.
При резкой деформации заднего отдела пяточной кости возможно оперативное удаление костно-хрящевых разрастаний.
Профилактика болезни заключается в ношении свободной обуви. Для уменьшения нагрузки на пяточную кость рекомендуется использование ортопедических стелек-супинаторов. Прогноз благоприятный.
Причины пяточной шпоры
Прямой причиной пяточной шпоры является плантарный фасциит. Эта фасциопатия же является мультифакторной патологией. Начало заболевания и его дальнейшее прогрессирование зависит от множества факторов. В том числе, к причинам пяточной шпоры относится:
- врожденное или приобретенное плоскостопие;
- застарелые травмы и заболевания суставов нижних конечностей и позвоночника, из-за которых нарушается нормальное распределение нагрузки по всей площади стопы;
- усиленные физические тренировки (как занятия с тяжелыми весами, так и занятия балетом, танцами);
- избыточный вес;
- возрастные изменения (гормонального фона, обмена веществ, а также качества кровоснабжения в нижних конечностях);
- патологии опорно-двигательного аппарата, внутренних органов и метаболизма (ревматизм, подагра, сахарный диабет и другие), а также аутоиммунные заболевания (ревматоидный артрит, псориаз);
- сосудистые заболевания (варикоз, атеросклероз сосудов нижних конечностей и другие);
- неправильная походка, неудобная обувь (слишком узкая или на высоком каблуке);
- профессиональная деятельность, связанная с длительным пребыванием на ногах (работа стоя, профессия курьера, учителя и другие);
- факторы, связанные с беременностью, в особенности, многоплодной или сложной;
- затяжная депрессия, стресс и другие психоэмоциональные причины пяточной шпоры;
- нарушения осанки;
- присутствие в организме очагов хронической инфекции, а также перенесенные инфекционные заболевания;
- длительный прием гормональных препаратов;
- наличие локальных воспалительных процессов в стопе и голени;
- наследственная предрасположенность;
- вредные привычки;
- малоподвижный образ жизни;
- индивидуальные конституциональные особенности;
- неблагоприятная экологическая обстановка
Темпы нарастания симптомов и роста шипа индивидуальны в каждом конкретном случае и зависят от причин пяточной шпоры. На начальных стадиях боли практически отсутствуют — с начала заболевания до появления выраженных симптомов может пройти до 3-4 лет. Болевой синдром при пяточной шпоре формируется под влиянием нескольких факторов:
- появление микротрещин на пяточной шпоре;
- сдавление кровеносных сосудов и нарушение трофики тканей;
- наличие воспаления в местах, где шпора травмирует ткани.
- Какие бывают мозоли и как от них …
- Что делать, если на ногах появились …
- У ребенка на пятке мозоль: причины …
- Сухая (твердая) мозоль
- 11 легких способов вылечить мозоль от …
В группу риска по заболеванию входят:
- женщины старше 40 лет и лица пенсионного возраста;
- профессиональные спортсмены и любители;
- лица с избыточным весом;
- пациенты с травмами и их осложнениями в анамнезе.
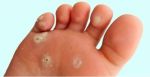
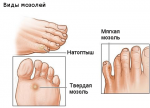
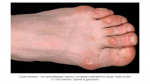
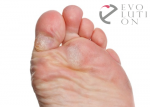
Разновидности мозолей на пятках
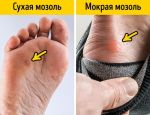
Мокрое образование
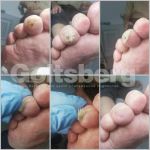
Мокрая — волдырь, наполненный прозрачным эксудатом. Но если повреждены более глубокие слои кожи и затронуты сосуды, водянистое содержимое окрашивается в розово-красный цвет. Мокрая мозоль на пятке появляется резко. Кожа вокруг места натирания краснеет и при дальнейшем трении там появляется водяной мозоль. Если не устранить причину натирания, то поверхность пузыря лопает, возникает сильная боль, а рана может инфицироваться. Часто такая форма мозоля появляется у ребенка на пятке. Это связано с неправильно подобранной обувью (тесная или жесткая), большими по размеру носочками или колготками (они скатываются и трут пятку).
Сухой нарост
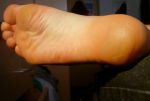
Если не устранить причины натирания, то в дальнейшем на месте водяной мозоли появится сухая. Она представляет собой уплотненный слой эпителия, который образуется в месте трения. Кожа на этом месте сухая, желтоватого цвета, шелушится. Такой вид мозоли не болезненный, но в запущенной стадии, когда появляются трещинки, при ходьбе будет больно наступать на пятку. Она поражает большой участок пятки и вызывается механическим воздействием. Ее появление еще зависит от строения стопы.
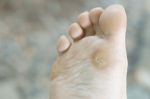
Стержневая форма
Мозоль со стержнем — разновидность сухой мозоли, которая в центре имеет отверстие в котором находится стержень. Она поражает не большой участок пятки и имеет круглую форму. Вначале она не болит, а только нарушает походку. Мозоль на пятке болит в том случае, когда корень прорастает достаточно глубоко и поражает нервы или вызывает появление трещин на мозоли. На такой стадии дома мозоль можно только залечить, а полностью вывести ее поможет врач.
Мозоли на пятках могут быть сухими, мокрыми и с наростами.
Стадии и симптомы
Пролежни могут быстро развиваться, но образование пролежней и язв проходит через четыре стадии (каждая из которых имеет свою симптоматику):
- Стадия 1
Покраснение неповрежденной кожи. Она слегка воспалена и может быть болезненной, зудящей и теплой на ощупь. Вы также можете заметить, что текстура кожи немного изменилась. На этой стадии пролежни на пятках напоминают солнечный ожог. Эту начальную стадию трудно обнаружить у людей с темной кожей.
- Стадия 2
На второй стадии появляются первые признаки повреждения кожи. Они выглядят как ссадины, пузырьки или небольшие ямки. Наружный слой кожи нарушен, красный и болезненный. Окружающая ткань может быть бледной, красной и опухшей. Верхние слои тканей, как наиболее поврежденные, начинают отмирать и шелушиться. Синяки на этой стадии указывают на подозрение на возможное более глубокое повреждение тканей, вовлечение жировой прослойки или мышечной ткани.
- У ребенка на пятке мозоль: причины …
- На ступне появилось уплотнение и больно …
- У ребенка мозоль на стопе: причины и …
- Сезон мозолей» объявляется закрытым …
- Мозоли на ногах: виды, причины …
- Стадия 3
Полная потеря ткани. Повреждение простирается до более глубоких слоев тканей на пятке. Присутствуют кратерные язвы, которые подвержены инфекции. Подкожный жир может быть виден, но кости, сухожилия или мышцы не подвергаются воздействию. Глубина язвы 3-ей стадии зависит от её анатомического положения. Чаще всего пролежни на пятках проходят до 3 стадии, пока их не заметят окружающие и не начнут лечить.
- Стадия 4
Потеря ткани, открытие кости и сухожилий. Язвы с краями черного цвета распространяются на пяточную кость и могут привести к развитию остеомиелита (гнойно-некротического процесса в кости). Открытая пяточная кость видна или непосредственно ощутима на дне трофической язвы. Такие язвы чрезвычайно трудно лечатся и может потребоваться много месяцев и действий для заживления. Поэтому более серьёзно следует относится к предотвращению развития язвы.
Лечение
В большинстве случаев локтевой бурсит может быть излечен самостоятельно с помощью уменьшения нагрузки на локоть. Но в некоторых случаях требуется медицинское вмешательство вплоть до хирургического.
Консервативное лечение локтевого бурсита включает:
- Покой и изменение деятельности. Пациентам с локтевым бурситом необходимо избегать деятельности связанной с давлением на локоть. Ношение налокотников также может помочь защитить локтевую сумку от давления или дополнительного раздражения.
- Холод. Прикладывание холодных компресс к опухшему локтю в течение 20 минут два или три раза в день может помочь облегчить симптомы и уменьшить отек.
- Компрессия. Использование эластичного бинта обернутого вокруг пораженного сустава может помочь снизить отек.
- Элевация. Подъем локтя на уровень сердца или выше уменьшает приток крови и тем самым уменьшает воспаление.
Медикаментозное лечение. Нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен (например Advil), напроксен (например, Aleve), и ингибиторы ЦОГ-2 (например, Celebrex) могут уменьшить отек и воспаление и облегчить боль, связанную с локтевым бурситом.
Аспирация. Аспирация опухшей бурсы с помощью иглы и шприца позволяет сразу же сбросить давление. Аспирация также проводится для тестирование жидкости на микробы. (Положительный тест будет означать, септический бурсит).
Инъекции кортикостероидов. Симптомы бурсита могут быть значительно уменьшены с помощью инъекции кортикостероидов. Кортикостероиды является мощными противовоспалительными препаратами, и введение их непосредственно в воспаленную бурсу, как правило, значительно уменьшают боль и отек. Тем не менее, инъекции кортикостероидов имеют потенциальные побочные эффекты, такие как инфекции и дегенерации кожи на локте. Таким образом, эти инъекции, как правило, назначаются при упорно текущих бурситах и не эффективности другого лечения.
Антибиотики. Септический бурсит локтевого отростка требует назначения антибиотиков. Выбор антибиотика зависит от того микроорганизма который является причиной инфекции (чаще всего золотистый стафилококк). У большинства людей с септическим бурситом лечение антибиотиками достаточно эффективно в некоторых случаях требуется госпитализация и внутривенное введение антибиотиков.
Когда стоит обратиться к врачу
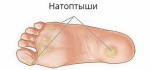
Детский организм чувствительный к факторам окружающей среды. Если не лечить патологический процесс, с возрастом можно приобрести много хронических заболеваний. Внимательные родители должны вовремя обращаться к врачу. Он поможет полностью вылечить натоптыш, выписать нужный рецепт. Ситуации, когда мозоли требуют консультации доктора:
- занимают большую площадь детской ножки;
- не проходят на протяжении недели;
- после консервативного лечения не наступает улучшения;
- присоединение патологической микрофлоры (появляются выделения, покраснения, зуд);
- наросты приносят постоянный дискомфорт ребенка, не дают возможности активно двигаться;
- частые появления натоптышей на пальцах, стопах могут свидетельствовать о деформации стоп, плоскостопии, проблемах с позвоночником, эндокринных нарушениях;
- стрежневая мозоль;
- натоптыш на труднодоступных местах (между пальцев).
- Чем быстро вылечить мозоль?
- Домашний уход за ногами народными …
- Натоптыши : симптомы, причины недуга …
- Как вылечить боль в стопе и пятке …
- Мозоли на стопах и пятках, причины и …
Пяточные мозоли – неприятная проблема, что мешает полноценной жизни. Избавиться от нее можно с помощью аптечных и домашних средств. При появлении жжения, покраснения, симптомов воспаления необходимо обратиться к врачу.