Нажимая на кнопку, Вы даете согласие на обработку персональных данных. Политика конфиденциальности
Десмоид-фиброма
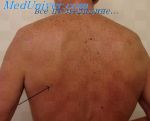
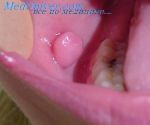
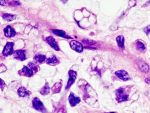
Десмоид- фиброма (Desmoid tumour) – доброкачественное мягкотканное образование, исходящее из фибробластов, имеет склонность к рецидивированию и инфильтративному росту, не метастазирует. Частота встречаемости десмоидной фибромы 0,3% среди опухолей мягких тканей, пиковый возраст – 21 год, женщины болеют в 2 раза чаще, чем мужчины. В зависимости от локализации, различают абдоминальный (в толще передней брюшной стенки) и экстрабдоминальный десмоид. Экстрабдоминальный десмоид наблюдается чаще в молодом возрасте и локализуется в зоне апоневрозов и фасций на конечностях, плечевом поясе, ягодицах. Отличается быстрым агрессивным инфильтративным ростом, может озлокачествляться. Самой характерной клинической чертой является очень плотная консистенция в сочетании с ограниченной смещаемостью узла, не вызывают болезненных симптомов. Однако, инвазия десмоид-фибромы в жизненно важные структуры тела, такие как сосуды и нервы, может вызывать тяжелые осложнения, вплоть до летального исхода.
Клинический случай
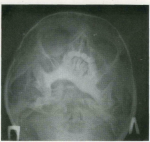
Пациент, 8 лет. Жалобы на слабоподвижное безболезненное новообразование левой ягодичной области, плотно-эластической консистенции, занимающее большую ее часть. По данным МРТ, в мягких тканях левой ягодичной области прослеживается объемное образование неоднородной структуры с достаточно четкими неровными контурами, без выраженной инфильтрации прилежащих мягких тканей. При этом прослеживается распространение в полость малого таза через запирательное отверстие. Образование интенсивно неоднородно накапливает контрастное вещество после внутривенного введения.
- Соединительнотканные невусы с …
- Десмоид. Соединительнотканные невусы.
- Дермальная миксома нервных оболочек и …
- Эластофиброма. Признаки и диагностика …
- Поверхностный липоматозный невус …
- Нейрофиброма. Неврилеммома.
Обсуждение
Как и в случае других мягкотканных образований, методом диагностического выбора является МРТ. На КТ десмоидные опухоли представляют собой образования с четкими контурами и однородным содержимым гиперденсивной плотности. Зачастую, при исследовании с контрастным препаратом, отмечается его накопление. МРТ хорошо демонстрирует распространенность опухолевого процесса при десмоидном фиброматозе. Образование имеет гипоинтенсивный МР-сигнал на Т1-, Т2-ВИ, при исследовании с контрастным препаратом может отмечаться как однородное, так и неоднородное накопление контрастного вещества, в некоторых случаях контрастное усиление отсутствует.
Общее описание
Врожденный неопухолевый невус (родимое пятно) — это гамартомоподобные (от греч. hamartia — «ошибка» — избыточно развитый нормальный компонент органа (например, сосуды в гемангиоме, меланоциты в меланоцитарном невусе) пороки развития кожи, которые обычно развиваются из элементов эпидермиса и собственно дермы (соединительной ткани, сосудистых элементов или меланоцитов). Обычно на небольшом участке появляется скопление клеток, так называемых невоцитов, имеющих повышенное содержание пигмента меланина. В свою очередь, невоциты представляют из себя патологически измененные меланоциты — клетки, в нормальных условиях синтезирующие меланин, придающий пигментацию коже.
У людей невусы представлены широким диапазоном форм, числа, морфологического типа, степени пигментации пятен, узелков, бляшек, размера (возможно практически полное поражение поверхности кожи при гигантских невусах). Фактором риска злокачественного перерождения являются крупные врожденные невусы более 20 сантиметров в диаметре или невусы, занимающие 2,5% поверхности тела.
Эпидермальные невусы выявляются уже при рождении ребенка, иногда возникают у детей и чрезвычайно редко — у взрослых.
Считается, что все пигментные невусы, включая те, которые появляются на протяжении жизни человека, являются эмбриональными пороками развития кожи и в подавляющем большинстве не носят злокачественного характера.
Как правило, невусы представляют из себя линейные бляшки большого размера или скопление мелких бугорков. Эпидермальные невусы обычно не беспокоят. Их злокачественное перерождение происходит крайне редко, исключая невусы сальных желез (в 5% случаев).
При невусе сальных желез выявляется значительное количество сальных и апокриновых желез на ограниченном участке. Изменений на клеточном уровне не отмечается.
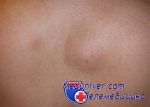
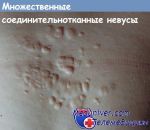
Соединительнотканные невусы тоже по преимуществу носят врожденный характер. Они представляют из себя плотные одиночные узелки или бляшки цвета тела. Число волосяных фолликулов в них увеличено по сравнению с нормальными участками кожи. Эта разновидность невусов обычно не является проявлением каких-то других заболеваний, безопасна в прогностическом плане. Удаляют такие невусы только из косметических соображений.
Сосудистые невусы (гемангиомы) представляют из себя сосудистые образования, как правило, капиллярные, хотя крупные невусы представлены кавернозными структурами. Различают три клинических типа: клубничный, вишневый невус и кавернозная гемангиома. Клубничный невус и кавернозная гемангиома обычно в течении жизни подвергаются самопроизвольному обратному развитию, а вишневый невус увеличивается в размерах на протяжении всей жизни. Хирургическое лечение проводится по косметическим показаниям при нахождении в зоне конъюнктивы, губ или при тромбозе вишневого невуса из-за вероятности злокачественного перерождения.
Особого внимания требуют меланоцитарные невусы. Их необходимо дифференцировать с меланомой. У невуса одно, но очень опасное для жизни, осложнение — это его злокачественное перерождение. В этом случае безобидное прежде пигментное пятно мутирует в меланому — очень агрессивную злокачественную опухоль, самую опасную из известных.
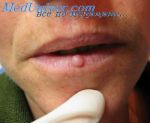
Виды дерматофибромы кожи
В зависимости от клеточного состава дерматофибромы выделяют несколько ее типов:
- клеточная – формируется их рыхлой соединительной ткани, а также коллагена и фибробластов;
- склерозирующая – ее особенность в том, что в ней присутствует большое количество мелких сосудов;
- фиброзная – состоит из фибробластов и коллагена, благодаря чему не склонна к увеличению и росту;
- фиброксантома – образовывается клетками с несколькими ядрами.
- Десмоид. Соединительнотканные невусы.
- 2.5.8.3. Фиброзная гамартома младенцев
- Узловатый псевдосаркоматозный фасциит …
- Зернистоклеточная опухоль. Признаки и …
- Узловатый псевдосаркоматозный фасциит …
- Презентация на тему: «Гамартома Легких …
При появлении нароста на коже важно как можно быстрее обратиться к врачу. Ни в коем случае нельзя повреждать и пытаться самостоятельно удалить новообразование, ведь установить его вид и вероятность перерождения в злокачественную опухоль может только специалист.
Патогенез (что происходит?) во время Липоматоза:
По распространению липоматоз может быть общим и местным (регионарным), по характеру процесса — диффузным, узловатым и диффузно-узловатым.
Развитие липоматоза связывают с локализованным дефектом липолиза (разрушения жировых отложений). Дискутируется роль заболеваний печени, поджелудочной железы, гипофункции щитовидной железы и гипофиза. Часто липоматоз развивается на фоне алкоголизма, диабета, злокачественных опухолей верхних дыхательных путей. Описываются семейные случаи с аутосомно-доминантным наследованием липоматоза. Липоматоз чаще развивается у мужчин. Основные симптомы развиваются медленно. В одних случаях с самого начала наблюдается формирование в подкожной клетчатке болезненных опухолей. В других — им предшествуют общая слабость, нарушения сна, памяти, головные боли и головокружения, неопределенные боли в разных частях тела. Могут наблюдаться ипохондрия, депрессивное состояние. Лишь в дальнейшем появляются опухоли. Липомы могут быть безболезненными, гистологически они соответствуют нормальной жировой ткани. Адипоциты липом проявляют большую устойчивость по отношению к липолитическим факторам, они не уменьшаются даже у исхудавших лиц. Описаны липомы, развивающиеся в пределах внутренних органов.
Удаление доброкачественных новообразований кожи
Дерматологи убеждены: избавляться от доброкачественных образований необходимо, за исключением мелкой россыпи по всему телу родинок или другого малозначительного дефекта. Особенно актуально это для лица, ведь нарост привлекает внимание, портит общее впечатление и дарит массу неприятных эмоций его обладателю.
Существует несколько методов удаления доброкачественных новообразований кожи:
- Электрокоагуляция
Под местной анестезией нарост срезается специальным хирургическим коагулятором, который создает ток высокой частоты. Одновременно с удалением ткани спаиваются, что позволяет избежать кровотечения и инфицирования. Корочка на месте обработки отпадает через 7-10 дней, иногда остается слегка заметный рубец. Метод эффективен, если дефект небольшой.
- Криодеструкция
Воздействовать жидким азотом можно только на образование в верхних слоях эпидермиса. Если оно имеет плоский характер, делают аппликации с жидким азотом. В случае более глубокого залегания используют криодеструктор. После процедуры в организме запускается реакция отторжения обработанной дефектной ткани. Образованная корочка отпадает и заживает в течение полутора месяцев.
- Лазерное удаление
- Презентация на тему: «Гамартома Легких …
- Содержание
- КАРДИОЛОГИЯ И РЕВМАТОЛОГИЯ ДЕТСКОГО …
- Липосаркома — Википедия
- Липосаркома — Википедия
- Статьи по дерматонкологии …
Мощный пучок света разрушает клетки новообразования и выпаривает их из кожи. Лазер не затрагивает здоровые соседние ткани. Манипуляция проводится под местной анестезией, она малотравматична и бескровна. Параметры лазерного воздействия подбирают индивидуально. Поврежденные ткани испаряются послойно, пока луч не достигнет здоровой кожи. Образованная корочка самостоятельно отпадает через 1-2 недели.
- Радиоволновой метод
Радиоволны высокой частоты разрезают и коагулируют ткани. Корочка отпадает через неделю. Метод противопоказан пациентам с кардиостимулятором, герпесом, а также повышенной температурой тела.
- Хирургическое удаление доброкачественных новообразований кожи
Этот метод используют, когда наросты слишком большие и другие технологии не справляются. Образование иссекают скальпелем и удаляют, захватив небольшой участок здоровой кожи. Шрам после операции заживает несколько недель, а рана требует длительного тщательного ухода. Описание этой травматичной технологии не приводит в восторг, поэтому для устранения дефектов на лице лучше выбрать другой способ.
На лице новообразования удаляют с помощью лазера или криодеструкции