Дата публикации: 13.05.2014
Дата обновления: 12.11.2020
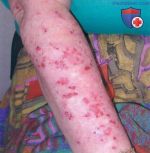
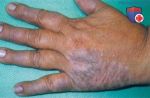
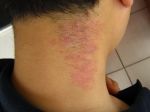
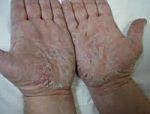
Атопический дерматит: основные симптомы
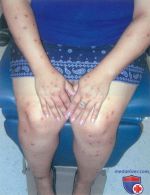
Атопический дерматит является хроническим заболеванием, которое обладает специфическими особенностями клинических проявлений, зависящими от возраста. В большинстве случаев первые признаки этого заболевания возникают в раннем детстве. Атопический дерматит отличается от других кожных патологий выраженной сезонной зависимостью: в зимнее время болезнь может рецидивировать или обостряться, а летом ее проявления значительно ослабевают или исчезают полностью.
- Психогенный дерматоз — нейродермит …
- Психогенный дерматоз — нейродермит …
- Нейродермит. Причины, симптомы …
- Нейродермит — причины, симптомы …
- Нейродермит. Причины, симптомы …
- нейродермит психологические причины
Лечение
Лечение диффузного нейродермита складывается из трех компонентов.
- Лечение дерматита.
- Борьба с зудом.
- Устранение провоцирующих факторов.
Первые две задачи решаются с помощью медикаментозных методов, для решения третьей лекарственные средства, как правило, не нужны.
Основные средства при воспалении кожи — глюкокортикоиды. В легких случаях достаточно слабодействующих глюкокортикоидов (в виде крема), в более тяжелых могут потребоваться глюкокортикоиды средней силы действия (в виде крема или мази). Если присоединяется инфекция назначают внутрь антибиотики. Обострения нередко удается купировать коротким курсом глюкокортикоидов внутрь (например, преднизолон, 40—60 мг в сутки в течение 3—4 суток, затем 20—30 мг в сутки еще в течение 3—4 суток). В лечении тяжелых форм диффузного нейродермита используют глюкокортикоиды внутрь, циклоспорин, такролимус, метотрексат, азатиоприн и светолечение.
Для подавления зуда применяют H1-блокаторы (антигистаминные препараты) с седативным действием (дифенгидрамин, гидроксизин, цетиризин). Препарат приходится подбирать методом проб и ошибок. Прохладные ванны увлажняют и охлаждают кожу, тем самым на время утоляя зуд. После ванны обязательно применяют смягчающие средства.
Смягчающие средства — важная составляющая лечения диффузного нейродермита. Они устраняют сухость кожи и предотвращают зуд. Применять смягчающие средства надо часто и в достаточном количестве.
Устранение провоцирующих факторов важно как на острой, так и на хронической стадии заболевания. Провоцирующих факторов может быть много.
Проводить поиск аллергенов путем постановки кожных проб при диффузном нейродермите чаще всего бесполезно. Дело в том, что у большинства больных аллергические реакции возникают на многие аллергены, а устранить их все не представляется возможным. То же самое касается и диеты. В редких случаях помогает исключение из рациона того или иного продукта, но для большинства больных диетотерапия неэффективна.
Методы лечения нейродермита
На первичном приеме, при диагностике, доктором используются техники пульсовой и меридианной диагностики, которые позволяют определить не только уже существующие нарушения в организме, по причине которых появляются поражения кожи данного характера, но и выявить эти нарушения еще на той стадии, когда они не начали ярко проявляться. После постановки точного диагноза доктором назначается курс комплексной терапии из нескольких сеансов. Среди них:
- Иглоукалывание — в определенные акупунктурные точки вводятся тончайшие иглы для снятия зуда и воспаления, благодаря им можно также добиться остановки появления новых образований.
- Моксотерапия — прогревание угольными или полынными сигарами направлено на улучшение циркуляции крови, устранение воспаления, нормализацию обменных процессов и баланса нервной системы.
- Фармакопунктура — основана на использовании микродоз гомеопатических препаратов в особые акупунктурные точки, которые быстро снимут боль и отек.
- Вакуум-терапия — стимуляция кровообращения, используя специальные банки для вакуумного массажа. Способствует стимуляции процессов заживления, выводу токсинов из организма и быстрому очищению кожи.
- Фитотерапия — направлена на нормализацию состояния нервной системы, очищение организма и оказывают противовоспалительные и антиаллергические действия.
- Плазмотерапия — в проблемные места вводится плазма, обогащенная тромбоцитами. Попадая в ткани, она выделяет факторы роста, которые воздействуют на клетки, запускают регенеративные процессы. В результате происходит полное оздоровление кожи.
Чтобы избежать рецидивов необходимо устранить причину заболевания Подробнее о нашей уникальной методике лечения нейродермита
Лечение атопического дерматита в клинике «Парамита»
Использование методов восточной терапии — эффективный способ лечения нейродермита без последствий. Эффективность этих методик находит подтверждение на протяжении длительного времени.
- Психогенный дерматоз — нейродермит …
- Нейродермит. Причины, симптомы …
- Нейродермит (атопический дерматит): что …
- Нейродермит. Причины, симптомы …
- нейродермит психологические причины
- Нейродермит при кормлении грудью …
На первой встрече с доктором, вместе с курсом лечения, пациенту назначается и персонифицированная лечебная диета для ускорения излечения.
Запишитесь на бесплатный первичный приём«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.» Илья ГрачевГлавный врач клиники Мы всегда рады помочь, ждем ваших звонков +7 (495) 198-06-06Стадии протекания нейродермита
По степени развития заболевания выделяют несколько стадий:
- начальная;
- стадия выраженных изменений, встречающаяся и в острой, и в хронической формах;
- ремиссия, которая может быть полной или частичной, в том числе без использования специального лечения;
- клиническое выздоровление больного.
Существует деление на три группы по тяжести кожного нейродермита: легкая, средняя и тяжелая форма. У детей чаще проявляется легкая форма. При ней заметно покраснение в небольшой области, но сильный зуд отсутствует.
Чем опасен нейродермит?
Само по себе кожное заболевание не причиняет вреда здоровью, но становится причиной развития других болезней. К последствиям нейродермита относятся:
- присоединение вторичных инфекций в местах поражения кожных покровов
- распространение очагов на новые участки кожи
- развитие аллергических реакций
- стойкие нарушения со стороны нервной системы
Внешний вид пятен на коже, не скрытый под одеждой, доставляет еще те неудобства.
Профилактика нейродермита
Меры профилактики снижают риск развития болезни и помогают при лечении. К основным правилам, которые нужно соблюдать, относятся:
- Сбалансированное питание и прием витаминов;
- Лечение болезней пищеварительной и эндокринной системы;
- Своевременная борьба с инфекционными заболеваниями;
- Соблюдение правил личной гигиены;
- Регулярное проведение влажной уборки в помещении, где находится больной;
- Распорядок дня, предполагающий отдых от физических и умственных нагрузок;
- Выбор одежды, не мешающей кровообращению и не натирающей кожу;
- Избегать контакта с аллергенами;
- Укрепление иммунитета (занятия спортом, прогулки на свежем воздухе);
Нейродермит может проявиться в любом возрасте, обращайтесь уже при первых его признаках!
Диета при нейродермите
Соблюдать диету с целью снижения риска развития болезни:
- Молокопродукты (сыр, масло, творог);
- Растительные жиры;
- Овощи и фрукты (капуста, кабачки, фасоль, горошек, яблоки, груши и др.);
- Минеральную воду и зеленый чай, помогающие очистить организм;
- Кисломолочные напитки;
- Мясо.
При лечении нейродермита следует воздержаться от ряда продуктов:
- Белого хлеба;
- Яиц;
- Жареной пищи;
- Сахара, а также меда, шоколада и конфет;
- Полуфабрикатов, фаст-фуда;
- Кофе, крепкого чая;
- Алкогольных напитков;
- Продуктов с консервантами, красителями, химическими добавками;
- Рыбы.
Соблюдать диету требуется не только во время обострения кожного нейродермита, но и в период частичной ремиссии.
Диагностика атопического дерматита
При появлении первых признаков заболевания нужно немедленно обратиться к доктору для прохождения обследования и назначения курса лечения.
Диагноз атопический дерматит ставится на основе данных анамнеза, опроса, осмотра пациента и характерной клинической картины. Выделяют обязательные и дополнительные признаки заболевания, анализируя которые, врач ставит окончательный диагноз.
К обязательным признакам относят кожный зуд, сыпь, атопию, наличие наследственной предрасположенности, хроническое течение.
К дополнительнымпризнакам относят сухость кожи, начало болезни в младенческом возрасте, экзему сосков, восприимчивость к кожным инфекциям, эритродермию, рецидивирующий конъюнктивит, высыпания на стопах и кистях, хейлит, повышенный уровень иммуноглобулина Е.
Диагноз считается установленным, если у пациента обнаруживают три и более из вышеперечисленных признаков.
Кроме этого, может быть проведено инструментальное исследование ЖКТ, составлена иммунограмма пациента. Возможно, что для постановки окончательного диагноза понадобится консультация других специалистов (невропатолог, эндокринолог).