Остановимся более подробно на каждой инфекции, входящей в комплекс.
Виды кандидоза
- длительный или бесконтрольный прием антибиотиков,
- сахарный диабет и другие расстройства эндокринной системы,
- гормональные изменения во время беременности и менструации;
- ослабление защитных функций организма или инфекционные заболевания.
- Болят половые губы при беременности …
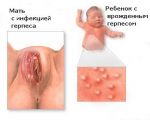
- Герпес в интимной зоне при беременности …
- Лечение генитального герпеса у женщин …
- генитальный герпес во время …
- Болят половые губы при беременности …
|
Вид кандидоза |
Причины развития |
Симптоматика |
|
Вагинальный |
|
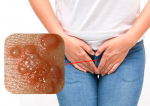
Признаки вагинального кандидоза заключаются в появлении сильного зуда на слизистой оболочке половых органов, раздражения и отека, жжения при мочеиспускании. Также появляется дискомфорт при половых актах. |
|
Пероральный |
Возникает как острое или хроническое воспаление и приводит к частым рецидивам. Причинные факторы заключаются в нерациональном применении антибактериальных препаратов и патологическое течение новорожденного периода. Симптомы молочницы во рту у ребенка могут появиться на фоне кишечных инфекций, снижения иммунитета и травмы слизистой оболочки. |
Симптомы орального кандидоза заключаются в появлении налета на слизистой оболочке ротовой полости, а также в покраснении и отеке задней части языка. В запущенных случаях наблюдается покраснение и инфильтрация губ, наличие эрозий и сильная боль. Мелкие трещины покрываются серо-белой пленкой. |
|
Кишечный |
При ослаблении местного и общего иммунитета грибы рода Candida прикрепляются к эпителию кишечника, затем проникают в его толщу и превращаются в нитевидную форму. При сильном подавлении клеточного иммунитета кандиды попадают в кровоток и распространяются по организму, что приводит к висцеральному кандидозу (повреждению печени, поджелудочной железы). |
|
Цитомегаловирусная инфекция
Цитомегаловирусная инфекция — инфекционное заболевание, возбудителем которого является цитомегаловирус (ЦМВ). Заболеваемость в США достигает 60-70% и почти 100% в некоторых частях Африки. Большинство людей (40-90 %) приобретает первичную цитомегаловирусную инфекцию в течение детства или взрослой жизни. Инфекция может передаваться половым путем, через слюну, трансплацентарно от беременной плоду, при трансплантации органов. Цитомегаловирусная инфекция может быть первичной или вторичной. После первичной инфекции наступает латентная фаза, в течение которой вирус может находиться в В-лимфоцитах. Возможна последующая реактивация вируса при беременности, снижении иммунитета, иммунодепрессивной терапии.
У взрослых болезнь протекает бессимптомно, у лиц со сниженным иммунитетом ЦМВ может вызывать тяжелые заболевания легких, печени, почек и сердца. ЦМВ — самая частая причина вирусной внутриматочной инфекции. Антитела к ЦМВ устойчивы и сохраняются на всю жизнь.
Однако если первичное заражение ЦМВ происходит при беременности, последствия могут быть катастрофическими. Проблема усугубляется тем, что риск внутриутробной передачи ЦМВ довольно велик — инфекция занимает одно из первых мест по внутриутробному инфицированию плода. Причем инфицирование плода может произойти разными путями, и не только от больной матери, но и от отца во время зачатия, так как в мужской сперме может содержаться ЦМВ. Однако чаще всего ЦМВ попадает в организм плода либо через плаценту, либо через плодные оболочки. Заражение ребенка может произойти во время родов при прохождении через инфицированные родовые пути матери и при кормлении грудью, но этот вариант гораздо менее опасен и к тяжелым последствиям для ребенка, как правило, не ведет.
При внутриутробном заражении цитомегаловирусная инфекция может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией. Врожденная цитомегаловирусная инфекция может проявиться сразу после рождения ребенка такими пороками развития, как недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства. Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью. Иногда врожденная цитомегаловирусная инфекция проявляется только на 2-5-м году жизни ребенка слепотой, глухотой, речевым торможением, отставанием в умственном развитии, психомоторными нарушениями. Все это приводит к тому, что первичная цитомегаловирусная инфекция у беременной на ранних сроках беременности является показанием к искусственному прерыванию беременности.
Если же женщина была заражена цитомегаловирусной инфекцией ранее, а во время беременности произошло ее обострение, то таких страшных последствий не возникает: женщине назначается лечение антивирусными препаратами и иммуномодуляторами.
Диагноз цитомегаловирусной инфекции ставиться на основании клинических данных и данных лабораторного обследования (определение антител к ЦМВ в крови).
После заражения ЦМВ через несколько недель повышается титр антител класса IgM. Уровень IgM к ЦМВ обычно увеличивается в течение нескольких недель и уменьшается медленно через 4-6 месяцев. Иногда антитела класса IgM к ЦМВ могут циркулировать в крови в течение многих лет. Антитела класса IgG появляются в крови через 1-2 недели после появления IgM-антител.
Так насколько опасен оральный секс?
Опасен! И вариантов бактерий, находящихся во рту множество.
С высокой степенью вероятности возможен переход бактериального содержимого рта на мочеполовые органы как у женщин, так и у мужчин.
Причем это касается не только строго патогенной флоры, а и любых, даже сапрофитных* бактерий, которые могут находиться во рту.
*Сапрофитные бактерии – бактерии – сожители.
Относительно патогенная и даже непатогенная флора рта может быть частично нейтрализована условиями, где она прижилась. Попадая изо рта в половые органы, бактерия сталкивается с совершенно другой средой. Иная кислотность, другая слизистая, другая концентрация гормонов …, которые могут сделать ее абсолютным патогеном. В половых органах эти бактерии способны вызвать воспалительные заболевания.
- Генитальный герпес: причины, симптомы и …
- Генитальный герпес: причины, симптомы …
- IVONA bigmir)net
- Герпес при беременности: пути передачи …
- Генитальный герпес при беременности
Достаточно одного единственного сексуального контакта для того, что бы существенно нарушить бактериальную чистоту половых органов и вызвать воспление: бектериальный вагинит, уретрит, цервицит, эндомтреит, сальпингит, воспаление яичников — аднексит.
Если возник вопрос, откуда у женщины пульсирующая боль справа внизу живота, то с высокой степенью вероятности можно предположить, что это, например, правосторонний аднексит воспалительного характера. Наиболее вероятная причина воспаления – чужеродная флора. Которую, кстати, не сложно выявить и ликвидироать. Решив все проблемы с воспалением.
Так же и с вопросами «боль внизу живота при мочеиспускании», «зуда в промежности», «жжение в промежности», «почему болезненные месячные?» или «болезненные месячные, что делать?». Перед тем, как перебирать большой перечень возможных причин, сделайте банальное исследование на беаткериальную чистоту половых органов. И вопрос может быстро и легко решиться.
Некоторые выводы:
Как избавиться от кондилом
Специфической противовирусной терапии ВПЧ не существует, поэтому вирус нельзя полностью удалить из организма.
Однако разработаны различные способы лечения, которое поможет справиться с недугом.
Современные методики терапии:
- противовирусное лечение
- удаление кондилом
На данный момент единая схема терапии генитальных кондилом отсутствует.
Каждый специалист подбирает лечение больному, ориентируясь на его жалобы и клинические проявления патологии.
Так как уничтожить возбудителя невозможно, то необходимо:
- Активизировать иммунную защиту, чтобы вирус не смог проявлять свое поражающее действие.
- Принять меры для снижения вирусной нагрузки, что является важным моментом в лечении.
Людям, инфицированным папилломавирусом, назначают препараты для системного и местного лечения.
В качестве системной терапии применяют:
- препараты с противовирусной активностью. Чаще всего назначают Изопринозин
- средства, стимулирующие деятельность иммунной системы (Циклоферон, Виферон)
- витамины, как общеукрепляющее средство
Благодаря лекарствам системного действия удается повысить защитные свойства организма и нормализовать обмен веществ.
Дозировка и сроки приема лекарств определяются лечащим врачом.
В качестве местной терапии применяют мази, кремы, растворы.
Благодаря им можно повысить местную иммунную защиту, снять воспалительный процесс, не дать развиться вторичной инфекции.
Препараты для местного воздействия подбирает лечащий врач.
Многие их средств оказывают прижигающее действие, что позволяет справиться с небольшими кондиломами без инвазивного вмешательства.
Врач для обработки кондилом может порекомендовать:
- Виферон
- Оксолиновую мазь
- Салициловую мазь и др.
Важно понимать, что применение только наружных средств не поможет избавиться от вируса.
При лечении противовирусными препаратами могут проявляться побочные эффекты.
Чаще всего, развиваются:
- состояние, подобное гриппу. Может повыситься температура, появиться головная боль, недомогание, слабость, боль в глазах, в мышцах
- изменения в анализе крови: лейкопения, снижение уровня эритроцитов, тромбоцитов и гемоглобина
- выпадение волос
- депрессия
- резкое снижение веса или набор
- появление тошноты и рвоты
- сухость и зуд кожного покрова и др.