Чтобы избежать осложнений и ускорить заживление травмированного участка кожи после удаления бородавки подошвенной или расположенной в любом ином месте, необходимо соблюдение определенных правил.
Причины горбика на шее
Горб на шее развивается по нескольким, не связанным между собой причинам. Поэтому средства воздействия и эффективность их применения сильно отличаются.
-
избыточная масса тела,
-
гормональный дисбаланс.
-
«бизоний горб» у мужчин – результат неравномерного скопления жировой ткани в верхней части спины вследствие липодистрофии,
-
нарушение обмена веществ – например, недостаточность ответственных за метаболизм жиров ферментов,
-
прием токсичных лекарств, например, ингибиторов протеазы
-
гормональные препараты для лечения артрита и астмы — «Преднизолон», «Беклометазон», «Будесонид», «Флутиказон», «Гидрокортизон» и другие.
-
последствие сидячей работы – деформация шейного отдела позвоночника.
Например, после родов снижается уровень эстрогенов, которые стимулируют распад липидов. Как следствие, жировые ловушки на нашем теле, к которым относится и область в основании шеи, начинают накапливать жир.
«Вдовий» или «климактерический горб» у женщин после 45 лет также вызывается снижением эстрогенов на фоне менопаузы. Свою лепту вносит и развивающийся на фоне климакса опстеопороз – вымывание кальция приводит к искривлению шеи и усиливает выраженность горбика.
Гормональную природу имеет и горбик на фоне болезни Иценко-Кушинга.
Схема развития «вдовьего горбика» на шее женщины
Причины и симптомы подагры
Подагра относится к группе артритов. А артритами называют любые заболевания суставов. Термин «подагра» употребляют тогда, когда говорят об отложении солей мочевой кислоты в различных тканях организма, чаще всего – в суставах и хрящах. Из-за чего происходит этот процесс?
Мочевая кислота является продуктом расщепления пуринов – особых веществ, которые вырабатываются в нашем организме, а также попадают к нам с пищей. Большое количество пуринов мы получаем, когда едим жирное мясо и рыбу (сельдь, сардину, треску), мясные субпродукты (колбасы, сосиски), фастфуд. А также, когда употребляем алкоголь (особенно пиво и виноградное вино), ненатуральные соки, сладкие газированные напитки, кофе. В таком случае в организме синтезируется огромное количество мочевой кислоты, и почки не справляются с ее выведением. Другая причина подагры – когда в организме вырабатывается нормальное количество этой кислоты, но почки оказываются неспособными вывести ее из-за каких-либо патологий.
Соли мочевой кислоты (ураты) откладываются в суставах, особенно мелких, постепенно разрушая их. Отложению солей наиболее подвержены травмированные суставы. Объектом поражения часто становится сустав большого пальца (в народе называют «большая косточка на ноге») из-за того, что мы носим неудобную, узкую обувь. Также подагра может привести к образованию камней в почках, а они в свою очередь – к почечной недостаточности, которая в некоторых случаях является причиной летального исхода.
Симптомами подагры могут быть:
- Откуда берутся бородавки и как от них …
- Причины появления бородавок и методы их …
- Чем вывести бородавку на пальце руки в …
- Чем вывести бородавку на пальце руки в …
- острая суставная боль (особенно после употребления тяжелей пищи или большого количества алкоголя). Иногда ощущения бывают настолько нестерпимыми, что больно даже от того, что на руке или ноге лежит простыня. Боль начинает мучить ночью, проходит днем, а потом возвращается снова. Это может происходить несколько дней или даже месяцев;
- покраснение и отек сустава;
- повышение температуры в области сустава до 39–40° С;
- лихорадка;
- общая слабость.
Если приступы повторяются снова и снова, то, к примеру, подагра пальца ноги может перейти и на другие суставы, сделав их болезненными и малоподвижными.
Подагру считают болезнью пожилых, но из-за того, что современный человек потребляет очень много жиров и алкоголя, в частности пива, это приводит к «омоложению» патологии. Болезнь является хронической, то есть полностью излечить ее нельзя. Но во избежание тяжелых последствий следует прибегнуть к терапии, которая позволит остановить или замедлить процесс разрушения суставов.
Симптоматика, причины и виды
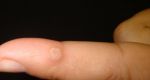
При обнаружении первой бородавки, возникает вопрос: откуда она появилась.
Давайте же разберем причины появления бородавки на руках:
- Самый верный и наиболее вероятный способ – заражение вирусом папилломы человека (ВПЧ). К сожалению, данный вирус очень популярен среди населения, им заражены более 50% им можно через бытовые условия – рукопожатие, использование общих гигиенических принадлежностей, поцелуи. Еще один путь заражения – половой контакт, микротравмы на коже и наименее вероятный – от домашних животных.
- Если Вы дама или мужчина в возрасте, то бородавки могут появиться у Вас при возрастных изменениях, наиболее часто они бывают у тех, кто имеют наследственную предрасположенность. Наверняка каждый замечал у бабушки или дедушки пигментные пятна на коже и неприятные остроконечные бородавки.
- В это сложно поверить, но гигиенические процедуры тоже могут стать причиной возникновения. Например, при бритье, пиллингах или чистках лица, при которых повреждается верхний слой кожи и в этот момент вирусы папилломы человека, находящиеся на поверхности проникают в эпидермис и начинают действовать, образуя бородавку.
- Так же Вы можете получить бородавку, посещая общественные места, такие как: баня, сауна, бассейн, фитнес – залы. В таких заведениях повышенная влажность и риск заражения очень велик.
- Если же Вы являетесь работником производства, типа птицефабрик или переработки рыбы, где руки постоянно находятся в мокрой среде, то в этом случае бородавки могут появиться из-за микротравм и наличия вируса в организме. Поврежденная поверхность кожи наиболее уязвима.
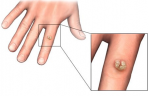
Разобравшись от чего появляются бородавки на пальце руки, каждый должен определять симптомы, сопровождающиеся с появлением бородавок. Какие же они бывают и как их определить?
Распространенные симптомы и виды бородавок на руках:
- Наиболее распространенные плоские бородавки, встречаются у большинства людей. Выглядят они как небольшие уплотнения на коже телесного цвета, не имеют ровных четких границ, размеры от нескольких миллиметров до имеют особенность к быстрому размножению, из-за этого они часто встречаются группами, а иногда сливаются и образуют одно большое уплотнение на коже. Так как бородавки имеют шероховатую поверхность, то при не соблюдении гигиенических норм, они приобретают неестественный темный оттенок.
- В подростковом же возрасте у детей можно встретить небольшие бородавки с четкими ровными границами и гладкой поверхностью. Смотрятся они достаточно эстетично, практически незаметны из-за естественного телесного цвета, не достигают больших причины появления бородавок у детей можно здесь. Также родителям следует выяснить, как лечить бородавки у ребенка на руках.
- Старческие же бородавки весьма специфичны. Во-первых, они бывают совершенно разных видов – остроконечные, плоские, стандартные и т.д., во – вторых, они имеют свой темновато – коричневый оттенок.
- Так же на руках могут появиться околоногтевые бородавки, которые внешне очень похожи на обычный грибок. Из-за проблематики диагностирования заболевания при первичном осмотре, их часто путают и назначают неправильное лечение. Визуально они выглядят как шелушение и грубость кожи вокруг ногтя.
Внимание! Некоторые виды бородавок могут быть похожи на грибок, будьте бдительны.
к оглавлению ↑
Чем обработать бородавку после удаления?
В первые дни после процедуры для обработки раны потребуется применение средств с антисептическим и подсушивающим эффектом. Это недорогие общедоступные препараты:
- йод или зеленка;
- насыщенный раствор перманганата калия;
- хлоргексидин;
- фукорцин;
- мирамистин.
Для комплексного воздействия рекомендуется прием витаминных комплексов и настоек, обладающих иммуномодулирующим эффектом. Иногда область воздействия после удаления бородавки опухает – это допустимый послеоперационный отек, который должен пройти в течение 5-7 дней.
После самостоятельного отпадания плотной корки рану обрабатывают мазям и гелями, оказывающими восстанавливающее действие – Пантенол, Левомеколь, Актовегин и т.п.
В течение первых 2-3-х дней рану не следует мочить, в дальнейшем – избегать механических воздействий на нее, употребления косметических средств, попадания солнечных лучей. В течение месяца не посещать бассейн, баню, сауну, не принимать ванну.
Если рана не заживает окончательно или болит после удаления бородавки на протяжение 3-4 недель, следует обратиться за консультацией к лечащему врачу. Такая ситуация может быть вызвана ослаблением организма либо микробным заражением, что потребует соответствующей медикаментозной терапии.
По любым вопросам о удалении бородавок, а также последующим уходу и реабилитации вы всегда можете обратиться к опытным специалистам МЦ «МедБиоСпектр». Запись на прием – по тел. +7 (495) 231-26-13.