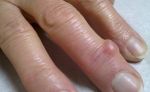
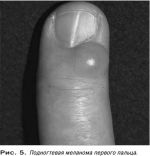
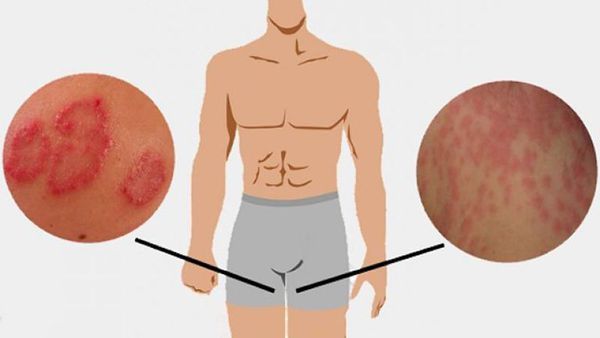
Артрозы могут возникать в любом возрасте, и часто связаны с хроническими травмами. Если у пациента обнаружен артроз сустава большого пальца, то вероятно, он ранее перенес стресс-перелом либо сильный удар в этом месте. Следует знать, по каким признакам можно заподозрить наличие артроза в пальцах ног, и в каких ситуациях рекомендуют обращаться к врачу для оказания помощи.
Разновидности вирусных бородавок
Различают бородавки: вульгарные (возбудители ВПЧ-2 и ВПЧ-3); подошвенные (возбудители ВПЧ-1, ВПЧ-2 и ВПЧ-4); плоские (возбудитель ВПЧ-3); остроконечные (возбудитель ВПЧ-6, ВПЧ-11).
Вирусы папилломы человека – ДНК-содержащие вирусы; они реплицируются в ядрах клеток плоского эпителия и играют определенную роль в онкогенезе кожных и слизистых поражений.
Установлено, что примерно 10% различных форм рака у мужчин и 20% – у женщин обусловлено папилломавирусной инфекцией. ПВЧ-6 и ПВЧ-11 могут быть причиной развития цервикальной дисплазии и рака шейки матки. Большинство людей не подвержены ПВЧ-инфекции благодаря наличию у них противовирусной резистентности, в частности высокой напряженности клеточного иммунитета.
Клиническая картина
Вульгарные бородавки
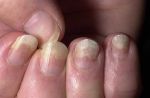
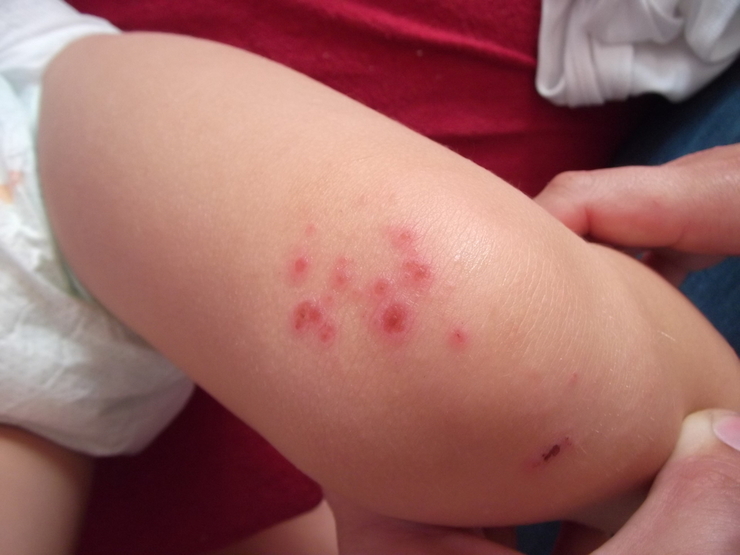
Вульгарные (обычные) бородавки встречаются в любом возрасте, но чаще в детском и юношеском и представляют собой гиперкератотические узелки размером от 1 до 10 мм в диаметре, редко до крупных конгломератных образований. Располагаются обычно на руках (часто на пальцах, вокруг ногтей и под ними). Вокруг основной «материнской» бородавки возникают дочерние элементы. Очертания их округлые или полигональные. Цвет – телесный розовато-сероватый, поверхность шероховатая.
Плоские бородавки
Плоские бородавки наблюдаются в детском и молодом возрасте и локализуются на лице, шее, груди, тыльной поверхности кистей. Они, как правило, множественные, в виде полигональных, округлых, овальных, цвета кожи с гладкой поверхностью папул небольшой величины (от 1 до 3 мм), слегка возвышаются над кожей.
- Болезненные доброкачественные опухоли …
- Болезненные доброкачественные опухоли …
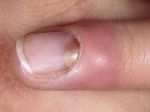
- заболевания ногтей
- Боль в кончиках пальцев
- заболевания ногтей
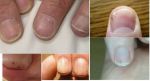
Бородавки на подошве
Подошвенные бородавки встречаются в любом возрасте в виде единичных или множественных плоских твердых образований с грубой гиперкератотической поверхностью, резко болезненных, особенно при локализации на местах давления в области пятки, подушечки плюсневой кости, что может затруднять ходьбу. От слияния мелких бородавок поражение может приобретать мозаичный рисунок.
Остроконечные бородавки
Остроконечные бородавки (син. остроконечные кондиломы) – бородавчатые образования, состоящие из большого числа сливающихся узелковых элементов с выростами, внешне напоминающими цветную капусту или петушиный гребень, их поверхность покрыта многослойным плоским эпителием. Основание разрастаний сужено в виде ножки, характерно дольчатое строение кондилом. Окружающая кожа при постоянном механическом раздражении становится воспаленной, приобретая ярко-красную окраску. При отсутствии надлежащего ухода остроконечные кондиломы мацерируются, сосочковые образования могут эрозироваться и изъязвляться с гнойным отделяемым и неприятным запахом. Остроконечные кондиломы располагаются обычно в местах перехода слизистой оболочки в кожу (гениталии, слизистая оболочка уретры и прямой кишки, перианальная область, слизистая оболочка полости рта, конъюнктива).
Вирус передается преимущественно половым путем. Предрасполагающими к заболеванию факторами служат мацерация кожи, выделения из уретры и вагины при гонорее, трихомониазе и других мочеполовых инфекциях, плохом гигиеническом уходе за анальногенитальной областью.
Остроконечные кондиломы могут напоминать широкие кондиломы при вторичном рецидивном сифилисе. Последние имеют медно-красный цвет, широкое инфильтрированное основание, у них отсутствует дольчатость. В отделяемом широких кондилом в большом количестве обнаруживаются бледные трепонемы. Гигантские аногенитальные остроконечные бородавки следует также дифференцировать с раком кожи.
Механизм развития патологии
Деструкция пальцев ног проходит несколько определенных стадий. Начальные изменения незаметны и связаны с метаболическими нарушениями. У пациента происходят патологические изменения в кальциево-фосфорном обмене, нарушается кровообращение. В результате суставы не получают адекватное питание минералами с кровотоком. Со временем амортизирующие функции суставов ухудшаются, количество синовиальной жидкости снижается, а хрящи становятся рыхлыми и теряют функциональную активность. Происходит постепенное истончение хрящевой ткани, что приводит к разрастанию остеофитов.
Если долго игнорировать симптомы болезни, возникает сильное воспаление. Чтобы начался выраженный воспалительный процесс, требуется практически полное истончение хрящевой пластины до кости. В этом случае сильная боль и воспаление – результат патологического трения костей между собой.
Диагностика опухолей женских половых органов
В большинстве случаев диагностика доброкачественных и злокачественных опухолей женских половых органов осуществляется с помощью следующих методов:
- Как лечить чёрный ноготь на ноге …
- Тема 8. Лечение и восстановление …
- Шишка на большом пальце руки: причины …
- Немеют пальцы рук: причины и что делать
- Болезни ногтей — Для пациентов …
- Гинекологический осмотр.
- Бимануальное исследование влагалища.
- Трансвагинальное УЗИ (УЗИ органов малого таза).
- Компьютерная томография (КТ) органов малого таза.
- Магнитно-резонансная томография (МРТ) органов малого таза.
- Эндоскопическое обследование органов малого таза.
- Гистероскопия, лечебно-диагностическая лапароскопия.
- Кольпоскопия.
- Биопсия с последующим гистологическим или цитологическим исследованием.
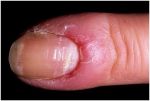
Диагностика заболевания
Специалисты, которые занимаются лечением кисти при дисфункции такого рода, — ортопед и травматолог. Чтобы поставить диагноз, многоплановая диагностика не понадобится. Врачу достаточно осмотреть руку больного и аккуратно пропальпировать ее.
Подобные манипуляции необходимы для обнаружения зоны воспаления, которая на ощупь чувствуется как уплотнение. Если нет предположений о наличии дегенеративно-дистрофических изменений суставов, то специалист направляет пациента на рентген.
Для подтверждения развития в организме патологического процесса не исключается необходимость сдачи некоторых лабораторных анализов. Обычно врачу необходимо проанализировать общий анализ крови, который при повышенных лейкоцитах и РОЭ подтвердит наличие у человека воспаления.
Предраковые заболевания кожи и слизистых оболочек
В зависимости от вида провоцирующего фактора и локализации выделяют:
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ ВИРУСНОЙ ЭТИОЛОГИИ
- бородавчатая дисплазия эпидермиса (эпидермодисплазия верруциформная Левандовского-Лутца);
- папулез бовеноидный, гигантская кондилома Бушке-Левенштейна.
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ, КОТОРЫЕ ОБУСЛОВЛЕНЫ ВРОЖДЕННОЙ ПОВЫШЕННОЙ ЧУВСТВИТЕЛЬНОСТЬЮ К УЛЬТРАФИОЛЕТУ
- кератоз актинический;
- ксеродерма пигментная.
ЛУЧЕВЫЕ ПОВРЕЖДЕНИЯ КОЖИ, ВСЛЕДСТВИЕ КОТОРЫХ МОГУТ ВОЗНИКАТЬ ПРЕДРАКОВЫЕ И РАКОВЫЕ ПОРАЖЕНИЯ КОЖНОГО ПОКРОВА
- ранние лучевые повреждения кожи (острый лучевой дерматит);
- поздние лучевые повреждения кожи (хронический лучевой дерматит).
- Тема 8. Лечение и восстановление …
- Паронихия: причины развития и формы …
- Журнал «Медицина світу» — Журнал для …
- Холодные пальцы рук
- Журнал «Медицина світу» — Журнал для …
КЕРАТОЗЫ ПРЕДРАКОВЫЕ
- кератозы мышьяковый, дегтярный, термический;
- кератоз вследствие ПУВА-терапии (PUVA therapy);
- кератозы, возникающие на рубцах;
- кератозы реактивные (на фоне хронических дерматозов).
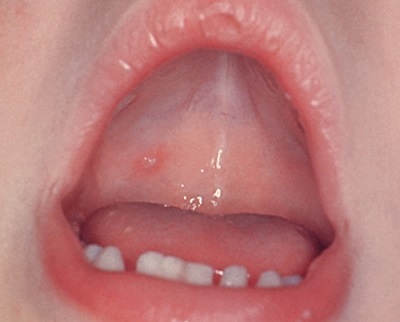
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ ГУБ И СЛИЗИСТЫХ ОБОЛОЧЕК
- хейлит актинический хронический;
- хейлит абразивный преканкрозный Манганотти;
- хронические язвы слизистой полости рта;
- хроническая трещина губы;
- лейкоплакия (курильщиков, плоская, веррукозная, эрозивно-язвенная, эритролейкоплакия);
- эритроплакия (эритроплазия).
ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ С МЕЛАНООПАСНЫМ ПОТЕНЦИАЛОМ
- невусы меланоцитарные врожденные (мелкие, средние, гигантские);
- невусы меланоцитарные приобретенные клинически атипичные (диспластические).
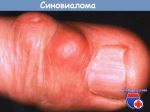
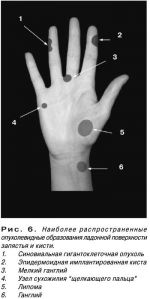
Нужно ли лечить гигрому
Небольшую синовиальную кисту, которая не беспокоит пациента, лечить не обязательно. Если она вызвана перенапряжением, чрезмерными физическими нагрузками, то просто нужно создать на некоторое время для сустава условия покоя. Для этого используют иммобилизующий ортопедический ортез.
При дискомфорте, умеренных болях рекомендуется консервативное лечение. Ортопед-травматолог обычно назначает физиотерапевтические процедуры, которые улучшают кровообращение и отток лимфы в этой области, способствуют уменьшению воспалительного процесса и регенерации тканей.
При сильных болях, в случаях, когда лечение оказывается неэффективным и киста продолжает увеличиваться в размерах, назначают оперативное лечение. Существует несколько методов:
- аспирация – удаление содержимого гигромы через прокол и синовиальной оболочке
- хирургическое иссечение – открытая полостная операция
- удаление гигромы лазером
Удалить гигрому несложно, но существует риск рецидива. Поэтому сначала нужно найти причину скопления жидкости, чтобы киста не выросла через некоторое время вновь. Если же гигрома содержит гнойный экссудат, то обязательно нужно санировать полость и поставить дренаж, делать промывание. В любом случае необходимо обязательно обратиться к врачу, а не лечиться сомнительными народными методами или ждать, пока «пройдет само».