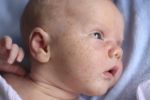
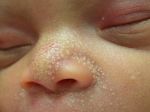
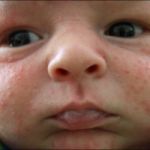
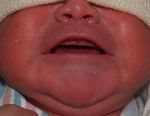
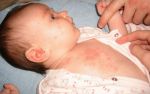
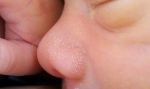
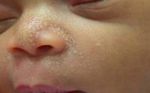
Чаще всего опрелость возникает на первых неделях жизни ребенка. При этом родители должны быть готовы и знать, как возникает воспаление и чем его обрабатывать.
Причины
Стоматит – болезнь, поражающая слизистые поверхности ротовой полости. Это острый воспалительный процесс различной этиологии, который проявляется появлением желтоватых или белесых прыщиков с жидкостью и язв. Он может возникнуть у ребенка и взрослого человека, но именно дети значительно чаще страдают от недуга.
Высыпания поражают внутреннюю сторону щек, десна, язык. Их появление причиняет дискомфорт, поскольку язвенные раны зудят, болят, во рту ощущается постоянное жжение.
У маленьких детей чрезвычайно нежные слизистые оболочки рта. Недостаточно развитая защитная система организма не способна быстро справиться с возбудителями инфекции, поэтому естественной реакцией иммунитета на их попадание в организм становится воспаление. Частыми причинами заболевания являются:
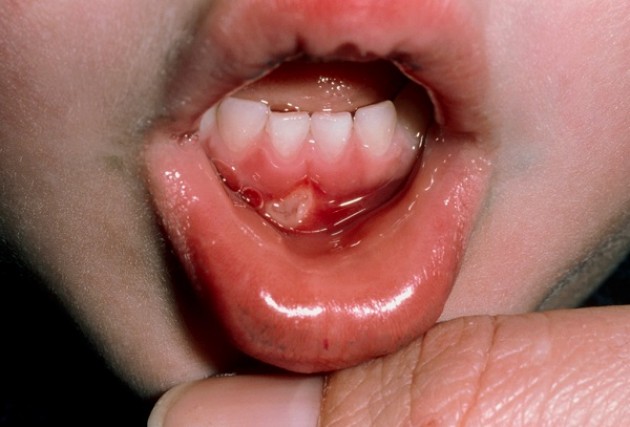
- недостаточная гигиена полости рта;
- хронические заболевания ЖКТ;
- травмы слизистой;
- ожог;
- попадание болезнетворных бактерий с рук или игрушек.
Важно! Лечение стоматита у детей возможно в домашних условиях. Однако, чтобы правильно подобрать схему лечения, без консультации специалиста не обойтись.
Причины
Основными причинами появления прыщей на лобке:
- Педикулёз лобковый. Лобковые вши – виновники данного заболевания. Вши могут передаваться половым путем, через одежду, различные предметы, приборы. В течение месяца болезнь не даёт о себе знать, затем появляются угри и кожа раздражается. Лобковый педикулёз сопровождается сильным, порой нестерпимым зудом.
- Генитальный герпес – данное заболевание может передаваться половым путём. Пузырьковая простуда на губах партнёра говорит о высоком риске передачи генитального герпеса. Прыщи на лобке начинают появляться, спустя всего 3 – 4 дня после заражения. Они становятся причиной сильного зуда, кожа в области паха отекает, краснеет, человек ощущает сильное жжение. Потом постепенно переходят в маленькие язвы, заживающие без следов. Генитальный герпес передаётся не только половым путём. Он может появиться в тех случаях, если иммунитет у человека понижен, также стать следствием переохлаждения, гриппа.
- Инфицирование контагиозным моллюском. Поксвирус является причиной появления контагиозного моллюска. Заболевание может передаваться, когда кожные покровы соприкасаются. Инкубационный период длится в течение 2 месяцев. Моллюск отличается от прыща тем, что имеет блестящую розовую поверхность. Когда человек надавливает на него, он выделяет жидкость, похожую на творог. Прикосновения к местам поражения не вызывают болезненных ощущений, в отличие от простых прыщей. Лобок может воспалиться вследствие отсутствия гигиены, неправильной депиляции, гормональных сбоев в организме.
- Белые прыщи у новорождённых
- Акне новорожденных и все, что …
- Красные прыщики у ребёнка: обзор …
- Прыщики на лице новорожденного: из-за …
- На лице у младенца белые прыщики: Белые …
- Прыщики на лице новорожденного: из-за …
Обычно высыпь не возникает сама по себе. Она действительно может быть безобидным явлением, скажем, последствием обычной потницы. А может указывать на то, что человек заражен лобковым педикулёзом, генитальным герпесом или контагиозным моллюском.
ПРИЧИНЫ
Главная причина патологии – это нарушения в деятельности сальных желез. Оно, в свою очередь, может быть спровоцировано следующими факторами:
- наследственная предрасположенность;
- гормональные нарушения – у новорожденных они могут быть вызваны материнскими гормонами, а у подростков – сбоями, характерными для периода полового созревания;
- нарушения микрофлоры кишечника (дисбактериоз);
- прием некоторых препаратов, осложнения в период беременности;
- неправильный гигиенический уход за кожей и волосами.
Хронические инфекционные заболевания также могут выступать провоцирующими факторами, поскольку вызывают понижение иммунитета.
У детей до 2 лет себорея может возникать как аллергическая реакция на неправильное питание.
У детей старше 10 лет заболевание может развиваться на фоне психических расстройств, а также вследствие физического или эмоционального переутомления, дисбаланса гормонов.
Средства против опрелостей
Если на коже появляется легкое покраснение, справиться с опрелостями можно при помощи специальных средств. Рекомендуется использовать «Бепантен», цинковую мазь, «Спасатель». Также применяются детские присыпки, различные виды масел.
Средство от опрелостей для новорожденных — детский крем "Спасатель"
Некоторые из приведенных выше средств выпускаются специально для детей. Например, крем «Спасатель» сделан без антибиотиков и гормонов из натурального сырья. Он адаптирован для нежной детской кожи, имеет сниженную концентрацию активных веществ. Средство снимает боль, раздражения, ускоряет заживление и смягчает кожу.
Отметим, что при опрелостях нельзя наносить на поврежденную кожу зеленку, йод, марганцовку и другие подобные препараты.
- Прыщики у новорожденных на теле …
- На лице у младенца белые прыщики: Белые …
- Прыщи у грудничков на лице: причины …
- Красные прыщики у ребёнка: обзор …
- У новорожденного прыщики на лице …
- Белые прыщи у новорождённых
Помимо этого, необходимо соблюдать ряд гигиенических правил. В том числе регулярно менять подгузники младенцу (желательно каждые три часа), каждый день его купать, стирать пеленки и следить, чтобы его кожа была сухая.
Если у ребенка опрелость второй степени, применяются специальные растворы, в состав которых входят окись цинка и глицерин.
При третьей стадии опрелости нужно обратиться к врачу. Он назначит соответствующее лечение.
Причины возникновения и виды шрамов после прыщей
Помимо уже названных причин образования рубцов на чистоте кожи может сказаться перенесенная детская болезнь, например, ветрянка, генетическая предрасположенность к появлению шрамов, недостаточная или избыточная выработка вещества коллагена и сниженный иммунитет, а также другие нарушения в организме.
Чтобы понять, как избавиться от шрама после прыща, необходимо определить его характер. Рубцы бывают:
- нормотрофические;
- келоидные;
- атрофические;
- гипертрофические.
Нормотрофические — самые безобидные из всех. Находятся на одном уровне со здоровой кожей, цвет чуть светлее общего тона. Возникают при нормальном срастании тканей и со временем исчезают.

Келоидные — самые неприятные. В поврежденных тканях образуется избыток коллагена — основного строительного материала клеток. Из-за этого шрам находится выше рельефа кожи, со временем может разрастаться. Молодой келоид красных и розовых оттенков (это связано с увеличением давления избытка волокон на ближайшие капилляры), а старые рубцы обычно белые. Подробнее о том, как убрать келоидный рубец читайте в нашей статье.
Атрофические — находятся ниже уровня кожи. По-другому их называют ямками, оспинами или рытвинами. Образуются в результате нехватки коллагена в поврежденном месте, иногда сами проходят через год-два, но чаще требуется медицинское или косметологическое вмешательство.
Гипертрофические — по характеру и внешнему виду похожи на келоидные, однако, остаются в пределах травмированного участка, не захватывая со временем соседнюю здоровую кожу. Однако так же, как и келоидные, гипертрофические шрамы склонны увеличиваться.
Любой из перечисленных видов заметен на теле даже под плотным загаром: в отличие от здоровой кожи, в клетках рубца отсутствует вещество, отвечающее за выработку пигментации. К сожалению, варианты спрятать некрасивый дефект под толстым слоем косметики или перебить татуировкой не всегда выполнимы — забивая поры кожи или травмируя эпидермис иглой велика опасность только усугубить ситуацию.
Остеопатическое лечение родовых травм
Остеопатия помогает не только избежать родовых травм, но и эффективно бороться с их последствиями. Хотя родовая опухоль сама по себе не представляет опасности и со временем проходит, в некоторых случаях у детей могут оставаться последствия в виде различных скрытых дисфункций, которые проявятся в будущем.
Самый яркий пример – кривошея, когда из-за кровоизлияния грудино-ключично-сосцевидная мышца укорачивается и не может выполнять свою функцию поворота головы. Остеопатия на ранних стадиях вылечивает кривошею без следа. Время обращения к врачу очень важно – чем раньше, тем лучше эффект. При обращении сразу после родов бывает достаточно одного сеанса, но если ребенок постепил в стадии рубцевания мышцы, на лечение может уйти несколько месяцев.
Кефалогематомы могут оставлять после себя дисфукции костей черепа, которые в будущем проявляются различными нарушениями развития, головной болью, коликами и пр. Ребенка с кефалогематомой нужно показать остеопату как можно раньше, таким образом можно свести вероятность осложнений к нулю.
Кровоизлияния и синяки на конечностях и теле новорожденного могут оставлять под собой массу разнообразных дисфункций: еле заметное ограничение подвижности ручки или ножки, плохую подвижность ребер (в дальнейшем примедет к проблемам с легкими), дисфункции диафрагмы, печени и других органов. Избежать проблем в будущем поможет обращение к остеопату сразу после родов.
Профилактика
Чтобы снизить риск различных высыпаний на личике и теле младенца, необходимо проводить ряд профилактических мер:
- Купайте малыша не реже одного раза в день. В жаркую погоду водные процедуры можно проводить чаще.
- Отлично помогают в предотвращении сыпи ванны с добавлением отвара из лекарственных трав. Раствор марганцовки не следует использовать, ведь это вещество пересушивает кожу.
- После водных процедур детскую кожу аккуратно промокают, а не вытирают.
- Не надевайте несвежую одежду на малыша после принятия ванны.
- Периодически протирайте личико младенца ваткой, смоченной в кипяченой воде.
- Для стирки используйте специальный гипоаллергенный порошок.

Выполняя эти рекомендации, вы сможете избежать возникновения любой сыпи у вашего ребенка.
Лечение гидраденита
В стадии образования инфильтрата врач может попробовать лечить гидраденит паховой области, подмышечных впадин и других локализаций консервативно. В первые-вторые сутки рекомендовано применение местных средств. Антибиотики при гидрадените применяются в виде мазей, чаще всего используют тетрациклиновую, эритромициновую мази, примочки с клиндамицином. Так как вылечить острый гидраденит консервативными методами чаще всего не удается, приходится прибегать к хирургическому вмешательству.
Адекватный отток – ключевой момент в лечении любого гнойного процесса. Операция по вскрытию гидраденита – оптимальный способ достичь этого. По мнению хирургов, самый целесообразный способ обезболивания – наркоз. Это позволяет избежать появления системных эффектов от анестетиков, которые пришлось бы вводить в слишком большом количестве.
Ход операции:
- Кожа над гнойником и вокруг него обрабатывается антисептиками.
- Проводится небольшой разрез на всю глубину кожи до вскрытия полости абсцесса.
- Полость обрабатывается антисептиками, затем дренируется марлевой турундой, пропитанной водорастворимой мазью с антибиотиком.
- При множественном поражении потовых желез каждый гнойник вскрывается сразу. Если очаги расположены очень близко друг к другу, лучше удалить весь воспалительный конгломерат в пределах здоровых тканей. В этом случае рану зашивают. Во всех остальных она заживает самостоятельно.
После операции проводят ежедневные перевязки, во время которых кожу вокруг раны обрабатывают антисептиками. Ими же промывают полость гнойника, меняют турунды с мазью. В конце перевязки на рану накладывают повязки с антимикробной мазью.
- Красные прыщики у ребёнка: обзор …
- Милии у новорожденных: провоцирующие …
- Красные прыщики у ребёнка: обзор …
- Прыщики на лице новорожденного ребенка …
- Прыщики на лице новорожденного ребенка …
- Сыпь на лице у ребенка: все виды …
Турунду удаляют после того, как из раны прекращает поступать гной. После этого она быстро заживает самостоятельно. Разумеется, до полного заживления перевязки продолжаются.
Общее консервативное лечение обычно проводят после операции в тех случаях, когда гидраденит рецидивирует (некоторые называют такую форму болезни хронической, что не отражает реальное ее течение) или поражается множество потовых желез. В этом случае применяются:
- курсы антибиотикотерапии цефалоспоринами и полусинтетическими пенициллинами;
- переливание антистафилококковой плазмы;
- УФ-облучение крови;
- лазерное облучение крови;
- витаминотерапия.
При выраженных болях назначаются ненаркотические анальгетики, при нарушениях сна – соответствующие снотворные средства.