Контагиозный моллюск на половых органах
Возбудителем паразитарного заболевания является чесоточный зудень (клещ).
Реже заболевание передается ребенку от зараженных родителей во время ночного сна в одной постели.
https://www.youtube.com/watch?v=KATMf56UOM0
Основным симптомом, позволяющим заподозрить наличие чесотки, является выраженный зуд пораженных участков кожи гениталий, усиливающийся во время ночного сна.
Однако данный симптом может отсутствовать.
Появляются кожные высыпания в виде папул.
Признаком, характеризующим чесотку гениталий, является визуализация на коже чесоточных ходов, которые появляются в результате жизнедеятельности самки клеща.
При визуальном осмотре пораженных участков можно рассмотреть небольшие линии, слегка возвышающиеся над кожными покровами.
В одном из концов чесоточного хода можно различить темное пятно, являющееся клещом.
Характеристика заболевания и его поэтапное развитие:
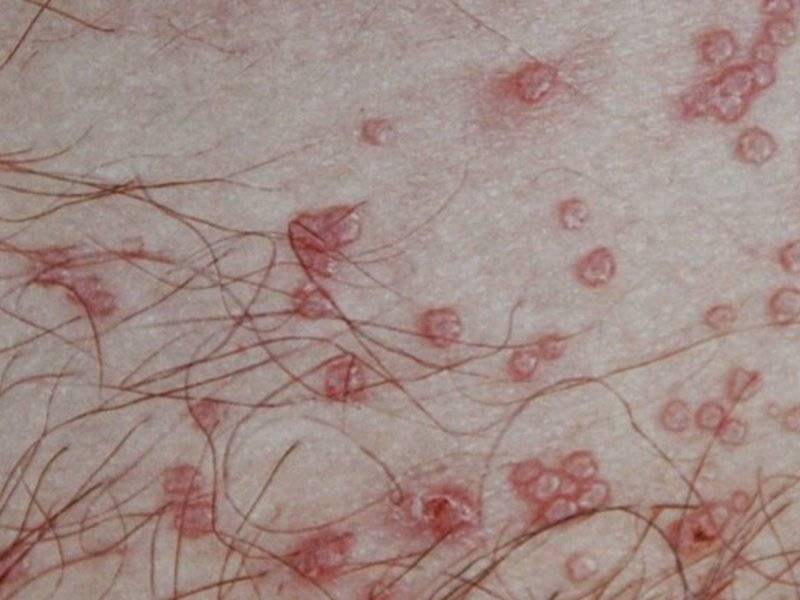
- После инфицирования первые клинические признаки чесотки проявляются в виде папулезных высыпаний, сопровождающихся гиперемией, возникающих единичными элементами или множественными, рядом расположенными.
- Спустя несколько дней на месте папул образовывается пузырьковая сыпь.
- Основными местами локализации высыпаний являются тело и головка пениса, мошонка.
- Совместное развитие высыпаний и зуда является ведущим симптомом чесотки.
- При расчесывании первичных элементов сыпи формируются гнойнички и корки.
- Если терапия болезни отсутствует возникают осложнения в виде воспаления и увеличения паховых лимфатических узлов, образовании абсцессов, при инфицировании кожи гноеродными кокками возможно поражение клубочков почек и возникновение ревматической лихорадки (поражаются сердечная мышца и сосуды).
Данные патологические процессы представляют собой инфекционное заболевание вирусной этиологии, возбудителем которого является один из вирусов оспы.
Характеризуется поражением кожных покровов, реже слизистых гениталий.
Передается здоровому человеку при интимных связях, иногда возможно заразиться в воде, к примеру, в бассейне.
Клиническая картина развивается следующим образом:
- После окончания бессимптомного периода, длительность которого составляет от 14 дней и до 1,5-2 месяцев, на пораженных участках пениса формируются маленьких размеров плоские папулы.
- Элементы высыпаний имеют желтоватый оттенок, от которого отливает перламутром.
- Спустя несколько дней элементы сыпи увеличиваются до 6-8 мм.
- Узелки имеют шаровидную форму и вдавление внутри папул.
- При пальпации папул появляется содержимое белесого цвета творожистой консистенции.
- Узелки возникают на расстоянии друг от друга, иногда сливаясь формируют бляшки.
- Существуют гигантские формы патологии, при которых высыпания достигают несколько сантиметров в диаметре.
- При контагиозном моллюске на половых органах формируется от 3 до 8-10 элементов сыпи.
Высыпания могут сопровождаться умеренным зудом, предоставляющим незначительный дискомфорт.
Помимо полового члена заболевание может распространяться на кожные покровы нижней части живота или бедра (его внутренней поверхности).
Исключением являются пациенты ВИЧ-инфицированные, у которых клинические признаки болезни и течение имеют более усложненный характер.
Какие анализы необходимы при уплотнении на члене
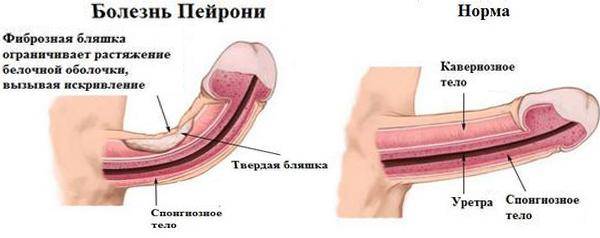
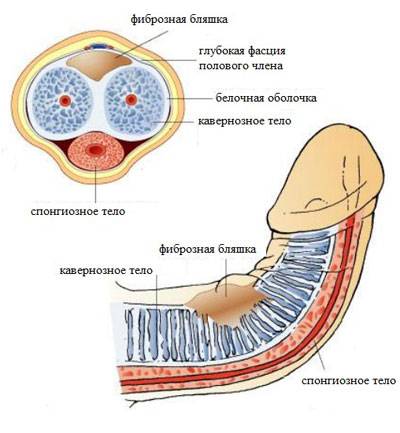
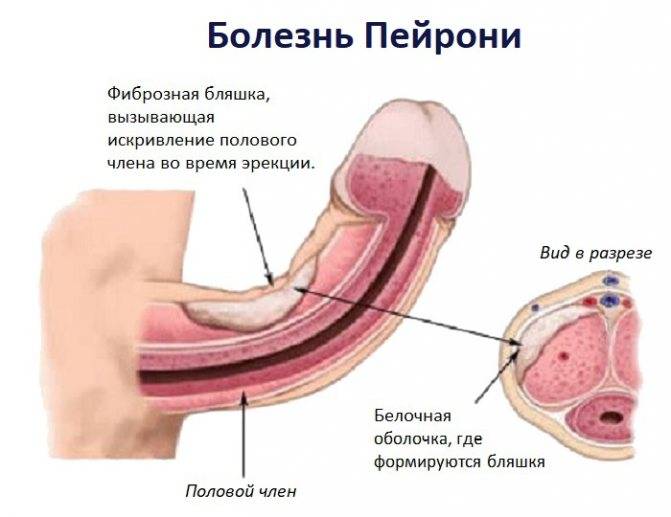
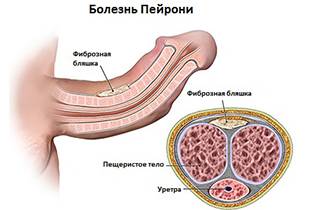
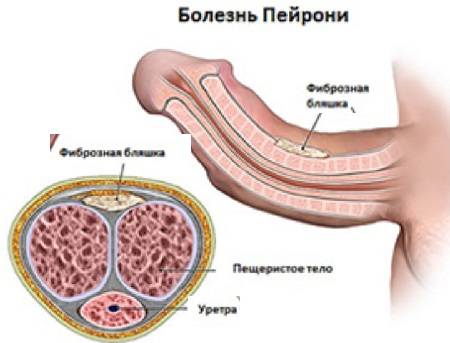
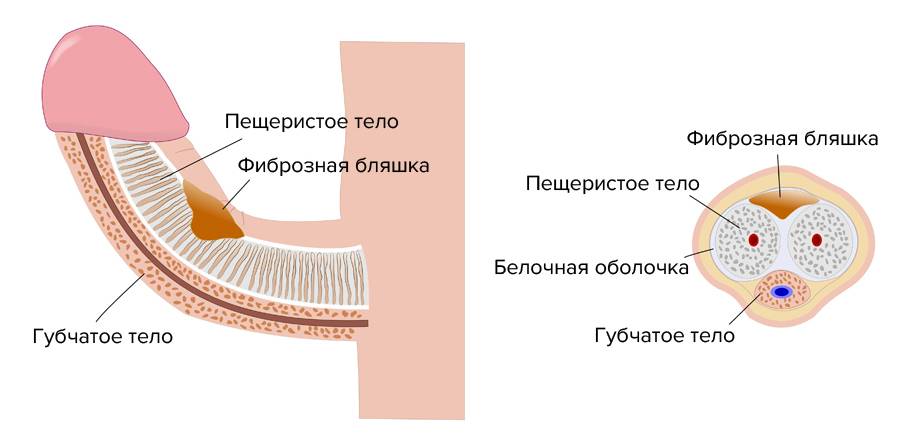
При подозрении на болезнь Пейрони диагноз может быть подтвержден при помощи методов визуализации.
Чаще всего используется УЗИ.
Реже применяются рентгенологические исследования или МРТ.
Часто уплотнения обусловлены инфекционными заболеваниями.
Это могут быть неспецифические воспалительные процессы или половые инфекции.
Основная цель диагностики в данном случае состоит в том, чтобы выявить возбудителя заболевания.
При подозрении на половые инфекции проводится соскоб кожи или берется мазок из уретры.
Материал исследуется под микроскопом, а также с помощью ПЦР.
Данная методика позволяет обнаружить ДНК возбудителя.
В диагностике сифилиса часто применяются серологические методы.
У пациента берут кровь.
В ней определяются трепонемные антитела или реагины (антигены, образующиеся в организме при сифилисе).
Для выявления неспецифических воспалительных реакций применяется микроскопия материала, полученного из зоны уплотнения.
Если там есть сыпь или экссудация, то доктор может обнаружить воспалительные клетки и самих возбудителей.
Одновременно проводится бактериологический посев.
При использовании этого метода диагностики полученный материал помещают на питательную среду и культивируют несколько дней.
Оценивается количество бактерий, а если оно больше 10 в 4 степени КОЕ, то проводится оценка чувствительности к антибиотикам.
При подозрении на онкологическую патологию берутся соскобы для цитологического исследования.
В случае необходимости назначается биопсия.
Фрагмент кожи отправляется на гистологическое исследование.
Оно позволяет определить не только рак или доброкачественную опухоль, но и ряд дерматологических заболеваний.
Какие анализы сдать при воспалении полового члена
Сам факт воспаления на члене можно увидеть невооруженным глазом.
Но это лишь синдром, а не диагноз.
Нужно знать, чем обусловлено это воспаление.
Для этого требуется установить вид возбудителя патологии.
Разные заболевания диагностируются по-разному.
Некоторые можно выявить при помощи микроскопии.
Так диагностируют кандидоз.
При подозрении на грибковое воспаление берут мазок-отпечаток с головки члена.
В микроскоп врач может видеть почкующиеся клетки и псевдомицелий.
Если воспалена уретра, мазок берется оттуда.
В образце можно выявить гонококки.
Это патогенные бактерии, которые вызывают гонорею.
В микроскоп они выглядят как распложенные парами грамотрицательные бактерии.
Их форма напоминает кофейные зерна.
Изредка в отделяемом уретры у мужчин можно визуализировать трихомонады.
Они имеют крупные клетки, жгутики, и могут двигаться, «расталкивая» соседние клетки.
Для диагностики большинства венерических инфекций применяют ПЦР.
Эта методика позволяет точно установить причины воспаления члена.
 Материал берут из головки или уретры.
Материал берут из головки или уретры.
Это зависит от того, где имеются признаки воспалительного процесса.
Таким способом можно подтвердить любые инфекции:
- трихомониаз;
- герпес;
- кандидоз;
- хламидиоз;
- гонорею;
- папилломавирус и т.д.
Преимуществом метода является высокая точность, быстрое получение результатов.
Выявить можно любых возбудителей: не только бактерий, но и вирусов, грибов, простейших.
При необходимости можно получить и количественные результаты.
Это поможет спланировать лечение и определить роль конкретного возбудителя в возникновении патологического процесса.
Нередко с помощью ПЦР обнаруживают не одну, а сразу несколько инфекций.
При подозрении на неспецифический процесс проводят бактериологический посев.
На питательных средах вырастают бактерии.
Их идентифицируют, определяют количество.
Сам факт наличия стафилококков или кишечных палочек не говорит о воспалении.
Но если их много, то очевидно, что именно тот микроорганизм, популяция которого резко увеличилась, является ведущей причиной патологии.
Бак посев помогает подобрать эффективное лечение.
Во-первых, потому что дает возможность установить вид микроорганизма.
Во-вторых, можно проверить в лабораторных условиях, к каким антибиотикам он чувствителен в наибольшей мере.
Назначаются и другие анализы.
При подозрении на аллергию – анализы крови на иммуноглобулины Е, кожные тесты.
При подозрении на дерматологическую патологию – биопсия кожи и её гистологическое исследование.
Методы лечения и профилактики
Обязательное условие эффективного лечения – установление причины заболевания и устранение ее. Потребуются диагностические исследования:
- Анализы мочи, крови, мазка из уретры;
- УЗИ, КТ;
- Бакпосев мазка;
- Визуальное обследование, пальпация;
- Сбор анамнеза пациента.
На основании результатов анализов специалист ставит диагноз и назначает медикаментозную терапию или выявляет показания к хирургическому вмешательству. Лечение всех патологий полового органа у мужчин следует начинать на ранней стадии. Промедление обращения к доктору приводит к прогрессии заболеваний, появления осложнений гнойного характера. Каждая патология требует индивидуальной терапии, приема таких средств, как:
- Противогрибковых;
- Противовоспалительных;
- Иммуномодулирующих;
- Антибиотиков;
- Анестезирующих мазей, растворов.
Хорошо помогают препараты: Дифлюкан, Клотримазол, промывания раствором марганца, фурациллина, перекисью водорода. Коротко рассмотрим варианты лечения для самых распространенных патологий:
- Приапизм. Требуется неотложная медпомощь, так как длительная эрекция вызывает боль в фаллосе, что приводит к снижению эректильной функции. Лечение: дренаж крови посредством иглы, проникающей в головку, прием лекарств, сужающих кровеносные сосуды.
- Баланит (баланопостит). Прием антибиотиков, противогрибковых препаратов. В особо тяжелых случаях потребуется обрезание крайней плоти.
- Фимоз. Применяется медикаментозная терапия длительного воздействия. Хирургическое вмешательство показано в крайних случаях. Это может быть полное удаление крайней плоти или отделение плоти от головки – менее травматичный вариант с коротким реабилитационным периодом.
- Парафимоз. Иногда достаточно льда, приложенного в область опухоли, чтобы снизить отечность. Неэффективность мер рекомендует инъекционную терапию или надрезание крайней плоти для освобождения головки.
- Рак головки полового члена. Оперативное вмешательство рассматривается на любой стадии патологии. Это может быть:
- широкое иссечение участка с опухолью;
- соскабливание опухолевых образований с последующим применением электротока для уничтожения раковых клеток;
- криохирургия – заморозка аномальных клеток с их последующим уничтожением;
- микрохирургия с удалением раковых и части нормальных тканей;
- воздействие лазерным лучом для устранения образований;
- ампутация члена – эффективная методика устранения рака с устранением всего или части фаллоса.
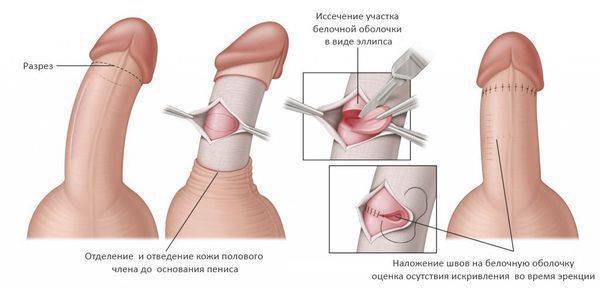
- Болезнь Пейрони может пройти сама, при этом доктора предлагают ожидание до 24 месяцев. В противном случае применяется медикаментозная или хирургическая терапия. Второй вариант имеет высокий риск возникновения осложнений, например, сокращение размеров органа. Без хирургии лечение подразумевает введение препаратов в бляшки, чтобы смягчить уплотнения, снизить болевые ощущения и исправить искривление.
Обращаться с патологиями головки и крайней плоти фаллоса следует к урологу, андрологу. Специалисты порекомендуют домашние способы ухода за головкой члена, назначат нужное лечение. При диагностировании венерической или грибковой причины заболевания следует минимизировать половые контакты до полного исцеления.
Когда обращаться к доктору:
- Болевой синдром не проходит в течение длительного времени;
- Есть образования на головке, крайней плоти, вызывающие тревогу;
- Состояние эрекции длится более 3-х часов;
- Заболевание не имеет явной причины или его сложно объяснить.
Профилактические меры патологий головки полового члена довольно просты
Мужчинам следует обращать внимание на состояние органа, тщательно следить за гигиеной, не переохлаждаться и носить белье по размеру. Синтетическое белье – одна из причин скопления смегмы, пережимания органа, что приводит к нарушению кровотока, развитию инфекций
Крайне важно упорядочить половую жизнь или использовать презервативы, ограничить потребление алкоголя, сигарет. И не забывать о регулярных осмотрах у специалистов – это поможет выявить болезнь на самых ранних стадиях и обеспечит своевременное начало лечения
Уплотнение на члене при расширенных сальных железах
Иногда пальпируемые множественные уплотнения представляют собой гипертрофированные железы, продуцирующие кожное сало.
Данное состояние не является патологическим.
Оно часто наблюдается у молодых мужчин с повышенной выработкой андрогенов.
Однако это предрасполагающий фактор для развития воспалительных процессов.
При избытке кожного сала образуются комедоны.
Это закрытые пространства, внутри которых могут размножаться анаэробные бактерии.
Результатом становятся угри.
Чтобы они не появлялись, пациент должен тщательно ухаживать за кожей члена.
Необходимо обеспечивать своевременное удаление кожного сала и эпителиальных клеток с поверхности пениса.
При склонности к угревым высыпаниям используются местные препараты: бензоил пероксид, мази с клиндамицином или эритромицином.
Иногда болезнь осложняется атеромой.
Это уплотнение, которое образуется на пенисе в результате закрытия протоков сальной железы.
Секрет скапливается внутри и не может выйти.
Формируется киста, которая затем может быть инфицирована.
Болезнь лечится хирургическими методами.
Симптомы молочницы на половом члене
зуда
Молочница у мужчин на пенисе также может носить и другие клинические проявления, которые зависят от локализации патологического процесса:
- Баланит.
- Кандидозный баланопостит.
- Уретрит кандидозной этиологии.
- Кандидозный цистит.
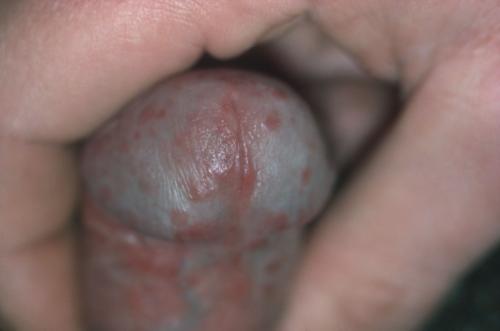
При изолированном поражении головки (баланит) кожа на ней приобретает ярко красный окрас и становится отечной, вследствие рефлекторной дилатации мелких подкожных сосудов. Со временем поверхность головки покрывается бело-серым налетом (состоит из слущенных эпителиальных клеток, дрожжеподобных грибов и белка), который также может заполнять венечную борозду.
Также молочница на пенисе может осложняться развитием кандидозного уретрита (кандидозное поражение стенок мочеиспускательного канала). Кроме типичных налетов, отека и покраснения в области наружного отверстия уретры появляется болезненное ощущение во время акта мочеиспускания и беловатые густые выделения, которые легко можно спутать с таковыми при гонорее. Данная форма опасна тем, что процесс может распространиться вверх и затронуть слизистую оболочку мочевого пузыря.
Цистит при кандидозе проявляется учащенным и болезненным мочеиспусканием. Могут быть императивные позывы, когда возникает сильное желание помочиться, но из-за жжения и боли этот процесс становиться невозможным. Любое воспаление стенки мочевого пузыря сопровождается ноющей болью, преимущественно в нижних отделах живота. Цвет мочи становится мутноватым, изредка в ней можно обнаружить примесь крови.
Причины появления на головке
Высыпания на половых органах у мужчин могут представлять собой физиологическую особенность организма или проявление патологии. Чтобы избавиться от неприятного явления, нужно установить этиологию возникших образований.
Белые точки на половом члене возникают по разным причинам, которые зависят от возраста мужчины.
У ребенка или подростка
Белые прыщи на члене у ребенка или подростка вызывают такие факторы:
- Неправильная гигиена пениса.
- Белые подростковые высыпания считаются нормой. Точки появляются из-за гормональной перестройки молодого организма в пубертатном периоде.
- Анатомические особенности кожи полового члена. Образования представляют собой видимую часть волосяных фолликулов, протоков сальных желез. Опасность связана с их возможным воспалением.
- У малышей белыми бугорками могут быть милии. Сальные железы производят много секрета, который может закупорить протоки. Функциональная активность желез нормализуется через несколько месяцев жизни ребенка.
Родителям нужно быть внимательными к своим детям, в случае появления точек приложить усилия для поиска причины.
Важно вовремя обратиться к педиатру или семейному врачу, чтобы определить лечебную тактику.
У мужчин
У мужчин светлые точки на половом органе возникают из-за таких факторов:
- Плохая гигиена. Остатки спермы, смегма, патогенные микроорганизмы закупоривают сальные железы члена. Закрытые протоки превращаются в белые пупырышки. От них может исходить неприятный запах. Дальнейшее невыполнение гигиенических процедур приводит к шелушению, зуду. Пузырчатая сыпь свидетельствует об активном размножении патогенных микроорганизмов.
- Кандидоз, или молочница, передается при незащищенном половом контакте, проявляется как творожистого вида высыпания. Грибок долгое время не проявляется. Активная фаза заболевания наступает при снижении иммунитета. Орган усыпан маленькими светлыми точками. Из уретры начинает выделяться творожистый секрет. Член чешется, зудит. От него идет неприятный кислый запах.
- Белые прыщи могут быть проявлением ЗППП: герпеса, генитального сифилиса, хламидиоза, гонореи. Кроме сыпи, человека беспокоят зуд, рези, зеленые выделения на белье, специфический запах.
- Остроконечные кондиломы вызваны вирусом папилломы.
- Аллергическая реакция может проявляться на члене белыми и красными точками. Отличить аллергию от других патологий помогает анамнез заболевания.
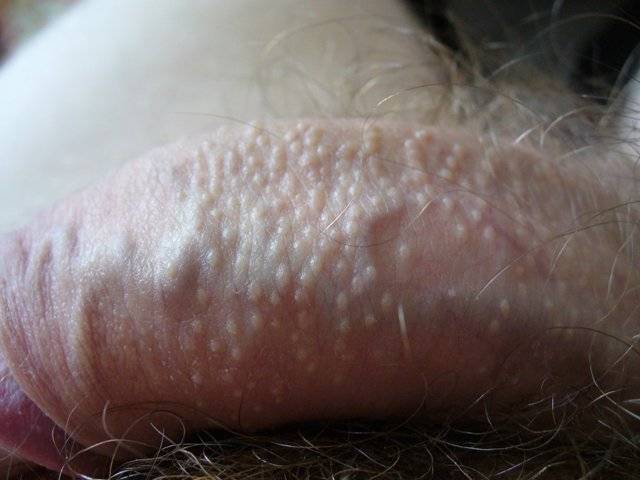
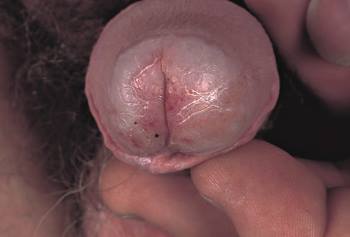
- Гранулы Фордайса, или себорейные кисты — видоизмененные сальные железы. Не поражается головка члена, крайняя плоть. Образования не мешают мужчине. Они не чешутся, не болят, не воспаляются. Себорейные кисты — особенность некоторых мужчин.
- Баланопостит — воспалительные изменения головки члена, крайней плоти. Патология доставляет неудобства, появляется постоянный дискомфорт в области гениталий, зуд, болезненность. Половые органы отекают.
После установления причины можно заняться избавлением от белых пятен, точек. Тактику лечения, диагностику, контроль процесса ведет лечащий врач.
Особенности симптома
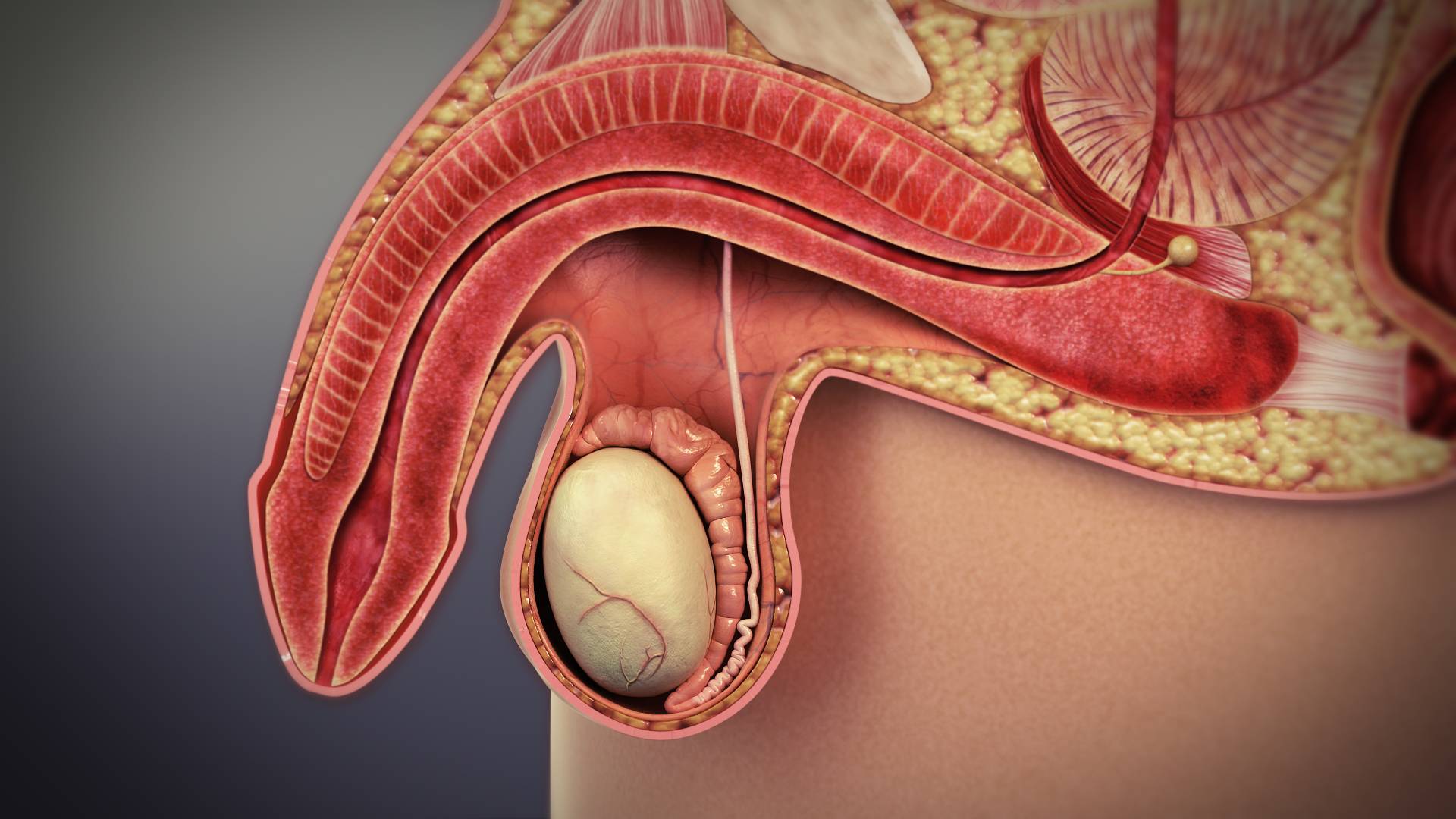
Головка мужского органа очень нежная и чувствительная, при этом она постоянно подвергается негативным воздействиям. При сексе она испытывает значительные нагрузки, подвергается воздействию агрессивных элементов мочи и пр. При этом орган покрыт тонким слоем кожи, на которой находится большое количество желез, выделяющих смегму. Кроме того, нельзя забывать о нервных окончаниях, которые обеспечивают повышенную чувствительность, и уретре – она отвечает за мочеиспускание,выделение спермы.
Головка имеет очень сложное строение, а ее функции разнообразны. Защиту обеспечивает крайняя плоть. В обычном состоянии она оберегает орган от любых воздействий, но при сексе вследствие оголения кожа контактирует с окружающей средой. Между крайней плотью и головкой есть зазор, в котором скапливается смегма.
Знание анатомических особенностей органа необходимо для установления причин появления боли. Несмотря на высокую чувствительность головки, любой дискомфорт в ней считается отклонением от нормы.
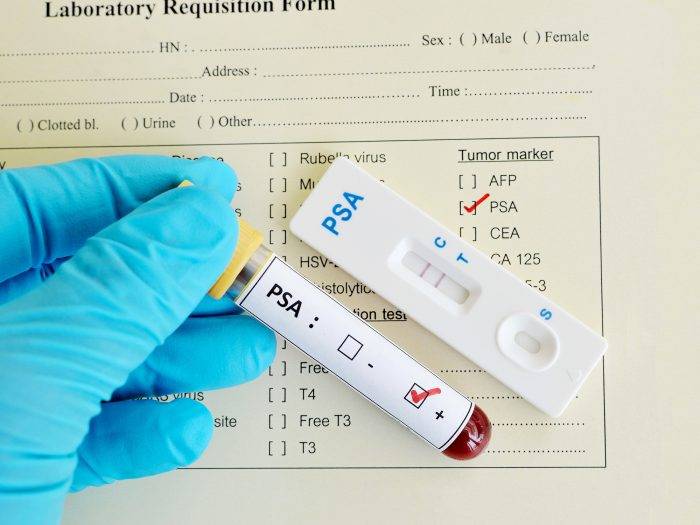
Что делать при болях во время эрекции?
Если у мужчины болит член при эрекции, необходимо отказаться от самодиагностики и тем более лечения и отправиться за помощью к грамотному специалисту. Промедление может стоить пациенту здоровья. Специалисты, которые занимаются такими случаями — венеролог, уролог, андролог или сексопатолог. Диагностические мероприятия включают в себя:
- Общие анализы мочи и крови;
- Анализ крови на мужские гормоны и на ПСА (простат-секреторный антиген);
- Ультразвуковое исследование органов малого таза, включая мошонку;
- Спермограмма;
- Ректальное исследование предстательной железы;
- Уретроцистоскопия;
- Бактериальный посев мазка и соскоба из уретры.
При постановке диагноза врач назначает грамотное лечение. Если же все исследования не показывают наличие патологий, то пациенту нейтрализуют симптоматику. Для этого снимают возбуждение с помощью анестезирующих средств. Помимо этого пациенту назначают обезболивающие ректальные свечи. На фоне такого лечения может несколько снижаться либидо, но ситуация восстанавливается сама собой со временем.
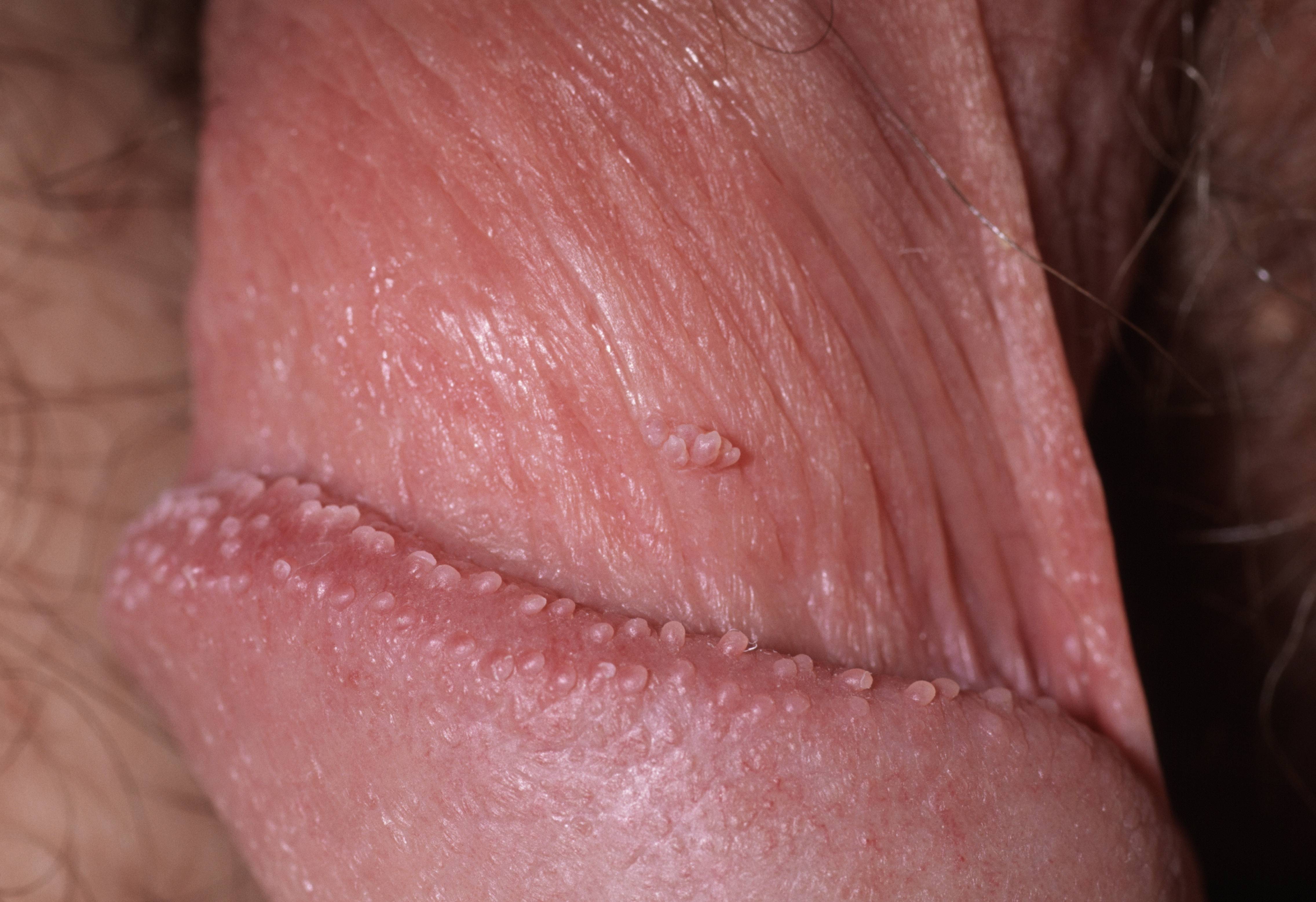
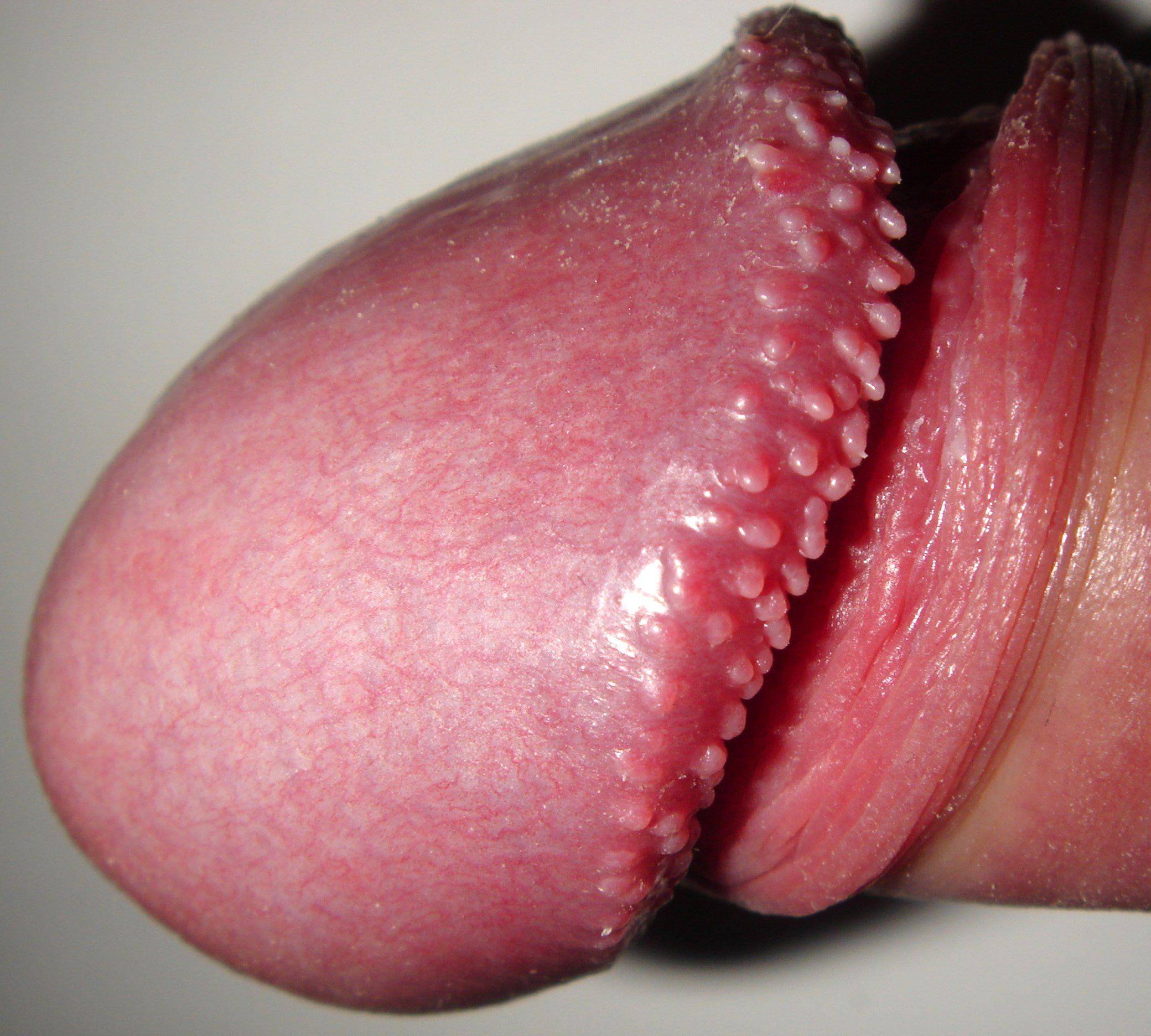
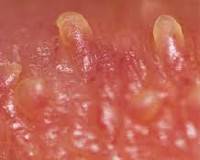
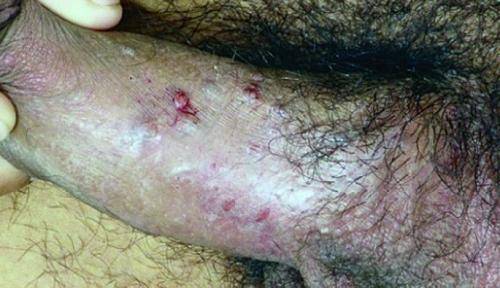
Контагиозный моллюск на половом члене
Болезни мужского члена могут иметь вирусное происхождение.
К числу таковых относятся контагиозный моллюск, герпес и папилломавирус.
Все эти заболевания передаются половым путем.
Контагиозный моллюск поражает не только пенис, но и расположенную в зоне гениталий кожу.
После инфицирования на теле появляются узелки.
Они могут достигать крупных размеров, особенно при иммунодефицитных состояниях.
Тяжелее всего протекает болезнь на фоне ВИЧ.
В этом случае количество узлов может исчисляться сотнями.
Они достигают гигантских размеров и обезображивают человека.
Но для большинства людей заболевание совершенно не опасно.
На половом члене и возле него после заражения появляются узелки диаметром около 0,5 см.
Они обычно не вызывают неприятных ощущений.
Единственной жалобой человека остается сам факт существования этих узелков.
Ведь они неэстетично выглядят и вызывают определенное беспокойство.
Узелки обычно красного цвета, а в центре присутствует вдавление.
Если надавить на этот элемент по бокам, выделится кашицеобразная масса.
Она заразная, так как содержит вирусы.
Болезнь склонна к самоизлечению.
Правда, происходит это достаточно долго.
Узелки исчезают лишь через несколько месяцев.
Нередко мужчине приходится ходить с ними полгода и дольше.
У него есть два способа решения этой проблемы.
Пациент может просто ждать, пока болезнь уйдет сама по себе.
Но многих такое положение дел не устраивает.
Ведь контагиозный моллюск некрасиво выглядит и может негативно сказаться на качестве интимной жизни.
Даже если самого пациента высыпания на пенисе не беспокоят, они волнуют женщин, которые попросту отказываются от интимной близости из-за страха заразиться венерической болезнью.
В таком случае от узелков можно быстро избавиться в медицинской клинике.
Вы можете обратиться к нашим специалистам.
Доктор удалит все образования быстро и без боли.
Никаких шрамов не останется – узелки расположены в эпидермисе (самом верхнем слое кожи).
1 Причины пигментации
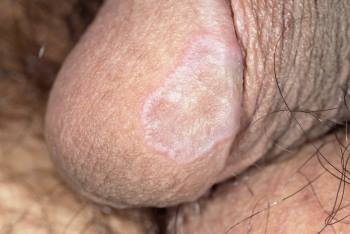
Пигментация представляет собой изменение цвета участков кожного покрова полового органа мужчины. Появляются пигментные пятна не только черного цвета, но и синего, коричневого, белого, красного. На некоторых разновидностях может образовываться налет.
Причинами образования черных точек, которые не относятся к заболеваниям и нарушениям в работе организма, являются:
| Причина | Описание |
| Половое созревание | Иногда сопровождается появлением единичных или множественных пятен розового оттенка. Других симптомов не наблюдается. Причиной является усиление работы сальных желез. Такие проявления абсолютно безопасны и проходят после окончания пубертатного периода |
| Нарушение правил гигиены | К этому фактору относится недостаточная гигиена или использование неподходящих средств (травматических и едких). Это приводит к образованию красных пятен, проходящих самостоятельно после корректировки гигиенических процедур |
| Механические повреждения | К появлению пятен приводят интенсивные сексуальные акты или удары. Они могут появиться и на головке . Обычно пятна имеют коричневый или серый цвет. Специального лечения они не требуют, проходят в течение нескольких дней |
1.1 Заболевания
Не только внешние воздействия, но и различные патологии, как местные, так и системные, могут вызывать появление пигментации.
1.1.1 Меланома
На сегодняшний день это образование является наиболее опасной злокачественной опухолью. Характеризуется метастазированием во все органы и системы. Ее развитие происходит из клеток меланоцитов, отвечающих за пигментацию кожи.
Отличие меланомы (справа) от обычной родинки (слева)
Выглядит меланома как невус (темная родинка) неоднородной структуры. Насторожить должны такие симптомы, как резкое увеличение образования, кожный зуд, выпадение волос, формирование узелков и изъязвлений, кровоизлияния.
1.1.2 Меланоз
Это состояние организма, при котором в некоторых местах образуется больше меланина, чем необходимо. К врожденным нарушениям относят гигантский невус или пигментные пятна. Обычно очаги заболевания формируются у людей с кожей, чувствительной к ультрафиолету.
Коричневые пятна (меланоз) на половом члене
Чаще всего пигментные пятна обнаруживаются в области лица или других частей тела, но нередко встречаются и на коже полового члена.
1.1.3 Витилиго
Нарушение представляет собой отсутствие меланина в некоторых зонах. Предположительно, причиной развития витилиго являются аутоиммунные нарушения, прием препаратов, воспалительные и некротические процессы.
Витилиго в паху
До конца не известна причина развития витилиго, но предполагается, что нарушение носит генетический характер. Белые пятна могут возникать на любом участке тела, обесцвечивать волосы. Они склонны к самостоятельному исчезновению, не приносят никаких неудобств и не требуют лечения.
1.1.4 Аллергия
Появляются пятна красного и темного цвета, сопровождающиеся сильным зудом, могут говорить о воздействии аллергенов. Раздражителями могут выступать: гигиенические средства, бытовая химия (средства для стирки, полоскания, белья), лубриканты, любые вещества, с которыми вступает в контакт кожа, в том числе и презервативы.
Употребление продуктов питания, содержащих аллергены, приводит к тому, что пятна локализуются и на других участках тела. После исключения причины реакция проходит самостоятельно.
Аллергическая реакция на головке полового члена
При возвышении опухоли над кожей необходимо провести дифференциальную диагностику с гемангиомой.
1.1.5 Отрубевидный лишай
Заболевание возникает по причине повышенной потливости на половом члене и на головке. Появляются розово-желтые или бурые пятна, которые увеличиваются в размере, сливаются друг с другом, поверхность шелушится.
1.2 Травмы
Изменение цвета кожи бывает спровоцировано повреждениями полового члена. К ним относятся удары, натертости, ожоги, ушибы.
При формировании некротического процесса оттенок пятна меняется до черного. Он способен распространяться на здоровые участки, что может спровоцировать осложнения.
Профилактика
Чтобы избежать развития этого коварного заболевания, каждому мужчине необходимо придерживаться некоторых профилактических правил:
Соблюдать личную гигиену, ежедневно принимать душ и менять нижнее белье.
Если диагностирован фимоз, следует аккуратно открывать головку, не допуская травмирования крайней плоти.
Важно вести здоровый образ жизни.
При несоблюдении мер профилактики болезнь рискует перейти в форму баланопостита. Подробнее о патологии рассказывает Соловьев Николай Константинович врач уролог-андролог высшей категории, кандидат медицинских наук:
Так как заболеванию более других подвержены мужчины со сниженным иммунитетом, важно обеспечить поступление в организм необходимого количества витаминов и минералов. Поддержать защитные силы организма могут закаливание и полноценный отдых.
Следует избегать незащищенного секса со случайным партнером.
Важную роль играет профилактика любых хронических болезней и ликвидация любого очага инфекции.. При появлении любых признаков баланита, мужчине важно как можно быстрее посетить врача, который назначит лечение
Если терапия была начата на начальном этапе патологии, то избавиться от нее будет намного быстрее и эффективнее
При появлении любых признаков баланита, мужчине важно как можно быстрее посетить врача, который назначит лечение. Если терапия была начата на начальном этапе патологии, то избавиться от нее будет намного быстрее и эффективнее
Виды
В медицине насчитывается множество венерических заболеваний. У мужчин чаще всего диагностируются следующие болезни:
1. Сифилис. Является самой древней венерической болезнью В Европе в 16 веке даже была эпидемия сифилиса, длящаяся более 50 лет. Возбудителем является бактерия бледная спирохета. Сифилис может передаваться бытовым путем. Болезнь протекает в два этапа. Инкубационный период длится до 30 дней, затем на месте проникновения инфекции (чаще всего на половом члене) появляется твердый шанкр. Обычно мужчина не связывает это с ИППП, поэтому заболевание переходит во 2 стадию. В это период начинаются высыпания по телу, повышается температура, воспаляются лимфоузлы. Если болезнь не лечить, то наступает третичный сифилис, который поражает нервную систему, кости, мозг. В конечном итоге пациент умирает.
2. Гонорея. Одно из самых распространенных ЗППП. Возбудителем выступает бактерия гонококк. Проявляется очень ярко: выделения из уретры, боли при мочеиспускании, воспаление простаты. Часто болезнь переходит в хроническую или латентную стадию, этому способствует самолечение. Гонорея — одна из причин импотенции, аденомы простаты и мужского бесплодия.
3. ВИЧ. Смертельно опасное заболевание, которое передается также через кровь. Возбудителем является вирус иммунодефицита человека. Инкубационный период длится до 3 лет, никаких проявлений не наблюдается. Но болезнь подавляет иммунную систему.
Первые признаки ВИЧ похожи на симптомы гриппа:
- температура; ломота в костях;
- могут быть высыпания на теле;
- обострения стоматита.
Больной постоянно подхватывает простудные заболевания, которые протекают тяжело и не поддаются лечению. В конечном итоге пациент может умереть от простой царапины или банального ОРВИ.
4. Хламидиоз. Возбудитель болезни — бактерия хламидия. Симптомы хламидиоза у мужчин выражены неярко, маскируются под другие заболевания. Поэтому пациент начинает принимать лекарства, загоняя инфекцию вглубь.
При дальнейшем обострении у мужчины возникают следующие симптомы:
- выделения с неприятным запахом;
- зуд, боль при мочеиспускании;
- капли крови в моче;
- повышение температуры;
- утомляемость, слабость;
- боль при семяизвержении.
5. Трихомониаз. Занимает первое место среди ИППП. Возбудитель — влагалищная трихомонада. В отличие от женского, мужской трихомониаз проявляется слабо или вообще протекает бессимптомно. Основные признаки болезни: слизистые выделения по утрам, резь при мочеиспускании, утренние позывы в туалет с малым выделением урины. Трихомониаз при отсутствии лечения приводит к простатиту, импотенции, бесплодию.
6. Генитальный герпес. Скрытый период болезни длится до двух месяцев. Возбудитель — вирус простого герпеса. Характеризуется чередованием периодов обострения и ремиссии, вылечить болезнь невозможно, пациент на всю жизнь остается носителем вируса. Главные симптомы герпеса — это появление пузырьков на половых органах, повышение температуры, головные боли.
7. ВПЧ (вирус папилломы человека). Заболевание также является неизлечимым. Вирус долго дремлет в организме и обостряется при снижении иммунитета. Симптомами являются папилломы на половых органах. Существует три штамма ВПЧ: неонкогенный, слабоонкогенный и онкогенный. Последние два становятся причиной рака полового члена у мужчин.
8. Гепатит. Заражение гепатитом В и С происходит половым путем и через кровь. В группе риска находятся наркоманы, люди, ведущие беспорядочную половую жизнь. Также есть вероятность заражения при медицинских манипуляциях. Инкубационный период составляет 2-6 месяцев. При попадании в кровь гепатит дает быструю и яркую симптоматику.
При половом заражении болезнь имеет симптоматику, схожую с проявлениями ОРВИ:
- субфебрильная температура;
- слабость, утомляемость, упадок сил;
- головные боли;
- высыпания на теле.
На хронической стадии проявляются признаки поражения печени в виде горького привкуса во рту, рвоты, тошноты. На третьем этапе развивается желтуха. Гепатит воздействует на печень, вызывая цирроз, который приводит к летальному исходу.
9. Уреаплазмоз. Возбудитель — условно патогенная бактерия уреаплазма. Она присутствует в организме в небольшом количестве и не проявляет себя.
При снижении иммунитета размножается, вызывая следующие симптомы:
- небольшие выделения без запаха;
- боль и жжение в конце мочеиспускания;
- покраснение головки полового члена.
При длительном течении вызывает простатит и бесплодие.
10. Кандидоз (молочница). Является следствием активного размножения патогенных грибков кандида. У мужчин протекает бессимптомно. В некоторых случаях может быть белесый налет на головке полового члена, болезненность при половом акте.
Особенности пигментации мошонки
Мошонка располагается между анальным отверстием и половым членом, покрыта редкими волосами. В мошонке поддерживается постоянная температура около 27 градусов, чтобы вырабатывались ферменты для нормального синтеза сперматозоидов. Цвет кожи мошонки изменяется в течение жизни. В норме оттенок на несколько тонов темнее, чем основной цвет кожи.
Изменение окраски половых органов на несколько тонов не является поводом для беспокойства, если нет признаков воспалительного процесса. Это может происходить под влиянием повышения уровня меланина, травмах, при трении внешних оболочек органа о нижнее белье, поражениях кожи химическими веществами в течение длительного периода времени (такую реакцию могут дать остатки моющих средств). Срочно обратиться к врачу следует, если на мошонке появилось темное пятно и оно расширяется, а также если есть признаки воспалительного процесса.
Мошонка – кожно-мышечный мешок, в котором находятся мужские половые железы. Располагается между анальным отверстием и половым членом, покрыта редким волосом.
Эволюционное значение органа заключается в вынесении яичек вне основного тела. При этом в мошонке поддерживается более низкая температура – около 27 градусов, что способствует продукции ферментов необходимых для нормальной продукции сперматозоидов.
Причины изменения пигментации при отсутствии патологических процессов:
- повышение продукции меланина;
- трение внешних оболочек органа о нижнее белье;
- травмы;
- поражение кожных покровов химическими веществами в течение длительного времени – остатками средств для стирки.
Изменение окраски на несколько тонов без признаков воспалительного процесса, шелушения не является поводом для беспокойства. Если кожа на мошонке резко покраснела или появилось темное пигментное пятно, и оно расширяется, следует срочно обратиться к врачу.