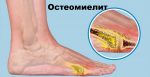
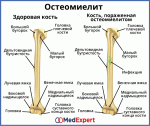
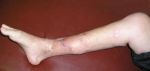
Гнойное расплавление костной ткани челюсти называется остеомиелитом. Заболевание имеет инфекционную природу, прогрессирующий воспалительный процесс приводит к постепенному некрозу кости. Процесс протекает с выраженным нарушением общего самочувствия, болевым синдромом, при отсутствии своевременного лечения остеомиелит челюсти может привести к необратимым последствиям.
Читайте также:
Удаление эндопротеза нижней челюсти и устранение субтотального дефекта нижней челюсти реваскуляризированным лоскутом с включением малоберцовой кости Справка автоматически для ФНС и много-много доработок ПолирПаст Z и D — семейство паст производства российской компании "Омега Дент" для удаления камней и мягкого налета, полировки пломб и керамики Хронический остеомиелит как осложнение экстракции зуба Выбор зубной пасты Хирургическое лечение аномалии окклюзии скелетной этиологии
- Рентгенологические симптомы …
- Остеомиелит. Острый гематогенный …
- Остеомиелит — Википедия
- Лечение остеомиелита за границей
Остеомиелит челюсти — причины
Обычная причина острого остеомиелита челюстей – это бактериальное вторжение от инфекционного очага: одонтогенного, имплантогенного, экстракционные (операционные) раны и инфицированные переломы.
Возникновение вторичного хронического остеомиелита челюстей (произвольный принятый предел, дифференцирующий острый от вторичного хронического Остеомиелита челюстей — 1 месяц) является результатом неспособности организма справиться с возбудителем из-за неадекватного лечения или полного отсутствия лечения.
Причины возникновения остеомиелита
У 80% пациентов остеомиелит является следствием запущенных стоматологических заболеваний. К сожалению, не все вовремя лечат кариес, допуская развитие пульпита и периодонтита. Инфекция может распространяться и проникать в костную ткань. Следствием такого процесса является остеомиелит.
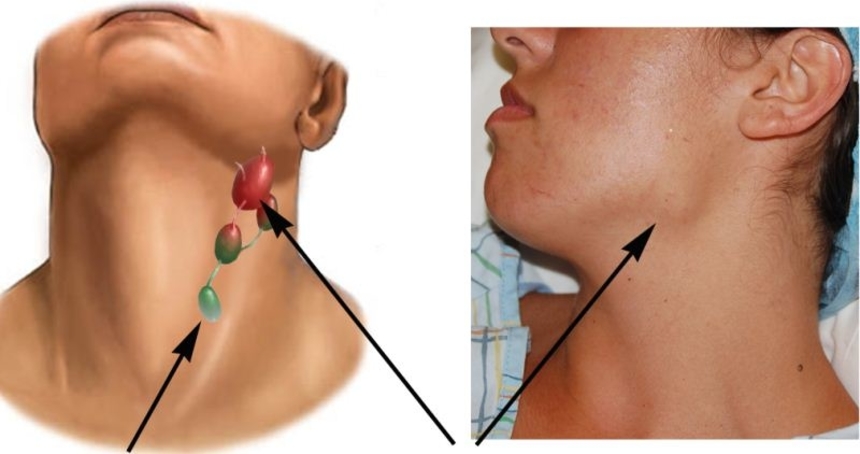
Гематогенная форма заболевания может возникнуть с большой вероятностью при наличии гнойно-воспалительных процессов в области головы и шеи. Гнойные отиты, фурункулы являются источником инфекции, которая через кровеносное русло мигрирует в ткань челюсти.
- Остеомиелит. Симптомы и лечение …
- Остеомиелит. Симптомы, лечение. | Tambuel
- Острый одонтогенный, гематогенный …
- Гематогенный остеомиелит — online …
Травма челюстно-лицевой зоны — это риск проникновения инфекции. Переломы челюстей, тяжелые травмы, полученные при ДТП, пулевые ранения часто приводят к гнойному расплавлению костной ткани.
Диагностика
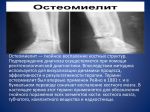
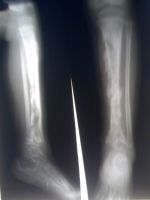
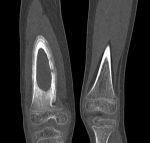
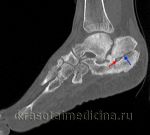
При появлении описанных симптомов немедленно обращайтесь к врачу-травматологу, а если не можете идти самостоятельно — вызывайте «скорую помощь». Важно распознать болезнь как можно скорее. Для этого понадобятся общий анализ крови и общий анализ мочи, по которым врач узнает, насколько далеко зашел воспалительный процесс. Чтобы оценить состояние пораженного участка, выполняют рентгеновский снимок. Правда, необходимо учитывать, что на начальной стадии болезни этот метод исследования не всегда информативен. А вот с помощью радиоизотопного сканирования достоверный результат можно получить уже спустя два дня с момента инфицирования. Иногда для уточнения диагноза врач назначает компьютерную или магнитно-резонансную томографию кости.
Принципы диагностики
Очень важно диагностировать острый гематогенный остеомиелит своевременно – в первые двое суток с момента появления первых симптомов болезни. На данном этапе имеет значение правильная реакция больного на свое самочувствие – обращение за медицинской помощью сразу, как только он заметит ухудшение состояния в виде вышеописанных симптомов. Второй момент – настороженность врача, к которому обратится больной относительно возможного остеомиелита.
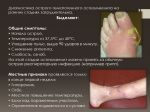
На основании симптомов болезни, данных анамнеза заболевания, жизни и результатов объективного обследования врач заподозрит эту патологию и направит пациента на дообследование, которое может включать в себя такие методы:
- диагностическая пункция (прокол кости в области места поражения, измерение температуры внутри кости и на ее поверхности, измерение давления в костномозговом канале, взятие костного мозга для последующего микроскопического и бактериологического исследований; при остром остеомиелите из пункционной иглы будет получен гной, вытекающий под высоким давлением);
- рентгенография пораженной кости;
- тепловидение;
- кожная термометрия;
- радиоизотопное сканирование.
С целью диагностики хронического остеомиелита больному могут быть назначены:
- рентгенография пораженной кости;
- если есть наружный свищ – фистулография (заполнение свищевого хода рентгеноконтрастным веществом с последующей рентгенографией);
- бактериологическое и цитологическое исследование отделяемого из свища, костного мозга и отпечатков раны;
- иммунологические методы диагностики (применяют у лиц с сепсисом);
- УЗИ пораженной области (с целью обнаружения скопления жидкости);
- ангиография (с целью обнаружения участков, лишенных кровоснабжения);
- радионуклидные исследования (позволяют диагностировать болезнь своевременно, уточнить расположение, степень тяжести и характер распространения воспалительного процесса);
- компьютерная и магнитно-резонансная томография (информативные методы, позволяющие определить локализацию, размеры, распространение, характер патологических изменений).

Максимальная диагностика очень важна, поскольку на основании ее результатов врач планирует оптимальную тактику лечения.
Лечение
- Обязательная госпитализация
- Массивная антибактериальная терапия
- Симптоматическая терапия
Общее лечение
- антибиотикотерапия (внутривенно цефалоспорин, линкомицин и др.) — начинают как можно раньше;
- мощная дезинтоксикация — с первых дней заболевания (переливание плазмы и дезинтоксикационных кровезаменителей);
- иммуностимуляторы и витаминотерапия;
- гемосорбция.
- ГБО — гипербарическая оксигенация.
Эмпирическая антибактериальная терапия остеомиелита[2][3]
- Острый гематогенный остеомиелит у детей до 6 лет: средства первого ряда — цефуроксим, амоксициллин/клавуланат; альтернативные средства — ампициллин/сульбактам, цефалоспорины III поколения (цефотаксим или цефтриаксон) + оксациллин;
- Острый гематогенный остеомиелит у детей старше 6 лет и взрослых: средства первого ряда — оксациллин + гентамицин (нетилмицин), амоксициллин/клавуланат; альтернативные средства — цефуроксим, цефазолин + гентамицин (нетилмицин), линкомицин + гентамицин (нетилмицин), клиндамицин + гентамицин (нетилмицин), фторхинолон (у взрослых) + рифампицин;
- Послеоперационный или посттравматический: средства первого ряда — офлоксацин или ципрофлоксацин + линкомицин (или клиндамицин); альтернативные средства — цефепим, ванкомицин + цефалоспорины III—IV поколения или фторхинолон, имипенем, линезолид + цефалоспорины III—IV поколения;
- Остеомиелит позвоночника: средства первого ряда — оксациллин или цефалоспорин + аминогликозиды или фторхинолон; альтернативные средства — ципрофлоксацин + рифампицин;
- Пациенты, находящиеся на гемодиализе, и наркоманы: средства первого ряда — оксациллин или цефазолин + ципрофлоксацин, либо ванкомицин + ципрофлоксацин;
- Пациенты с серповидно-клеточной анемией: средства первого ряда — ципрофлоксацин; альтернативные средства — цефалоспорины III поколения(цефтриаксон или цефотаксим, или цефтазидим, или цефоперазон), цефепим, имипенем.
Местное лечение
- покой, иммобилизация конечности гипсовой лангеткой;
- хирургическое лечение — на ранних стадиях, когда процесс не вышел за пределы кости, производят их трепанацию (образование отверстий в кости, через которые проводят проточный дренаж), в запущенных случаях, когда образовалась ещё и флегмона мягких тканей вокруг кости, производят, кроме того, и вскрытие гнойника, открытую промывку, вплоть до удаления очага и свищей;
- физиотерапия (УВЧ, УФО, электрофорез).
- Симптомы и признаки остеомиелита …
- Остеомиелит челюстей: этиология …
- Остеомиелит — описание болезни …
- Остеомиелит: челюсти, хронический, у …
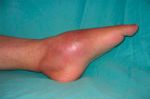
Прогноз
Своевременная диагностика острого остеомиелита и качественное лечение обеспечат полное выздоровление пациента. При неправильной тактике лечения распространение инфекции может спровоцировать развитие абсцесса мозга, менингит, менингоэнцефалит, сепсис.
Осложнения хронической формы патологии: контрактура жевательных мышц, ложные суставы, патологические переломы. Иногда остеомиелит челюсти может спровоцировать амилоидоз почек и сердца.
Профилактические мероприятия: своевременное лечение кариеса и периодонтита, укрепление иммунитета, профилактика травм челюсти.
Если у вас возникли вопросы или нужна консультация профессионала, запишитесь на личный прием. Врач расскажет, что такое острый одонтогенный остеомиелит челюстей и чем он опасен. Также в клинике можно пройти профилактический осмотр стоматолога. Позвоните по номеру телефона или заполните форму заявки.Связанные услуги:Ортогнатическая хирургияЛечение расстройств височно-нижнечелюстных суставов
Лечение остеомиелита
Всегда определяется индивидуально и зависит от формы и стадии воспаления, а также места его формирования.
Острый остеомиелит
На этой стадии заболевания боль и другие симптомы острого воспаления наиболее выражены.
После обследования и постановки диагноза врачи назначают длительный курс антибиотиков или противогрибковых препаратов — 4-6 недель.
Кроме того, назначается симптоматическая терапия: жаропонижающая, обезболивающая, противовоспалительная и др. Госпитализация нужна далеко не во всех случаях.
Подострый остеомиелит
При этой форме заболевания инфекции развиваются спустя несколько месяцев после полученной травмы или инфицирования. Тактика лечения определяется от степени тяжести и от причины остеомиелита.
- Остеомиелит: челюсти, хронический, у …
- Хронический остеомиелит — презентация …
- Что такое остеомиелит кости
- Остеомиелит. Симптомы, лечение. | Tambuel
При отсутствии травмы в анамнезе лечение соответствует острой форме. Если же она имеется, то лечение несколько сложнее и соответствует лечению при хронической форме.
Хронический остеомиелит
Первые симптомы могут появляться спустя 2 месяца после полученной травмы или же инфицирования. Лечение хронической формы требует комплексного подхода и сочетает в себе хирургическое вмешательство, а также консервативные методы.
Хирургическое лечение включает:
- Установку дренажной трубки для оттока гноя. Это не только облегчает состояние, но и способствует профилактике распространения инфекции;
- Хирургическую обработку. В ходе операции удаляется пораженная и некротизированная часть кости или же она вся, с последующей пересадкой донорского или собственного материала. Кроме костной ткани удаляются и инфицированные мягкие ткани;
- Восстановление притока крови. При удалении части костной ткани ее объем восполняется при помощи различных костнопластических методик: пересадки костных блоков, заполнения пространства материалом, стимулирующим рост собственной кости и др. Установка таких материалов способствует стимуляции образования новых кровеносных сосудов;
- Стабилизацию пораженной кости. На ней могут устанавливаться винты, пластины, стержни.
В сложных случаях и для спасения жизни пациента врачи принимают решение об ампутации пораженной кости и части тела.