Скарлати́на — инфекционная болезнь, вызванная гемолитическим стрептококком группы А (Streptococcus pyogenes). Проявляется мелкоточечной сыпью, лихорадкой, общей интоксикацией.
Введение
Первопричина скарлатины – это гемолитический стрептококк первой группы, он также одновременно выступает и причиной других стрептококковых болячек:
- Ревматизм.
- Ангина.
- Тонзиллит.
- Стрептодермия.
- Первые признаки, отличительные …
- Первые признаки, отличительные …
- Скарлатина в ДОУ — карантин, и другие …
- Скарлатина | lemur59.ru
Такой вид инфекции достаточно распространен и, может, к нам переходить массой различных путей. Важно также то, что эта инфекция потом начинает самостоятельно в теле человека выделять токсины, которые потом приводят к сильной интоксикации организма и еще более плохому самочувствию. Сегодня мы узнаем сколько длиться карантин при скарлатине, насколько она заразна и в какой период лучше посидеть дома одному.
Особенности карантина в школе
Вводить карантин в школе сложнее, чем в детском саду. Школьников, даже начальных классов, практически не удается уберечь от взаимодействия друг с другом. Количество детей в одном здании большое, они постоянно передвигаются по этажам и прилегающей территории. В таких условиях провести эффективную дезинфекцию и обезопасить здоровых детей нереально.
Основной профилактикой в школе является медицинский контроль. Медсестра каждый день проверяет кожные покровы, осматривает зев и замеряет температуру тела всем школьникам минимум неделю после исключения из коллектива последнего заболевшего.
При появлении первых признаков скарлатины или острого респираторного заболевания ученик отстраняется от занятий. Ставится в известность участковый педиатр. Допуск в школу дает врач — после выздоровления и окончания приема антибиотиков (продолжительностью минимум 10 дней). Школьникам с выявленными очагами инфекции назначается лечение.
Важно! Дети с заболеваниями лор-органов будут легче заражаться различными вирусами и бактериями. Своевременное лечение этих болезней — лучший способ защищать ребенка от инфекций.
Что можно есть при скарлатине?
Острая инфекционная болезнь, вызванная стрептококком группы А, именуется скарлатиной. Она характеризуется интоксикацией, высокой температурой, ознобом, болью в горле и сыпью. Чаще всего встречается у детей дошкольного возраста, реже у взрослых. В большинстве случаев протекает в легкой форме и лечится амбулаторно.
Еда и питье больных скарлатиной
Так как одним из основных симптомов данной болезни является боль в горле, то рекомендуется принимать теплую пищу в жидком или полужидком виде. В первые дни часто отсутствует аппетит, так как температура высокая, поэтому надо достаточно много употреблять жидкого: чай, отвары трав, теплые соки и молоко.
Спустя пару дней, когда самочувствие улучшается, ограничения на еду сводится только к исключению острого, жирного, соленого и жареного (также это касается жирного мяса). Если нет аллергии на кисломолочные продукты, то добавление их в меню только приветствуется, так как они усиливают иммунитет и улучшают микрофлору кишечника.
Нужно обогащать организм витаминами. Готовьте всевозможные овощные салаты из редьки, капусты, моркови и свеклы. Заправляйте оливковым маслом, соком лимона либо сиропом из шиповника. После каждого приема пищи больному надо полоскать горло.
И помните, что правильное питание ускорит лечение скарлатины и сделает его более эффективным.
Соблюдение диеты при скарлатине
- Скарлатина — что это, причины, симптомы …
- Скарлатина | lemur59.ru
- Скарлатина. Лекция 12 — online presentation
- Скарлатина у детей: симптомы, лечение …
Так как основными симптомами у детей являются нефрит и ангина, то болеющим рекомендуется диета №7 и №13. Лечебная диета №13 назначается при острых инфекциях для скорейшего вывода токсинов с организма. Она низкокалорийная, содержит много витаминов и жидкости. Главные правила для этой диеты:
- питание 5-6 раз маленькими порциями;
- выпивать не меньше 2 литров воды в день;
- все продукты должны готовится либо на пару, либо вариться;
- еда в кашеобразном или полужидком виде;
- запрещается свежий хлеб (можно заменить сухарями)
Из рациона надо исключить следующие продукты: острое, жирное мясо, сладкое и продукты, содержащие много клетчатки. Рекомендуются добавить в меню диетическое мясо (курица, кролик, индейка), рыбу, фрукты, мед.
У взрослых женщин среди симптомов часто встречается боль в почках и нефрит. Следовательно рекомендуется диета №7. Сама по себе она не сложная.
Из рациона желательно исключить соленое, консервированное, копченное, черный хлеб и сыры. Полезно употреблять овощи, фрукты, супы, кисломолочные продукты, рыбу и мясо птицы. Все варится или готовится на пару.
Кушать надо часто (не меньше 4-5 раза в день) и маленькими порциями.
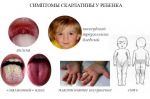
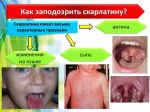
Клиническая картина (симптомы) скарлатины
Инкубационный период 1–10 (чаще 2–4) сут. Скарлатину классифицируют по типу и тяжести течения. Типичной считают скарлатину, протекающую с лихорадочно-интоксикационным синдромом, ангиной и сыпью. К атипичной относят стёртые, экстрафарингеальные (ожоговая, раневая, послеродовая), а также самые тяжёлые формы — геморрагическую и гипертоксическую. По тяжести выделяют лёгкую, среднетяжёлую и тяжёлую формы. Типичным считают острое начало. В некоторых случаях уже в первые часы болезни температура повышается до высоких цифр, возникают озноб, слабость, недомогание, головная боль, тахикардия, иногда — боли в животе и рвота. При высокой лихорадке в первые дни заболевания больные возбуждены, эйфоричны, подвижны или, наоборот, вялы, апатичны, сонливы. Следует подчеркнуть, что при современном течении скарлатины температура тела может быть невысокой.
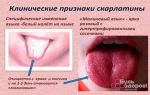
Уже с самого начала больные предъявляют жалобы на боль в горле при глотании. При осмотре — яркая разлитая гиперемия миндалин, дужек, язычка, мягкого нёба и задней стенки глотки («пылающий зев»). Гиперемия выражена сильнее, чем при обычной катаральной ангине, и резко ограничена в месте перехода слизистой оболочки на твёрдое нёбо. Возможно развитие фолликулярной или лакунарной ангины: на увеличенных, резко гиперемированных и разрыхлённых миндалинах возникают слизисто-гнойные, фибринозные или некротические налёты в виде отдельных мелких или, реже, глубоких и распространённых очагов. Одновременно развивается регионарный лимфаденит: переднешейные лимфатические узлы при пальпации плотные и болезненные. Язык обложен серовато-белым налётом, а к 4–5-м суткам болезни очищается, приобретает ярко-красную окраску с малиновым оттенком («малиновый» язык); сосочки языка гипертрофированы. В тяжёлых случаях скарлатины подобную «малиновую» окраску отмечают и на губах. К этому времени симптомы ангины начинают регрессировать, но некротические налёты исчезают гораздо медленнее. Со стороны сердечно-сосудистой системы определяют тахикардию на фоне умеренного повышения АД.
Скарлатинозная экзантема на фоне гиперемии кожного покрова возникает в 1–2-е сутки болезни. Сыпь — важный диагностический признак заболевания.
Вначале мелкоточечные элементы возникают на коже лица, шеи и верхней части туловища, затем сыпь быстро переходит на сгибательные поверхности конечностей, боковые стороны груди и живота, внутренние поверхности бёдер. Во многих случаях отчётливо выражен белый дермографизм. Важный признак скарлатины — сгущение сыпи в виде тёмно-красных полос в местах естественных сгибов, например в локтевых, паховых (симптом Пастиа), подмышечных областях. Иногда обнаруживают обильные сливные мелкоточечные элементы, что создаёт картину сплошной эритемы. На лице сыпь расположена на ярких гиперемированных щеках, в меньшей степени — на лбу и висках, в то время как носогубный треугольник свободен от элементов сыпи и бледен (симптом Филатова). При надавливании на кожу ладони сыпь в этом месте временно исчезает (симптом ладони ). В связи с повышенной ломкостью сосудов можно обнаружить мелкие петехии в области суставных сгибов, а также в местах, где кожа подвергается трению или сдавлена одеждой. Помимо точечных, возникают отдельные милиарные элементы в виде мелких, с булавочную головку пузырьков, заполненных прозрачной или мутноватой жидкостью. Эндотелиальные симптомы (жгута Румпеля–Лееде, «резинки», симптом Кончаловского) положительные.
Наряду с типичной скарлатинозной сыпью можно отметить мелкие везикулы и макулопапулёзные элементы. Сыпь может возникать поздно, лишь на 3–4-й день болезни, или отсутствовать. К 3–5-м суткам самочувствие больного улучшается, температура начинает постепенно снижаться, сыпь бледнеет, постепенно исчезает и к концу 1–2-й недели сменяется мелкочешуйчатым (на ладонях и подошвах — крупнопластинчатым) шелушением кожи.
Интенсивность экзантемы и сроки её исчезновения различны. Иногда при лёгком течении скарлатины скудная сыпь исчезает через несколько часов после возникновения. Выраженность и длительность шелушения кожи прямо пропорциональны обилию предшествующей сыпи.
Токсико-септическую форму относят к типичным формам скарлатины. У взрос- лых больных её обнаруживают редко. Характерны бурное начало с гипертермией, быстрое развитие сосудистой недостаточности (глухие тоны сердца, падение АД, нитевидный пульс, холодные конечности), геморрагии на коже. В последующие дни возникают осложнения инфекционно-аллергического (поражения сердца, суставов, почек) или септического (лимфадениты, некротическая ангина, отиты и др.) типа.
Экстрафарингеальная (экстрабуккальная) скарлатина. Ворота инфекции — места поражения кожи (ожоги, ранения, родовые пути, очаги стрептодермии и др.). Сыпь имеет тенденцию к распространению от места внедрения возбудителя. При этой редкой форме заболевания воспалительные изменения со стороны ротоглотки и шейных лимфатических узлов отсутствуют. Лимфаденит возникает вблизи входных ворот инфекции.
Стёртые формы скарлатины. Часто обнаруживают у взрослых. Характерны слабая интоксикация, катаральное воспаление в ротоглотке, скудная, бледная, быстро исчезающая сыпь. У взрослых возможно тяжёлое течение заболевания — токсико-септическая форма.
Профилактика скарлатины
Прививок от скарлатины не существует, поэтому избежать развития болезни с их помощью на сегодняшний день не представляется возможным. Что касается мер неспецифической профилактики, то врачи рекомендуют:
- изолировать зараженных людей;
- осуществлять карантинные мероприятия в детских образовательных и воспитательных учреждениях;
- выписывать больных, проходивших лечение в условиях стационара, не раньше, чем через 10 дней с момента госпитализации (после чего они еще 12 дней должны соблюдать домашний режим).
- online presentation
- Первые признаки, отличительные …
- Скарлатина 【Симптомы, лечение …
- Скарлатина. Лекция 12 — online presentation
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Профилактика
Специфическая профилактика не проводится.
Неспецифическая профилактика включает в себя:
- активное выявление и изоляцию больных, являющихся источником скарлатины;
- дети, контактировавшие с больным скарлатиной, наблюдаются в течение 7 дней от момента контакта; выздоровевшие из числа посещающих дошкольные учреждения и первые два класса школы после клинического выздоровления подвергаются дополнительной 12-дневной изоляции (всего 22 дня); на больных с ангиной в очаге скарлатины распространяются аналогичные мероприятия;
- в очаге проводится регулярная текущая дезинфекция, посуду и белье регулярно кипятят;
- проведение комплекса общеукрепляющих мероприятий — рациональное питание, закаливание, соблюдение правил гигиены, избегание запыленного и загазованного воздуха, своевременное выявление и лечение заболеваний десен и зубов, воспалений миндалин и околоносовых пазух.