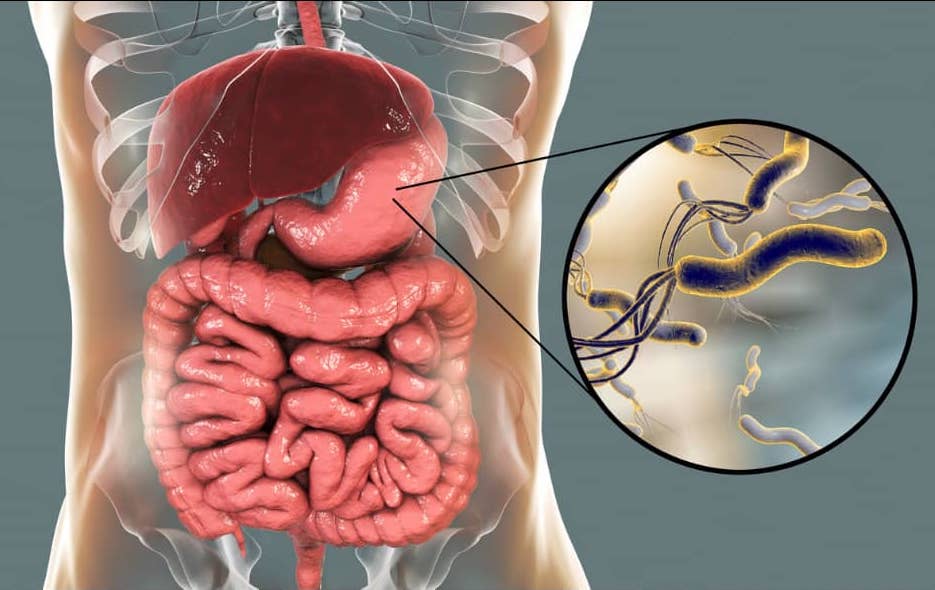
Орнитоз относится к вирусным заболеваниям птиц. Возбудителями орнитоза принято считать штаммы вируса, выделенные от попугаев, и являющиеся патогенными даже для людей. Вирусный ареал распространения среди птиц довольно велик. На сегодняшний день отмечено заболевание орнитозом более чем у 125 видов крылатых.
Полинейропатия делится на несколько видов в зависимости от типа пораженных волокон:
- сенсорная: страдают нервы, обеспечивающие чувствительность;
- моторная: выявляются нарушения работы двигательных нервов;
- моторно-сенсорные: смешанная форма, при которой преобладают двигательные нарушения;
- сенсорно-моторные: смешанная нейропатия, при которой больше выражены нарушения чувствительности;
- вегетативная: на первое место выходят нарушения работы внутренних органов, изменения тонуса сосудов и связанные с ним трофические нарушения.
Значительные различия в симптоматике заметны лишь на начальных стадиях развития болезни. В дальнейшем в патологический процесс вовлекаются все нервные волокна, и проявления приобретают смешанный характер.
- Орнитоз у человека: причины болезни …
- Орнитоз у человека: причины болезни …
- Beauty Lady
- Орнитоз у человека: причины болезни …
- Орнитоз – лечение, симптомы, причины …
Существуют и другие виды классификации заболевания:
- в зависимости от причины: алкогольная, диабетическая, идиопатическая и т.п.;
- в зависимости от локализации очага: полинейропатия верхних или нижних конечностей;
- в зависимости от типа течения: острая, подострая, хроническая;
- в зависимости от механизма возникновения: демиелинизирующая (разрушается оболочка, покрывающая нервные волокна), аксональная (формируется при гибели нервных отростков – аксонов), аксонально-демиелинизирующая.
Миоз — причины и лечение
Миоз — это незначительное сужение зрачка (менее 2,5 мм в диаметре), которое не всегда является патологией. Сужение зрачка, в целом, — это естественная физиологическая реакция глаза, которая рефлекторно возникает при яркой освещенности. Как вариант нормы миоз появляется, например, у пожилых людей и новорожденных, а также при взгляде на различные расстояния и во время сильного физического или умственного напряжения. Это состояние также может наблюдаться у людей с дальнозоркостью.
Гипотиреоз (недостаточная активность щитовидной железы)
Гипотиреоз — наиболее распространенное заболевание щитовидной железы. Гипотиреозом называют сниженную функцию щитовидной железы. Частой причиной этого состояния является тиреоидит Хашимото — аутоиммунное заболевание, которое в конечном итоге приводит к прекращению работы железы.
Симптомы гипотиреоза могут быть разными и абсолютно не имеют специфичности. Он может проявляться усталостью, увеличением веса и сухостью кожи. Медикаментозное лечение гипотиреоза заключается в замещении нехватки гормона щитовидной железы лекарственным препаратом, который принимают ежедневно на протяжении всей жизни.
- Орнитоз у голубей: симптомы, лечение и …
- Орнитоз — Википедия
- Орнитоз у человека: причины болезни …
- Орнитоз: болезнь птиц и людей — PetShopTop
- Ogorod.guru …
Повышенному риску развития гипотиреоза подвержены:
- Женщины
- Люди старше 60 лет
- Лица с отягощённым семейным анамнезом по заболеваниям щитовидной железы
- Пациенты с уже имеющимися аутоиммунными заболеваниями, например сахарный диабет 1 типа
- Пациенты после лечения радиоактивным йодом или принимающие антитиреоидные препараты
- Лица, подвергшиеся воздействию радиации
- Пациенты после операции на щитовидной железе
- Беременные или родившие в течение шести месяцев после родов
Эндокринная драма
Корона риска: с какими последствиями сталкиваются переболевшие COVID-19 Вирус может привести к развитию тревожности, потере обоняния и проблемам с сердцем
Коронавирус способен вызывать воспаления щитовидной железы. Об этом свидетельствует обзор, опубликованный специалистами Отделения эндокринологии и метаболических заболеваний госпиталя CHU-Larrey (Тулуза, Франция). Как говорится в статье, внелегочные проявления COVID-19 могут включать эндокринные формы, в том числе заболевания поджелудочной железы, гипофиза, гонад и, наконец, щитовидки. В частности, в научной литературе сообщается о весьма значительной частоте подострого или хронического тиреоидита (воспалительное поражение щитовидной железы различного характера), болезни Хашимото (хроническое воспалительное заболевание щитовидной железы аутоиммунного генеза) и других эндокринных патологий у таких пациентов.
Самая распространенная из них — подострый тиреоидит, характеризующейся болью в шее, которому обычно предшествует именно инфекция верхних дыхательных путей. Как сказано в статье, количество постковидных клинических случаев сопоставимо с тиреоидитом, наблюдаемым во время или после других инфекций, вызванных цитомегаловирусом, краснухой, вирусом Эпштейна-Барра, энтеровирусом, аденовирусом, корью, гриппом и другими вирусами.
Однако патогенез развития эндокринных патологий при коронавирусе отличается от того, что происходит во время других инфекций. В частности, на ежегодном международном собрании эндокринологического общества «ENDO 2021» был представлен доклад, в котором говорилось, что у некоторых пациентов с умеренным или тяжелым заболеванием COVID-19 наблюдается аномальное воспаление щитовидной железы. Его признаки — отсутствие боли в шее, наличие легкой дисфункции, более высокая частота патологии среди мужчин и связь с тяжелым течением COVID-19.
Острый орнитоз
Типичная форма орнитоза начинается остро: среди полного здоровья и хорошего самочувствия быстро, с ознобом, повышается температура тела (выше 39 градусов). С первых часов болезни появляются общая слабость, разбитость, сильная головная боль, боль в мышцах спины и конечностей. Аппетит понижен почти у всех больных. В первые дни болезни практически не бывает насморка, заложенности носа, сухости и першения в горле, покраснения зева, а также признаков, указывающих на поражение легких и плевры. Печень и селезёнка в первые дни ещё не увеличены.
Примерно на 2-4 день болезни появляются признаки поражения легких — сухой кашель, иногда колющая боль в груди, усиливающаяся при дыхании, затем начинает выделяться небольшое количество слизисто-гнойной мокроты, иногда — с примесью крови. Интоксикация и лихорадка удерживаются на том же уровне или несколько возрастают.
В конце первой недели у большинства больных увеличивается печень и селезёнка, при этом желтуха не возникает. Интоксикация наблюдается до 7-10-го дня болезни, затем начинает постепенно уменьшаться. Для данного заболевания характерно, что даже после нормализации температуры тела, самочувствие больного ещё долго остается плохим. Отмечается слабость, вегетативно-сосудистые расстройства, быстрое утомление даже при небольших физических нагрузках.
При тяжелых и среднетяжелых формах орнитоза полное восстановление сил наступает лишь через 2-3 месяца. У некоторых больных заболевание может принять хроническое течение. Атипичное течение острого орнитоза может проявляться менингеальным синдромом на фоне орнитозной пневмонии — менингопневмония, которая сочетает все признаки пневмонической формы орнитоза с картиной серозного менингита. Заболевание протекает длительно, лихорадка сохраняется до 3-4 недель, стойких изменений в ЦНС не наблюдается.
Орнитозный менингит — одна из атипичных форм острого орнитоза, встречается редко. Начинается остро с повышения температуры тела и появления симптомов интоксикации. В течение ближайших 2-4 суток присоединяются менингеальные симптомы (сильная головная боль, ригидность мышц затылка, положительные симптомы Кернига, Брудзинского и др.). Изменений в легких нет. Орнитоз без поражения легких начинается остро с повышения температуры тела (обычно выше 39 °C) и появления признаков общей интоксикации. Больные жалуются на головную боль, понижение аппетита, задержку стула, иногда ломящие боли во всем теле. К концу первой недели определяется увеличение печени и селезёнки.
Кроме того, острый орнитоз может протекать без каких-либо клинических проявлений в инаппарантной (лат. inapparens) — бессимптомной — форме. Такая форма болезни чаще наблюдается у лиц молодого возраста при хорошей реактивности организма. В этом случае инфекция не получает развития, но иммунитет формируется так же, как и при обычном течении заболевания.
- Агро журнал Dachnye-Fei.ru
- Орнитоз у птиц — Ветеринарный центр Природа
- Орнитоз (пситтакоз) — презентация онлайн
- Орнитоз (пситтакоз) — презентация онлайн
- Орнитоз у попугая: симптомы и лечение …
Клинические симптомы
Клинические признаки бессимптомной формы заболевания малохарактерны. Это осложняет раннее обнаружение заболевания. К симптомам относят:
- сонливость
- отсутствие аппетита
- слабость
- профузной понос, вызывающий истощение и гибель
Острое проявление инфекционного заболевания наблюдается в период оперения и имеет ярко выраженные признаки:
- светобоязнь
- двусторонний коньюктивит
- экссудат из носовых отверстий
- расстройство кишечника
- апатичность
- зеленый помет
- воспаление воздухоносных мешков со слышными на расстоянии хрипами
- параличи ног и крыльев
Лечение
Лечение орнитоза требует специфической антибиотикотерапии. Лечение достаточно длительное – до 2-3 месяцев. Помимо антибактериальной терапии в условиях стационара, применяют инфузионную терапию для снятия интоксикации – капельницы. Некоторые препараты противомикробной терапии обладают гепатотоксическим действием (в частности, антибиотики тетрациклинового ряда), поэтому целесообразно назначение гепатопротекторов. В период выздоровления рекомендуется применение муколитиков для лучшего отхождения мокроты. Учитывая продолжительный период заболевания, в рамках поддерживающей терапии могут быть назначены витаминные комплексы – в основном, витамины группы В.
- Орнитоз у птиц — Ветеринарный центр Природа
- Бактериальные болезни воробьиных птиц …
- Орнитоз (пситтакоз) — презентация онлайн
- Орнитоз (пситтакоз) — презентация онлайн
- Орнитоз (пситтакоз) — презентация онлайн
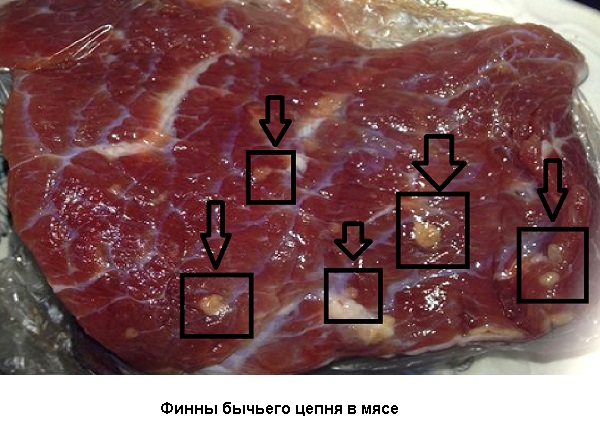
Специфической профилактики орнитоза не существует, поэтому необходимо принимать меры для раннего выявления заболевания у домашних птиц и снижения их заболеваемости. В домашних хозяйствах следует соблюдать санитарно-ветеринарные мероприятия. Заразиться орнитозом можно через мясо больной птицы – это возможно в случае недостаточной термической обработки и употребления в пищу сырого мяса.
Симптомы мастоидита
Как правило, мастоидит появляется параллельно с возникшим гнойным средним отитом. Однако чаще он развивается только на 7-й день от момента начала отита. Если говорить о развитии болезни среди новорожденных детей, то он проявляется в форме отоантрита. Последнее объясняется особенностями строения сосцевидного отростка. Мастоидит у взрослых сопровождается ухудшением общего состояния, подъемом температуры до показателей фебрильных цифр, а также головной болью, интоксикацией и нарушением сна.
Как правило, пациенты с диагнозом мастоидит жалуются на болезненные ощущения и шум в ушах. Часто у них наблюдаются проблемы со слухом. Случается, что они испытывают интенсивную боль в области за ухом. Может также быть чувство пульсации в плоскости сосцевидного отростка. Обычно боль распространяется по тройничным нервам, достигая височной и теменной области, а также верхней части челюсти. Бывают случаи, когда боль ощутима во всей голове.
Все указанные выше симптомы мастоидита, как правило, сопровождаются обильным выделением гноя со стороны наружного слухового прохода. Количество выделяемого гноя обычно больше самой барабанной полости. Последнее свидетельствует о распространении гнойных процессов уже за пределы среднего уха. Однако бывают случаи, когда гноетечение отсутствует или оно незначительное. Такое может происходить даже при неповрежденной барабанной перепонке. Это становится возможным в случае закрытия перфоративного отверстия в барабанной перепонке, а также при нарушении оттока гноя со стороны сосцевидного отростка прямо в среднее ухо.
Другие симптомы мастоидита: покраснение, отечность заушной области, сглаженная кожная складка в области за ухом, возможная оттопыренность ушных раковин. В случае прорыва гноя в подкожную часть жировой клетчатки формируется субпериостальный абсцесс, который сопровождается болезненными ощущениями, особенно во время прощупывания области за ухом. Также могут наблюдаться симптомы флюктуации. Гной также может распространиться из области сосцевидного отростка в затылочну и даже теменную (или височную) части. Характерное тромбирование сосудов, которые также снабжают кровью кортикальный слой кости сосцевидного отростка, может привести к началу развития некроза надкостницы с дальнейшим прорывом гноя на кожную поверхность головы. Последнее приводит к формированию наружного свища.
Больше анализов
Если поставили диагноз, придется пройти ЭКГ, сдать общий и биохимический анализ крови. Иногда врач также посоветует сцинтиграфию и пункцию железы.
ЭКГ, общий и биохимический анализ крови. Их делают только раз, чтобы помочь врачу определить состояние организма в начале лечения.
При тиреотоксикозе ритм сердца учащается, при гипотиреозе замедляется. Поэтому ЭКГ помогает определить степень заболевания и возможные противопоказания при лечении.
В общем анализе крови смотрят содержание лейкоцитов — клеток крови, которые отвечают за защиту от инфекций. Лекарства от тиреотоксикоза уменьшают активность лейкоцитов, поэтому врачу надо знать, что происходит с иммунитетом, чтобы правильно рассчитать дозировку и не испортить его окончательно.
Биохимия крови показывает работу почек и печени. Если с этими органами проблемы, препараты будут плохо усваиваться. Это поможет врачу с дозировкой.
ЭКГ и анализы крови без проблем компенсируют по ОМС. Если делать их в частной лаборатории, ЭКГ стоит примерно 500 рублей, общий анализ крови — 300 рублей.
Цена на биохимию зависит от количества выбранных элементов в исследовании. При проблемах со щитовидкой нужно проверить общий холестерин, креатинин, АСТ, АЛТ и общий билирубин. Все это стоит около 900 рублей. Итого 1800 рублей, потому что еще 100 возьмут за забор крови.
- Орнитоз — пситтакоз у птиц (попугаев …
- Орнитоз у птиц, попугаев. Курс лечения …
- Орнитоз (пситтакоз) — презентация онлайн
- Орнитоз у голубей: симптомы и лечение …
- Estet-Portal
Сцинтиграфия и пункция. Если УЗИ показало, что в щитовидке появились узлы, желательно сделать сцинтиграфию и пункцию.
Сцинтиграфия показывает, выделяют ли клетки узла гормоны. Если да, это может усугубить течение тиреотоксикоза, и врач посоветует этот узел удалить. При исследовании в вену вводят похожий на йод препарат. С током крови он попадает в щитовидку. А дальше просто: если узел вырабатывает гормоны, он захватит йод из препарата. После этого врач делает снимок, и если узел захватил йод, на изображении будет характерное свечение.
Пункция тоже дает возможность выяснить, из каких клеток состоит узел, но с ее помощью проверяют на опухоль. Щитовидную железу прокалывают иглой, а смыв с иглы исследуют под микроскопом. Если там нашлись злокачественные клетки — это рак, поэтому щитовидку надо удалять.
Сцинтиграфия и пункция помогают спрогнозировать дальнейшее развитие болезни и выбрать метод лечения. Но они считаются дополнительными исследованиями, поэтому по ОМС их не делают. Сцинтиграфия стоит порядка 3 тысяч рублей, пункция — 2 тысячи, итого 5 тысяч рублей.
стоят в среднем два обследования: сцинтиграфия и пункция
При этом в каждом регионе могут быть свои бесплатные медицинские процедуры — это называется территориальной программой. Поэтому имеет смысл позвонить в местный фонд ОМС и узнать подробности.
Общие расходы на диагностику заболеваний щитовидной железы сильно зависят от тяжести состояния пациента, региона и готовности обращаться в государственные поликлиники. Скажем, если при тиреотоксикозе с узлами все делать за деньги, диагностика будет стоить около 13 тысяч в год.
Лечение
Все терапевтические процедуры должны проводиться врачом-офтальмологом, иногда требуется привлечение других специалистов. Временной фактор играет очень важную роль в терапии этого заболевания – важно как можно раньше установить диагноз и начать проведение этиотропного и патогенетического лечения. Все эти меры направлены на снижение вероятности развития осложнений, которые могут привести к существенному снижению зрения или к слепоте. Вместе с этим назначают лечение, направленное на устранение причины болезни.
Что касается лечения народными средствами, то такой подход крайне нежелателен – такой способ лечения практически всегда приводит к ухудшению состояния пациента. Лечение воспалительных процессов должно включать в себя назначение лекарственных средств – мидриатиков, стероидных гормонов и препаратов, подавляющих воспалительные процессы на системном уровне.
Мидриатики назначают с целью снижения напряжения цилиарной мышцы, что дает возможность снизить риск развития сращения между капсулой хрусталика и радужной оболочкой (синехии). К препаратам этой группы относят следующие:
- тропикамид;
- фенилэфрин;
- циклопентолат;
- атропин.
При установлении инфекционной природы увеита назначают антибиотики или противовирусные средства (в зависимости от вида инфекционного агента). Если причиной болезни стали системные воспалительные заболевания, то используют НПВП и цитостатики. При аллергии назначают антигистаминные средства.
Важную роль в лечении увеита играет местное применение стероидных гормонов (преднизолона, дексаметазона, бетаметазона). Для этого используют препараты в виде мази, делают субконъюнктивальные, субтеноновые, парабульбарные инъекции, проводят инстилляции в конъюнктивальный мешок. При отсутствии эффекта от терапии стероидами назначают системные иммуносупрессивные средства.
Хирургическое лечение требуется при развитии осложнений. В этом случае рассекают синехии радужки, проводят лечение катараткы, глаукомы, отслойки сетчатки. Если развивается иридоциклохориоидит, то может потребоваться проведение витреоэктомии (удаление стекловидного тела) или удаление всего глазного яблока.