Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Каких заболеваний простаты стоит прежде всего опасаться мужчинам?
Большая часть заболеваний у мужчин старше 40 лет является всего лишь следствием нарушения работы мочеполовой системы, то есть в результате воспаления железы распространенное заболевание простаты — это простатит. Выделяют острую и хроническую форму этого заболевания. Заболевание достаточно распространено и диагностируется у более 80% половозрелых мужчин, из них примерно 30% выявляется в возрастной категории от 20 до 35 лет. Если ссылаться на статистические исследования, то можно сказать, что простатит выявляется у каждого 10 пациента.
- Гонорея (триппер): симптомы, лечение …
- Гонорея у мужчин: симптомы триппера …
- iDoctor.kz
- Гонорея симптомы у мужчин: фотографии …
- Первые признаки гонореи у мужчин и женщин
Что такое мужской климакс? Бывает ли мужской климакс?
Мужской климакс — это физиологический процесс, который обусловлен возрастными сдвигами в гормональном фоне и общем обмене, а также возрастным угасанием функции половых желез. Климактерический период и связанные с ним физиологические и морфологические изменения наблюдаются и у мужчин, и у женщин, однако угасание происходит у них в разное время. В последние годы отмечается увеличение длительности половой жизни в среднем на 10 — 15 лет у мужчин и на 8 — 9 лет у женщин.
Факторы, оказывающие негативное влияние на слизистую оболочку:
-
Неконтролируемый прием сильнодействующих лекарственных средств и антибиотиков;
-
Ослабленный иммунитет;
-
Наличие СПИД, ВИЧ;
-
Воспалительные процессы в ротовой полости;
-
Поражение внутренних органов и систем;
-
Неправильное питание;
-
Алкоголизм, курение, наркомания;
-
Инфекционные заболевания;
-
Обезвоживание организма;
-
Авитаминоз;
-
Нарушение гормонального фона;
-
Наследственная предрасположенность.
Симптомы и их проявление
Болезни полости рта можно диагностировать самостоятельно в домашних условиях. Необходимо лишь заметить изменения, которые имеют характерные признаки патологического процесса:
-
Появление зуда, жжения или болевых ощущений;
-
Отечность;
-
Образование язвочек и гнойничков;
-
Кровоточивость десен;
-
Нарушение эмали зуба;
-
Появление неприятного запаха;
-
Слабость и болезненное самочувствие.
Виды заболеваний
-
Воспалительные;
-
Инфекционные;
-
Вирусные;
-
Грибковые.
Инфекционно–вирусные процессы:
-
Катаральный – заболевание, в котором появляется сильная отечность и высыпания, которые покрываются серым налетом;
-
Афтозный – слизистая оболочка покрывается болезненными пузырями, которые со временем лопаются, после чего на этом месте образовывается эррозия, которая вызывает болезненные ощущения;
-
Язвенный – протекает по катаральному типу.
Вирусные заболевания
В эту категорию входят разные виды стоматита, которые сложнее поддаются лечению. Часто к таким видам патологии относят инфекции, которые вызваны вирусом герпеса. Он локализуется возле ротовой полости, но при ослабленном иммунитете может распространиться на слизистую оболочку полости рта.
Грибковые
Заболевания, вызванные заражением грибками Candida. Этот процесс часто встречается, и в детском, и во взрослом возрасте.
Самые распространенные болезни зубов и десен
-
Кариес. Это распространенная проблема, с которой встречается практически каждый человек в разном возрасте. На первой стадии развития, на эмали появляются пятнышки, в последствие развития происходит разрушение твердых тканей;
-
Гингивит. Воспалительный процесс, при котором появляется припухлость и болезненность мягких тканей. При несвоевременном лечении проблема усугубляется и переходит в хроническую степень;
-
Пародонтит. Популярная проблема, при которой начальная стадия проходит бессимптомно. Боль и дискомфорт появляется после поражения костной и мягкой ткани;
-
Пародонтоз выражается в поражении пародонта, при котором возможна потеря зуба. Поэтому важно начать лечение своевременно.
Меры профилактики
Следуя простым правилам можно уменьшить вероятность появления серьезных заболеваний полости рта:
-
Чистка зубов не менее 2 раз в день после принятия пищи;
-
Использование зубных нитей и ополаскивателей;
-
Рациональное питание;
-
Отказ от вредных привычек;
-
Посещение стоматолога не реже 1 раза в полгода;
-
Активный образ жизни.
Стоматологи обращают внимание, что многие заболевания на первых стадиях проходят бессимптомно. Именно поэтому важно регулярно посещать доктора, чтобы обнаружить наличие проблемы на ранней стадии и устранить ее причину без осложнений.
Важна профессиональная чистка зубов хотя бы раз в несколько месяцев. Такие меры позволят сохранить ротовую полость в здоровом состоянии на долгие годы. Особенно важно следить за состоянием зубов в пожилом возрасте. Это связано с тем, что иммунная система организма работает слабо, а вирусы развиваются очень быстро.
Важно! Есть некоторые заболевания, которые на первых этапах протекают абсолютно бессимптомно и заметить этот процесс может только специалист. Поэтому рекомендуется каждые 6 месяцев посещать стоматолога даже в том случае, если вас ничего не беспокоит. Это позволит выявить заболевания на ранней стадии и предотвратить их переход в хроническую форму.
- Гонорея у мужчин и женщин: пути …
- Гонорея (триппер): симптомы, лечение …
- Презентация «Гонорея» — Прочее …
- ГОНОРЕЯ как лечить | Как вылечить …
- Гонорея у мужчин: симптомы триппера …
Основные причины образования пяточных шпор:
- считается, что пяточные шпоры являются следствием инволютивных процессов (процессов старения) человеческого организма и обнаруживаются как анатомическая особенность у лиц среднего и пожилого возраста, так как у пожилых людей уменьшается толщина подкожно-жировой ткани в пяточной области, которая, как известно, выполняет амортизирующую функцию, и ее защитная функция ослабевает;
- развитию воспалительного процесса способствует наличие избыточного веса;
- в 90% случаев пяточная шпора развивается на фоне продольного плоскостопия, так как при данном заболевании наблюдается анатомически неправильное распределение нагрузки на стопы;
- острая и хроническая травма пяточной кости при интенсивных занятиях спортом (особенно прыжково-ударной нагрузки) без правильно подобранной спортивной обуви, а также длительные нагрузки на область пятки способствуют образованию пяточных шпор;
- имеют значения и заболевания, связанные с нарушением обмена веществ (подагра), со значительным нарушением кровообращения и плохой проходимости сосудов (атеросклероз сосудов нижних конечностей, облитерирующий эндартериит и др.);
- воспаление пяточной области бывает следствием и ряда хронических воспалительных заболеваний суставов (артрита, полиартрита);
- заболевания позвоночника, нарушающие осевую нагрузку, также могут быть причиной формирования пяточной шпоры;
- достаточно часто пяточная шпора встречается у женщин старше 40 лет.
Виды рака печени
Можно выделить следующие основные разновидности злокачественных опухолей печени:
- Лечение гонореи у женщин в клинике в Москве
- Лечение гонореи у женщин: лучшие способы
- Гонорея у женщин и мужчин: симптомы и …
- Гонорея — презентация онлайн
- Гонорея. Полное описание: причины …
- Злокачественное новообразование, которое развивается из клеток паренхимы печени, называют гепатоцеллюлярной карциномой (ГЦК), или гепатоцеллюлярным раком печени. В одних случаях обнаруживается единственная опухоль, которая со временем увеличивается в размерах, и лишь на поздних стадиях начинает распространяться на другие части органа. При диффузной форме рака очагов много, и они находятся в разных частях печени. Такой вариант наиболее характерен в случаях, когда онкологическое заболевание развилось на фоне цирроза.
- Фиброламеллярная карцинома — разновидность гепатоцеллюлярного рака. Она составляет менее 1% от всех остальных подтипов, и ее важно распознать во время обследования. Такие опухоли обычно встречаются у женщин младше 35 лет.
- Если опухоль образуется из эпителия желчных протоков, то ее называют холангиокарциномой. Этот тип рака печени встречается в 10–20% случаев.
- Вторичный рак — это метастазы в печень опухолей, возникших в других органах. Чаще всего встречаются метастазы колоректального рака (из опухолей толстой и прямой кишки), что связано с особенностями кровотока. Реже опухолевые клетки происходят из легких, молочной железы, простаты и др. По своему строению метастатические очаги сходны с первичной опухолью.
- Редко в печени встречаются ангиосаркомы и гемангиосаркомы — злокачественные опухоли, развивающиеся из кровеносных сосудов. Они очень агрессивны и быстро распространяются в организме.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Когда появляются первые признаки климакса: возраст женщин
Время наступления этого периода индивидуально для каждой женщины и зависит от ряда факторов (наследственности, общего состояния здоровья, количества родов в анамнезе). В среднем возраст появления первых симптомов климакса составляет 50 лет, но в некоторых случаях начало менопаузы может наблюдаться как в 40, так и в 60 лет. Наибольшая интенсивность признаков климакса обычно сохраняется в течение года, после чего постепенно уменьшается и заканчивается.
Отдельно стоит отметить ранний климакс. Симптомы этого состояния могут начаться уже в 28-30 лет. Если первые признаки менопаузы возникают так рано, существует опасность появления сердечно-сосудистых заболеваний, остеопороза (Osteoporosis) в молодом возрасте.
- Симптомы и признаки гонореи. Основные …
- Гонорея: у женщин и мужчин; фото …
- Гонорея. Полное описание: причины …
- Лечение гонореи у мужчин и женщин ~ Киев
- Гонорея – что это, симптомы, пути …
Причины возникновения заболевания
Среди многочисленных пусковых механизмов для возникновения болезни, следует выделить те факторы, которые могут спровоцировать проявление ее симптомов:
- Частые инфекционные заболевания различного характера;
- Постоянные механические и химические повреждения кожи;
- Аллергические реакции на косметические средства, лекарственные препараты или бытовую химию;
- Хронические стрессы и депрессии;
- Гормональные нарушения;
- Резкая смена климатических условий;
- Генетическая предрасположенность;
- Вредные привычки;
- Ненормированный сон;
- Неправильное питание;
- Недостаточность двигательной активности;
- Лишний вес;
- Пониженный иммунитет;
- Эндокринные заболевания;
- Частые переохлаждения.
Вызвать болезнь может совокупность всех или нескольких вышеперечисленных факторов. Больному псориазом важно обратить внимание на свой образ жизни, чтобы избежать ухудшения первых симптомов заболевания.
Также ни в коем случае не следует заниматься самолечением, некоторые методы которого могут оказать только вред и значительно усугубить течение болезни.
Почему может возникать эректильная дисфункция
Все существующие причины импотенции у мужчин делятся на следующие группы:
- Органические. Связаны с состоянием организма, когда для эрекции есть какое-либо физиологическое препятствие. Риск импотенции повышают курение и злоупотребление алкоголем.
- Психогенные. Проблемы с эрекцией обусловлены психологическим состоянием мужчины: сильными переживаниями, стрессом, депрессией, проблемами в отношении с сексуальным партнером.
- Смешанные. Здесь на мужчину влияют как органические, так и психогенные факторы.
Во многих случаях причиной эректильной дисфункции становятся проблемы с сосудами, связанные с возрастными изменениями их стенок. К примеру, при поражении сосудов холестериновыми бляшками появляются препятствия для нормального тока крови, поэтому она не может наполнить кавернозные тела полового члена. Поэтому так важно вовремя посетить врача, поскольку проблемы с сосудами повышают риск инсульта и инфаркта.
- Гонорея признаки у мужчин. Симптомы …
- Гонорея — симптомы, причины …
- Симптомы и лечение гонореи, диагностика …
- Презентация «Гонорея» — Прочее …
- Гонорея: типы, симптомы у мужчин. Как …
Среди сосудистых проблем к эректильной дисфункции и импотенции могут приводить:
- атеросклероз;
- травмы живота и таза, повреждающие сосуды, питающие половой член;
- сахарный диабет;
- гипертония.
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
- повышение температуры до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
Симптомы хронического парапроктита
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
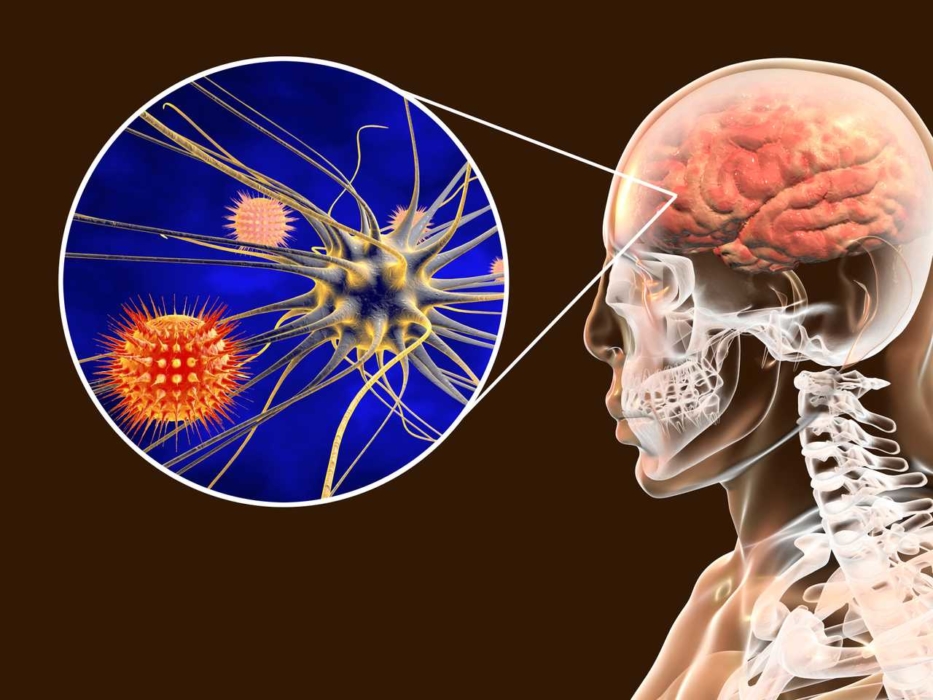
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ БОЛЕЗНИ АЛЬЦГЕЙМЕРА
Для профилактики врачи клиники «Оксфорд Медикал» рекомендуют действия, расширяющие нейронные связи и способствующие здоровью мозга:
- изучение иностранных языков;
- тренировка памяти;
- решение кроссвордов и головоломок;
- физическая активность;
- отказ от алкоголя;
- сбалансированное питание;
- защита головы от травм.
- Гонорея у мужчин и женщин: пути …
- Гонорея
- Гонорея — информационный бюллетень …
- Гонорея глаз. Причины и лечение
- Гонорея симптомы у мужчин: фотографии …
Врачи клиники «Оксфорд Медикал» могут диагностировать болезнь Альцгеймера, но лечение уже необходимо проходить в специализированных учреждениях со стационаром и должным уходом. Лечение болезни Альцгеймера — медикаментозное. Оно направлено на замедление процессов образования бляшек и отмирания клеток мозга, а также поддержку организма и уменьшение проявлений нарушений психики на поздних стадиях болезни. Конкретные препараты назначает доктор после обследования и общения с пациентом.
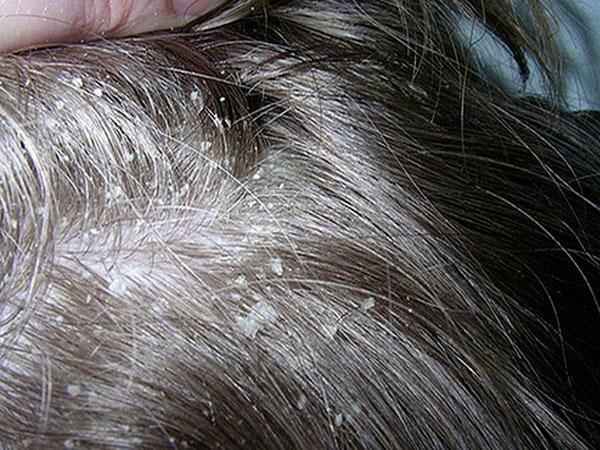
Первые признаки
Если вы заметили у себя зоны «пушка», проплешины, залысины и прочие недостатки вместо некогда богатой и роскошной шевелюры, необходимо задуматься о состоянии своего здоровья и экстренно искать механизм, запустивший патологию. Однако перечисленные признаки — доказательства активизированного процесса, который принял выраженное течение и набирает скорость развития.
Однако есть и такие случаи, когда человек, увидев у себя минимальную потерю начинает паниковать и переживать. На самом деле в норме человек ежедневно лишается определенной доли своего волосяного покрова. Обычно она составляет до 150 единиц в сутки. Важно отделять норму от патологии и при выявлении тревожных признаков, своевременно обращаться к специалистам.
В среднем, один волосок живет 3–7 лет. В конце данного периода он выпадает, а на его месте появляется новый. Если вы замечаете, что после использования расчески некоторые единицы остаются прямо на ней, или вы находите их на подушке после сна, не стоит беспокоиться — это не говорит о развитии облысения и не является доказательством болезни. Также запомните то, что наши пряди не растут одновременно, они постоянно обновляются. Но на голове имеется постоянный резерв, 90% и более процентов — он никогда не истощается.
Прежде чем искать ответ на вопрос, что помогает от выпадения волос у мужчин, необходимо определить, действительно ли вы лысеете. Проанализируйте свое текущее состояние. Сделать это можно с помощью простых тестов, описанных ниже:
1. Внимательно осмотрите кожу — начинают ли у вас образовываться очаги облысения. 2. Потяните за локоны — они не должны легко отделяться. 3. Осмотрите свою одежду, подушку после сна, спинку рабочего кресла, диван, пальто. Какое количество волосков вы теряете и как регулярно они там появляются. 4. Проследите за собой в ходе процедуры мытья. Большие ли пряди остаются в отверстие для слива. Продолжайте контролировать это в течении 2–3 недель, чтобы подтвердить или опровергнуть развитие патологии. 5. Аккуратно расчешите шевелюру. Внимательно осмотрите отдельные единицы, если вы увидите на них белый кончик — нужно бить тревогу и начинать действовать, так как это означает потерю растительности вместе в корнем. Обычно это прямой симптом облысения.
Критерии излеченности гарднереллеза
Контроль излеченности осуществляется через 5-7 дней ПОСЛЕ завершения ЛЕЧЕНИЯ гарднереллеза на основании исследования эякулята, секрета простаты, соскоба из уретры методом ПЦР.
ИММУНИТЕТ (устойчивость к заражению) к гарднерелле НЕ ВОЗНИКАЕТ.
Повторное ЗАРАЖЕНИЕ гарднереллеза ВОЗМОЖНО сразу после выздоровления.
|
Задать ВОПРОС ОНЛАЙН о гарднерелле у мужчин можно по адресу Данный адрес e-mail защищен от спам-ботов, Вам необходимо включить Javascript для его просмотра. . ЗАПИСЬ на лечение гарднереллеза по телефону 8(800) 500-52-74 (звонок по России бесплатный). Записаться на ЛЕЧЕНИЕ гарднереллеза у мужчин через интернет можно здесь. Купите КУРСОВКУ по телефону +7 (928) 022-05-32 или здесь. |
- Гонорея у мужчин и женщин: пути …
- Презентация «Гонорея» — Прочее …
- Хламидиоз у женщин: симптомы, лечение и …
- Чем опасна гонорея и как её лечить?
- Лечение гонореи в Москве — цены