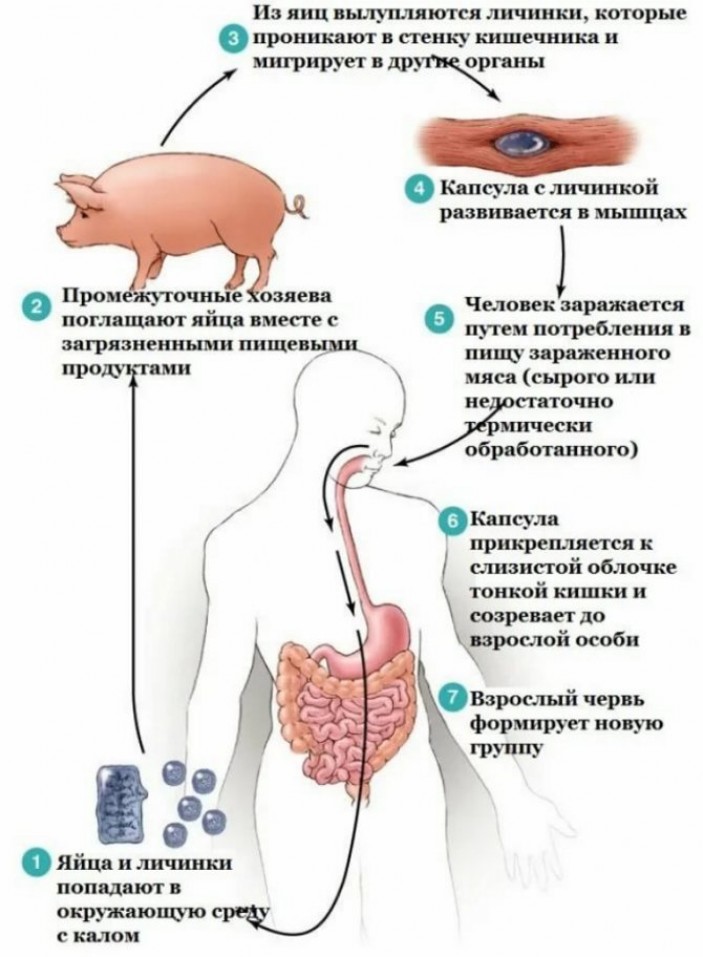
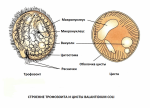
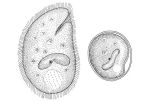
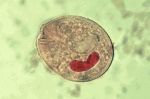
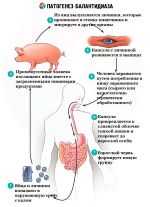
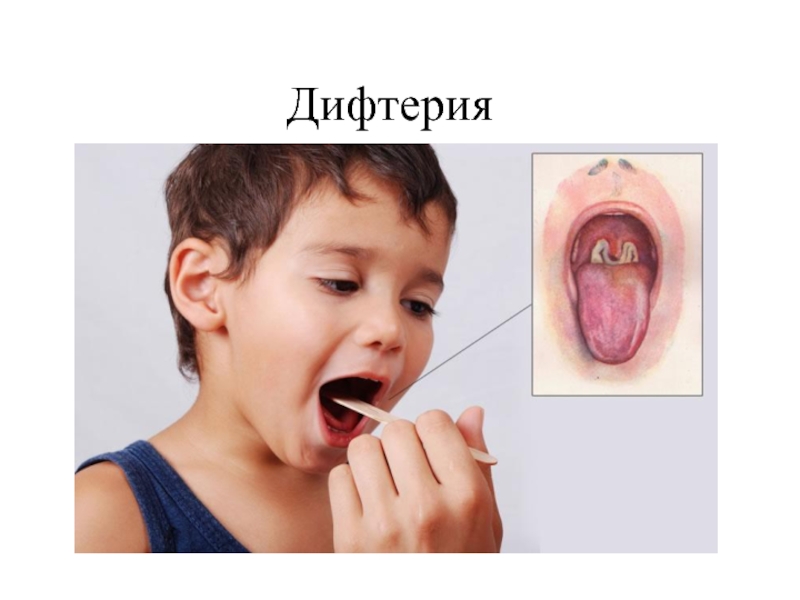
Балантидиаз (лат. balantidiasis) — протозойная инфекция, при которой происходит заражение человека инфузориями Balantidium coli, попадающих в организм больного от зараженных свиней. Механизм заражения фекально-оральный. Основные пути передачи: контактный, алиментарный, водный. Нозология относится к списку забытых болезней.
Классификация
У вегетативного криза нет единой классификации. Его обычно подразделяют на типы, которые имеют различную степень тяжести и симптомы, связанные в свою очередь, с показаниями артериального давления и работой сердечно-сосудистой системы.
Вегетативный криз делится на несколько типов с разной степенью тяжести. Для легкого характерны непродолжительные приступы по 10-15 мин, с ярко выраженными нарушениями со стороны вегетативной системы и проявлениями моносимптомного характера, при этом нет посткризовой астении. Приступы средней тяжести могут длиться от 15-20 мин до часа, при этом присутствуют полисимптомные проявления и посткризовая астения, которые продолжаются в течении 24-36 часов. Во время тяжелого приступа наблюдается комбинация полисимптомных кризов вместе с судорогами и гиперкинезами, это состояние длится больше одного часа и сопровождается многодневной астенией.
- Балантидиаз: причины, симптомы и …
- Балантидиаз: причины, симптомы, лечение …
- Балантидиаз: пути заражения и формы …
- Balantidium coli способ заражения …
- Balantidium coli способ заражения …
Вегетативный криз по симптоматике подразделяют на: вагоинсулярный, симпатоадреналовый и смешанный.
Самые распространенные симптомы
Клинически COVID-19 может проявляться по-разному. В первую очередь это зависит от индивидуальных особенностей человека — возраста и наличия сопутствующих заболеваний, которые отягощают течение инфекции. У здоровых, молодых людей заболевание часто протекает в легкой форме или без каких-либо симптомов вовсе. Разницы в клинических проявлениях между мужчинами и женщинами при этом не наблюдается.
Чаще всего ранними признаками новой коронавирусной инфекции (COVID-19) являются симптомы типичной острой респираторной вирусной инфекции (ОРВИ), а именно:
- повышение температуры тела до 38-39℃,
- головная боль,
- повышенная утомляемость,
- ломота мышц по всему телу,
- боль в горле,
- сухой кашель,
- заложенность и слизистые выделения из носа.
О поражении легких может говорить одышка (наиболее частый симптом новой коронавирусной инфекции) из-за снижения насыщения эритроцитов кислородом (сатурация, SpO2) ниже 95%. Как правило, человек при этом быстро устает, испытывает головокружения, его преследует ощущение нехватки воздуха. Однако точно определить этот симптом можно только при помощи специального прибора — пульсоксиметра (рис. 1).
Рисунок 1. Пульсоксиметр. Источник
Важно! Коронавирусная болезнь и ОРВИ имеют много общих симптомов, в том числе — повышение температуры тела, кашель и головную боль. В то же время специфические проявления COVID-19 могут отсутствовать. Поэтому при первых признаках ОРВИ следует обратиться к врачу и пройти диагностику.
Иногда COVID-19 провоцирует конъюнктивит — воспаление слизистых оболочек глаза и век. Это проявляется их покраснением, ощущением «песка в глазах» и чрезмерным слезотечением, светобоязнью.
Реже заболевание сопровождается утратой аппетита, умеренной болью в животе, диареей (она встречается у 5-18% заболевших), тошнотой и рвотой.
Наиболее характерными признаками диареи при COVID-19 являются:
- частота 4-6 раз в сутки,
- слизистый характер выделений без прожилок крови и зелени,
- отсутствие сильных болей в животе.
Из статьи: «Диарея при COVID-19»
Причины и диагностика оптиконевромиелита (болезни Девика)
Точная причина оптиконевромиелита не установлена. По распространенной версии, заболевание относится к аутоиммунным, то есть, иммунная система больного атакует собственные глазные нервы и спинной мозг, разрушая миелиновую оболочку, расположенную поверх нервных волокон. Нервные волокна становятся неустойчивыми, нарушается или прекращается передача импульсов, следовательно, возникают симптомы, схожие с симптомами рассеянного склероза.
При оптиконевромиелите иммунная система атакует белок аквапорин-4, который в больших количествах входит в состав миелиновой оболочки. Миелиновая оболочка — это защитный слой, окружающий нервные волокна и нейроны спинного и головного мозга, этот слой помогает передавать нервные импульсы мышцам и органам. Разрушение миелина приводит к тому, что нервные волокна быстро разрушаются, а функция нервной системы и зрительная функция нарушаются, вызывая неприятные симптомы, порой необратимые даже при качественном лечении.
Диагностика
- Балантидиаз: причины, симптомы и …
- балантидиаз
- балантидиаз
- Балантидиаз: пути заражения и формы …
- Презентация на тему: «Балантидиаз …
Диагностика болезни Девика проводится при помощи таких методов:
- МРТ (выявляет воспаление спинного мозга);
- тест на олигоклональные клетки;
- анализ крови — тест NMO-IgG. Используется также для выявления пациентов с рассеянным склерозом. Применяется как важный диагностический маркер оптиконевромиелита.
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- функциональные нарушения,
- органические поражения.
В свою очередь, к органическим относят:
- поражения желчных путей;
- поражения желудочно-кишечного тракта, среди которых следует выделить заболевания печени, поджелудочной железы и 12- двенадцатиперстной кишки;
- заболевания и причины, не связанные с желудочно-кишечным трактом.
Но сам ПХЭС, то есть состояние, возникшее после операции по удалению желчного пузыря, встречается крайне редко. Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
- заболевания, не связанные с перенесенной операцией, — как правило,это диагностические ошибки;
- заболевания, являющиеся непосредственным следствием хирургического вмешательства, то есть операционная ошибка.
К диагностическим ошибкам относят:
- Не выявленные до операции сопутствующие заболевания или заболевания по своей клинической картине похожие на проявления желчнокаменной болезни. Это ситуации, когда произошла диагностическая ошибка и, хотя в результате операции и был убран заполненный конкрементами желчный пузырь, но истинный источник болей устранен не был.
- Заболевания других органов, расположенных в этой же области, которые никак не связаны с оперативным вмешательством, но по возникшим жалобам напоминают рецидив желчнокаменной болезни и после операции беспокоят больного.
К операционным ошибкам относят
- Резидуальный холедохолитиаз (оставленные в желчных протоках камни).
- Папиллостеноз (сужение области впадения желчных протоков в кишку).
- Опухоли желчных протоков и головки поджелудочной железы.
- Повреждения желчных протоков во время операции.
Большинство таких ошибок вызвано неполным дооперационным обследованием и следующим за ним несоответствием объема оперативного вмешательства характеру и стадии основного патологического процесса. Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Диагностика
Диагноз балантидиаз ставится на основании эпидемиологического анамнеза, а также лабораторных и инструментальных методов исследований.
К эпидимиологическим критериям постановки диагноза относятся:
- контакт больного с почвой, которая была заражена цистами балантидий;
- наличие зараженных свиней и поросят в окружении больного (фермерская деятельность);
- употребление в пищу зараженных продуктов.
- балантидиаз
- балантидиаз
- балантидиаз
- Балантидиаз — симптомы лечение и …
- Балантидий — online presentation
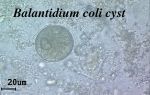
Наиболее важным лабороторным подтверждением диагноза является копрологическое исследование. При наличие заболевания, в мазках жидких фекалий или в биоптатах из язв выявляются вегетативные формы балантидий или их цисты.
Инструментальная диагностика в основном используется для выявления степени тяжести заболевания или уже имеющихся осложнений. Основные методы инструментальной диагностики:
- рентгенография брюшной полости и малого таза (используется для выявления свободного газа в брюшной полости при перфорации стенки кишечника);
- фиброколоноскопия необходима для установления степени тяжести заболевания;
- УЗИ брюшной полости;
- лапароскопия.
Диагностика патологии
Для диагностики специалисты применяют целый комплекс современных методов. Все они позволяют выявить основную патологию и дать оценку степени декомпенсации.
Диагностика включает:
-
Осмотр кардиолога и пульмонолога. Обычно специалисты обращают внимание на бочкообразную деформацию грудной клетки, отечность голеней и стоп, частый аритмичный пульс и снижение артериального давления.
-
Оценку показателей газового состава крови.
-
Рентгенографию грудной клетки.
-
Ангиопульмонографию и вентиляционно-перфузионную сцинтиграфию легких. Данные обследования проводятся при подозрении на ТЭЛА.
-
Оценку ФВД (функции внешнего дыхания). Такое обследование позволяет определить характер и выраженность нарушения вентиляции легких и бронхоспазма.
-
ЭКГ. Данное обследование направлено на определение причины перегрузки правых отделов сердца. Также метод дает возможности для выявления косвенных и прямых маркеров гипертрофии желудочка.
-
ЭхоКГ. Данная методика позволяет оценить гемодинамику сердца, определить размеры его полостей, установить степень гипертензии легких.
Профилактика
Так как причиной дакриоцистита являются нелеченые воспалительные заболевания ЛОР-органов, то профилактика этой патологии должна заключаться в своевременной диагностике и лечении таких болезней, как синусит, ринит, ОРВИ и полипы полости носа.
Немаловажную роль играет также избегание травм глаз и костей, образующих лицевую часть черепа. Если вы все же получили травму, то необходимо как можно скорее принять меры – обратиться к врачу, не занимаясь самолечением.
- Особенности паразитирования балантидий …
- Балантидиаз: причины, симптомы …
- Балантидий — online presentation
- Balantidium coli способ заражения …
- Балантидий симптомы. Балантидиаз …
Если у новорожденного есть признаки аномалии развития носослезного канала, то ему рекомендуется регулярно проводить массаж, улучшающий отток слезной жидкости. Коррекцию нарушений развития следует проводить как можно раньше, пока не возникли серьезные осложнения.
Как проводится диагностика остеопороза
После беседы с пациентом и физикального осмотра врач назначает ряд лабораторно-инструментальных исследований. Диагностика остеопороза начинается с классических исследований: общие и биохимические анализы крови, анализ мочи, ЭКГ. Они необходимы для быстрой оценки общего состояния пациента. Кроме того, биохимическое исследование позволяет определить количество кальция, фосфора, щелочной фосфатазы, изменения которых могут свидетельствовать о заболевании.
Специфический лабораторный анализ на остеопороз – комплексное определение в крови уровня остеокальцина, дезоксипиридинолина (ДПИД) и с-терминального телопептида коллагена I типа (B-cross laps). ДПИД, B-cross laps и пиридинолина (выявляется в моче) – это группа маркеров разрушения костной ткани. Для полноценной диагностики также назначают исследование мочи для определения суточной экскреции кальция и фосфора.
Обязательными инструментальными исследованиями для подтверждения диагноза является рентгенография костей скелета, рентгеноморфометрия и денситометрия (полное название – двухэнергетическая рентгеновская абсорбциометрия). Традиционная рентгенография грудного и поясничного отдела позвоночника в 2 проекциях, костей таза с захватом бедренной кости и предплечья может использоваться в качестве скринингового исследования для исключения или подтверждения диагноза.
Наиболее полную информацию о патологических процессах, происходящих в костной ткани, дает остеоденситометрия с определением ряда индексов. Она считается «золотым стандартом» диагностики остеопороза. Основной показатель, свидетельствующий о наличии заболевания – минеральная плотность костной ткани (МПК).
Денситометрия – более чувствительный и точный метод, чем классическая рентгенография. На рентгенограммах изменения обычно видны только в случае выраженной убыли костной массы (35-40% от нормы и более), а денситометрия выявляет снижения плотности кости даже на 1-2%.
Тем не менее, остеопороз позвоночника диагностируется по данным рентгенографии у большей части пациентов. При этом чаще всего поводом к проведению исследования становятся упорные боли в спине, не поддающиеся стандартной терапии нестероидными противовоспалительными средствами. Наличие на рентгенограмме компрессионных переломов и клиновидных или двояковогнутых деформаций позвонков в сочетании с прозрачностью костной ткани являются абсолютными критериями того, что у пациента выраженный остеопороз позвоночника.
Наиболее полное представление о массе костной ткани дает количественная компьютерная томография (ККТ). При подозрении на остеопороз позвоночника и сомнительных результатах классической рентгенографии, она позволяет достоверно подтвердить или исключить диагноз. Во время ККТ определяется соотношение между кортикальным и губчатым веществом в костях (например, в позвонках) и сравнивается с нормальным для этой кости показателем. Существенным минусом исследования считается высокая лучевая нагрузка, поэтому метод не используется в качестве скринингового или для одномоментного обследования всей костной системы.
В редких случаях при рентгенологически подтвержденном остеопорозе показана биопсия с последующим гистологическим исследованием. Чаще всего она проводится с целью дифференциальной диагностики у пациентов молодого и среднего возраста для исключения злокачественных процессов и некоторых системных заболеваний.
Эпидемиология
Основным резервуаром инфекции считаются свиньи, которые в некоторых хозяйствах заражены Balantidium coli поголовно. Однако не все случаи заболеваний балантидиазом можно объяснить контактом заболевшего со свиньями. Из других возможных источников инфекции отмечают диких крыс, которые могут быть носителями Balantidium coli и болеть балантидиазом, а также собак. Однако балантидии у этих животных встречаются редко и в эпидемиологии балантидиаза они могут играть лишь незначительную роль.
Вегетативные формы Balantidium coli сохраняют жизнеспособность при комнатной температуре в течение 2-3 дней; в течение одного часа они могут сохраняться в желудочном соке. Таким образом, не исключена возможность заражения балантидиазом при проглатывании паразита в вегетативной форме. Цисты в фекалиях свиней сохраняются в течение нескольких недель. Высыхание среды, в которой они находятся, губительно действует и на вегетативные формы, и на цисты. Мухи могут быть переносчиком цист Balantidium coli.