Дата публикации: 09.03.2019
Дата обновления: 12.11.2020
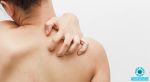
Причины экземы на локтях
Экзема – это аллергическое заболевание с острым, подострым или хроническим течением. Основными проявлениями ее являются разнообразные кожные высыпания воспалительного характера, сопровождающиеся сильным зудом и жжением. Название болезни произошло от греческого слова еkzeо – вскипаю, так как самыми частыми элементами сыпи являются пузырьки с прозрачным содержимым.
В основе экземы на локтях лежат разные причины, поэтому и лечение требуется подбирать индивидуально. Главную роль играет наследственная предрасположенность, выраженная в особенностях работы нервной, эндокринной и иммунной систем. Это приводит к повышению чувствительности организма к воздействию различных внешних и внутренних пусковых факторов — триггеров. В результате развивается аллергическая реакция в виде воспаления кожи.
Внешние (экзогенные) причины
- длительное механическое воздействие – раздражение кожи;
- воздействие ультрафиолетовых лучей;
- поражение химическими веществами – средствами бытовой химии, химическими и биологическими веществами на работе;
- аллергенные кремы, гели для ухода за телом;
- укусы насекомых;
- ношение синтетических тканей;
- грибковые и бактериальные кожные инфекции;
- открытые травмы кожи;
- лекарственные препараты;
- пищевые аллергены;
- шерсть животных.
- Зуд тела — сигнал о проблемах в …
- Зуд по всему телу без высыпаний …
- Зуд, жжение тела, внутри организма …
- Зуд по всему телу без высыпаний …
- Зуд по всему телу без высыпаний …
Внутренние (эндогенные) причины
- токсины и антитела, образующиеся на фоне хронических заболеваний и очагов инфекции;
- особенно часто причиной становятся гормональные сбои, сахарный диабет и заболевания органов пищеварения.
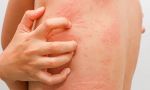
Почему возникает зуд и покраснение
Основные причины покраснения и зуда кожи можно разделить на две группы: локальные и системные.
К локальным причинам относят непосредственное воздействие на кожу бактерий, вирусов, грибков, химических веществ, аллергенов. В результате возникают воспалительные изменения участка кожи, которые проявляются как зуд и покраснения.
Среди системных можно выделить следующие:
- Гормональные нарушения (гипертиреоз, сахарный диабет).
- Диффузные заболевания кожи (нейродермит, псориаз).
- Побочные действия лекарств.
- Генерализованная или кишечная паразитарная инфекция.
- Нарушение выделительной функции почек (почечная недостаточность).
- Болезни печени с увеличением концентрации желчных кислот в крови.
С другой стороны, даже банальный стресс или врожденная сухость кожи может спровоцировать такие реакции, как шелушение, сыпь, зуд и покраснение кожи. Выявление конкретной причины возникновения симптомов, правильная постановка диагноза врачом с последующей профилактикой является залогом эффективного лечения и сохранения здоровья в будущем1.
Что может стать причиной зуда
Среди наиболее распространенных причин зуда стоит упомянуть чрезмерную сухость кожи, которая приводит к тому, что кожа на ногах начинает шелушиться. Если на коже не появляются высыпания, то это, пожалуй, самая главная причина зуда.
Также причиной может стать повышенная потливость ног и очень влажная кожа.
Появление сыпи может говорить об аллергии (аллергическом контактном дерматите) на одежду, лекарства, косметику, химические вещества, поэтому если вы заметили у себя сыпь, можете попробовать использовать другой стиральный порошок, мыло или носить одежду других материалов.
К тому же, сыпь может стать симптомом грибковой инфекции (например, грибка стопы) или же свидетельствовать об экземе, дерматите или псориазе.
- Зуд по всему телу без высыпаний …
- Зуд по всему телу без высыпаний причины …
- Зуд кожи по всему телу без высыпаний: 9 …
- Зуд по всему телу без высыпаний …
- Красные пятна на коже: диагностика в …
-
Экзема – заболевание, в результате которого воспаляются клетки кожи и появляется сильный зуд. При экземе на коже появляются трещины, они воспаляются, могут появляться волдыри. Некоторые исследователи считают, что у людей, страдающих экземой, есть пространство между клетками кожи, которое аллергены с удовольствием используют для своего обустройства.
-
Появление дерматита можно объяснить несколькими причинами, но это всегда реакция кожи на чрезмерную сухость, аллергены и раздражение. Хронический дерматит может стать причиной бактериальной инфекции, поскольку по мере развития дерматита на коже могут появляться трещины.
-
Грибок стопы – это грибковая инфекция, которая обычно начинает развиваться в пространстве между пальцами. Симптомами грибка могут стать зуд, красные высыпания, которые при отсутствии лечения могут распространиться и на всю стопу. При дальнейшем развитии инфекции кожа может трескаться, что также приносит неприятные ощущения.
-
Считается, что псориаз – аутоиммунная болезнь, но вряд ли кто-то может точно назвать ее причину. Обычно он развивается, когда при нормальных условиях иммунная система начинает реагировать так, будто она защищается от угроз. Среди симптомов псориаза можно выделить покраснения на коже, волдыри и шелушение.
Среди причин обычно указывают:
-
бактериальную или вирусную инфекцию;
-
болезни, ослабляющие имунную систему;
-
стресс;
-
резкую перемену погоды;
-
прием некоторых лекарственных препаратов;
-
порезы, ожоги и ссадины.
Диагностика зуда без высыпаний
Для того, чтобы лечение оказалось максимально эффективным, прежде всего следует установить первопричину зуда. Оптимальным решением для пациента является визит к дерматологу. Врач проведет опрос, определит, какие обследования необходимо пройти, а также может рекомендовать консультации узких специалистов, например, аллерголога, эндокринолога, онколога и т.д.
Первоначальным этапом является сбор анамнеза. Специалисту необходимо будет получить детальную информацию о следующих нюансах:
- Как впервые проявился симптом: остро или же постепенно.
- Является ли зуд локализованным или пациент чешется «с головы до ног».
- Насколько выраженным является симптом.
- Существуют ли некие суточные или сезонные колебания, в какое время ощущения наиболее интенсивны.
- Существует ли взаимосвязь между кожными проявлениями и контактом с водой.
- Какие факторы усиливают неприятные ощущения.
- Существует ли связь между симптомом и деятельностью пациента, его профессией, хобби и образом жизни.
- Переживал ли пациент в последнее время некие психотравмирующие ситуации.
- Какие лекарственные средства принимает пациент.
- Какие заболевания перенес пациент.
Следующий этап диагностики — это визуальный осмотр пациента и назначение медицинских исследований. Специалист осмотрит кожные покровы, проверит, нет ли характерного для гепатита «желтушного» оттенка, грибка на ногтях, не изменена ли окраска склер глаз. Состояние эндокринной системы врач оценит по наличию или отсутствию тремора конечностей, возможному нарушению терморегуляции. В обязательном порядке врач должен выяснить, не увеличены ли лимфоузлы.
Перечень анализов, которые врач может рекомендовать сдать, варьируется. Чаще всего речь идет о клиническом анализе крови, общем анализе мочи и биохимическом исследовании крови. Также в списке анализов присутствуют печеночные пробы, проверка уровня глюкозы и холестерина, мочевины, общего белка и белковых фракций. В обязательном порядке проверяют насыщение эритроцитов железом и уровень железа крови.
Проводится рентгенография органов грудной клетки, обследование щитовидной железы, анализ кала на паразиты.
Чтобы исключить те или иные заболевания, врач может назначить разнообразные специфические исследования:
- УЗИ и биопсию для исключения заболеваний печени.
- Биопсию и пиелографию для исключения проблем с почками.
- Исследование уровня витамина B12, биопсию лимфоузлов, рентгенографию позвоночника для исключения заболеваний крови.
- УЗИ органов брюшной полости для исключения злокачественных образований.
- Консультация психиатра для исключения проблем с психикой.