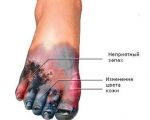
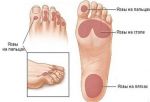
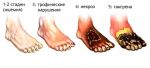
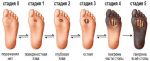
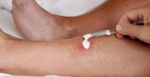
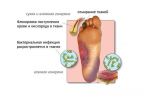
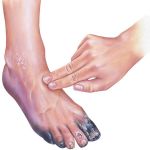
Синдром диабетической стопы (СДС) – серьезное и тяжелое осложнение, развивающееся, по меньшей мере, у 10-12% пациентов, больных сахарным диабетом (СД). Причины появления диабетической стопы связывают с региональными микроциркуляторными и нейротрофическими нарушениями, которые при отсутствии соответствующего лечения приводят к появлению регулярных болевых ощущений, развитию язвенных процессов, некроза мягких тканей, в последней стадии – к гангрене и ампутации.
ОБЩАЯ ИНФОРМАЦИЯ О СДС
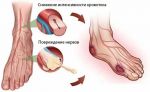
В эндокринологии под синдромом диабетической стопы понимают комплекс анатомо-функциональных изменений, развивающихся на фоне обширных поражений малых кровеносных сосудов (диабетическая нейропатия), хронического заболевания эластических и мышечно-эластических артерий (атеросклероз) и остеоартропатии. Говоря проще, у больных, длительное время страдающих от сахарного диабета, развиваются изменения в работе сосудов, артерий, кожных покровов, костей и суставов, периферических нервов и мышечных тканей, которые со временем приводят к появлению первых симптомов СДС.
Диабетические стопы развиваются у 10-12% людей, больных СД. Первые признаки СДС появляются спустя 15-25 лет после диагностирования сахарного диабета. Примерно 50% людей, принимающих инсулин на постоянной основе, входят в группу риска. Однако болезнь в 90% случаев появляется у диабетиков второй группы, и очень редко у первой.
- Симптомы гангрены — Как лечить гангрену ?
- Симптомы гангрены — Как лечить гангрену ?
- Лечение гангрены без ампутации — Москва
- Сухая гангрена: причины, симптомы и …
До недавнего времени ситуация с диагностикой и эффективным лечением СДС была, без преувеличения, катастрофической. Но с развитием частной медицины, включая появление более эффективных методик и технологий, лечение диабетической стопы стало возможным, даже в запущенных и тяжелых формах.
Причины артрита голеностопного сустава
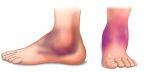
Спровоцировать воспаление и разрушение хрящевой ткани может целый ряд причин, от травмы до инфекции, которая попала в синовиальную сумку. Поэтому, с точки зрения этиологии, болезнь принято разделять на первичный (связанный с непосредственным поражением сустава) или вторичный (связанный с внесуставным заболеванием) артрит голеностопа.
Существует 4 группы причин голеностопного артрита:
-
воспалительные (септические, туберкулезные, анкилозирующий спондилоартрит), дистрофические (деформирующий остеоартроз, обменные и эндокринные заболевания, патологии, связанные с условиями труда),
-
травматические (закрытые травмы или длительное и регулярное вибрационное воздействие)
-
другие (связанные с интоксикацией, заболеваниями сердечно-сосудистой, нервной и других систем).
Чаще всего артрит голеностопа возникает на фоне:
- обменных нарушений (сахарный диабет, подагра);
- аутоиммунных заболеваний (ревматоидный артрит, системная красная волчанка, псориаз);
- дегенеративно-дистрофических патологий (артроз коленного, голеностопного, плюснефаланговых суставов);
- системных инфекционных заболеваний (микоплазмоз, хламидиоз, грипп, дизентерия, сальмонеллёз и другие кишечные, а также респираторные инфекции);
- травмы нижних конечностей.
К числу факторов, предрасполагающих к артриту голеностопа, также относятся:
- лишний вес;
- преклонный возраст;
- малоподвижный образ жизни;
- аллергия;
- курение;
- злоупотребление алкоголем;
- хронический стресс;
- несбалансированное питание;
- болезни позвоночника, связанные с ухудшением проводимости нервных импульсов;
- повышенные профессиональные или спортивные нагрузки на сустав;
- неблагоприятные микроклиматические или антисанитарные условия проживания или труда.
Если болезнь не зашла далеко, признаки артрита голеностопного сустава могут полностью уйти при устранении негативного воздействия — например, снижении массы тела, отказе от вредных привычек, нормализации режима и питания.
В противном случае под воздействием упомянутых выше факторов происходит массовая гибель клеток во всем организме. В связи с тем, что метаболизм в суставах идет медленно из-за отсутствия кровеносных сосудов в хрящах, продукты распада мертвых клеток не успевают выводиться. Это приводит к тому, что в суставах накапливаются ферменты, которые “разъедают” хрящевую выстилки. Именно поэтому нельзя пускать артрит голеностопного сустава на самотек — даже непродолжительное обострение чревато необратимыми последствиями!
Чем опасно такое осложнение?
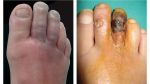
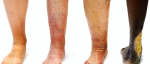
Если пациент игнорирует трофические язвы на ногах и их лечение, тогда ему предстоит столкнуться с рядом негативных последствий:
- сильная боль,
- развитие дерматита вокруг пораженного участка кожи,
- инфицирование раны,
- перетекание заболевания в хроническую стадию, что грозит более частыми рецидивами и более длительной терапией, которая длится от полугода.
Лечение трофических язв нижних конечностей включает 2 аспекта: работу врача и уход пациента за ногами. Как правило, доктор прибегает к консервативному способу лечения, который в каждом случае индивидуальный:
- Как начинается и проявляется гангрена
- Сухая гангрена нижних конечностей …
- Гангрена ноги: фото, начальная стадия …
- Влажная, мокрая гангрена нижних …
- компрессионная терапия – для возвращения к норме венозного кровотока, что приводит к закрытию язв даже без хирургии:
- компрессионные бандажи из воздухопроницаемых бинтов и бинтов с окисью цинка,
- специальные компрессионные гольфы,
- промывание и накладывание повязок (сорбционных, интерактивных и т.д.),
- подбор препаратов против воспаления, инфекций, для ускорения заживления тканей.
Домашнее лечение трофических язв, помимо выполнения всех указаний врача, подразумевает:
- очищение раны и ее обработку растворами антисептиков,
- плановая перевязка, обозначенная лечащим врачом,
- уход за кожей вокруг язвы,
- снижение нагрузки на ноги,
- щадящие гигиенические процедуры.
Диагностические мероприятия
При подозрении на наличие некроза, пациента могут отправить на рентгенологическое исследование. Однако следует учесть, что с помощью данного метода не выявляется патология на начальном этапе развития. Рентгеновский снимок способен выявить патологию, если она перешла на вторую или третью стадию. Во время исследования данного заболевания сдача анализа крови тоже не принесет эффективного результата. Благодаря современным аппаратам, которые используются для проведения магнитно-резонансной и компьютерной томографии, можно своевременно и с максимальной точностью выявить наличие изменений в структуре тканей.
Хирургическое сохранение суставов или эндопротезирование?
Перед тем, как определить какое лечение является для пациента более подходящим, врач принимает во внимание следующие факторы.
- Сложность деформации голеностопного сустава.
- Вес пациента.
- Степень активности.
- Частота физических нагрузок.
- Возраст.
Коррекция сопутствующих изменений в голеностопном суставе оказывает положительное влияние на артроз. Потенциал операций, направленных на сохранение суставов вместе с современными возможностями остеосинтеза (пересадка кости) и лечением суставного хряща (трансплантация хряща в голеностопном суставе) значительно возрастает.
- Гангрена нижних конечностей в пожилом …
- Гангрена нижних конечностей в пожилом …
- Лечение гангрены без ампутации при …
- Сухая гангрена: причины, симптомы и …
Как правило, лечение сопутствующих заболеваний помогает пациентам обойтись без эндопротезирования либо артродеза. Стремление избежать либо оттянуть операцию по эндопротезированию суставов может оказать положительное влияние на состояние здоровья пациента.