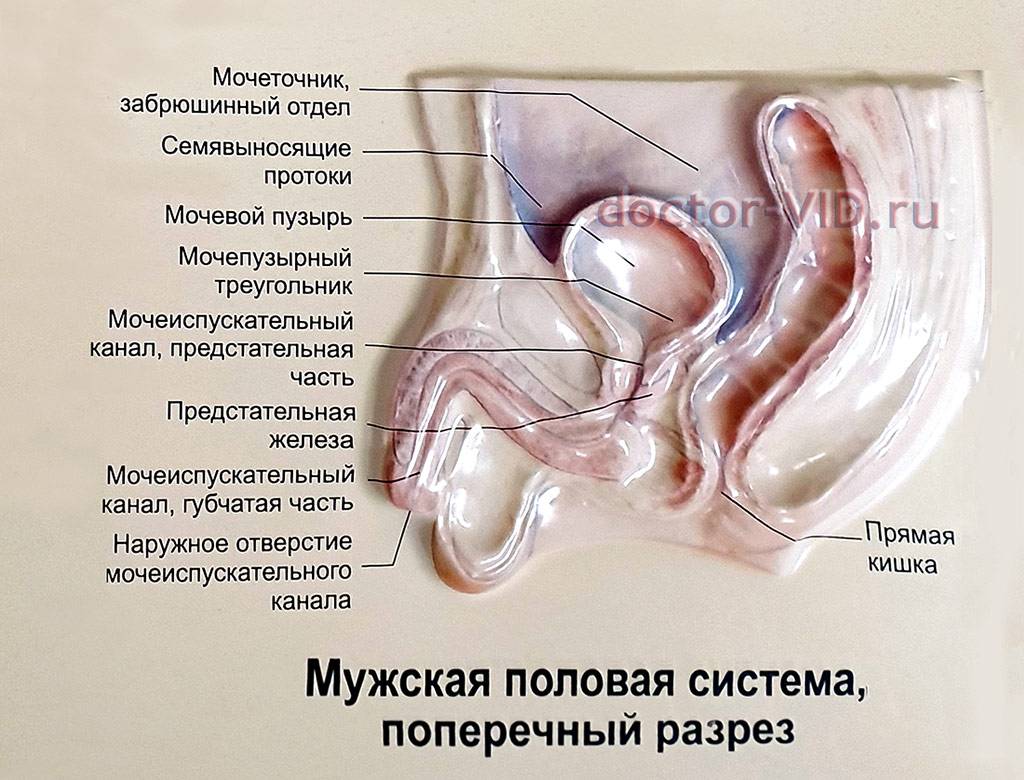
Диагностика воспаления мочеточника
Симптоматика уретерита не является специфической (то есть присущей только данному заболеванию), особенно на начальных этапах развития, поэтому поставить диагноз только по жалобам пациента затруднительно
В диагностике принимают во внимание любую информацию – в том числе, полученную при изучении анамнеза (истории) болезни и дополнительных методов исследования (физикальных, инструментальных, лабораторных)
При выяснении деталей анамнеза пациент должен ответить на следующие вопросы:
- перед возникновением симптоматики болел ли он другими патологиями мочевыделительной системы – в частности, была ли у него диагностирована мочекаменная болезнь;
- наблюдались ли изменения характеристик боли, а также изменения со стороны мочи;
- наблюдалась ли общая симптоматика – ухудшение общего состояния, повышение температуры тела и так далее.
При выявлении уретерита информативность данных физикального обследования не слишком высокая в сравнении с результатами других методов обследования, но они дополняют общую диагностическую картину. Помимо этого, благодаря методу исключения можно провести дифференциальную диагностику с другими заболеваниями, симптоматика которых похожа на симптомы уретерита. Выявляется следующее:
- при осмотре – без особенностей, но при прохождении конкремента через мочеточник и возникновении острых болей по типу почечной колики со стороны пациента может наблюдаться крайне неспокойное поведение, больной буквально мечется от болей;
- при пальпации (прощупывании) – отмечается болезненность передней брюшной стенки по флангам живота (по ходу мочеточников);
- при перкуссии (простукивании) – без особенностей, но при затрудненном опорожнении мочевого пузыря над ним слышен тупой перкуторный звук;
- при аускультации (прослушивании живота фонендоскопом) – без особенностей.
При осмотре порции мочи из-за наличия в ней крови выявляется характерный розовый цвет.
Инструментальные методы исследования используются в диагностике не только для выявления признаков уретерита, но также для исключения других заболеваний. При этом применяются:
- экскреторная урография – пациенту внутривенно вводят контрастное вещество, которое фильтруется почками и попадает в последующие сегменты мочевыделительной системы. Делают серию рентгенологических снимков, на которых видны мочеточники, заполненные контрастным веществом, благодаря чему можно изучить их характеристики;
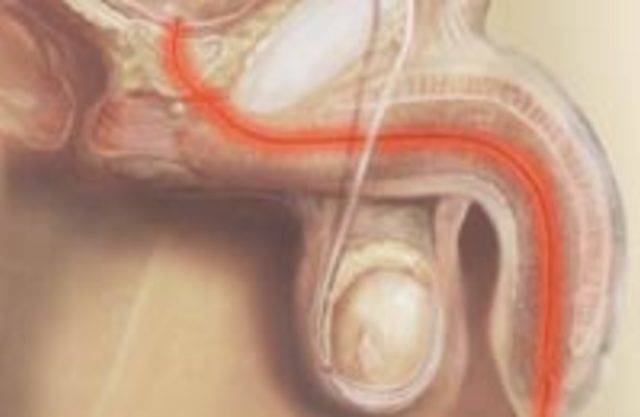
- ретроградная урография – контрастное вещество вводят в полость мочеточника через катетер, затем процедуру выполняют, как и при экскреторной урографии;
- ультразвуковое исследование мочевого пузыря (УЗИ) – позволяет выявить объекты, ставшие преградой для оттока мочи и, как следствие, причиной развития застоя, который спровоцировал воспалительный процесс в слизистой оболочке мочеточника;
- цистоскопия – во время нее в полость мочевого пузыря вводят цистоскоп (разновидность эндоскопа – аппарата с вмонтированной оптической системой и подсветкой). Ценность цистоскопии заключается в том, что можно выявить отечность устья пораженного мочеточника, который впадает в мочевой пузырь, а также исключить нарушения со стороны самого пузыря;
- уретероскопия – проводят эндоскопическое исследование, во время которого изучают состояние слизистой оболочки мочеточника. При этом обнаруживаются классические признаки ее воспаления – покраснение, отечность. При прогрессировании патологического процесса в просвете мочеточника обнаруживается гнойное содержимое.
Из лабораторных методов исследования в диагностике уретерита применяются:
общий анализ крови – выявляются неспецифические признаки воспалительного процесса в виде повышения количества лейкоцитов (лейкоцитоза) и СОЭ. Резкое повышение уровня лейкоцитов и смещение лейкоцитарной формулы влево могут свидетельствовать про развитие гнойного процесса;
общий анализ мочи – в ней определяется большое количество лейкоцитов, слущенного эпителия, а также могут выявляться цилиндры (слепки клеток) и эритроциты
Последнее важно при отсутствии видимых признаков гематурии (крови в моче);
бактериоскопическое исследование – в случае септической формы уретерита в моче под микроскопом выявляют и идентифицируют возбудителя;
бактериологическое исследование – делают посев мочи на питательные среды, ожидают роста колоний, по их характеристикам выявляют инфекционный агент, а также определяют его чувствительность к антибактериальным препаратам.
Лечение воспаления головки народными средствами
Если заболевание не осложнено гнойным воспалительным процессом, в качестве лечения можно применить рецепты народной медицины, которые снимут воспаление и окажут антисептический эффект.
Укроп
. Для лечения баланита обычно используют корни растения. Сделать это можно двумя способами. В первом варианте вам понадобится пепел от укропных корней. Для этого сожгите корневище, а пепел высыпьте на член. Во втором варианте следует приготовить настойку из двух столовых ложек корней укропа и кипятка. При этом кипятить настой следует около десяти минут. После этого процедите, остудите и используйте в качестве примочек.
Шалфей
. Настойка из травы избавит вас от нестерпимого зуда и воспаления, достаточно всего лишь с некоторой периодичностью ополаскивать головку. На стакан кипятка заварите две ложки травы и прокипятите около десяти минут. Затем дайте остыть, процедите и приступайте к ополаскивания. Большего эффекта можно добиться, если траву заваривать не в кипятке, а в вине.
Симптомы и осложнения баланита
Фенхель
. Прекрасное целебное и тонизирующее средство. Просто сварите фенхелевый корень в красном вине и делайте припарки. Заваренные корни растения усилят мужскую силу.
Капуста
. Чтобы избавиться от заболевания, разотрите до кашицеобразного состояния капустный лист, добавьте сваренные бобы и совсем немного уксуса. Перед сном натрите головку члена и укутайте. Проснувшись, промойте водой.
Кошачья мята
. Используйте корни травы, проварив их в вине. Примочки ставьте на ночь. Кроме того, данным отваром можно ополаскивать пенис.
Основные клинические проявления венерических заболеваний полости рта
У каждой из инфекций, которая передается половым путем, есть свои специфические симптомокомплексы, которые могут позволить заподозрить какое-то конкретное заболевание. Но, существуют общие признаки, указывающие на наличие венерического заболевания полости рта. К ним относятся:
- Выраженная болезненность внутри рта, наличие в нем язвочек, которые могут кровоточить или даже гноиться.
- Высыпания, расположенные вокруг губ, которые внешне могут напоминать обыкновенный герпес. Это может быть проявление как герпетической инфекции типа 1, так и типа 2.
- Болевые ощущения при глотании, боли в горле.
- Воспаление миндалин, глоточного кольца.
- Наличие в лакунах белых, желтых или зеленых пятен, которые внешне очень напоминают обыкновенную ангину.
- Выделение или стекание по задней стенке горла гнойного содержимого беловатого или желтого цвета.
- Неприятный запах изо рта.
Если вы у себя обнаружили сразу несколько подобных симптомов спустя несколько недель после незащищенного полового контакта с наличием орального секса, необходимо незамедлительно посетить дерматовенеролога. Возможно, есть необходимость в проведении специфической терапии.
Воспаление мочеточника у мужчин – причины, симптомы и лечение
- Причины
- Симптоматика
- Диагностика
- Лечение
Воспалительные процессы, связанные с деятельностью мочеполовой системы, способны принести в жизнь человека не только дискомфорт, но и стать причиной многих заболеваний.
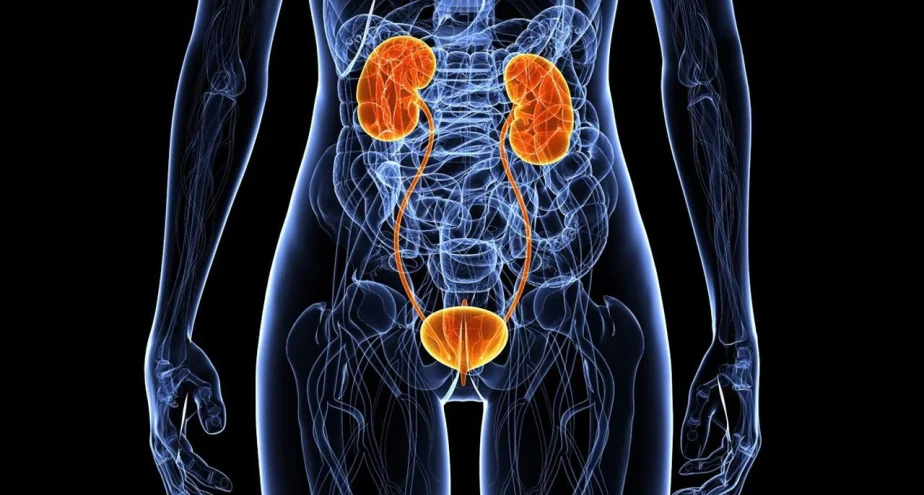
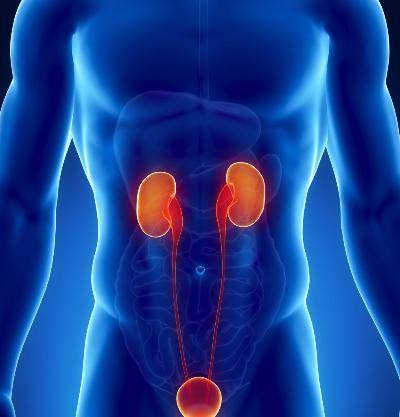
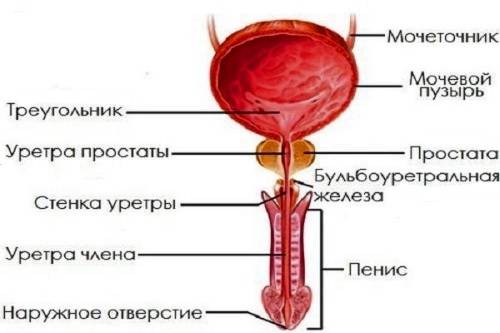
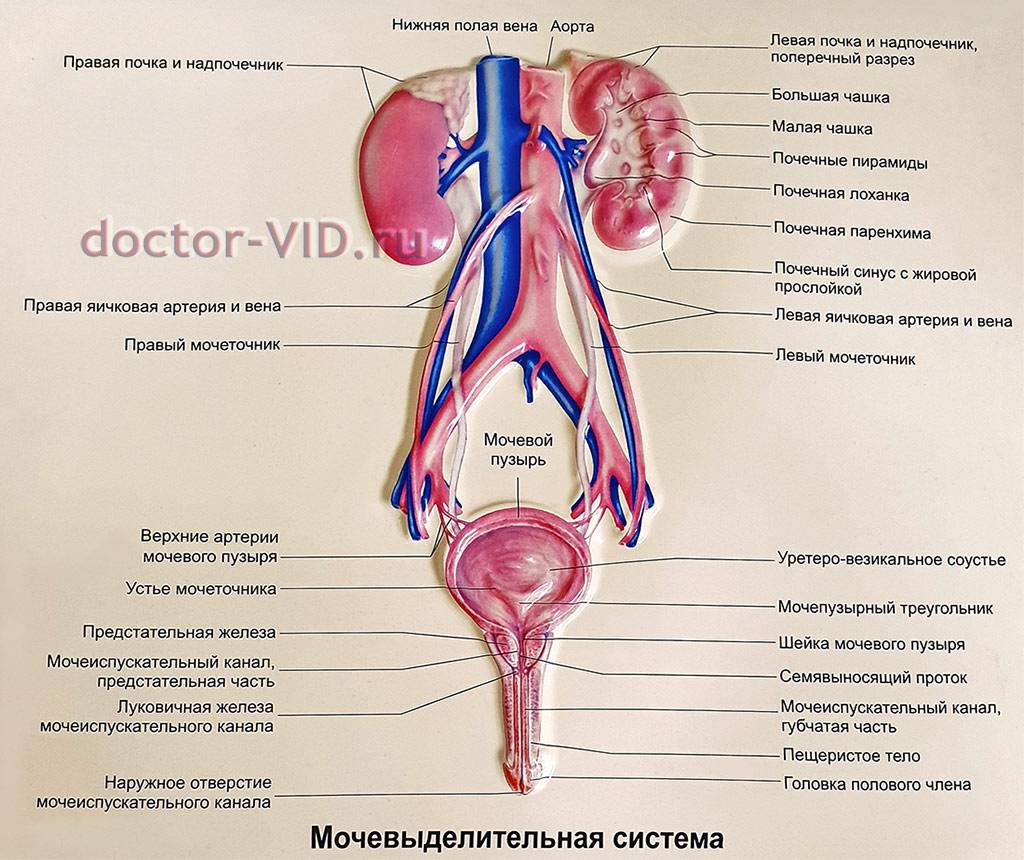
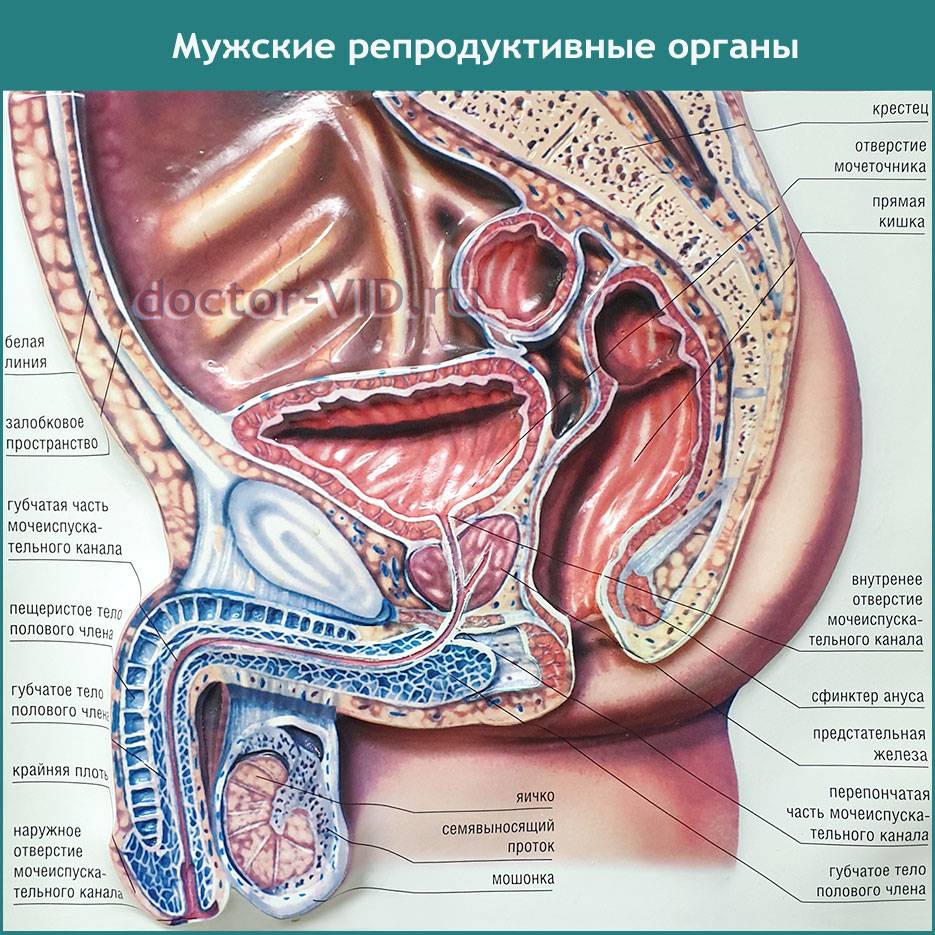
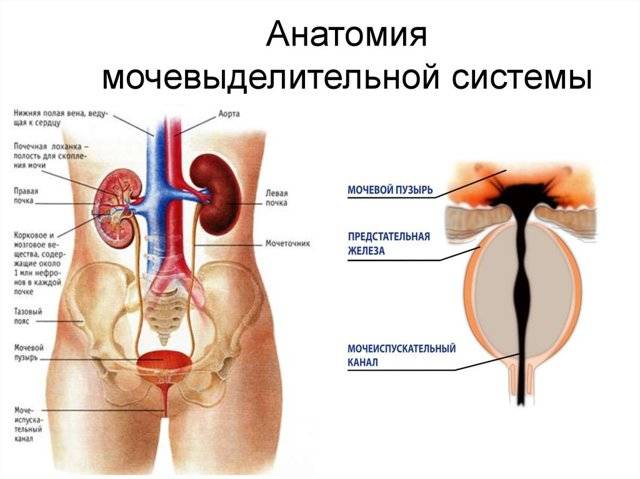
Основным органом мочевой системы считаются почки, которые в течение суток фильтруют огромное количество крови, в результате появляется урина. Далее по мочеточникам она попадает в мочевой пузырь, и уже из него по мере наполнения выводится наружу по мочеиспускательному каналу, называемому уретрой.
Мочеточники являются связывающим звеном между почками и мочевым пузырем, и их воспаление может быть нескольких видов. Среди них стоит отметить септическое, связанное с восходящим инфицированием различными видами микроорганизмов. Причинами данного воспаления может стать:
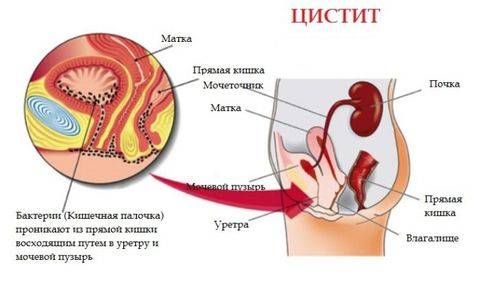
- Цистит — воспаление мочевого пузыря.
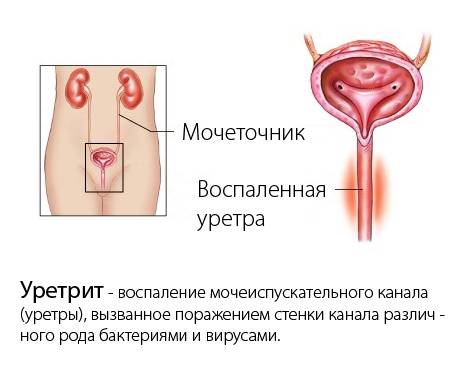
- Уретрит — воспаление уретры.
А также асептическое воспаление мочеточников, что является нисходящим путем заболевания. В этом случае патология может развиваться из-за проблем с почками, это:
- Мочекаменная болезнь.
- Пиелонефрит.
Так как урина, является хорошим источником для развития патологических микроэлементов, во время ее плохого или застоя, то нередко на этом фоне могут развиваться септические осложнения.
Причины
Как правило, воспаление мочеточника у мужчин связано с осложнениями после заболеваний мочеполовой системы. Сначала воспаляются почки или мочевой пузырь, и как следствие, страдают мочеточники. Этому заболеванию подвержено как женское, так и мужское население. Основными факторами, вызывающими патологию в мочеточниках, являются следующие причины:
- Заболевание почек, то есть пиелонефрит.
- Воспаление мочевого пузыря, цистит.
- Нередко проводником данного заболевания у мужчин, является простатит и уретрит.
- Онкологические заболевания мочеполовой системы, также могут стать причиной патологии.
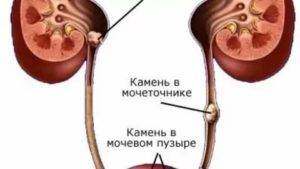
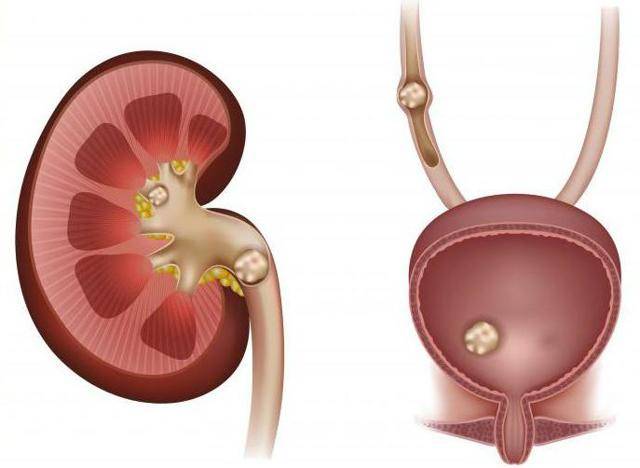
Однако на первом месте, среди всех источников воспалительного процесса стоит мочекаменная болезнь почек. Так как образующиеся в них конкременты своими острыми сторонами повреждают нежные стенки мочеточников.
Иногда камни больших размеров могут привести к полной закупорке просвета, что препятствует оттоку мочи, и как результат, возникает воспалительный процесс.
Симптоматика
Когда появляются боли в мочеточнике у мужчин, симптомы могут выражаться в различной степени интенсивности. Если патология связана с осложнениями мочекаменной болезни, то они могут выглядеть так:
- Первоочередным симптомом является возникновение колик, которые могут сопровождаться достаточно сильными болями в поясничном отделе.
- Сопровождаться температурой и болями с боку живота.
- Частыми позывами в туалет, с небольшим и болевым отходом урины.
Если патологический процесс связан с воспалением мочевого пузыря, то болевой синдром бывает достаточно сильным. Он может сопровождаться скачками артериального давления, головными болями, тошнотой, а иногда и рвотой.
Воспаление мочеточника, связанного с пиелонефритом, чаще всего сопровождается общей слабостью, тупой болью в поясничном отделе, чаще всего с двух сторон, в некоторых случаях наблюдаются признаки интоксикации.
Первыми признаками воспаления мочеточников у мужчин, из-за которых нужно немедленно обратиться за врачебной помощью, это задержка отхождения урины, проблемы с мочеиспусканием, острая боль в паховой области и в половом органе.
Лечение
Во время поставленный диагноз и назначение адекватного лечения помогает в сравнительно короткий срок избавиться от воспалительного процесса в мочеточнике. Консервативная терапия состоит из приема антибактериальных препаратов, физиолечения, промыванием мочеточника с использованием катетера и противомикробных препаратов.
Пациенту приписывается обильное употребление жидкости, способной помочь быстрее вывести из организма патогенные микробы. Так как воспаление сопровождается болезненным синдромом, то обязательно применение спазмолитиков и обезболивающих средств.
Хорошим дополнением к лечению считается применение народных средств, ускоряющих совместно с медицинскими препаратами, выздоровление пациента.
В наиболее тяжелых и опасных для жизни человека ситуациях, таких как резкая задержка мочи, требуется хирургическое вмешательство.
Для профилактики воспалений мочеточников пациентам рекомендуется правильное питание с исключением из рациона: кислой, соленой и острой пищи, напитков, провоцирующих раздражение в мочевой системе, вести здоровый образ жизни, использовать защищенный половой акт, предохраняться от переохлаждений.
Развитие патологии
Описываемая болезнь бывает односторонняя и двухсторонняя. В ряде случае сначала может быть поражен только один мочеточник, а затем в патологический процесс втягивается второй.
Обратите внимание
Нередко уретерит не ограничивается воспалительным процессом в слизистой оболочке мочеточника – при дальнейшем прогрессировании втягиваются и другие слои его стенки.
При развитии септической формы описываемого заболевания инфекция может попасть в мочеточник:
- из зараженной почечной лоханки (антеградным путем);
- из мочевого пузыря (ретроградным путем);
- с током крови;
- с током лимфы;
- контактным путем из соседних органов.
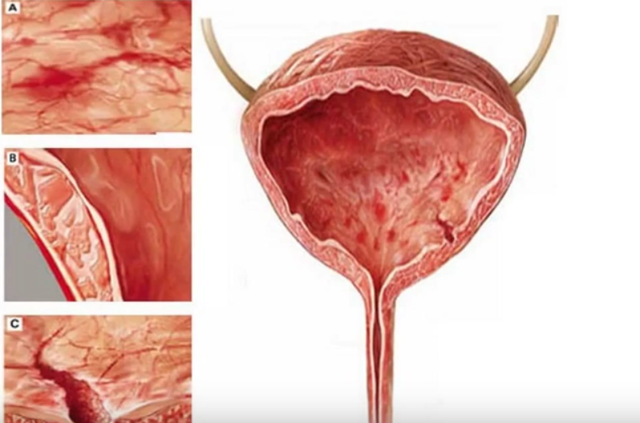
Развитие воспалительного процесса в слизистой оболочке мочеточника при наличии либо отсутствии инфекционного агента проходит практически по одному и тому же сценарию. При этом появляются его следующие классические признаки:
- гиперемия (покраснение) тканей;
- их отечность;
- повышение местной температуры;
- болезненность (проявляется клинически);
- нарушение мочевыводящей функции мочеточника.
Симптомы воспаления крайней плоти
Основные симптомы воспаления крайней плоти:
Слабость.
Увеличение лимфатических узлов.
Высыпания на слизистой рта.
Болезненность при мочеиспускании и совершении полового акта.
Покраснение крайней плоти.
Наличие гнойных выделений.
Зуд и жжение как симптомы воспаления крайней плоти.
Если, не обращать внимания на воспаление крайней плоти и не проводить его лечение, то в этой области гениталий появляются язвы, вызывающие при ходьбе болезненные ощущения. Кроме того, это заболевание в запущенном состоянии способно вызвать воспаление лимфатической системы и гангрену пениса. По характерным для данного недуга проявлениям диагноз можно поставить легко, но, прежде чем назначить лечение воспаления крайней плоти, необходимо установить причину болезни, а это сделать намного сложнее.
Симптомы воспаления крайней плоти у мальчиков
Подросший малыш уже может рассказать о том, что его беспокоит. У него появится боль при мочеиспускании, пораженное место будет чесаться. При визуальном осмотре родителями пениса, они увидят покраснение и опухлость головки. Воспалительный процесс может сопровождаться повышением температуры и появлением выделений с неприятным запахом.
Появление воспалительного процесса в области крайней плоти может сопровождаться жалобами ребенка на:
Болезненное мочеиспускание.
Жжение и зуд в проблемной области.
Заболевание у детей может вызвать повышение температуры, и протекает довольно болезненно, и, по этой причине нарушается сон ребенка. При визуальном осмотре пениса мальчика родители увидят покраснение и припухлость его головки, так же возможны выделения гноя из крайней плоти.
Вышеназванные симптомы воспаления у мальчика должны стать весомой причиной, что бы ни откладывать визит к детскому урологу. Ни в коем нельзя заниматься самолечением, потому что данное заболевание может дать грозные осложнения, среди которых – гангрена пениса и омертвление его головки.
Заболевшего ребенка с воспалением крайней плоти надо немедленно показать детскому урологу, потому что, только специалист, установив причину заболевания, может назначить эффективное лечение воспаления крайней плоти. Избежать рецидива постита поможет соблюдение правил личной гигиены, мальчиков нужно подмывать теплой водой утром и вечером. Такая простая процедура способна уберечь малыша от столь грозного заболевания, как постит.
Малыш грудного возраста обо всех своих неприятностях может рассказать только плачем, но внимательная мама, обязательно, заметит появившуюся проблему. Неспокойное поведение мальчика, и покраснение головки члена красноречиво будут свидетельствовать о том, что необходим немедленный визит к урологу, потому что воспаление у мальчиков может иметь грозные осложнения – от провокации ряда урологических заболеваний, до ампутации пениса.
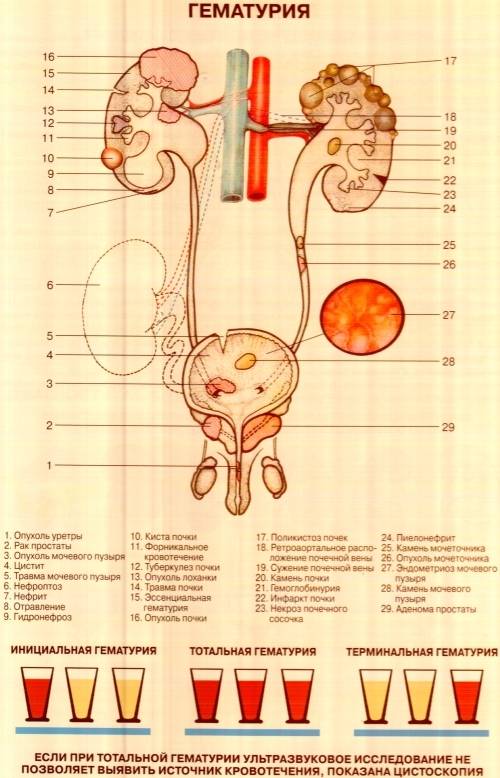
Диагностика уретерита
Диагностические мероприятия проводятся с учетом возможной причины возникновения воспаления мочеточника. Диагностика подразделяется на лабораторные и инструментальные методы исследования.
В перечень обязательных обследований входит общий анализ крови (ОАК), который покажет наличие/отсутствие воспалительного процесса в организме. К признакам, которые свидетельствуют в пользу воспаления, относятся:
- Повышенный уровень лейкоцитов. В норме данный показатель 5–9*10 9 в одном литре;
- Изменение лейкоцитарной формулы в сторону повышения палочкоядерных нейтрофилов.
- Высокая скорость оседания эритроцитов. Для женщин данный показатель в норме составляет 2–15 мм в час, для мужчин 2–10 мм в час.
В биохимическом анализе крови наблюдается повышение С-реактивного протеина, который. В случае наличия почечной недостаточности (запущенный пиелонефрит, мочекаменная болезнь) снижаются функциональные возможности почек, как следствие, показатели креатинина и мочевины увеличиваются.
Какие могут присутствовать изменения в моче?
В общем анализе мочи:
- Потеря прозрачности мочи (за счет наличия осадка при отхождении камней, микроорганизмов и лейкоцитов);
- Присутствие эритроцитов. В норме эритроциты в моче отсутствуют. Могут выявляться при повреждении стенок мочеточника при МКБ.
- Изменение уровня лейкоцитов в сторону повышения. Свидетельствует о наличии септического процесса в органах мочеполовой сферы.
- Анализ мочи по Нечипоренко. На исследование берется средняя порция мочи. Лейкоциты выше нормальных показателей свидетельствуют в пользу воспалительного процесса.
- Проба с тремя стаканами. Дает ориентировочные данные о локализации воспалительного процесса.
- Бактериологический метод подразумевает посев мочи на питательную среду. Позволяет выявить возбудителя септического воспаления, подобрать наиболее эффективный антибактериальный препарат. К недостаткам метода относится длительность его проведения.
- https://urohelp.guru/mochetochnik/vospalenie.html
- https://fspno.ru/mochetochniki/ureteritis-inflammation-of-the-ureter-how-to-identify-and-cure-inflammation-of-ureters-causes-and-methods-of-treatment/
- https://nefrol.ru/bolezni/vospalenie-mochetochnika.html
- https://fspno.ru/mochetochniki/inflammation-of-ureters-in-men-causes-of-inflammation-of-the-ureters/
- http://prourinu.ru/nedugi/mochetochnik/vospalenie-mochetochnika.html
- https://ukgh.ru/the-ureters/why-does-the-ureter-hurt-men-symptoms-of-inflammation-of-the-ureter/
Причины возникновения покраснения на головке у мужчин
Головка полового члена имеет очень нежную и чувствительную структуру, но крайняя плоть предназначена для того чтобы её защищать от внешних раздражителей. Но не всегда она справляется с этой функцией. Покраснение головки и зуд пугают мужчин, поскольку они начинают беспокоиться о том, что это является симптомом определённого венерического заболевания. Рассмотрим наиболее распространённые причины покраснения головки и крайней плоти.
Аллергические реакции
Аллергическая реакция на определённый раздражитель может вызвать покраснение и зуд на головке у мужчин, это одна из наиболее распространённых причин такого недомогания. Факторами, которые провоцируют данный симптом, являются:
- мыло, гель для душа и другие моющие средства;
- ношение нижнего белья из некачественного, аллергического материала;
- использование кремов и мазей, содержащих химические вещества-аллергены;
- латексные презервативы.
А также аллергия может возникнуть на порошок, которым стирается нижнее белье.
Сухость кожных покровов
Бывают ситуации, когда мужчина чувствует, что натёр крайнюю плоть в результате мастурбации. Это может вызвать покраснение и зуд крайней плоти пениса. После того, как мужчина натёр головку и крайнюю плоть, требуется мазать гипоаллергенные увлажняющие кремы для нормализации состояния полового члена. И также их можно использовать и в профилактических целях при сухой коже.
Игнорирование правил личной гигиены
Покраснение кожи головки у мужчин может вызвать нарушение личной гигиены. К данному симптому также добавляется зуд и раздражение крайней плоти. Для того чтобы избежать этих недомоганий, мужчина должен держать свой половой член в чистоте и сухости. Избавиться от них можно, соблюдая правила личной гигиены, а также используя увлажняющие мази и крема на натуральной основе.
Контактный дерматит
Чаще всего покраснение вокруг головки у мужчин в результате контактного дерматита наблюдается в молодом возрасте, когда юноша начинает вести активную сексуальную жизнь. Данный симптом проявляется в результате частого использования латексных презервативов. При этом может возникать не только покраснение на головке и крайней плоти, но и зуд. Избавиться от этого недуга можно, используя безлатексные презервативы.
Псориаз
Данное дерматологическое заболевание может вызвать покраснение на головке и крайней плоти и зуд. При этом кожа на половом члене начинает активно шелушиться. Обострение псориаза обычно наблюдается после сексуального контакта или мастурбации. Мужчина с псориазом на теле следует внимательно относиться к своему половому органу. Облегчить состояние в этом случае помогут увлажняющие витаминизированные кремы.
Кандидозный баланопостит
Данное заболевание крайне редко встречается у мужчин, оно свойственно представительницам женского пола. Передаётся половым путём. Причиной покраснения головки и крайней плоти у мужчин является дрожжевой грибок, который также вызывает с течением времени зуд и творожистые выделения, а также неприятный запах.
Генитальный герпес
Это вирусное заболевание передаётся только лишь при сексуальном контакте. Основным его симптомом в период активного развития является покраснение головки у мужчин без зуда и боли, при этом может наблюдаться отёчность в области крайней плоти.
Экзема
Это болезнь кожных покровов, которая носит хронический характер. Не у каждого мужчины экзема поражает половой орган. Но при возникновении данного процесса наблюдается зуд и покраснение у мужчин, которое проявляется в виде небольших пятен.
Паховая эпидермофития
Это ещё одна болезнь, которая вызвана активной жизнедеятельностью патогенных грибков. При её развитии мужчина жалуется на то, что покраснела головка и крайняя плоть, а через некоторое время начала зудеть.
Красный лишай
Это дерматологическое заболевание может распространяться по всему телу, в том числе и на половой орган. При заражении у мужчины наблюдается сильный зуд и покраснение головки и крайней плоти.
Для того чтобы избавиться от покраснения на головке и крайней плоти и зуда, требуется чётко определить что это за болезнь. Для диагностики данных симптомов следует знать, к какому врачу обращаться при покраснении головки у мужчин. Специалистами в данном вопросе выступают: уролог, венеролог и дерматовенеролог. Любой из этих докторов может установить точный диагноз при помощи визуального осмотра, опроса на предмет жалоб, а также по результатам соответствующих лабораторных исследований.
Видео: Покраснение и жжение на головке у мужчин.
Воспаление полового члена при чесотке
Паразитарные заболевания тоже могут приводить к поражению кожи пениса.
Одно из них вызывает чесоточный клещ.
Это заболевание с половым путем передачи.
Клещ живет в эпидермисе.
Продукты его метаболизма вызывают сильную аллергию.
Из-за этого через несколько месяцев у человека начинает чесаться всё тело.
На члене появляются признаки воспаления.
Возникает сыпь.
Она связана с рядом факторов:
- сам клещ роет ходы, поэтому появляются папулы;
- присоединяются аллергические реакции на экскременты клеща;
- пациент расчесывает кожу, потому что она зудит;
- присоединяется бактериальная инфекция, тогда происходит воспаление члена с нагноением.
Варианты лечения
Тактика лечения больных уретеритом зависит от конкретной клинической ситуации, возраста пациента, сопутствующей патологии. Методы лечения:
- хирургический;
- консервативный.
В случае острой задержки мочи (закупорка мочевыводящих путей конкрементом) требуется оказание неотложной помощи. Это может быть катетеризация мочевого пузыря, наложение цистостомы.
Консервативный метод лечения
Если воспаление мочеточника вызвано нисходящей инфекцией (в случае пиелонефрита) необходимым средством являются антибактериальные препараты. Для лучшего результата антибиотики назначаются с учетом чувствительности. До получения результатов бактериологического исследования врач использует препараты с широким спектром действия, затем по полученным данным.
Спазмолитики и обезболивающие являются стандартом лечения болевого синдрома.
Терапия лекарственными травами. В широком доступе существуют почечные сборы. Постоянный прием фитосборов улучшает кровоток и функциональные возможности почек, способствует выходу мелких камней.
Использование уросептиков необходимо при наличии воспаления в нижних мочевыводящих путях.
Физиотерапевтическое лечение проводится после стихания острого периода. Для пациентов с заболеваниями мочеполовой системы назначаются прогревающие процедуры на поясничную область.
Немаловажное значение играет питание больных во время лечения. Запрещается прием соленой, острой, копченой и консервированной пищи
Рекомендуется дробное питание. В первое время показано снижение употребления белковой пищи, чтобы снизить нагрузку на почки.
Суточное потребление жидкости рекомендуется согласовать с врачом. При наличии почечной недостаточности употребляемый объем воды нужно строго контролировать.
Хирургический метод лечения
Используется, если причинами уретерита являются:
- стриктуры (сужения) мочеточника;
- мочекаменная болезнь;
- нарушение иннервации;
- объемное образование.
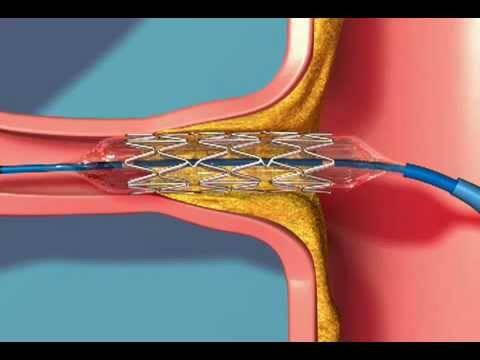
В первом случае в мочеточник вводится стент из специального материала, который расширяет его просвет, улучшает отток мочи.
При наличии мочекаменной болезни, удаление конкрементов производится в том случае, если камни больших размеров, существует угроза повреждения мочевыводящих путей и образования свищей, неэффективна консервативная терапия.
Лечение опухолевых образований проводит врач-онколог, который решает необходимость и объем оперативного вмешательства.
Если причиной воспаления мочеточника является нарушенная иннервация, то пораженный участок подлежит удалению.
Виды
В медицине насчитывается множество венерических заболеваний. У мужчин чаще всего диагностируются следующие болезни:
1. Сифилис. Является самой древней венерической болезнью В Европе в 16 веке даже была эпидемия сифилиса, длящаяся более 50 лет. Возбудителем является бактерия бледная спирохета. Сифилис может передаваться бытовым путем. Болезнь протекает в два этапа. Инкубационный период длится до 30 дней, затем на месте проникновения инфекции (чаще всего на половом члене) появляется твердый шанкр. Обычно мужчина не связывает это с ИППП, поэтому заболевание переходит во 2 стадию. В это период начинаются высыпания по телу, повышается температура, воспаляются лимфоузлы. Если болезнь не лечить, то наступает третичный сифилис, который поражает нервную систему, кости, мозг. В конечном итоге пациент умирает.
2. Гонорея. Одно из самых распространенных ЗППП. Возбудителем выступает бактерия гонококк. Проявляется очень ярко: выделения из уретры, боли при мочеиспускании, воспаление простаты. Часто болезнь переходит в хроническую или латентную стадию, этому способствует самолечение. Гонорея — одна из причин импотенции, аденомы простаты и мужского бесплодия.
3. ВИЧ. Смертельно опасное заболевание, которое передается также через кровь. Возбудителем является вирус иммунодефицита человека. Инкубационный период длится до 3 лет, никаких проявлений не наблюдается. Но болезнь подавляет иммунную систему.
Первые признаки ВИЧ похожи на симптомы гриппа:
- температура; ломота в костях;
- могут быть высыпания на теле;
- обострения стоматита.
Больной постоянно подхватывает простудные заболевания, которые протекают тяжело и не поддаются лечению. В конечном итоге пациент может умереть от простой царапины или банального ОРВИ.
4. Хламидиоз. Возбудитель болезни — бактерия хламидия. Симптомы хламидиоза у мужчин выражены неярко, маскируются под другие заболевания. Поэтому пациент начинает принимать лекарства, загоняя инфекцию вглубь.
При дальнейшем обострении у мужчины возникают следующие симптомы:
- выделения с неприятным запахом;
- зуд, боль при мочеиспускании;
- капли крови в моче;
- повышение температуры;
- утомляемость, слабость;
- боль при семяизвержении.
5. Трихомониаз. Занимает первое место среди ИППП. Возбудитель — влагалищная трихомонада. В отличие от женского, мужской трихомониаз проявляется слабо или вообще протекает бессимптомно. Основные признаки болезни: слизистые выделения по утрам, резь при мочеиспускании, утренние позывы в туалет с малым выделением урины. Трихомониаз при отсутствии лечения приводит к простатиту, импотенции, бесплодию.
6. Генитальный герпес. Скрытый период болезни длится до двух месяцев. Возбудитель — вирус простого герпеса. Характеризуется чередованием периодов обострения и ремиссии, вылечить болезнь невозможно, пациент на всю жизнь остается носителем вируса. Главные симптомы герпеса — это появление пузырьков на половых органах, повышение температуры, головные боли.
7. ВПЧ (вирус папилломы человека). Заболевание также является неизлечимым. Вирус долго дремлет в организме и обостряется при снижении иммунитета. Симптомами являются папилломы на половых органах. Существует три штамма ВПЧ: неонкогенный, слабоонкогенный и онкогенный. Последние два становятся причиной рака полового члена у мужчин.
8. Гепатит. Заражение гепатитом В и С происходит половым путем и через кровь. В группе риска находятся наркоманы, люди, ведущие беспорядочную половую жизнь. Также есть вероятность заражения при медицинских манипуляциях. Инкубационный период составляет 2-6 месяцев. При попадании в кровь гепатит дает быструю и яркую симптоматику.
При половом заражении болезнь имеет симптоматику, схожую с проявлениями ОРВИ:
- субфебрильная температура;
- слабость, утомляемость, упадок сил;
- головные боли;
- высыпания на теле.
На хронической стадии проявляются признаки поражения печени в виде горького привкуса во рту, рвоты, тошноты. На третьем этапе развивается желтуха. Гепатит воздействует на печень, вызывая цирроз, который приводит к летальному исходу.
9. Уреаплазмоз. Возбудитель — условно патогенная бактерия уреаплазма. Она присутствует в организме в небольшом количестве и не проявляет себя.
При снижении иммунитета размножается, вызывая следующие симптомы:
- небольшие выделения без запаха;
- боль и жжение в конце мочеиспускания;
- покраснение головки полового члена.
При длительном течении вызывает простатит и бесплодие.
10. Кандидоз (молочница). Является следствием активного размножения патогенных грибков кандида. У мужчин протекает бессимптомно. В некоторых случаях может быть белесый налет на головке полового члена, болезненность при половом акте.
Врожденные пороки развития внутренних половых органов
В основном, подобные отклонения связаны с отклонением в нормальном развитии яичек или прилегающим к ним периферийным органам. Существуют следующие распространенные пороки внутренних половых органов.
Агенезия – отсутствие яичка. Бывает односторонним (отсутствие одного яичка) и двухсторонним (двух яичек). Прежде чем определить такой диагноз, врачи должны убедиться, что яичка нет вовсе. Ведь оно может находиться в паховой или брюшной полости, и пребывать в недоразвитом состоянии
Если это так, очень важно определить, где яичко как можно раньше, чтобы не допустить развития злокачественной опухоли из этого органа
Агенезия представляет самую серьёзную опасность для новорожденного, ведь при двухсторонней агенезии, ставиться диагноз бесплодие. Остальные врожденные аномалии развития яичек оставляют больному шанс, на зачатие в будущем здорового потомства:
- Полиорхизм;
- Гипогонадизм;
- Дисплазия;
- Эктопия;
- Крипторхизм;
- Сперматоцеле;
- Гидроцеле.
Аномальная активность может происходить во время эмбриогенеза яичек, примерно на 7-8 неделе. В это время могут происходить генетические, мутационные и другие аномалии, которые впоследствии приводят к отклонениям.