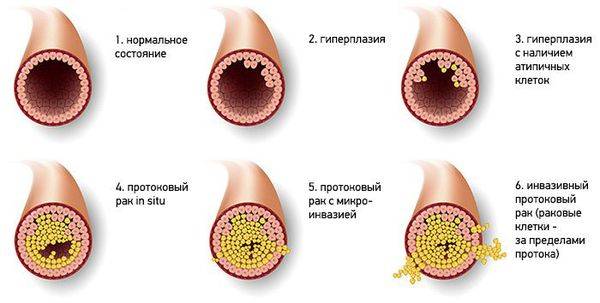
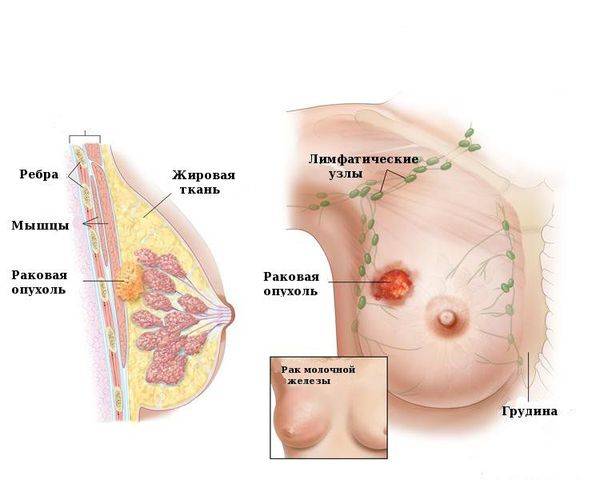
Причины появления внутрипротоковых папиллом молочной железы
Папиллома млечного протока относится к серьезным заболеваниям, требующим обязательного лечения. Некоторые хирурги и онкологи характеризуют ее как предраковое состояние молочные железы.
К сожалению, это тот вид доброкачественных новообразований, который, в отличие от папилломы на эпидермисе, практически никогда не проходит самостоятельно. Именно поэтому терапия внутрипротоковой папилломы молочной железы является обязательной профилактической мерой от рака, так как данные новообразования могут перерождаться из доброкачественных в злокачественные.
Размер включения составляет от 1 мм до 2 см. Встречаются одиночные, а бывают и множественные папилломы. Вторые более склонны к перехождению в злокачественные.
Причиной появления внутрипротоковой папилломы молочной железы является активизация в организме вируса папилломы человека. Однако есть целый ряд провоцирующих факторов, которые способствуют активизации ВПЧ. Рассмотрим их подробнее:
- Изменение гормонального фона. Гормональные перестройки организма дают толчок к образованию разных видов доброкачественных опухолей, в том числе и папиллом. Согласно исследованиям, чаще всего гормональный фон меняется вследствие дисфункциональных изменений в яичниках, прерывании беременности, лишнего веса, заболевания сахарным диабетом.
- Снижение иммунитета. Любые изменения, ослабляющие защитные функции организма, создают благоприятные условия для развития новообразований, вызванных ВПЧ. Отмечается, что большинство новообразований появляется поздней осенью, зимой или ранней весной. Причиной этому становятся перенесенные простудные болезни и авитаминоз. Именно поэтому лечение внутрипротоковой папилломы молочной железы народными средствами направлено не только на прицельное влияние на новообразование, но и касается иммуномодулирующего эффекта.
- Длительная медикаментозная терапия. Нередко после лечения бактериальных инфекций, для уничтожения которых применяются антибиотики, люди болеют вирусными заболеваниями, в том числе и повышается активность ВПЧ.
- Наличие в организме паразитов и токсинов. Долгое время считалось, что паразиты являются основной причиной развития папиллом, так как практически всегда у людей с этими новообразованиями находили в организме болезнетворные организмы. Позже было доказано, что причина папиллом кроется в заражении ВПЧ, но паразиты и токсины признаны одним из наиболее сильных факторов, провоцирующих распространение данного вируса.
- Старение организма. Увеличение биологического возраста и связанное с этим снижение физической активности, функциональный износ органов, ухудшение метаболизма, неполноценная работа множества систем приводят к тому, что организм менее активно вырабатывает вещества, контролирующие активность вирусов.
- Состояние депрессии. Крепкий организм справляется со стрессовыми ситуациями быстро, а ослабленный переводит негативное воздействие в статус хронических. Проникая в тело, вирус не видит преград и начинает болезнетворное влияние на системы и органы.
- Злоупотребление алкоголем и табакокурением. Табак и алкоголь блокируют в организме выработку веществ, направленных на борьбу с вирусами. Также курение сигарет нередко становится причиной гормональных нарушений, которые ведут к образованию папиллом млечных каналов.
- Беспорядочные половые связи. Те, кто игнорируют презервативы как вид защиты от заболеваний, передающихся половым путем, часто апеллируют к тому, что частички вирусов значительно меньше, чем отверстия презервативов. Это действительно так, ВПЧ легко проходит данный барьер. Но при их использовании происходит защита от многих ЗППП, наличие которых создает благоприятную среду для развития вирусов. Поэтому презервативы не уберегут от ВПЧ, но посредством предохранения от других болезней снизят активность папилломавируса.
Классификация внутрипротоковых папиллом молочной железы
Цистаденопапиллому, разделяют по характеристикам локализации и количества наростов:
- Папиллярная ВПП. Различается по месту формирования:
— центральная – в центре железы;
— периферическая – в боковой области груди;
— ареолярная – в субареольной зоне. - Интрадуктальная ВПП. Различается по объему и количеству наростов:
— солитарная (одиночная) – большой нарост (около 2см), в ареолярной зоне;
— множественная – развитие нескольких папиллом без четкой локализации.
В наростах могут развиться атипические клетки – с другой структурой и формой. Этот фактор увеличивает возможность малигнизации.

Методы удаления внутрипротоковой папилломы груди
Исходя из того, что внутрипротоковая папиллома груди считается предраковой патологией молочных желез, большая часть специалистов склоняется к хирургическому лечению болезни. Рассасывается самопроизвольно или под действием противоопухолевых средств папиллома внутри груди очень редко, поэтому во избежание осложнений и озлокачествления новообразования его следует удалять.
Во время такого радикального лечения производится удаление всех пораженных тканей. Многие пациентки опасаются эстетических изменений груди. Однако современная хирургия позволяет провести максимально щадящую операцию с минимальными последствиями.
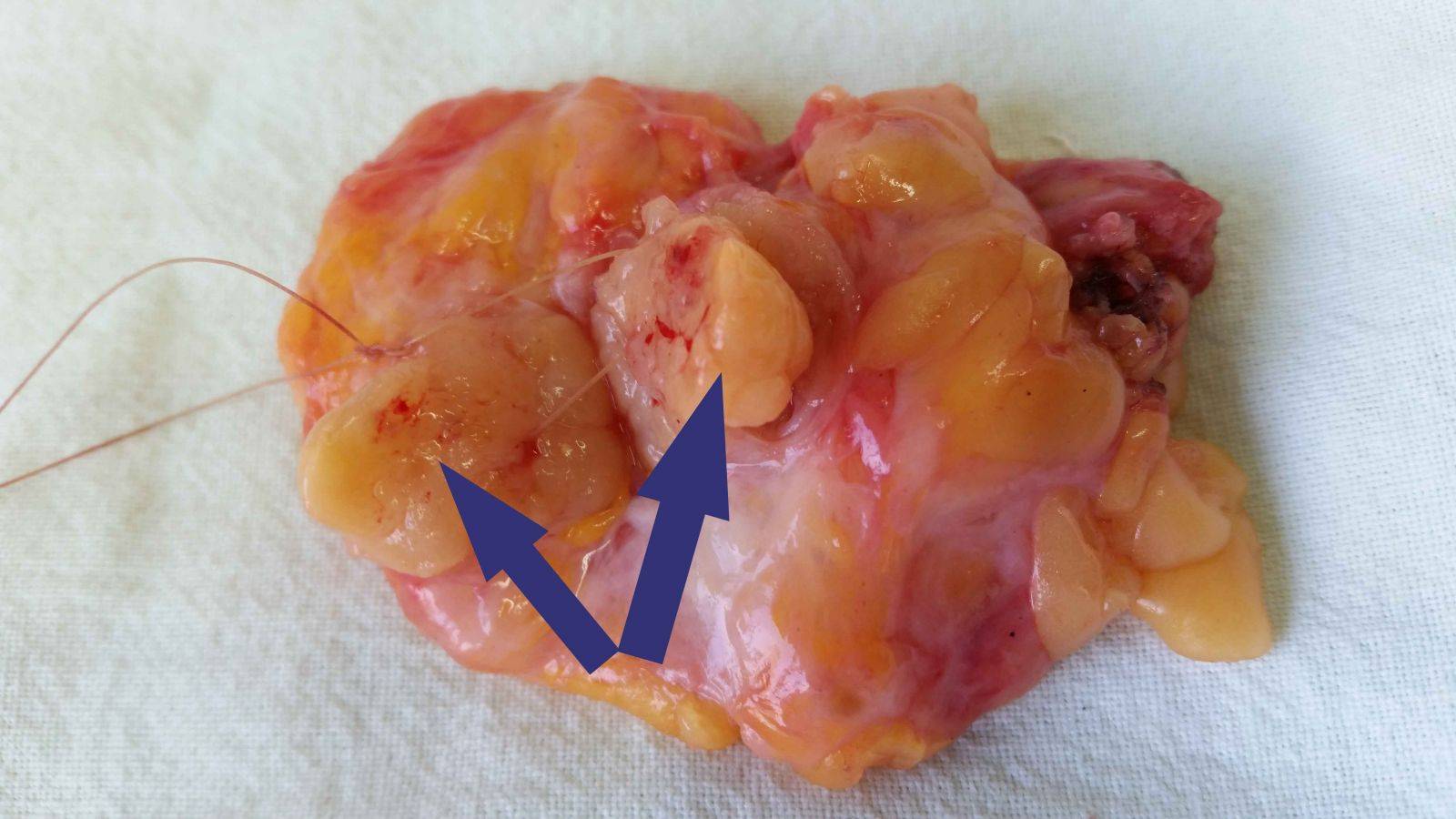
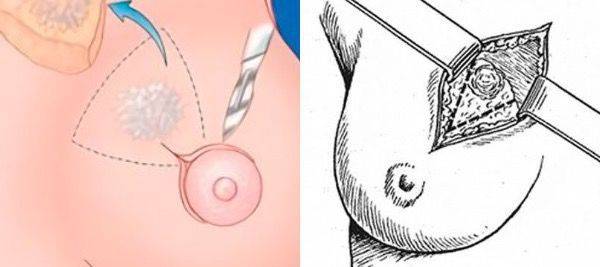
Удаление внутрипротоковой папилломы производится методикой секторальной резекции. При этом удаляется часть груди в форме сектора, содержащего патологические ткани. Такая операция осуществляется под общим наркозом.
Процедура начинается с разметки груди особым карандашом. Далее производятся разрезы кожи в радиальном направлении от ареолы. Также врач делает еще один надрез от краев новообразования до большой мышцы груди. Эпидермис отделяется от тканей, и осуществляется вырезание опухоли. Образец отправляется на гистологию.
Перед наложением швов саморассасывающими нитями проводится электрокоагуляция сосудов, а также санация раны. Врач закрывает область хирургического вмешательства и зашивает ее по слоям. В конце операции устанавливается дренаж на 2-3 дня.
Такой метод хирургического вмешательства щадящий и редко оставляет после себя следы, рубцы, деформации тканей груди. Маммопластика после секторальной резекции требуется крайне редко.
В случае развития внутрипротокового папиллярного рака у женщины ей рекомендована радикальная мастэктомия. В ходе этой операции удаляются весь пораженный орган и близлежащие лимфоузлы. Также такая процедура проводится в случае с множественными внутрипротоковыми папилломами груди, которые рассредоточены по периферии органа.
После удаления новообразования пациентке показаны постельный режим и медикаментозное лечение. Назначают, как правило, антибактериальные препараты, которые позволяют избежать развития бактериологической инфекции. Также при имеющемся гормональном дисбалансе рекомендована гормональная терапия.
К лечению внутрипротоковой папилломы следует подходить со всей ответственностью, так как эта патология может легко перерасти в рак. В таком случае прогноз менее благоприятный, а терапия более длительная и болезненная.
Как удалить внутрипротоковую папиллому молочной железы — смотрите на видео:
Внутрипротоковая папиллома груди — это серьезное заболевание, которое провоцируется папилломавирусом. При этом поражения молочных желез могут быть единичными, а также множественными. Установить корректный диагноз способен только специалист-маммолог в ходе инструментальных исследований и специальных анализов крови, мазков. Самолечение этой патологии категорически не рекомендовано.
Статья по теме: К какому врачу обращаться при папилломах
Автор статьи:
Тактика лечения заболевания
Папиллярная цистаденома редко рассасывается самостоятельно. Их опасность заключается в том, что они могут вызывать воспалительные процессы и перерождаться в опухолевые новообразования. Поэтому показанием к лечению папиллом в груди в виде оперативного вмешательства. При этом в ходе операции происходит секторальная резекция железы.
Самостоятельное излечение наростов наблюдается в редких случаях. И это происходит на фоне приёма определённых медикаментов или других терапевтических мероприятий. Поэтому чаще всего безоперационное лечение не проводится в виду его неэффективности.
При обнаружении внутрипротоковой папилломы у женщины ей рекомендуется обратиться к хирургу. Если размер новообразования не большой (несколько миллиметров), а также отсутствует воспалительный процесс, то операцию не обязательно проводить незамедлительно.
Если папилломы выявлены в период беременности, то их удаление проводят после рождения ребёнка. Но если есть высокий риск развития рака, то рекомендуется приступить к лечению ещё во время вынашивания плода.
Назначается одновременно и оперативное, и консервативное лечение.
Операция по удалению внутрипротоковой папилломы
Оперативное вмешательство заключается в удалении нароста внутри протока хирургическим методом. Во время операции под общим или местным наркозом проводят секторальную резекцию. Она заключается в следующем: хирург делает разрез по ареольной окружности, что даёт возможность к доступу к притокам, располагающимся в молочных железах. Далее предполагается удаление папиллярного новообразования, сгустков крови, которые появляются вследствие травм тканей, находящихся рядом с ним.
 Внутрипротоковую папиллому молочной железы можно вылечить при помощи операции
Внутрипротоковую папиллому молочной железы можно вылечить при помощи операции
Также возможно иссечение цистаденомы с помощью электрокоагуляционного или лазерного оборудования. Отсеченные ткани отправляются на гистологические исследования для исключения онкологической природы образования. После операции в месте вмешательства может возникнуть гематома, которая рассасывается в течение месяца.
Операцию могут проводить как под местной, так и под общей анестезией. Выбор зависит места расположения новообразования, количества и размера наростов.
Медикаментозная терапия
Как уже было сказано выше, совместно с оперативным вмешательством проводят консервативное лечение с использованием лекарственных средств. В неё входит: приём витаминных комплексов, иммуномодулирующих препаратов (типа Вобэнзин), противовирусные лекарства. В некоторых случаях также назначаются гормональные препараты (Регулон, Новинет, Силуэт), которые относятся к категории контрацептивов. В качестве местной терапии могут применяться различные мази и гели, к примеру, Прожестожель.
Диагностика внутрипротоковой папилломы молочной железы
Диагностика болезни на ранних стадиях затруднительная, так как симптоматика отсутствует – патологию на этом клиническом отрезке времени выявляют случайно, во время обследования по поводу какого-то другого заболевания молочной железы. Поэтому для постановки точного диагноза имеют значение выяснение жалоб, детали анамнеза (истории развития) патологии, результаты дополнительных методов исследования (физикальных, инструментальных, лабораторных).
Детали анамнеза уточняют, чтобы удостовериться, что опухоль не имеет злокачественного характера. Выясняется следующее:
- не наблюдалось ли стремительного увеличения новообразования;
- не диагностировалось ли злокачественных новообразований молочной железы у родственниц пациентки;
- не отмечала ли она ухудшения общего состояния.
Данные физикального обследования будут такими:
- при общем осмотре – общее состояние больной удовлетворительное;
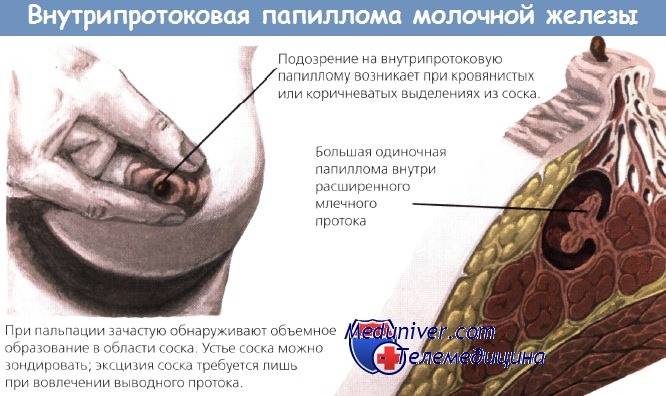
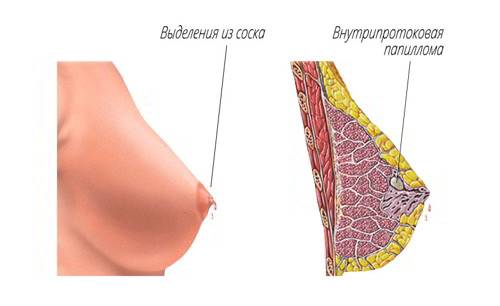
- при местном осмотре – на ранних этапах он неинформативен, при прогрессировании патологии отмечаются выделения из соска. Форма и размеры молочной железы не изменены;
- при пальпации (прощупывании) – новообразование можно пропальпировать, если оно располагается в центральном молочном протоке ближе к ареоле и имеет размеры более 0,2 см в диаметре. При сдавливании в области новообразования из соска появляются выделения.
Инструментальные методы исследования привлекают в диагностике внутрипротоковой папилломы молочной железы для оценки ее характеристики и для проведения дифференциального диагноза со злокачественными новообразованиями. Это такие методы, как:
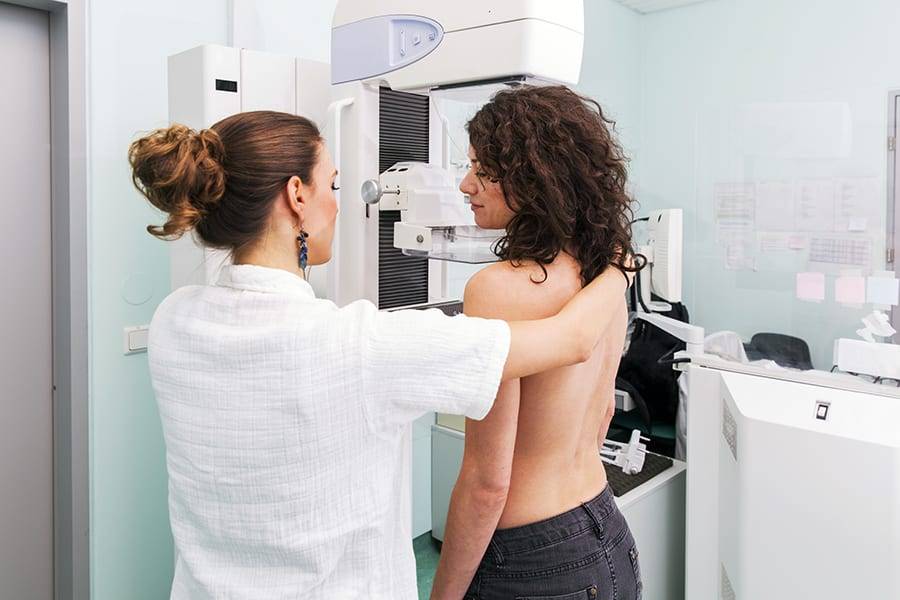
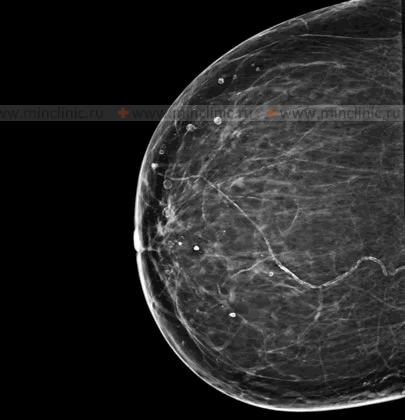
- обзорная маммография – полное обследование молочных желез. Ее разновидности вариабельны – чаще всего проводят рентгенологическую маммографию, а при необходимости – томосинтез, ультразвуковую, МРТ- и оптическую маммографию;
- прицельная маммография – обследуют отдельный участок молочной железы, в котором предполагается наличие новообразования;
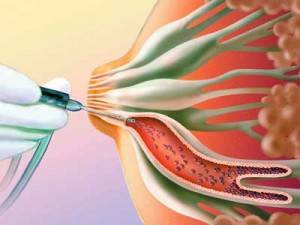
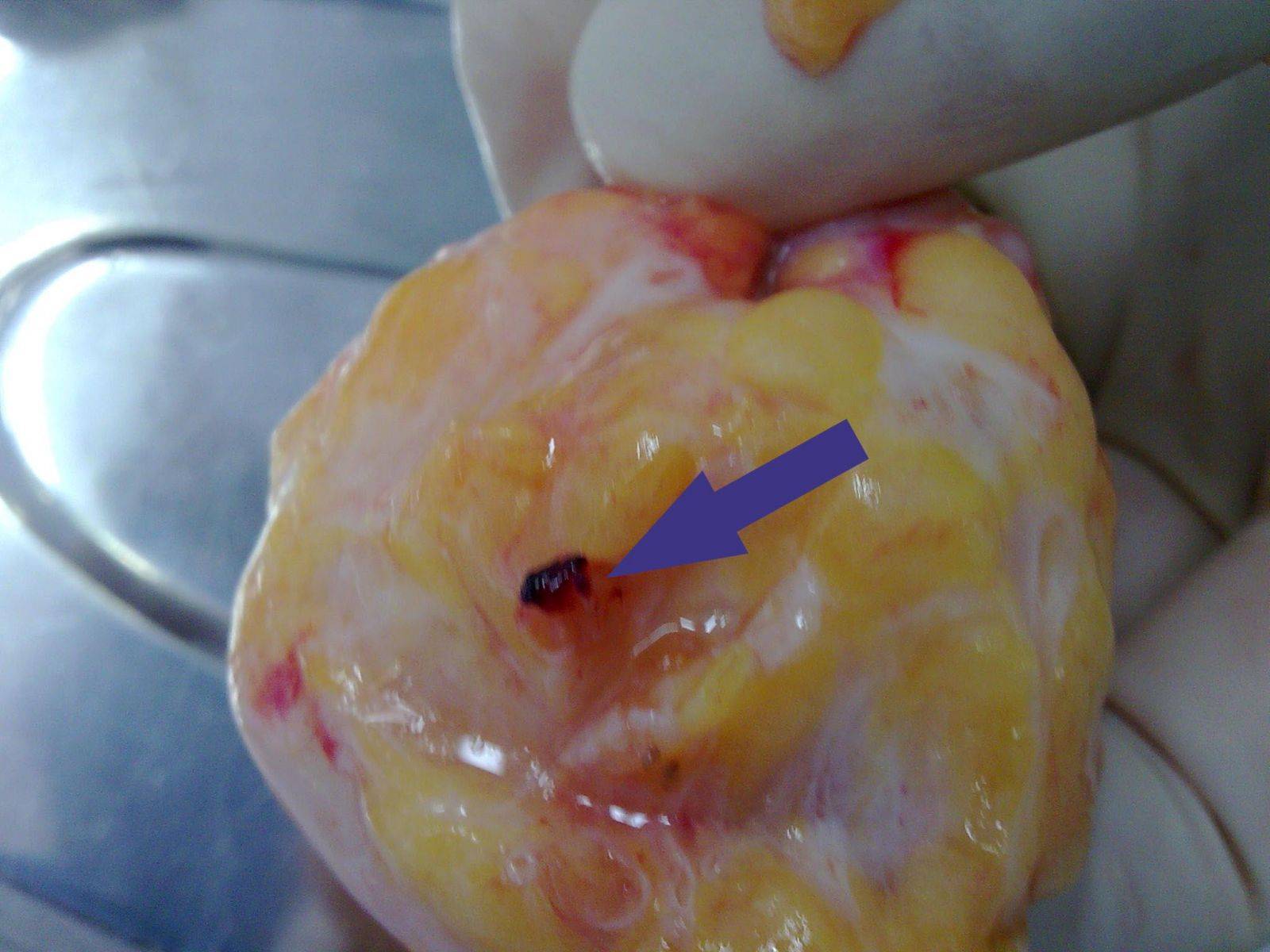
- дуктография – в молочные протоки вводят порцию контрастного вещество, после чего делают рентгенологические снимки. На них выявляют дефект заполнения, по нему оценивают характеристики новообразования (форму, размер, контуры), а также делают заключение про состояние молочных протоков;
- компьютерная томография (КТ) – компьютерные срезы позволяют оценить состояние тканей молочной железы на той глубине, на которой их следует изучить, так как предполагается формирование новообразования;
- мультиспиральная компьютерная томография (МСКТ) – метод является усовершенствованной разновидностью компьютерной томографии, позволяет получить больше сведений, при этом информация более точная;
- биопсия – делают забор тканей молочной железы, которые после макроскопического исследования (определения консистенции, окраски и так далее) отправляют в лабораторию на исследование.
Если внутрипротоковая папиллома молочной железы выявлена с опозданием, на стадии ее злокачественного перерождения, то проводят инструментальное обследование для исключения или подтверждения метастазирования. Обычно проводятся рентгенологическое исследование легких, позвоночника, черепа, костей (в частности, нижних и верхних конечностей), а также электроэнцефалография, ультразвуковое исследование печени и яичников, фиброгастродуоденоскопия и другие.
Лабораторные методы диагностики, используемые в диагностике внутрипротоковой папилломы молочной железы, также в основном используются для дифференциальной диагностики со злокачественными новообразованиями. Это:
- общий анализ крови – про малигнизацию свидетельствуют существенное повышение СОЭ, уменьшение количества эритроцитов и гемоглобина;
- микроскопия мазка из соска молочной железы – его изучают под микроскопом на наличие атипичных клеток;
- анализ крови на онкомаркеры – белковые соединения, которые образуются в крови при формировании злокачественных опухолей;
- гистологическое исследование – изучают тканевую структуру биоптата на ее атипичное строение, присущее злокачественным новообразованиям;
- цитологическое исследование – изучают клеточную структуру биоптата, цель та же.
Опасность внутрипротоковой папилломы, болезни Минца молочной железы
Здравствуйте, дорогие читательницы. Хотите знать что такое болезнь Минца молочной железы? Милости просим на нашу страничку. Болезнь Минца — это онкологическая патология, рост папилломы внутри протока, затрагивает исключительно протоки молочной железы, так что вы немного переусердствовали с определением.
Уже понятние, что это за болезнь такая? Пока не совсем, тогда уточним — это не рак, хотя и онкология. А теперь поговорим о том, что же это такое — внутрипротоковая папиллома молочной железы. О методах лечения заболевания и о том, чем патология с загадочным названием болезнь Минца чревата для женщин.
Признаки болезни Минца
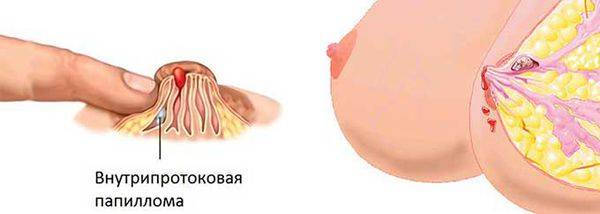
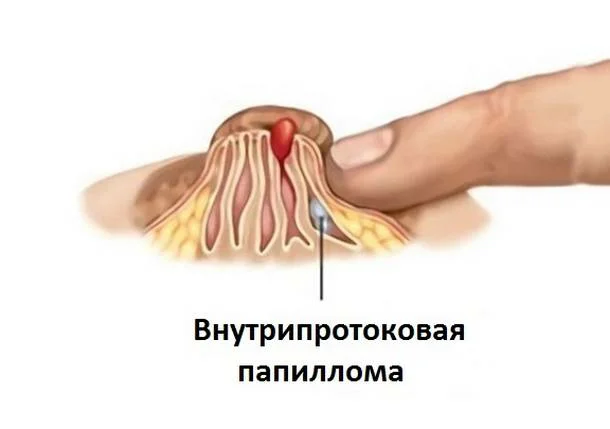
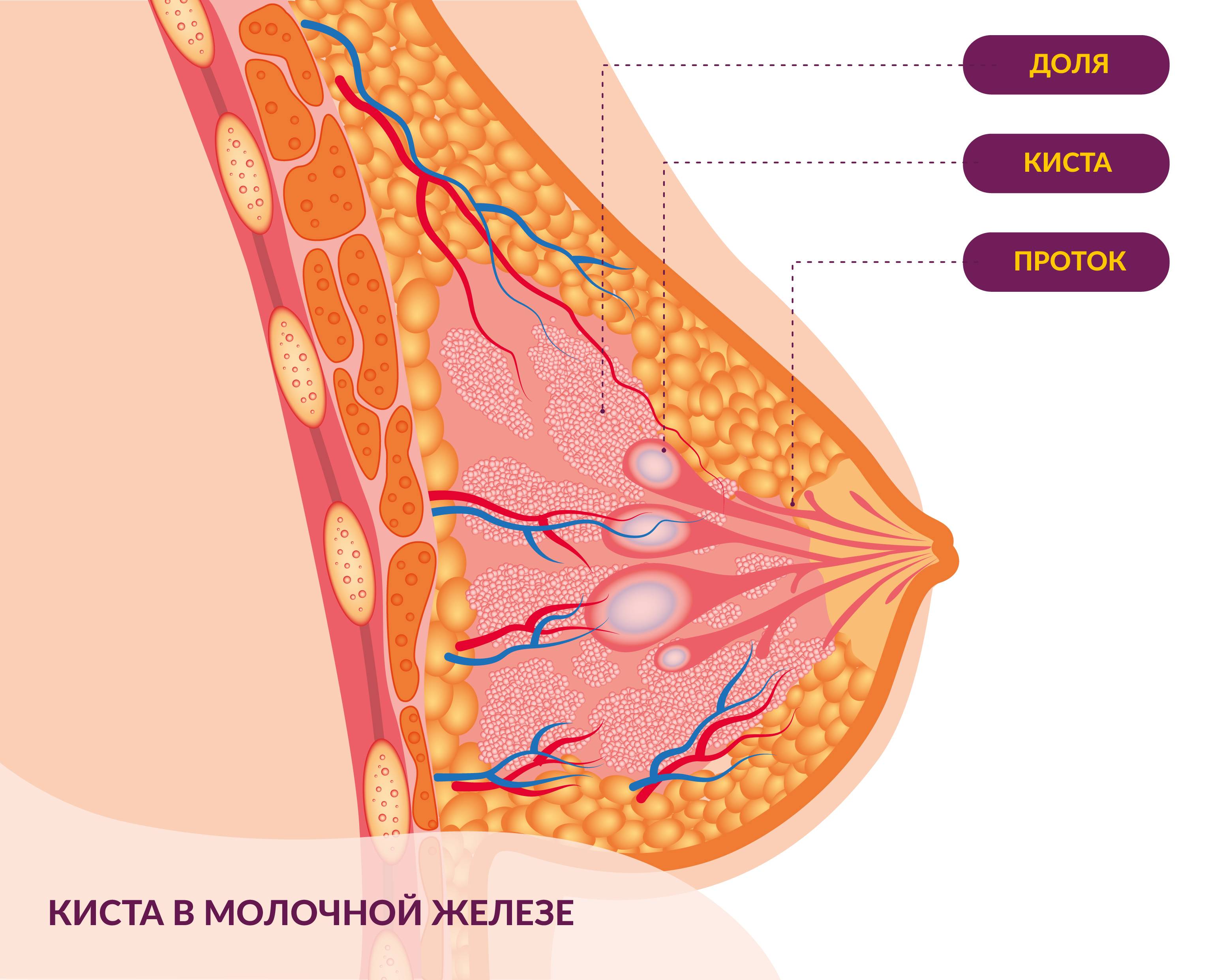
Протоковая папиллома, цистаденопапиллома, цистаденома, болезнь Минца — все это многообразие названий относится к одному-единственному новообразованию — сосочкоподобной опухоли, растущей интрадуктально (внутри протока).
Медицинским классификатором цистаденопапиллома относится к доброкачественным опухолям (код по МКБ 10 D-24). Ранее эта форма патологии относилась к переходным. Почему?
Потому что множественные папилломы, разрастающиеся внутри протока молочной железы часто малигнизируются (перерождаются в рак). И это основная опасность болезни. А еще папилломы иногда нагнаиваются!
Симптомы болезни Минца
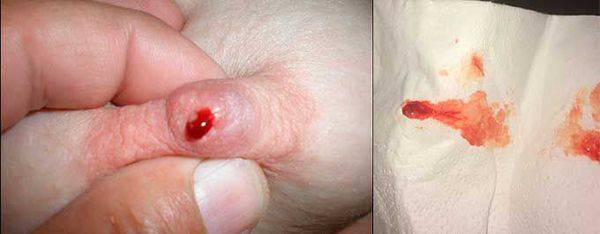
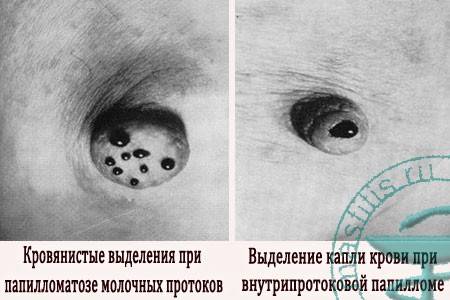
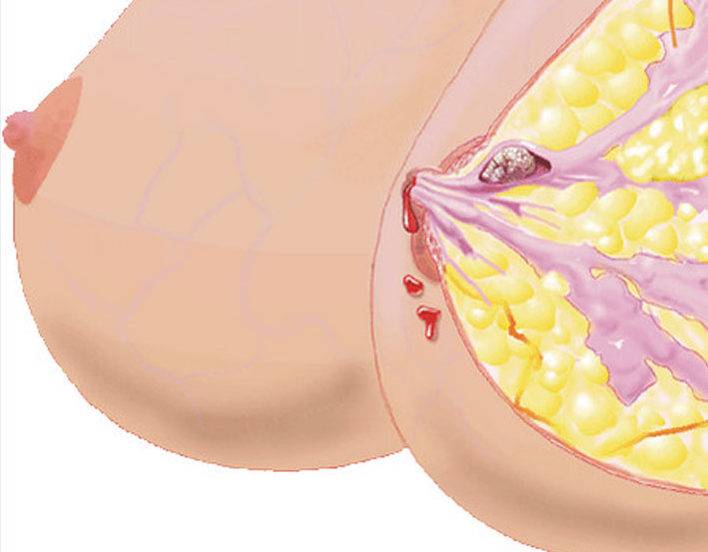
К первым клиническим симптомам роста внутрипротоковой папилломы относят обильные выделения из соска:
- вначале они прозрачные или с легким белым оттенком;
- затем приобретают кровянистый характер (становятся бурыми или розовыми);
- секрет зеленоватого цвета тоже характерен для болезни Минца.
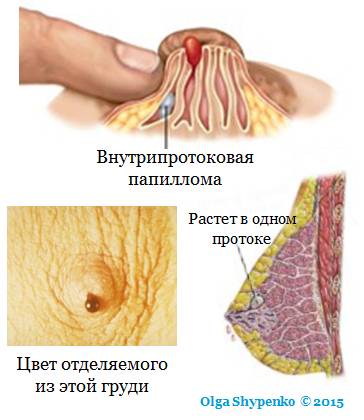
Чаще папилломы в протоках растут вблизи ареолярной зоны. Пальпаторно (при прощупывании) папиллома не всегда определяется. Только если она локализована в центральном протоке. Тогда в области ареолы прощупывается узелковое образование:
- округлой формы;
- слегка болезненное;
- эластичный по консистенции.
Характерный признак болезни Минца! Прощупывание узелка и его сдавливание приводит к истечению из соска секрета и уменьшению объема узелкового образования.
Экссудат, образующийся при развитии внутрипротоковой папилломы, великолепная среда для развития патогенных микроорганизмов. Поэтомы рост опухоли осложняется вторичным воспалением. Молочная железа отекает, болит, кожа краснеет и повышается местная температура.
Причины роста папиллом в протоках молочной железы
Из-за чего в протоке может вырасти такая гадость, спросите вы? Причиной развития папиллярного образования считается дисбаланс в гормональной сфере:
- патология яичников;
- аднексит;
- оофорит;
- многочисленные аборты;
- избыточная масса тела.
Стрессоры, экология, производственные вредности, отсутствие беременностей и родов, и другие факторы, влияющие на гормональный гомеостаз, выступают побочными причинами болезни. У пациенток с болезнью Минца прослеживается наследственная линия по этому заболеванию и по развитию злокачественных опухолей.
Обычно папиллярные образования растут на фоне мастопатии. При фиброзно-кистозной болезни локально расширяются протоки железы, где и растут папилломы. Очень удобно для папиломки, правда?
Реабилитация
Длительность восстановительного периода зависит от объема вмешательства. Считается, что болевой синдром после лечения папиллярного интрадуктального образования незначительный.
Описание болезни
Внутрипротоковая папиллома имеет и иные названия — болезнь Минца, цистаденопапиллома, цистаденома, интрадуктальная папиллярная опухоль. Это доброкачественное новообразование, поддающееся лечению при своевременной диагностике. Самостоятельно папилломы рассосаться не могут: их необходимо удалить
В запущенном случае доброкачественное новообразование может перейти в злокачественное, поэтому удаление полипов — жизненно важно для каждой женщины
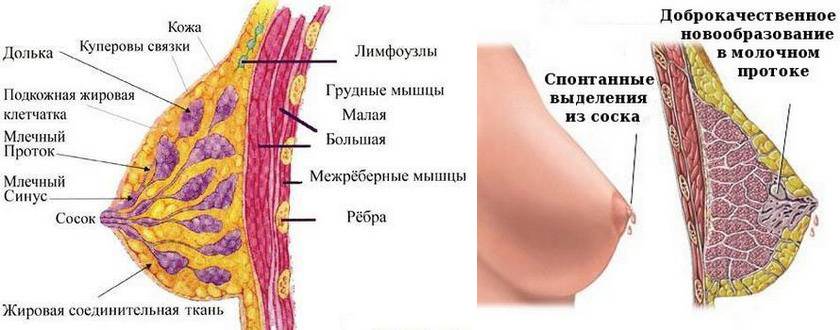
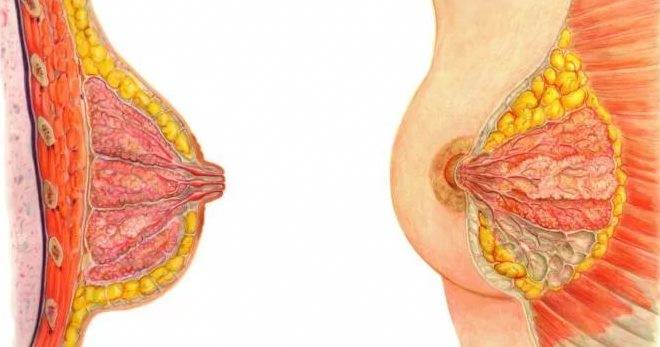
Как выглядят папилломы? Внешне они напоминают бородавки или сосочки, внутри которых находится жидкость. Располагаются полипы внутри млечных протоков, их размер от нескольких миллиметров до нескольких сантиметров. Опухоль может поразить обе груди сразу или локализоваться только в одной. Образуются наросты из клеток эпителия в любом возрасте.
В зависимости от места локализации цистаденомы бывают:
- центральные;
- периферические;
- ареолярные;
- атипические.
Центральные полипы располагаются в районе соска, периферические — поражают ткани внутри молочной железы, ареолярные локализуются в зоне ареолы. Атипические папилломы локализуются вне долек и протоков.
Самыми опасными являются периферические цистаденомы, так как поражают большую площадь молочной железы и чаще всего мутируют в злокачественную опухоль.
По форме образования наросты бывают:
- одиночные;
- множественные.
Одиночные локализуются вблизи сосков, а множественные папилломы располагаются внутри молочной железы и образуют папилломатоз. Одиночная (солитарная) папиллома образует крупный нарост, размеры которого достигают двух сантиметров. Множественные папилломы не характеризуются определенной локализацией, располагаются в боковой зоне грудной железы.
Одиночные папилломы диагностируются у женщин после сорока лет, а множественные — у более молодых пациенток. Папилломатоз (множественные наросты) поражает обе груди сразу. Многие медики относят папилломатоз к факторам повышенного риска онкозаболевания.
Папиллярные цистаденомы не болят, это затрудняет своевременное диагностирование патологии
Женщины обращают внимание на грудь только в связи с появлением выделений непонятной природы из соска
Диагностика
Симптоматика протоковой папилломы сильно схожа с некоторыми другими патологиями, связанными с воспалительными процессами. Для постановки точного диагноза врач использует внешний осмотр и пальпацию, а также инструментальную диагностику при помощи специального оборудования. То, что не может прощупаться, обязательно обнаружится во время полного исследования.
Основные методы диагностики включают в себя:
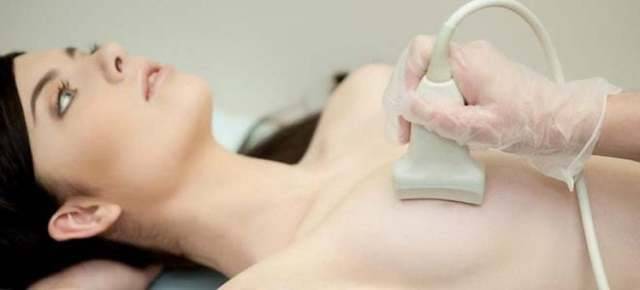
- УЗИ молочных желез – выявляет цистаденомы, имеющие размер от пяти миллиметров. На экране папилломы выглядят как темные сгустки внутри млечных протоков. Сама по себе цистаденома неравномерна и имеет множество выростов. Ультразвуковое исследование позволяет дифференцировать папиллому от кисты и получить данные о характере и структуре новообразования. Дополнением становится осмотр лимфатических узлов на предмет воспалительных процессов.
- Маммография – данная методика используется преимущественно для женщин, достигших сорокалетнего возраста или с наступившей менопаузой. Рентгенологическое исследование предполагает сдавливание молочных желез во время процедуры для полного обзора внутреннего состояния груди, что делает прохождение маммографии достаточно болезненным. Девушкам не рекомендуется данная процедура по причине повышенной плотности молочных желез, что может привести к ошибочным результатам. Маммография, как и УЗИ, позволяет определить локализацию и структуру папилломы.
- Дуктография – рентгенологическое обследование, основанное на контрастном изображении внутреннего состояния груди. Считается наиболее эффективным диагностическим способом. Во время дуктографии есть возможность осмотреть млечный проток изнутри и дать оценку его состоянию. Процедура заключается в следующем: главный проток при помощи катетера заполняется рентгенконтрастным средством, после чего делаются снимки. По ним маммолог определяет степень развитости папилломы и ее склонность к перерождению в онкологию. Пациенткам, у которых среди прочих симптомов присутствуют выделения из сосков, необходимо пройти дуктографию в обязательном порядке.
Своевременная диагностика такого заболевания повышает шансы на благоприятный исход при лечении.
Проводить данную диагностику следует в медицинских учреждениях, где есть соответствующее оборудование и специалисты.
На данный момент диагностика папилломы производится при помощи таких обследований:
- Пальпация.
- Анализ крови общий и биохимический.
- Анализ крови с помощью специальной онкокамеры.
- Цитология выделений из соска.
- Рентген молочной железы. Данную процедуру еще называют маммографией.
- Ультразвуковая эхография молочной железы.
- Обследование протоков на рентгеновском аппарате с использованием контрастного вещества. Данную процедуру еще называют дуктографией или галактографией.
- Гистология тканей папилломы или аспирационная биопсия.
Данный метод состоит во введении специального микроэндоскопа волоконно-оптического типа. Его наружный диаметр не превышает 1,2 мм.
Вводится он с использованием местной анестезии в отверстие протока, которое расположено на поверхности соска. Это дает возможность осуществить прямую визуализацию эпителия всех протоков и при необходимости выполнить биопсию.
Еще есть возможность терапевтического вмешательства.
Диагностика включает в себя комплексное обследование молочных желез:
- визуальный осмотр;
- пальпация;
- маммография;
- ультразвуковое исследование;
- рентгенография;
- дуктография (галактография);
- анализ выделений из соска на цитологию;
- анализ крови.
УЗИ исследование
https://youtube.com/watch?v=x2S-RkAdWJQ
УЗИ позволяет выявить и визуально рассмотреть как поверхностные, так и глубокие внутрипротоковые образования до 5 мм в диаметре.
Благодаря тому, что папилломы имеют неровную поверхность, напоминая по внешнему виду цветную капусту, их легко отличить от кисты.
Симптомы внутрипротоковой папилломы
Эта патология особенно коварна, так как на начальном этапе часто вообще не беспокоит и протекает полностью бессимптомно. Нередко папиллому обнаруживают случайно, во время профилактического осмотра у гинеколога или маммолога.
ВАЖНО: Из-за того, что многие заболевания молочных желез протекают без симптомов, нужно посещать маммолога раз–два в год — только так можно уберечь себя от рака груди. Главный симптом внутрипротоковой папилломы — выделения из молочной железы
Они имеют следующие признаки:
Главный симптом внутрипротоковой папилломы — выделения из молочной железы. Они имеют следующие признаки:
- Выделения идут только из одной груди. Это напрямую указывает не на общую проблему со здоровьем, а на новообразование в одной железе.
- Отделяемое обычно прозрачное или молочно-белое. В редких случаях оно зеленоватое или желтое — это говорит о наличии гноя.
- Иногда в жидкости есть примеси крови — это уже признак запущенной опухоли.
- Выделения бывают как совсем незначительными, так и весьма обильными, в зависимости от стадии заболевания или индивидуальных особенностей пациентки.
Выделения из груди
Если папиллома повреждается, либо к ней присоединяется бактериальная инфекция, развиваются следующие симптомы:
- покраснение и отек груди;
- появление одного или нескольких уплотнений;
- повышение температуры;
- общая слабость и плохое самочувствие;
- боль;
- гнойные выделения.