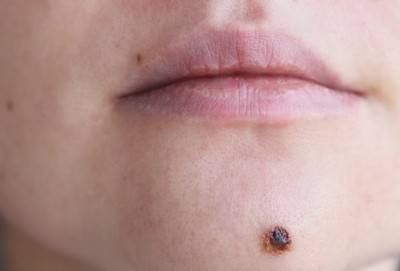
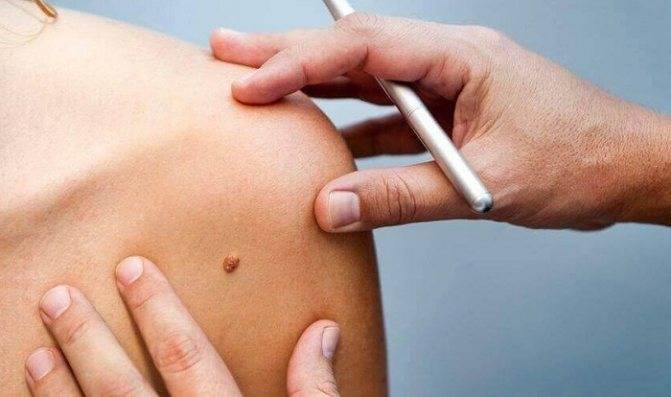
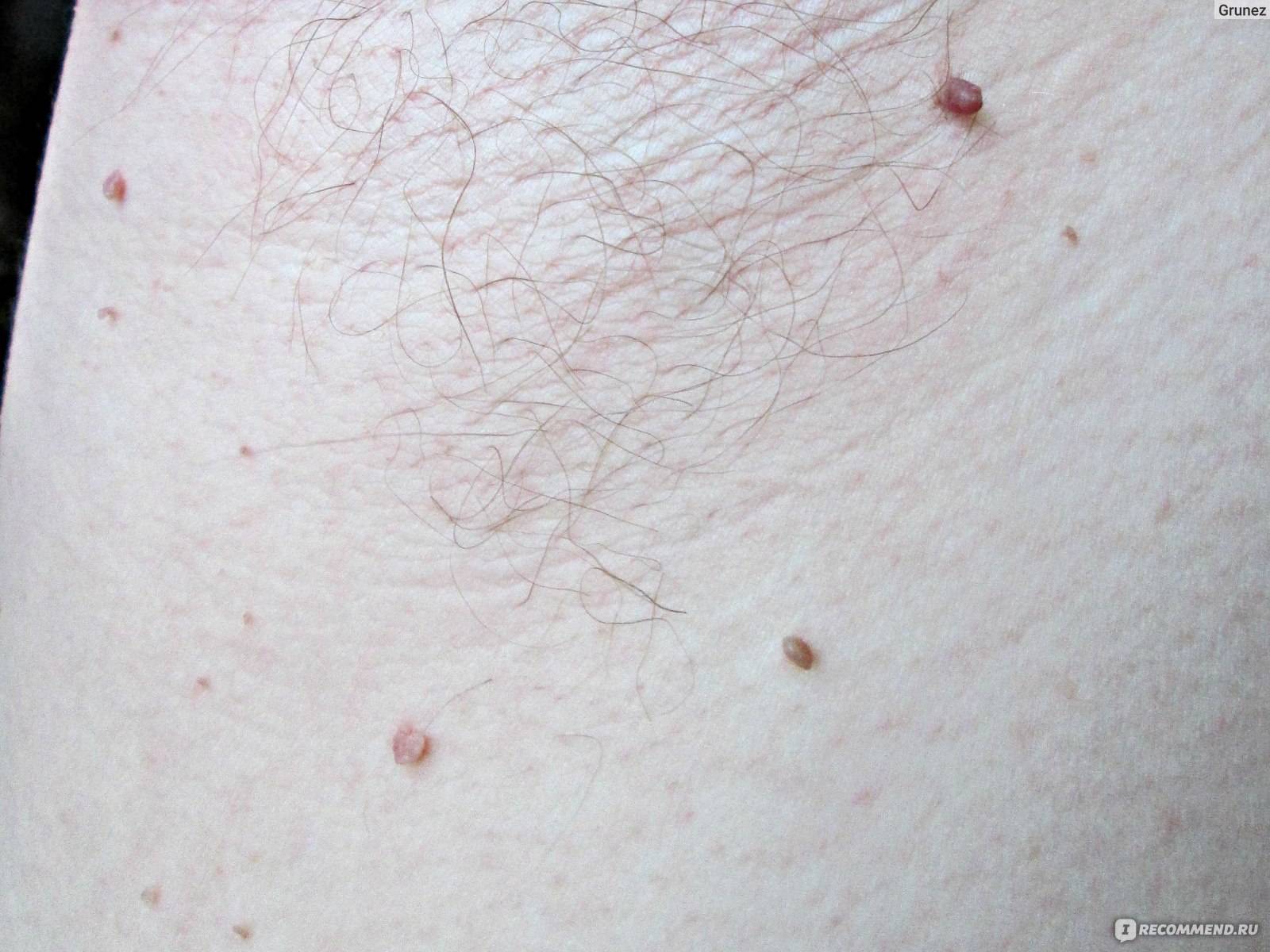
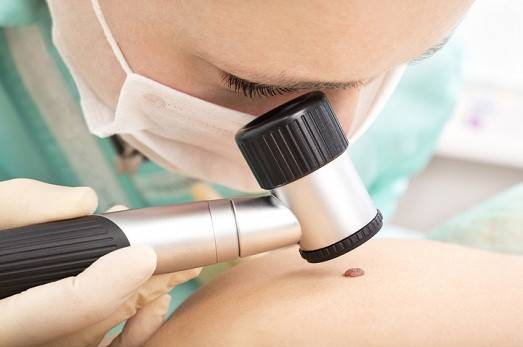
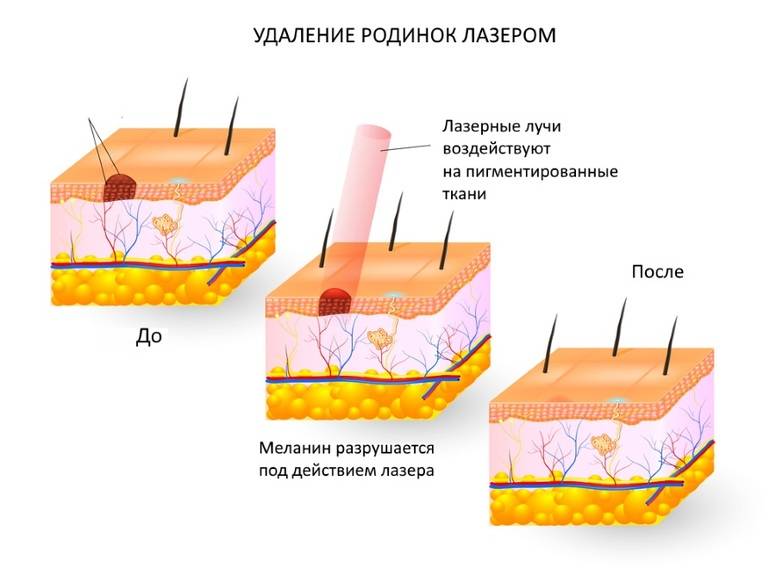
Уход за кожей после удаления образования
Всегда сохраняется опасность возникновения рецидива, когда папиллома начинает расти на том месте, где ее удалили. Высокий процент таких случаев — одно из основных нареканий в случаях с лазерным, радиоволновым удалением, электрокоагуляцией. Ни один метод не дает стопроцентных гарантий, что папилломы вновь не появятся.
Отсутствие рецидивов, как утверждают специалисты, зависит от послеоперационного ухода и состояния иммунитета пациента.
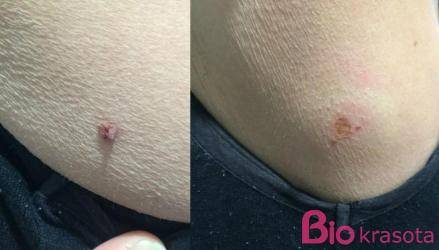
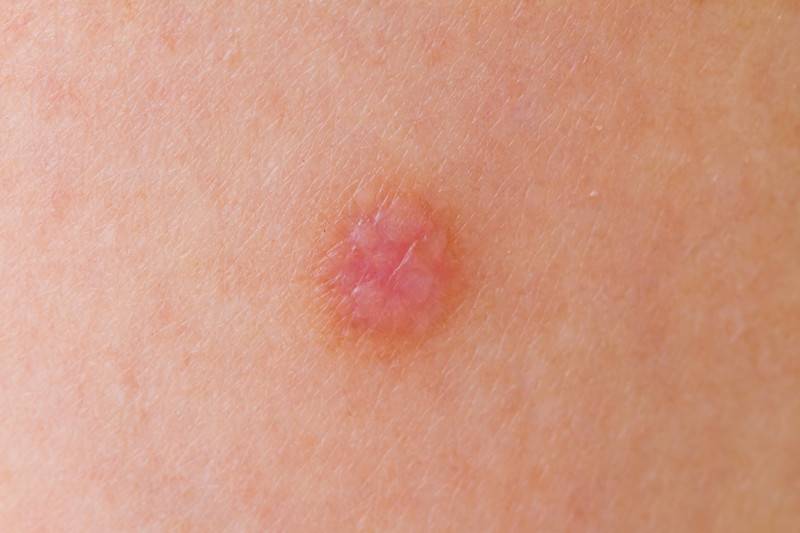
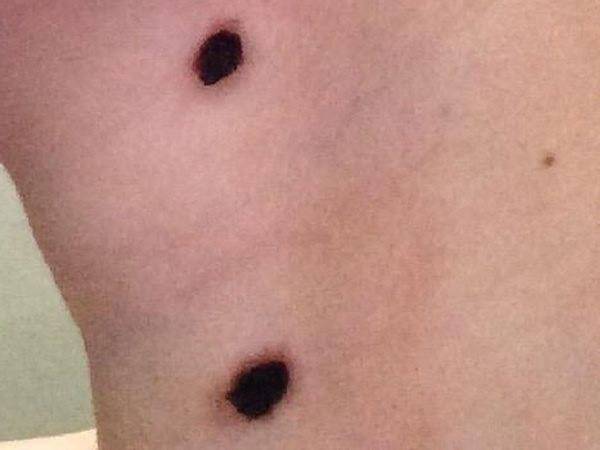
После электрокоагуляции папиллом остается подсыхающая и темнеющая корочка. На протяжении примерно 5 дней ее нельзя смачивать водой, избегать попадания других жидкостей, косметики
Важно обеспечить антисептическое состояние ранки, поэтому сдирание корочки для ускорения заживления — плохая затея
Когда сухие чешуйки сами отпадут, под ними останется молодая кожа. Она розовая, но постепенно приобретает нормальный цвет. Это в том случае, если защищена от ультрафиолета. Солнце наиболее активно в летние дни, поэтому врачи часто рекомендуют дождаться более прохладных сезонов года для удаления папиллом. Летом, к тому же, выделяющийся пот будет раздражать ранку, что может затянуть и усложнить процесс заживления.
В утренние и дневные часы при выходе на улицу необходимо покрыть область кожи, на которой проводилось удаление папиллом электрокоагуляцией, кремом с высоким фактором защиты от УФ-лучей (SPF — от 30)
Такие меры предосторожности желательно соблюдать до того момента, когда шрам по цвету не будет отличаться от нормальной кожи. Защита требуется в связи с негативным влиянием Солнца на кожу, способностью ультрафиолета вызвать неприятные последствия — гиперпигментацию, меланому
Особенности метода
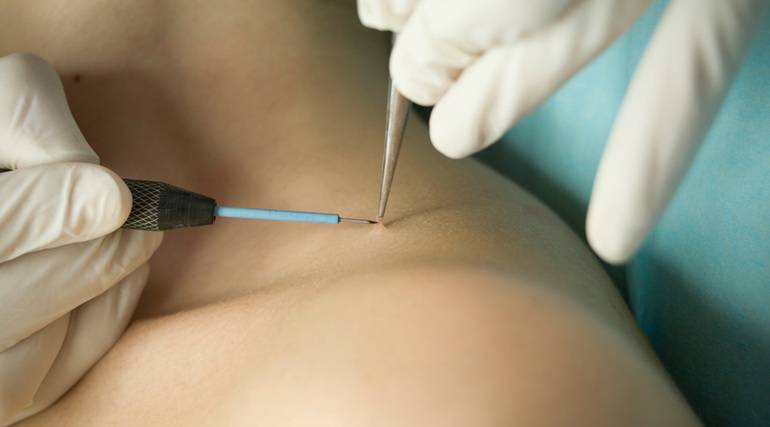
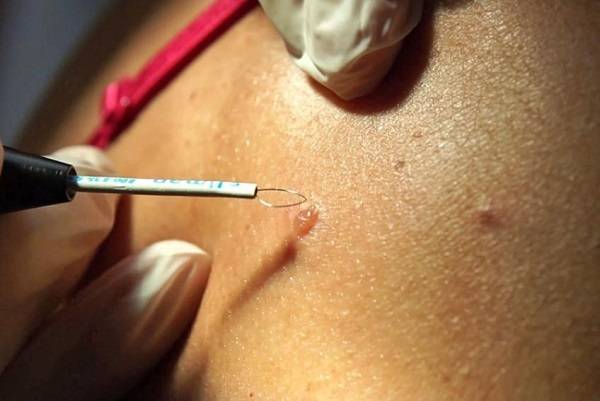
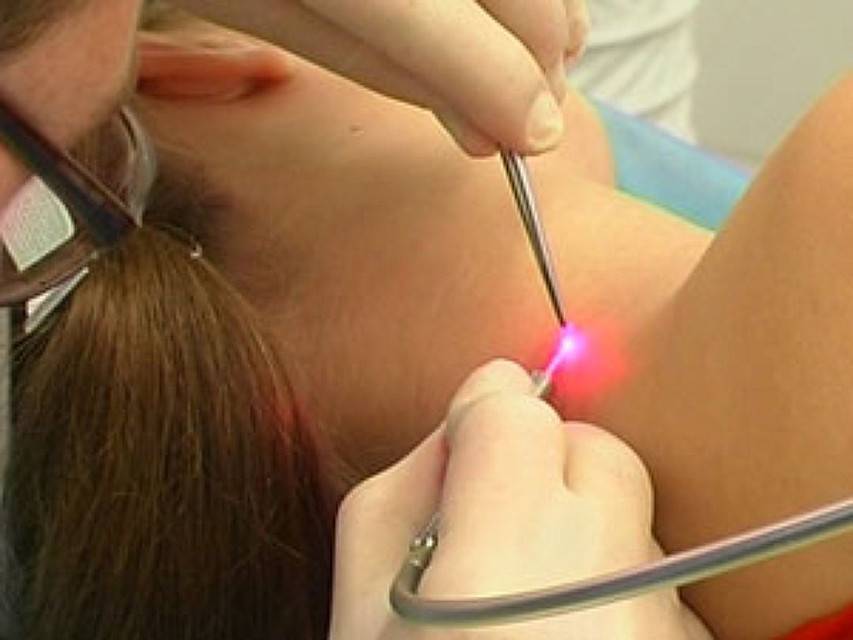
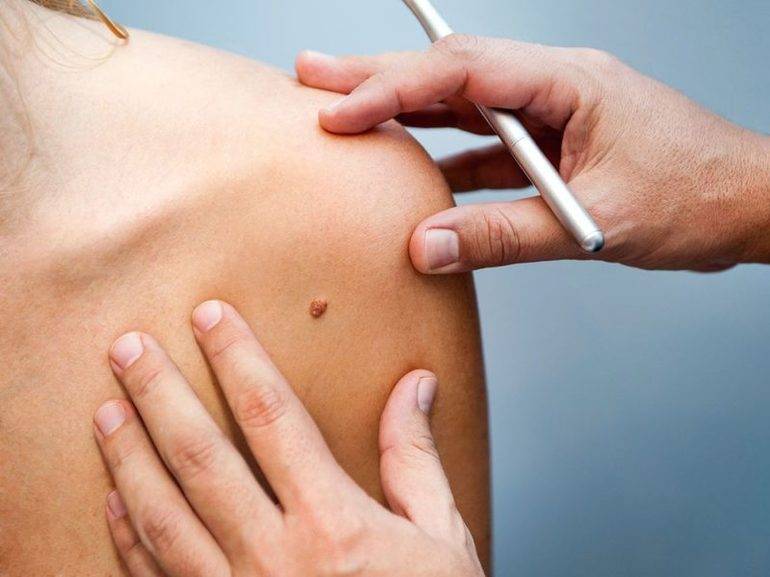
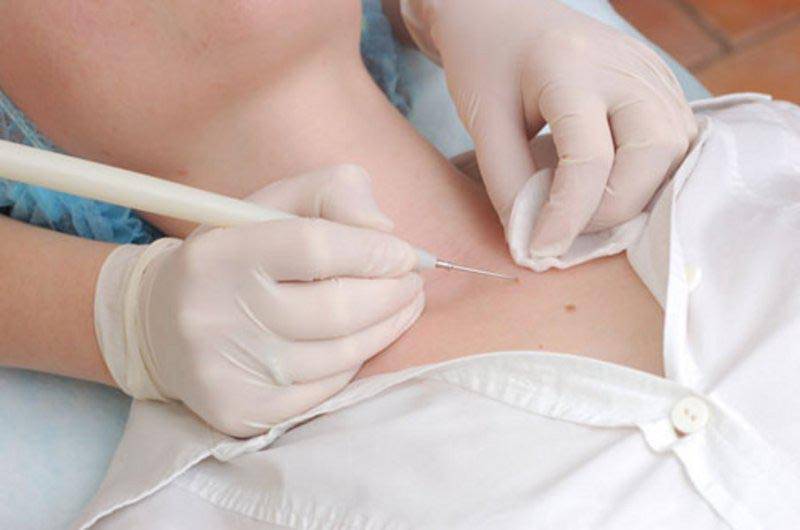
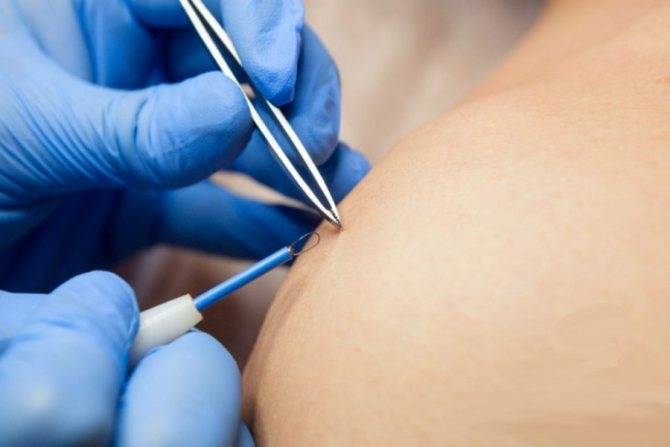
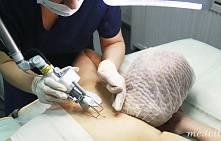
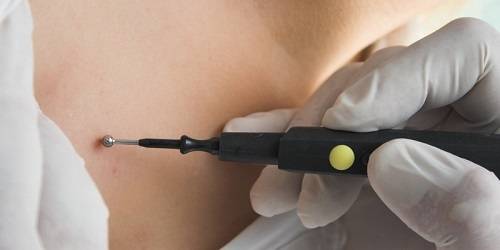
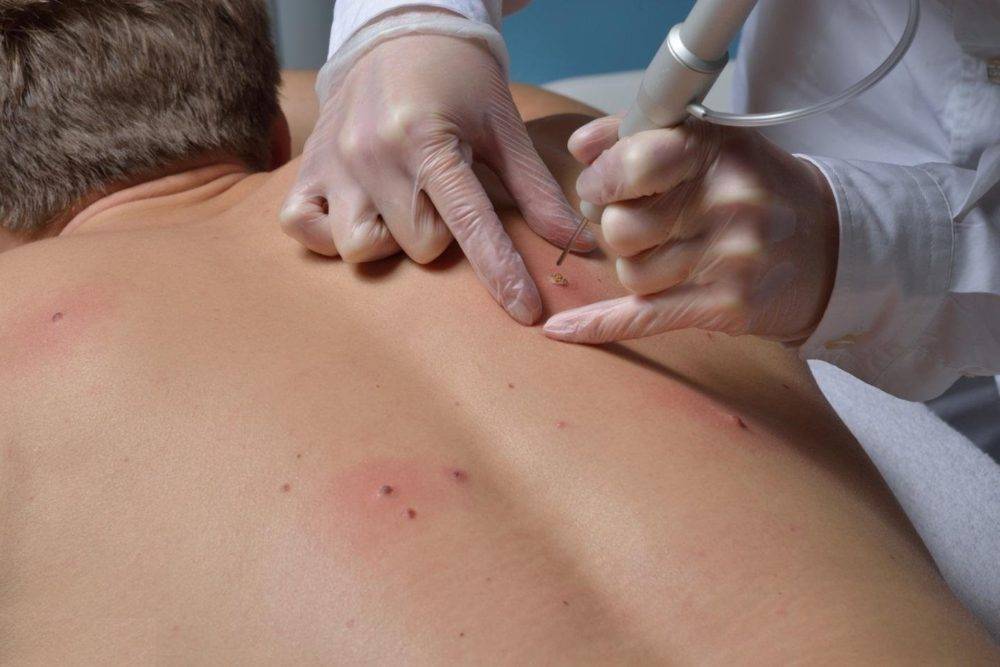
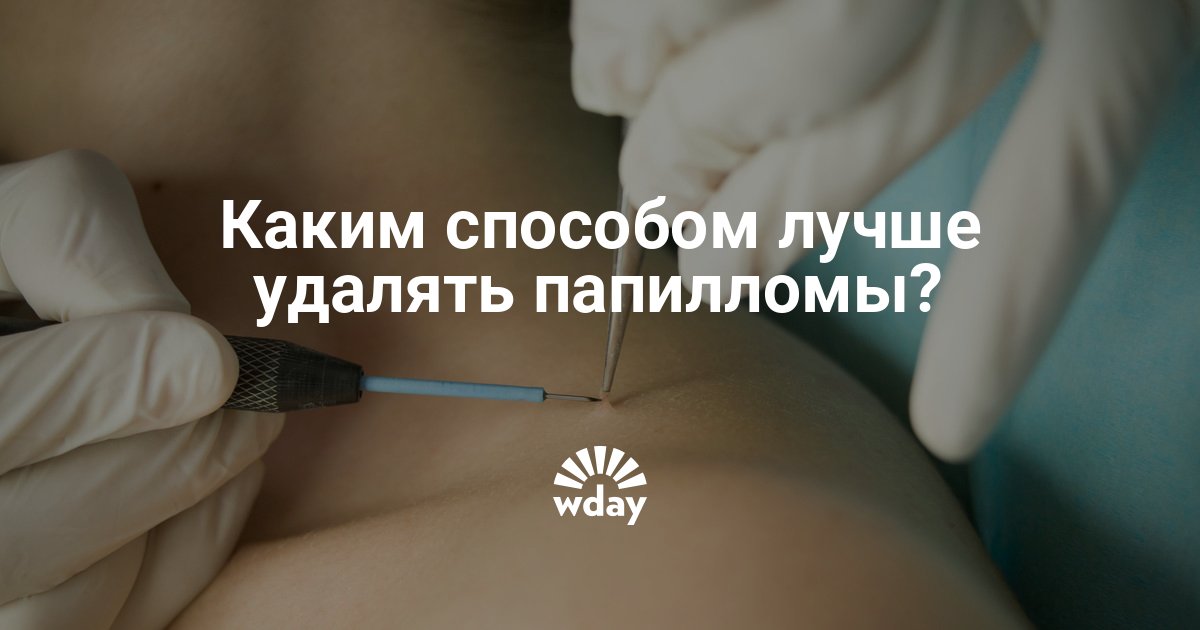
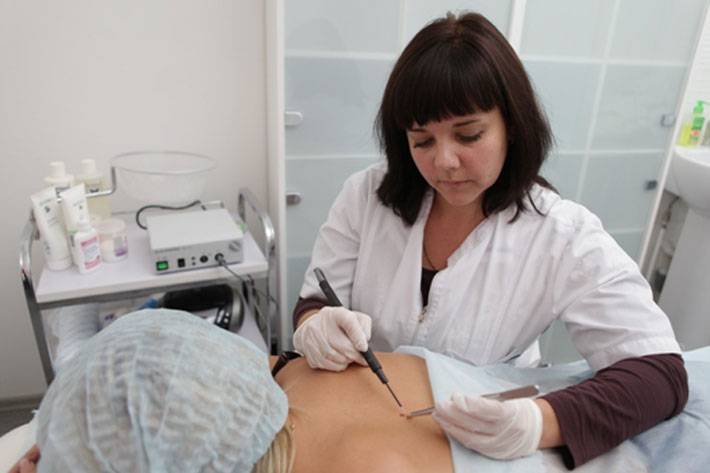
Для удаления новообразований путем электрокоагуляции используется специальный прибор, оборудованный электродами или металлической петлей. При контакте с насадкой папиллома выжигается, при этом кровотечение в большинстве случаев отсутствует, благодаря запечатыванию пронизывающих кожу капилляров. Образовавшуюся на месте нароста ранку специалист обрабатывает антисептиком.
Электрокоагуляция — болезненная процедура, поэтому она проводится под местной анестезией. Детям перед удалением новообразования ставится общий наркоз. Очищение кожи может занять от 1 до 20 минут. На продолжительность сеанса влияет размер нароста, его форма и место локализации. Легче всего удалять папилломы на тонкой ножке. Плоские образования выжигаются послойно, чтобы не задеть здоровые ткани.
Прижигание папиллом током считается надежным и проверенным методом. Как и у любого способа очищения кожи от наростов, у электрокоагуляции есть свои плюсы и минусы. Выделяют следующие достоинства процедуры:
- Безопасность, возможность обработки как кожи, так и слизистых оболочек.
- Подходит для пациентов любого возраста.
- Стерильность инструмента, обеспечиваемая его нагреванием до высоких температур.
- Возможность отрегулировать силу воздействия, в зависимости от размера папилломы.
- Отсутствие кровопотери.
- Возможность использовать удаленный нарост для гистологического исследования.
- Относительно низкая стоимость процедуры.
Существуют и отрицательные стороны диатермокоагуляции, связанные с особенностями методики
Перед тем как решиться на проведение процедуры, следует обратить внимание на такие моменты:
- Во время сеанса пациент чувствует жжение, особенно если обрабатываются чувствительные участки тела.
- Заживление эпидермиса длится в среднем 10—14 дней, что превышает срок восстановления кожи после ее обработки лазером или радиоволновым методом.
- Из-за риска образования рубца метод не применяется для избавления от наростов, занимающих большую площадь эпидермиса.
Применение электрокоагуляции
Этот метод известен медицине уже более 50 лет Изначально он применялся в хирургии и гинекологии. В последнее время электрокоагуляция отлично зарекомендовала себя в дерматологии и косметологии для удаления доброкачественных образований на коже.
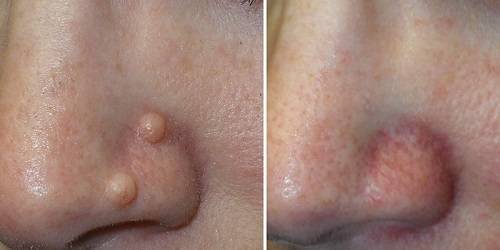
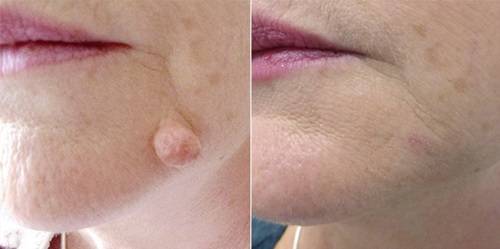
В её основе лежит действие переменного или постоянного тока на живые ткани. Высокочастотное воздействие разрушает поверхность новообразования и мгновенно повышает температуру в нём. В результате жидкость испаряется, а все патологические клетки погибают. Опухоль исчезает, а на её месте остаётся лишь засохшая корка, которая в скором времени отваливается.
Место проведения процедуры некоторое время отличается по цвету от окружающей кожи, но довольно быстро выравнивается по цвету.
Процедура удаления длится не более 15 минут и проходит в несколько этапов:
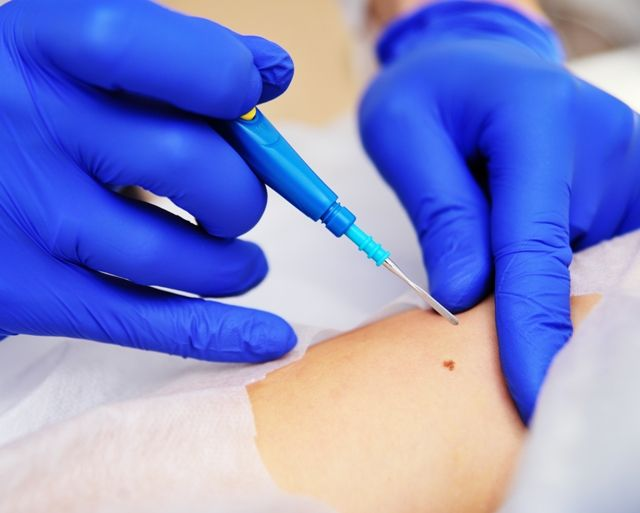
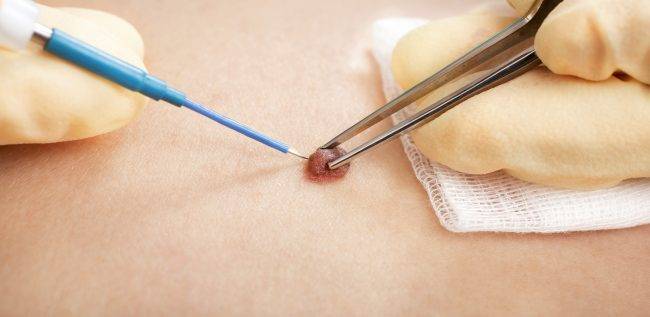
Первым делом место дефекта и окружающая кожа обрабатываются антисептиком. Делается местная анестезия. Процесс разрушения зависит от характера новообразования. Выпуклые бородавки, папилломы или атеромы срезаются при помощи электрода в форме петли. Удаление родинок током производится инструментом с шарообразным наконечником
Срезание происходит очень осторожно, тончайшими слоями, количество которых зависит от объёма дефекта. Если опухоль была глубокая, после неё может остаться углубление
Послеоперационный уход заключается в ежедневной обработке ранки специальным средством либо мазью по рекомендации врача. Срывать корочку нельзя, в противном случае может остаться шрам. Полное заживление наступает приблизительно через 2 недели. На месте дефекта остаётся едва заметное белое пятнышко, которое быстро исчезает.
Лечение папиллом на коже электрокоагуляцией – суть метода
Суть метода – воздействие электрическим полем на папилломавирусные наросты. С помощью специального прибора, оснащенного петлей, осуществляется локальное воздействие на образование. Перифокально вокруг участка соприкосновения формируется поражение кожных покровов. Участок нужно обязательно смазывать 5% раствором калия перманганата. Для заживления при действии данного лекарства достаточно 7-10 дней. Корочку мочить не следует.
Для проведения электрокоагуляции достаточно 15 минут. Манипуляция может выполняться удаленно на дому у пациента. В послеоперационном периоде следует соблюдать гигиенические процедуры. Индивидуально назначаются иммуномодуляторы – препараты для укрепления защитных сил. Противовирусные лекарства рациональны только для предотвращения повторных рецидивов. Не существует лекарственных средств способных полностью удалить вирус из организма. Воздействия на кожу высокочастотным током достаточно для местного противовирусного и противобактериального эффектов.
Суть процедуры электрокоагуляции:
- Побледнение кожных покровов формируется на месте соприкосновения петли с кожными покровами. Глубина деструкции равна радиусу побледневшего участка кожных покровов;
- Минимальные экспозиции применяются для коагуляции гомеостаза. Высокая мощность воздействия способствует разрушению кровеносного сосуда. Для прижигания капилляров проводится коагуляция в монополярном режиме. Для качественного воздействия необходимо тщательно приблизить петлю к месту локализации папилломы;
- О полной коагуляции врачи судят по обесцвечиванию участка кожи. При быстром эффекте слышится хлопок, свидетельствующий об испарении крови из сосуда;
- Сразу после остановки крови электрод дезактивируется для предотвращения избыточного повреждения ткани.
Достоинства электрокоагуляции в сравнении с другими методами:
- Контроль глубины проникновения электрода;
- Возможность гистологического анализа удаленных тканей;
- Устранение объекта за один прием.
Несмотря на преимущества, удаление бородавок и других папилломавирусных образований электрическим током, является устаревшей методикой лечения. Лазерная коагуляция, криодеструкция – более совершенные методы.
В чём преимущество диатермокоагуляции?
- Отсутствуют глубокий некроз и травма.
- Ускоряется процесс заживления (начало уже со 2-х – 3-х суток).
- Заживление без образования грубого послеоперационного рубца, высокий косметический эффект.
- Минимальная болезненность и отёк в послеоперационном периоде.
- Стерилизующий эффект волн высокой частоты: практически не бывает инфекции.
- «Сухой» (бескровный) разрез, облегчает хирургу обзор операционного поля.
- Возможность получить получать качественные, максимально точные гистологические образцы тканей.
- Все операции проводятся амбулаторно (после вмешательства пациент уходит домой).
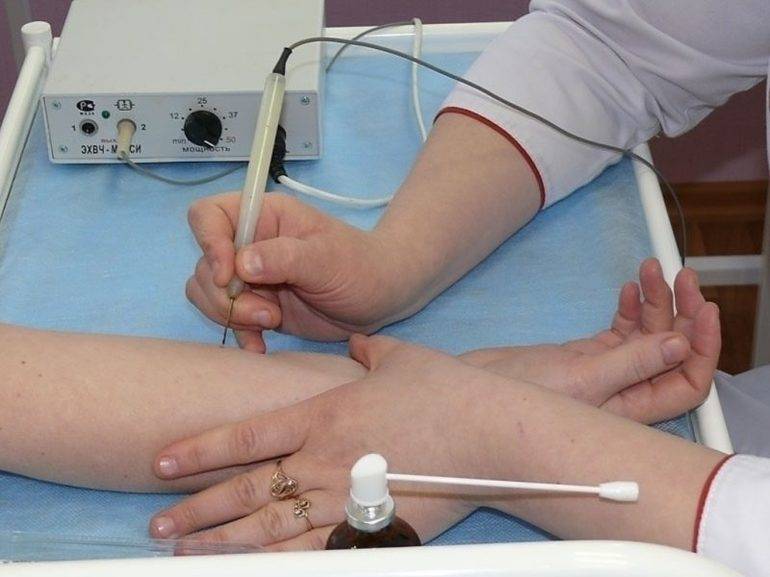
Как проводится коагуляция электроножом?
Специальной подготовки для электрокоагуляции не требуется. Даже нет необходимости в анализах.
Перед процедурой запрещён приём алкоголя, так как он влияет на анестезирующее средство.
Папилломы устраняются с помощью специального прибора с насадками. Если новообразование маленькое, наркоз не требуется, так как боль будет минимальная. Но если наростов много, то применяют местную анестезию. Проводится инъекция лидокаина.
Устройство направляют на папиллому и подвергают воздействию тока. Пациент обычно ощущает лёгкое покалывание. В зависимости от места расположения нароста, в качестве насадки используются электроды или специальная петля. Действие электрокоагулятора напоминает работу паяльника.
Разогретый наконечник прибора запаивает сосуды, питающие нарост. Если папиллома на ножке, то она просто пережигается. Перед процедурой нужно обязательно провести противовирусную терапию, так как появление папиллом свидетельствует о наличии вируса ВПЧ в организме.
Такой подход резко снижает риск повторного появления папиллом.
Какие родинки удаляют током?
Существуют общие показания, при наличии которых врачи назначают удаление невусов. К ним можно отнести следующие случаи:
-
родинки находятся на волосистой части головы, на подошвах ног, в промежности;
- невусы часто травмируются, натираются одеждой, доставляют неудобства;
- если родинка изменилась – увеличилась, поменяла форму и цвет, стала чесаться или кровоточить;
- серьезное повреждение родинки.
Также, можно удалить родинку по эстетическим соображениям, например, если невус находится на лице или открытых частях тела. В любом случае удалить родинку можно только после консультации врача. Иногда перед операцией нужно пройти дополнительные исследования или посетить онколога для определения характера образования.
В каких случаях следует выбрать удаление методом электрокоагуляции? С применением электрокоагуляции удаляют небольшие или висячие родинки на любой части тела, в том числе на лице. Также с помощью электрокоагуляции удаляют другие доброкачественные новообразования, например:
- розовые угри;
- бородавки;
- папилломы;
- сенильные кератомы;
- телеангиоэктазии.
Благодаря скорости и минимальному воздействию на окружающие ткани электрокоагуляцию рекомендуют для удаления родинок на лице.
Противопоказана электрокоагуляция родинок при:
-
злокачественных новообразованиях или подозрениях на онкологию;
- герпесе;
- воспалении и повреждении прилегающих участков кожи;
- нарушениях свертываемости крови;
- хронических инфекционных заболеваниях;
- индивидуальной непереносимости процедур с применением электрического тока;
- аллергии на препараты, применяемые для анестезии;
- беременности и грудном вскармливании.
Желательно не удалять этим методом родинки больше 10 мм. В таком случае лучше предпочесть традиционный хирургический метод, при котором на ранку накладывают шов, чтобы не возникло нагноения и шрама.
Почему нельзя использовать электрокоагуляцию при злокачественных новообразованиях и подозрении на них? Электрокоагуляция, как и любое агрессивное воздействие на опухоль, может спровоцировать развитие метастаз. Для удаления меланомы или подозрительных образований используют хирургический метод с иссечением большего участка ткани. Поэтому при изменении формы, цвета родинки, при ее болезненности, зуде и других тревожных симптомах обращаться надо не к косметологу, а к врачу-онкологу, чтобы исключить перерождение родимого пятна в меланому.
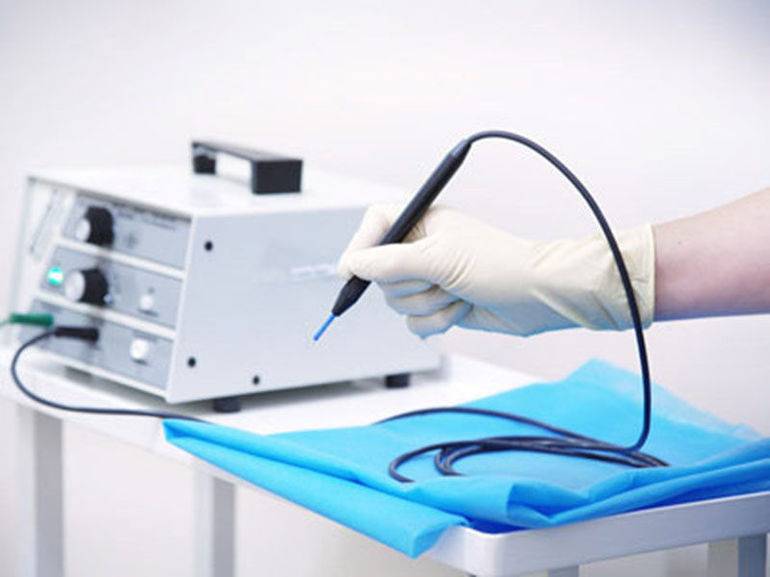
Особенности операции
Технические приемы выполнения электрокоагуляции образований на коже обусловлены различиями в форме, объеме и толщине наростов. В связи с этим специалист выбирает комфортную насадку прибора для точности, результативности и удобства манипуляционных действий, контролировании требуемых параметров выполнения операции.
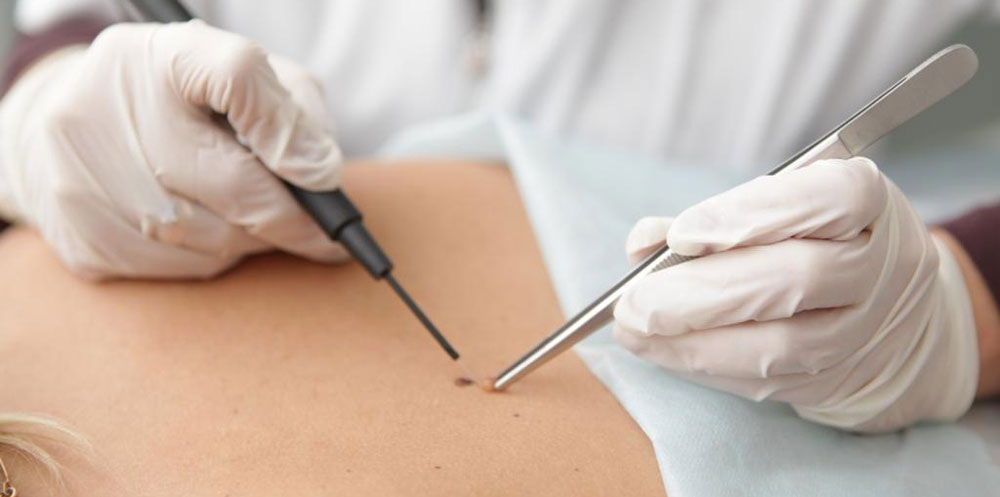
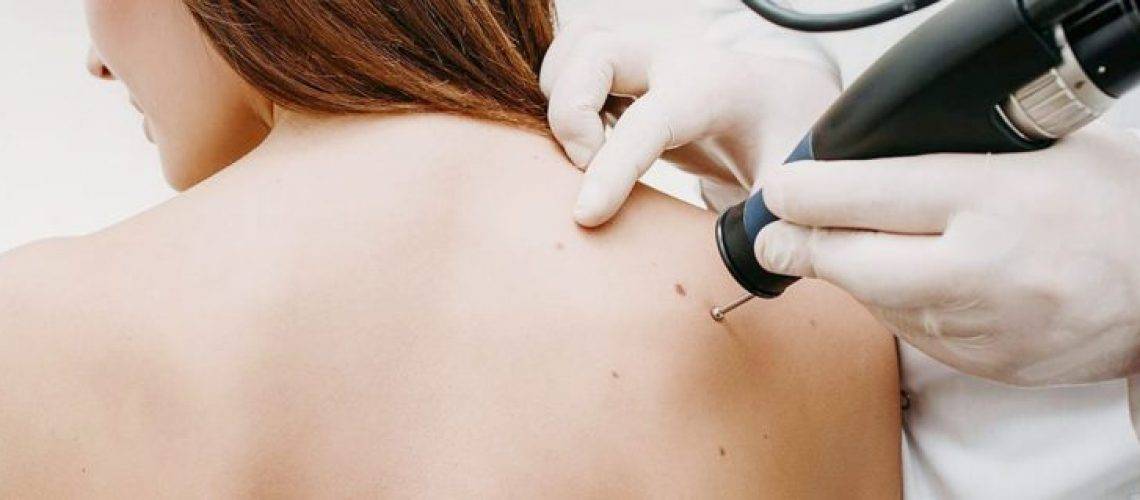
Удаление папиллом электрокоагуляцией выполняют с использованием местной анестезии, в пораженной области кожной поверхности и слизистых тканей. Наросты у детей удаляются с применением общего наркоза. Петлей или специфическим электродом воздействуют на нарост или иссекают ножом. Далее выполняется выжигание образования или его основы постоянным током высоких или переменных частот.
В то же время проводится коагулирование капилляров дермы, благодаря чему сокращается риск кровотечения и происходит обеззараживание раны, что предотвращает добавление вторичного вируса.
По завершении мини-операции, на кожу наносят антисептическое средство. Электрокоагуляция папиллом – один из надежных, проверенных годами приемов устранения наростов, однако, включает как положительные, так и отрицательные стороны.
Достоинства устранения папиллом методом электрокоагуляции
- результативность методики, предусмотрено удаление мелких наростов или новообразований на ножке за сеанс в течение 10 минут;
- допустимо использование для пациентов любых возрастов с различными типами кожи;
- корректирование лечебного действия электрического тока по силе и частоте, исходя из размеров, локации и категории нароста;
- четкость опций и непрерывное визуальное наблюдение;
- предупреждает риск заражения;
- способствует осуществлению гистологического исследования удаленного нароста;
- сравнительно недорогая стоимость метода (наряду с лазерной и радиоволновой процедурами удаления).
Недостатки метода
- Некорректный выбор параметров работы аппарата (частоты и силы тока) может вызвать:
- угрозу формирования остаточных шрамов из-за широкой области некроза или при больших объемах папиллом;
- вероятность рецидивов в месте устранения – возникновение новых образований (при слабом действии и неполном удалении всех частиц нароста).
- Недолжный уход за поверхностью кожи после электрокоагуляции – существует возможность появления пигментных пятен.
- Относительная болезненность метода, в особенности у лиц с высоким болевым порогом – основная масса пациентов спокойно выносят процесс прижигания папилломы, однако, в то же время остается дискомфортное чувство и малоприятные ощущения.
- Заживление раны длится до десяти дней, а это превосходит период восстановления после лазерного устранения папиллом (в течение недели) или радиоволнового способа (2-3 дня).
Выбор способа удаления
Небольшие доброкачественные образования на поверхности кожи и слизистых оболочек – папилломы – являются внешним признаком заражения вирусом папилломы человека. И так как от самого вируса вылечиться невозможно, остается удалять те или иные виды наростов с поверхности эпидермиса. Делать это необходимо по нескольким причинам, а именно:
- предотвращение заражения вирусом других людей;
- препятствие распространению новообразований по организму человека;
- предупреждение осложнений (воспалений, инфекций и т.д.);
- предупреждение травмирования кожного покрова вследствие повреждения нароста;
- устранение косметического дефекта;
- профилактика развития злокачественных новообразований.
Если наросты своевременно не удалять, они могут распространяться по поверхности эпидермиса, поражать слизистые оболочки, в том числе и внутренних органов. Кроме того, некоторые штаммы вируса являются онкогенными и могут спровоцировать перерождение доброкачественного новообразования в злокачественное.
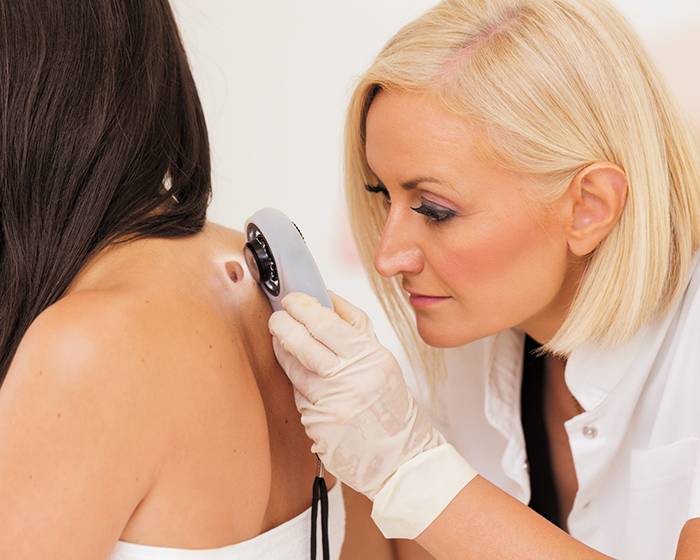
Вопросом определения метода коагуляции папиллом занимается врач-дерматолог или венеролог, если речь идет о наростах в области половых органов. Разумеется при этом учитываются предпочтения пациента, его индивидуальные особенности, возможные последствия, и, соответственно, целесообразность того или иного метода в каждом отдельном случае. Все способы удаления представляют собой направленное воздействие на новообразование, принципиальные отличия же заключаются в следующем:
- Электрокоагуляция папиллом – удаление нароста током. Осуществляется за счет свертывания белка в клетках новообразования под воздействием образовавшегося тепла.
- Лазерное удаление – воздействие на новообразование лазерным лучом, в результате которого происходит его отмирание и отделение от поверхности кожи.
- Криодеструкция – замораживание жидким азотом. Разрушение нароста осуществляется за чет воздействия низких температур.
- Радиоволновое удаление – коагуляция нароста путем направленного воздействия на него радиоволнового излучения.
- Иссечение скальпелем – наиболее радикальный и травматичный способ. Применяется редко, в основном при удалении слишком крупных образований или при невозможности прибегнуть к иному способу.
Следует отметить, что удаление папиллом электрокоагулятором является одним из наиболее предпочтительных и популярных способов. Он обладает рядом существенных преимуществ и остается при этом вполне доступным. Этот метод еще называют диатермокоагуляцией – прижиганием с помощью высокочастотного переменного тока.
Как проводится удаление папиллом электрокоагулятором?
Какой-то особенной подготовки к электрокоагуляции не требуется. На фоне абсолютного здоровья не требуется даже анализов крови, мочи, общеклинических исследований. Таковые могут потребоваться при подтверждении особенной природы внешних проявлений ВПЧ, при осложненной истории болезни пациента.
Перед манипуляцией врач оценивает особенности расположения папилломатозного очага, подбирает необходимую насадку: электрод, петля, скальпельная насадка.
Алгоритм проведения манипуляции выглядит так:
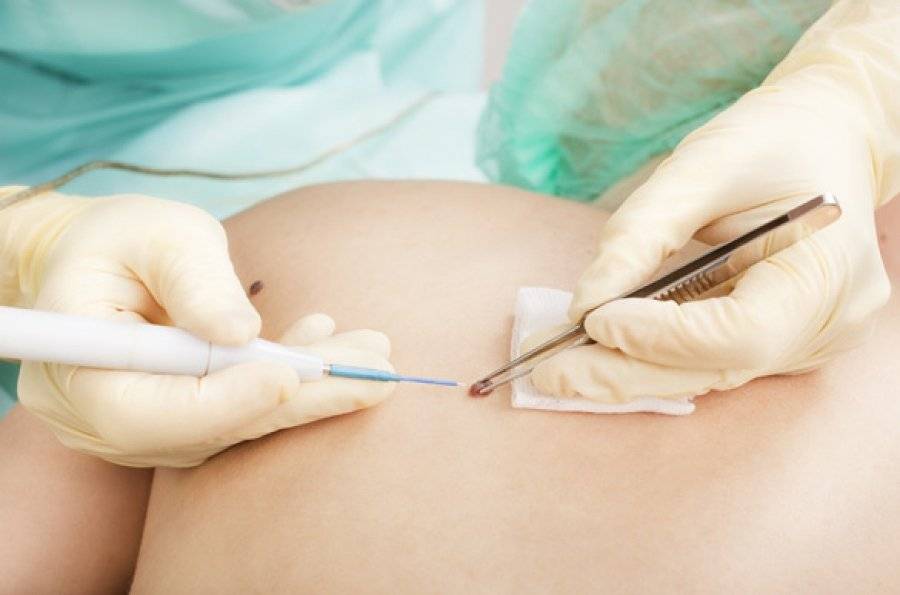
- Обработка кожи антисептическим раствором;
- Накладывание электрода и иссечение новообразований;
- Выжигание папилломы из глубин эпидермального слоя;
- Накладывание стерильной повязки.
После манипуляции образец удалённой папилломы отправляют на гистологическое исследование, определяют степень онкологической опасности в результате активности патогенных штаммов.
Во многих случаях достаточно только одного сеанса на папилломатозный очаг. При крупных или конгломеративных наростах потребуется несколько сеансов электродеструкции.
Наряду с оперативным удалением папилломатозных очагов потребуется обязательное медикаментозное лечение для общего купирования патогенной вирусной активности штаммов. Обычно назначаются противовирусные, иммуномодулирующие препараты, витаминные комплексы для повышения иммунных сил организма. Одновременно устраняют причину снижения иммунитета.
После удаления
Успешное удаление — это и соблюдение определённых правил в восстановительный период. Общая продолжительность охранительного режима в отношении раневой поверхности сохраняется до 7 суток.
Основными рекомендациями врача являются:
- Исключение водных процедур в области раны;
- Регулярная антисептическая обработка и замена стерильной повязки;
- Исключение загара, нахождения под прямыми солнечными лучами.
Необходимо исключить горячую сауну, баню, косметику, солярий.
Нельзя отрывать корочки, сформированные после удаления. Коросточки — результат нормального заживления ранки.
Важно следить, чтобы отсутствовала:
- болезненность,
- отёчность,
- покраснение,
- воспалительный процесс.
Последствия
Осложнения и негативные последствия после электрокоагуляции являются редкостью, однако и эти риски следует учитывать.
Основными осложнениями могут быть:
- образование грубой рубцовой ткани;
- кровотечение (возникает по причине неполного удаления, повреждения соседних здоровых тканей);
- аллергические реакции на пластырь, антисептические растворы, анестезию;
- присоединение воспалительного процесса в случае неадекватного ухода за состоянием раневой поверхности;
- рецидив папилломатозного очага.
Отёчность, покраснение кожных покровов и некоторая болезненность — нормальные явления на протяжении первых дней после манипуляции.
От чего зависит скорость заживления ранки
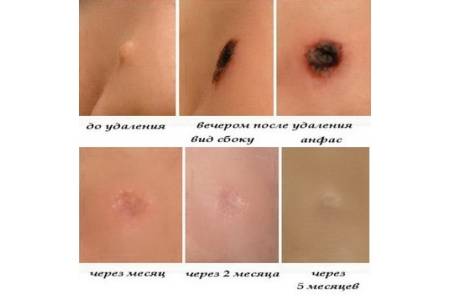
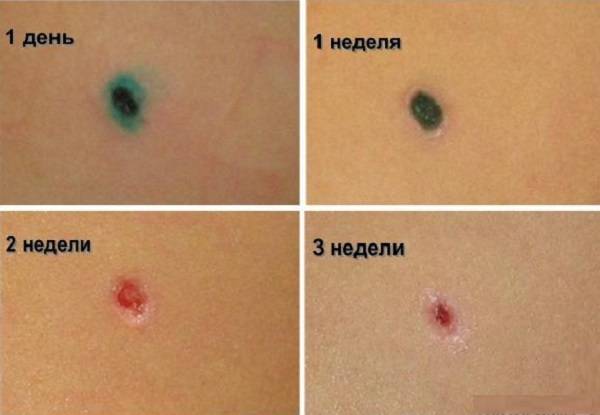
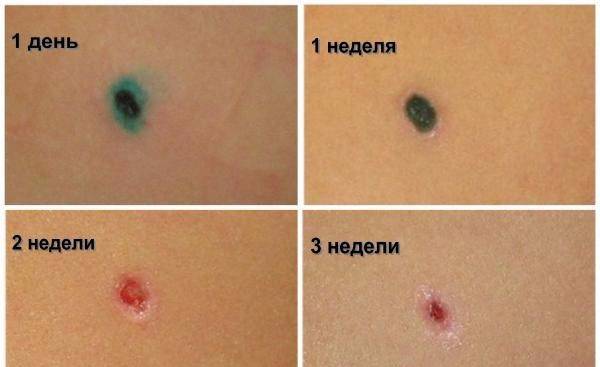
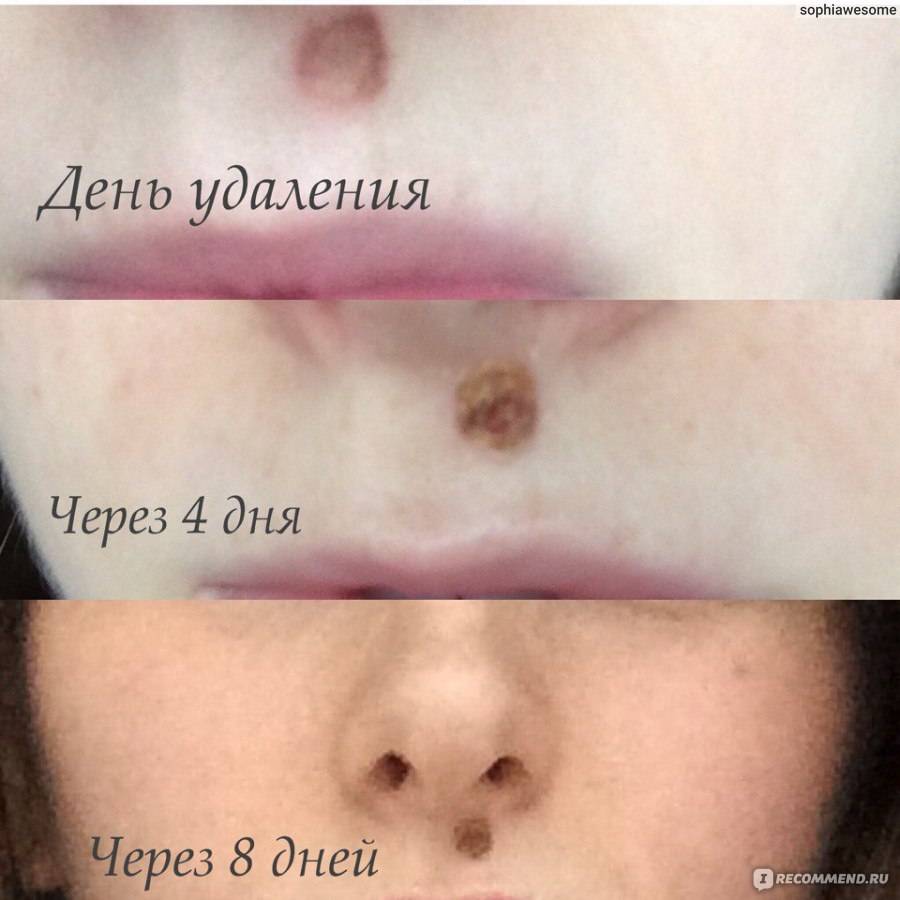
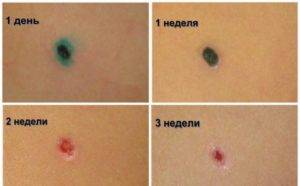
Заживление ранки происходит в несколько этапов. Вначале на местах удаленных новообразований появляются корочки. Затем они отпадают, и на коже остается розовое или белесое пятно. Наконец, цвет кожи выравнивается, и место локализации бородавки становится неотличимым от здоровых тканей. Для того, чтобы ускорить этот процесс, врач рекомендует средства по уходу за ранкой.
Гигиенические процедуры после удаления
Чтобы не допустить нагноение ранки, корочку нужно беречь от влаги, воздействия тепла и солнечных лучей. Нельзя наносить косметические средства, чтобы не вызвать раздражения. Не заклеивайте рану пластырем, так как под ним создаются благоприятные условия для размягчения корочки и инфицирования раны.
Врач, который проводит электрокоагуляцию, подробно объясняет, чем обрабатывать рану после удаления бородавки. Он может порекомендовать слабый раствор марганцовки, 5% йод, зеленку или другие средства. Препараты наносят ежедневно до отпадания корочки. Затем молодой эпидермис можно обрабатывать Гидрокортизоновой мазью, Солкосерилом и другими средствами, которые ускоряют процесс регенерации. При признаках воспаления следует обратиться к врачу.
Сколько времени потребуется на восстановление
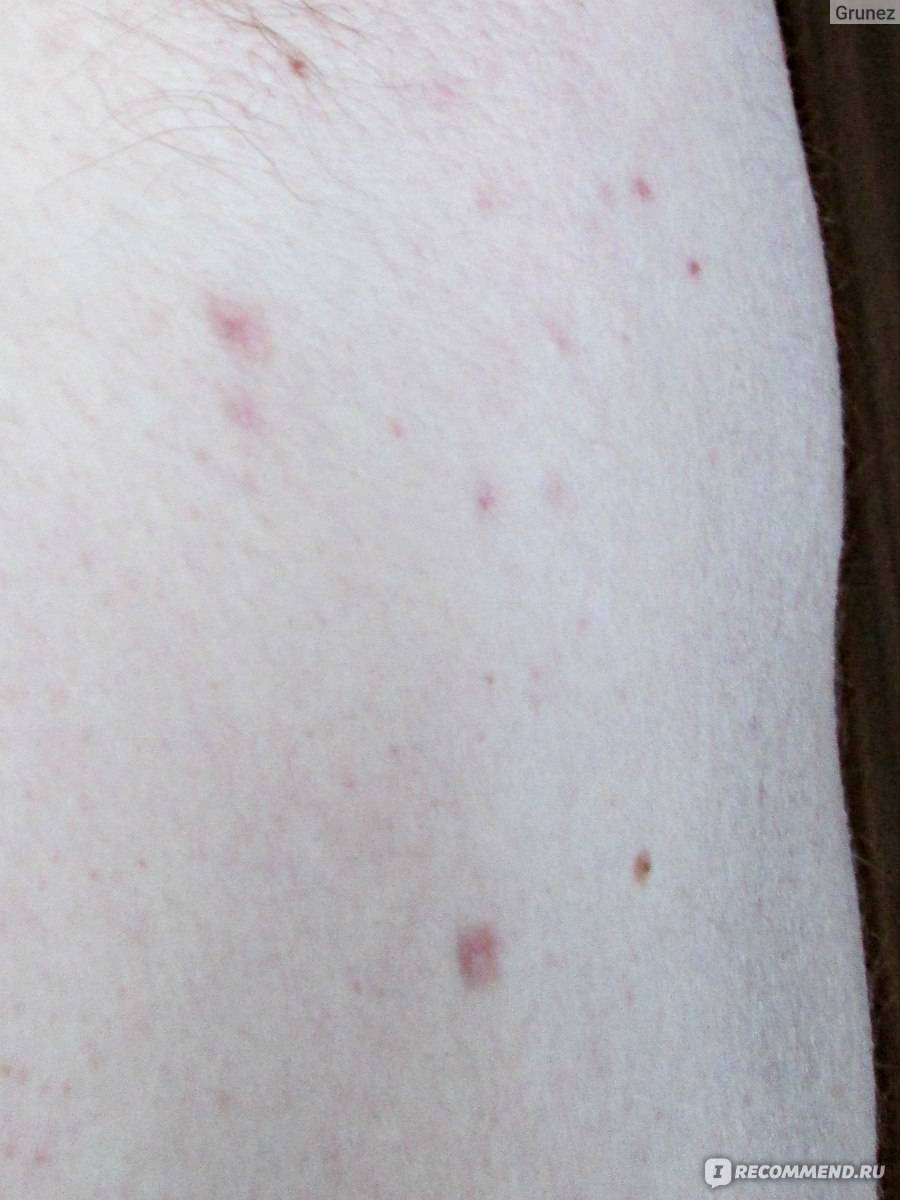
Сроки восстановления могут отличаться и зависят от здоровья, наличия вредных привычек, состояния иммунной системы. Как правило, корочка отпадает на 8-10 день после электрокоагуляции. Через 1-2 месяца остается малозаметное пигментированное пятнышко. Через 3-5 месяцев цвет кожи выравнивается.
Электрокоагуляция кератомы
Кератома относится к доброкачественным опухолевидным образованиям гиперкератотической этиологии.
В некоторых случаях, кератомы представляют собой пограничные образования, что говорит о возможности их озлокачествления.
Поэтому специалисты рекомендуют проводить резекцию опухолевидного образования.
Сегодня электрокоагуляция кератомы — доступный и эффективный метод удаления опухоли с помощью электрических импульсов.
В каких случаях требуется удаление кератомы?
Основными показаниями к проведению электрокоагуляции образования являются:
- риски развития атипичного процесса (диагностирование кератомы пограничного типа);
- локализация образования на открытом участке кожного покрова, за счет чего оно постоянно подвержено воздействию УФ;
- частое травмирование кератомы за счет специфического расположения (шея, спина, руки и т.п.).
Электрокоагуляция не требует от пациента прохождения особых подготовительных мероприятий.
По показаниям врача перед процедурой удаления может быть назначена диагностика кератомы для определения ее типа.
Удаление проводится с использованием анестетика местного типа.
Манипуляция проводится следующим образом.
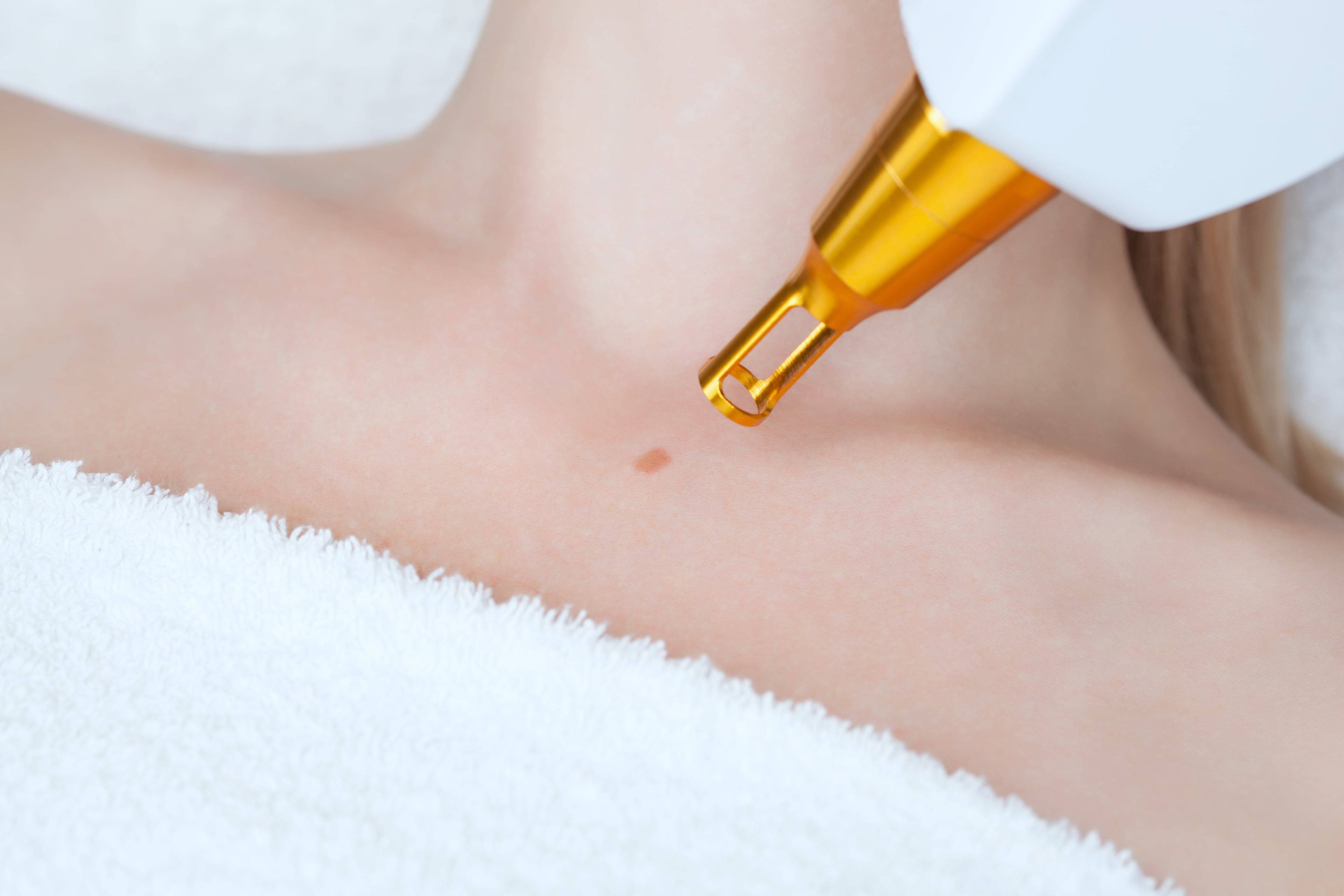
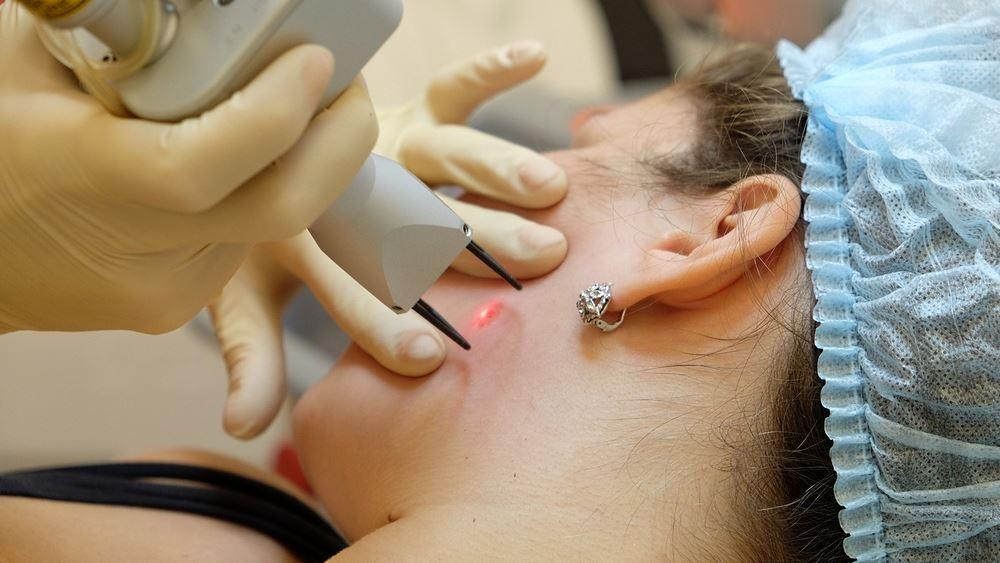
Электрокоагулятор нагревается до выбранной специалистом температуры, дополнительно врач выставляет глубину воздействия тока с учетом характера новообразования.
Методика отличается повышенной безопасностью, так как в момент срезания кератомы одновременно проводится коагуляция сосудов.
Практически моментально образуется плотная корка, которая спустя 10-15 дней отпадает самостоятельно.
Шрамы, рубцы после данной манипуляции отсутствуют, поэтому электрокоагуляция также рекомендуется при удалении кератом на лице.
Также электрокоагуляция может быть проведения в случае выявления базалиомы — злокачественной опухоли.
Противопоказания и возможные осложнения
| Показания | Противопоказания | Возможные осложнения |
|
|
|
Удаление родинок током имеет высокую эффективность, но в ряде случаев электрический нож запрещен к применению. Категорически запрещено проводить процедуру, если имеются следующие заболевания и состояния:
- расположение родинки в месте скопления крупных кровеносных сосудов (лицо, шея);
- злокачественность невуса; склонность к развитию аллергии от применения препаратов местной анестезии;
- воспаление, гноение родинки;
- герпетическая инфекция в активной фазе;
- нарушение свертываемости крови;
- непереносимость электропроцедур;
- беременность;
- грудное кормление (при необходимости срочной деструкции, ребенок отлучается от груди).
Операция безопасна, в редких случаях в ранку может попасть инфекция и начаться воспаление. Если инфицирование произошло в процессе иссечения, то мясо под коркой начнет гнить и образуется рубец.
Статья одобрена
редакцией
Особенности воздействия электрического тока на живые ткани делают вероятным возникновение после процедуры некоторых осложнений.
| Редкие осложнения при электрокоагуляции | Причины их возникновения |
| Кровотечения | Оно может появиться на фоне повреждения соседних сосудов непосредственно электродом из-за ошибки врача. Та же проблема возникает, когда внешние признаки распространенности проблемы еще малозаметны, а находящиеся рядом с выступившим капилляром участки уже ослаблены и легко повреждаются |
| Нагноения ранки | После процедуры в точках введения электрода остается струп. Если случайно или преднамеренно сорвать его, не дождавшись окончательного заживления, не исключено попадание инфекции. Бактерии могут проникнуть в рану и во время манипуляции, если кожа была недостаточно обеззаражена. У людей с пониженным иммунитетом нагноение более вероятно |
| Сохранения на коже рубцов или белых пятен после заживления струпа | При введении электрода в просвет сосуда соседние ткани тоже нагреваются. Такая особенность влияния тока может вызвать локальный ожог, нарушение распределения пигмента в коже. Дефекты становятся следствием этого |
Чтобы избежать осложнений, следует делать процедуру у опытного специалиста, использующего современную аппаратуру. Не менее важен последующий уход. Нельзя срывать образовавшиеся после электрокоагуляции корочки, мочить их водой. Для профилактики инфицирования можно протирать кожу хлоргексидином.
Преимущества и недостатки при удалении папиллом методом электрокоагуляции ↑
Существует большое количество достоинств метода электрокоагуляции при удалении папиллом.
Это довольно быстрый метод. За 1 сеанс можно удалить большое количество образований на коже. Обычно за сеанс в 10 минут удаляются все папилломы с большого участка кожи.
Электрокоагуляцию папиллом можно применять для лечения у детей, взрослых и пожилых людях. Его рекомендуется проводить при любых типах кожи, она практически никак не воздействует на другие системы дермы.
При электрокоагуляции можно удалять и маленькие и большие папилломы, причем в течение 1 сеанса. При этом специалисту достаточно лишь изменить настройки на аппарате.
Электрокоагуляция является одним из безопаснейших методов воздействия на папилломы. При правильном проведении процедуры заражение кожи практически исключено.
При электрокоагуляции не осуществляется никаких затрат, кроме использованной энергии, поэтому этот способ избавления считается наиболее дешевым.
При удалении током остается тело папилломы. Его можно использовать для дальнейшего лабораторного исследования и предупредить образование рака и дальнейшее распространение папиллом на коже.
Несмотря на все достоинства, метод электрокоагуляции обладает рядом недостатков:
- при неправильном выборе метода на месте удаленной папилломы может образоваться рубец или развиться некроз тканей, а также могут появиться новые папилломы;
- если не ухаживать за кожей после процедуры, на месте папилломы может появиться пигментация;
- прижигание может вызвать сильную боль у чувствительных людей, хотя у большинства все ограничивается неприятными ощущениями или сильным дискомфортом;
- в отличие от других методов удаления образований (лазер или волны), заживление ранок занимает больше недели.
Достоинства и недостатки
Электрокоагуляция располагает массой преимуществ, которые выделяют ее среди других современных методов удаления кожных новообразований. К их числу относятся:
- Эффективность и безопасность для здоровья;
- Возможность удаления проблемного нароста всего за 1 сеанс;
- Возможность регулировки силы и частоты воздействия тока на папилломы;
- Наличие визуального контроля за операцией;
- Высокая точность направления электрического тока;
- Возможность дальнейшего исследования удаленного участка;
- Относительно невысокая стоимость.
Последнее преимущество для многих пациентов играет самую важную роль. Электрокоагуляцию могут себе позволить те, кто не способен оплатить процедуру удаления папиллом лазером.
Обсуждая основные преимущества данного способа лечения, нельзя забыть о его недостатках. Врачи могут не рекомендовать прижигание доброкачественных новообразований методом электрокоагуляции из-за его минусов:
- Вероятность неправильного выбора частоты или силы электрического тока, а также совершения ошибки во время подбора оптимальной длительности процедуры;
- Риск появления остаточных шрамов и рубцов на коже, которые возникают из-за слишком глубокого проникновения электрического тока в слои кожи;
- Высокая вероятность рецидива на месте, где располагалась удаленная папиллома. Эта проблема беспокоит человека, если были устранены не все структуры новообразования;
- Риск появления пигментных пятен. Он увеличивается, если после процедуры пациент не обеспечивает своей коже достаточный уход;
- Болезненность. Если человек плохо переносит боль, ему лучше выбрать другой способ иссечения нароста. Если такой возможности нет, то нужно заранее позаботиться о хорошем обезболивании проблемного места;
- Долгий период заживления. Ранка, которая осталась после обработки доброкачественного нароста, может заживать до 10 дней. Ускорить этот процесс помогает правильный уход за кожей, о котором пациенту должен рассказывать его врач.
Если человек желает быстро избавиться от папилломы, но при этом хочет сэкономить, то ему следует остановить свой выбор на данном терапевтическом методе. Но тогда придется мириться с недостатками, которые оправдывают его невысокую стоимость.

Важное отличие электрокоагуляции от лазерного удаления – доступная цена
Что такое электрокоагуляция папиллом?
Электрокоагуляция папиллом – это процедура их удаления под действием электрического тока. Ткани разогреваются, новообразование разрушается. Нарост отмирает постепенно, поэтому после проведения резекции пациенту необходим врачебный контроль.
Количество сеансов, необходимое для удаления папиллом методом электрокоагуляции, определяется врачом-дерматологом индивидуально. Практика показывает, что при небольших размерах наростов достаточно одной процедуры.
Резекция помогает устранить косметический дефект, способствует восстановлению кровообращения и обменных процессов на обработанном участке. После воздействия на коже остается струп.
Небольшая корочка, которую следует обрабатывать антисептическими средствами. Спустя короткое время она отпадает самостоятельно.
Электрокоагуляция признается современным методом борьбы с кожными новообразованиями, имеющим минимальное количество противопоказаний и побочных эффектов.
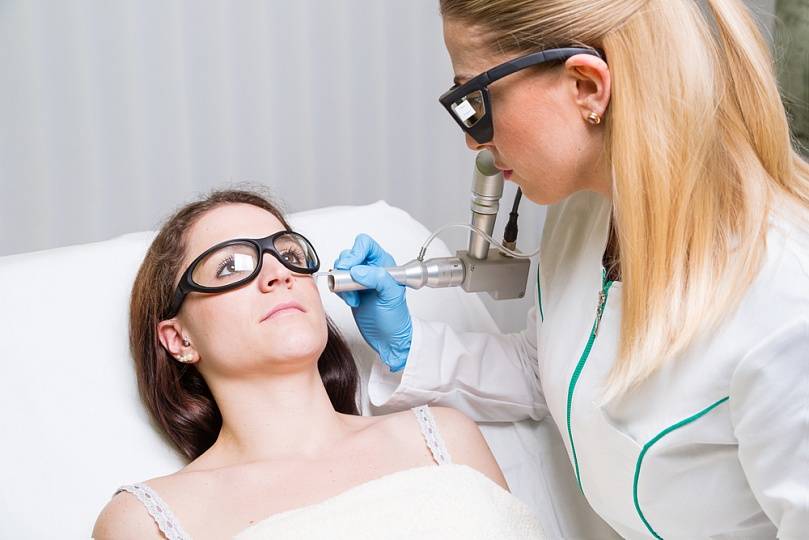
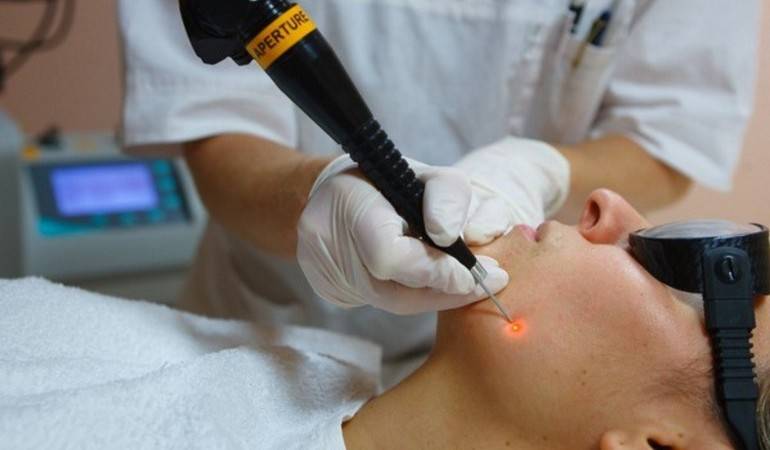
Лазерная терапия
Применение лазерных технологий в медицине довольно ново и берёт своё начало в 80-х годах прошлого столетия. Благодаря нарастающему научно-техническому прогрессу в последние годы лазер очень широко используется в косметических салонах для удаления родинок и эпиляции на теле.
Лазерный луч, управляемый компьютером или рукой хирурга, точечно воздействует на необходимый дефект кожи. Происходит его моментальное испарение и одновременное прижигание, а также спайка повреждённых тканей и сосудов.
Терапия подходит для удаления многих видов образований:
- папиллома;
- кожный рог;
- невус;
- ксантелазма;
- липома;
- кератома;
- бородавка;
- гигрома;
- фиброма;
- гемангиома;
- атерома;
- кондилома.
Метод отлично подходит для удаления образований в любом месте тела, на коже, слизистых оболочках и прочих труднодоступных местах вне зависимости от размера дефекта. Процедура не требует специальной подготовки и нахождения пациента в стационаре.
Перед проведением лазерной терапии делается местное обезболивание необходимого участка кожи. Процесс удаления обычно длится от 5 до 15 минут, в зависимости от характера и объёма поражения. На месте где было новообразование остаётся только сухая корка. Одним из достоинств такого метода является отсутствие риска инфицирования операционной раны.
Советы врача для лучшего восстановления:
- исключить любое механическое воздействие на ранку;
- категорически запрещается отдирать корочку;
- по возможности не мочить послеоперационное место;
- отказаться от нанесения любой косметики на повреждённый участок;
- защищать от прямых солнечных лучей.