Воздействие ультрафиолетового (УФ) излучения — от солнца, ил…
Какие бывают невусы?
Выделяют невусы стационарные и прогрессирующие. Иногда хориоидальные невусы подразделяют на типичные, атипичные и подозрительные.
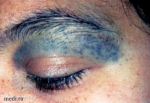
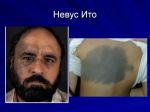
- Невус Ито (темно-синий акромиально …
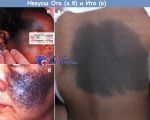
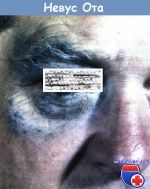
- Невус Ота (темно-синий …
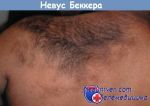
- Невус Беккера (волосяной эпидермальный …
- Меланоцитарные невусы у детей: синий …
- Простое лентиго у ребенка
- Меланоцитарные невусы у детей: синий …
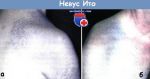
Стационарный невус хориоидеи (типичный) выглядит на глазном дне как плоское или слегка выступающее образование овальной или круглой формы сероватого или серо-зеленого цвета диаметром от 1 до 6 мм с четкими или слегка расплывчатыми границами. Характерны однотонность окраски и отсутствие роста. Сетчатка не изменена. Иногда на поверхности невуса обнаруживаются друзы (скопления продуктов клеточного обмена). Зрение при стационарном невусе хориоидеи не нарушено.
Пламенеющий невус
Пламенеющий невус (син.: винный невус, пятно цвета портвейна, простая капиллярная гемангиома, от англ. hemangioma planum, birthmark) — наиболее частая мальформация — встречается у 0,1-2% новорожденных. Это врожденный порок развития, возникающий в виде одностороннего пятна неправильной формы, четко очерченного, ярко-розового или фиолетового цвета; исчезает при диаскопии.
Размер его варьируется в широких пределах — очаги могут быть небольшими (от нескольких миллиметров) иногда они занимают до половины поверхности тела.
Излюбленная локализация—лицо. Иногда невус встречается на конечностях, изредка — на слизистых оболочках, увеличивается по мере роста ребенка, распространяясь на большие поверхности кожи, при этом пятна могут темнеть, возвышаться, приобретая узловатую форму, становиться более плотными. Пламенеющий невус лица и конечностей может ассоциироваться с гипертрофией мягких тканей и костей.
Клинический вариант пламенеющего невуса: симметричный, или щелевидный, пламенеющий невус — тускло-красные пятна в области смыкания эмбриональной эктодермы (середина лба, ноздри, крестец) в 70-80% случаев регрессируется спонтанно в первые месяцы или годы жизни, иногда носит семейный характер
Невус телеангиэктатический проявляется не диффузной краснотой, а диффузной сетью телеангиэктазий, часто располагается на лице.
Дифференциальная диагноз проводится с ангиоматозным невусом.
Лечение
— лазеротерапия
— инфракрасная коагуляция
— фототермолиз. Метод основан на способности хромофоров кожи (оксигемоглобина, гемоглобина) избирательно поглощать лазерную энергию с определенной длиной волны. Поглотив квант энергии, оксигемоглобин превращает световую энергию в тепловую, нагревается сам и нагревает интиму сосуда. Последний слипается, просвет его облитерируется. Облитерированный сосуд рассасывается путем фагоцитоза в течение 6-8 нед после процедуры. В дальнейшем на обработанном участке происходит прорастание нормальных сосудов и восстанавливается нормальная васкуляризация. рецидивов не отмечается. Недостатками метода являются временная или постоянная (менее 5%) гиперпигментация кожи.
— Криодеструкция
Анемический (олигемическин) невус клинически выглядит как белое пятно округлой, овальной или неправильной формы с нечеткими границами. При диаскопии невус становится неотличимым от окружающей кожи. Он не краснеет при трении. Не сопровождается недостатком меланина. Обычно является случайной находкой; располагается, как правило, в области туловища. Присутствует при рождении или проявляется в раннем детстве. Персистирует в течение всей жизни. Часто ассоциируется с другими врожденными нарушениями васкуляризации, например синдромом Клиппеля—Триенонея—Вебера. При гистологическом исследовании сосудистые структуры кожи имеют нормальное строение без явлений аплазии и гипоплазии.
Анемический невус не анатомическая, а фармакологическая аномалия, при которой внутриочаговое введение брадикинина, пилокарпина, ацетилхолина или гистамина приводит лишь к незначительному расширению сосудов. Предполагается, что это обусловлено повышением местной сосудистой реактивности к катехоламинам, а покраснение кожи вызывают блокаторы а-рецепторов (функциональный, или фармакологический, невус).
Обычно больные не нуждаются в лечении.
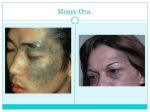
Диагностика невуса Ота
Как правило, диагностика невуса Ота сводится к осмотру у дерматолога. Она берет за основание типичную картину заболевания и локализацию невуса. Обращается внимание на его отличие от гигантского пигментного невуса, монгольского пятна, меланомы и т.д. Правда, при появлении определенных сомнений могут потребоваться дополнительные обследования.
- Невус дельтовидно-акромиальный Ито
- Невоклеточный невус что это
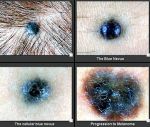
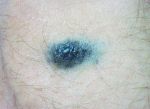
- Голубой невус (синий невус Ядассона …
- Монгольское пятно у ребенка
- Меланоцитарные невусы у детей: синий …
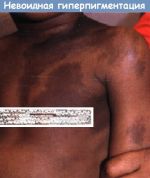
- Невоидная гиперпигментация …
Проведение гистологического исследования позволит выявить меланоциты, находящиеся в глубоких слоях дермы. Также проводится дерматоскопия, сиаскопия пигментного образования, при необходимости может потребоваться биопсия.
Как отличить нормальные родинки от патологических
Подводя итоги вышесказанного выделим характерные отличительные признаки доброкачественных и злокачественных родинок:
- Доброкачественная родинка правильной формы, а невус склонный к перерождению в злокачественную опухоль обычно неровной рельефной формы.
- Безопасная родинка однородного окраса, а склонная к «плохому» перерождению может быть разных цветовых оттенков.
- «Нехорошие» родинки обычно не бывают врожденными, они носят приобретенный характер.
- «Плохие» невусы обычно больших размеров, чем безобидные.
- «Нехорошие» родинки могут стремительно увеличиваться в размерах, и никогда не уменьшаются и не исчезают сами по себе, безопасные родинки наоборот, могут исчезнуть, или уменьшиться в размере.
- «Плохая» родинка может вызывать дискомфортные болезненные ощущения, может она также вызывать зуд.
- «Нехорошая» родинка может видоизменяться, приобретать новые элементы и менять форму и цвет.
Зная отличительные черты разного рода родинок, вы сможете обезопасить себя и своих близких от серьезной проблемы. Своевременно обнаружив такую проблему, вы сможете как можно быстрее и качественнее ее устранить.
Признаки злокачественного перерождения
Признаки перехода типичного пигментного невуса в меланому следующие:
- изменение или неоднородность окраски;
- стремительный рост;
- отсевы (появление мелких точек вокруг центрального очага);
- размытые или разорванные границы;
- изъязвление, кровоточивость, гиперемия;
- увеличение региональных лимфоузлов.
- Невус Ота — темно-синий глазнично …
- Невусы.
- Голубой (синий) невус Ядассона-Тиче
- Голубой невус: диагностика по цвету …
- Голубой (синий) невус Ядассона-Тиче
- Простое лентиго у ребенка
Меланому отличить от невуса по внешним признакам сложно, требуется осмотр врача
Для определения тактики лечения показана консультация онколога и хирурга.