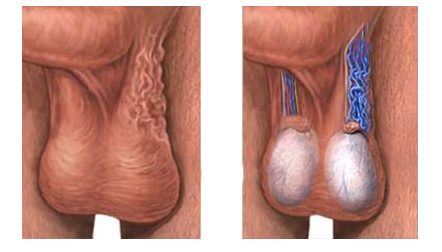
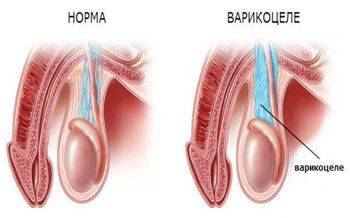
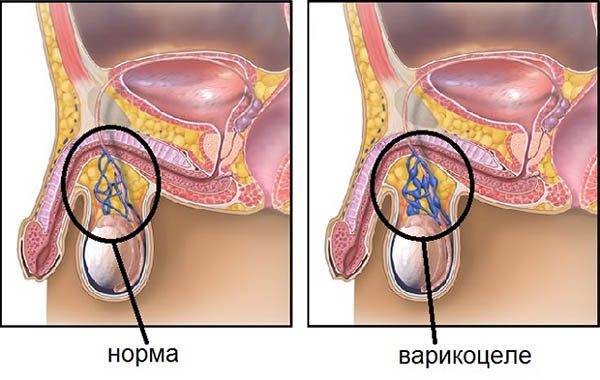
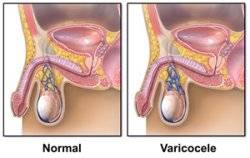
Реабилитационный период
Проведение любой операции при варикоцеле подразумевает прохождение больным реабилитационного периода.
Послеоперационный уход
Некоторое время после процедуры мужчине запрещено вставать с постели. Продолжительность постельного режима зависит от типа наркоза при операции:
- при местной анестезии нельзя вставать ранее, чем через 2,5 часа после проведения оперативного вмешательства;
- при общем наркозе больному следует находиться на больничной койке по меньшей мере 6 часов.
Некоторые виды оперативного вмешательства при варикоцеле сопровождаются послеоперационным болевым синдромом. Чтобы снять боль, доктор назначает мужчине применение Кетанова, Кетопрофена Дексалгина, Ибупрофена и других обезболивающих.
Наложенные швы защищают лёгкой марлевой повязкой, которую необходимо менять каждый день. Место разреза при перевязке обрабатывается антисептическими средствами. Как правило, спустя неделю после хирургического вмешательства швы можно снимать.
При хорошем самочувствии и отсутствии признаков осложнений мужчину выписывают из больницы через 3 суток после проведения процедуры. Однако консультации с лечащим андрологом и перевязки – обязательны, так что регулярно посещать медицинское учреждение ещё потребуется.
Питание
Чтобы нормализовать пищеварение и ускорить наступление полного восстановления, предпочтение при составлении меню рекомендуется отдать следующим продуктам:
- фруктам и овощам, богатым витамином C, – цитрусовым, чёрной смородине, киви;
- морепродуктам – устрицам, мидиям, морским гребешкам, водорослям;
- продуктам, богатым растительными волокнами, – салату, зелени, яблокам, овсянке, чечевице;
- фруктам и ягодам с содержанием кумарина – лимону, вишне, черешне, красной смородине;
- оливковому маслу;
- продуктам с содержанием витамина P – грецким и лесным орехам, мёду;
- луку, чесноку, красному перцу.
При послеоперационной диете необходимо отказаться от перечня продуктов, не несущих пользу для организма и оттягивающих момент наступления выздоровления:
- свинины, баранины, жирных мясных бульонов;
- холодца, маринадов, консервированной пищи;
- копчёных, жареных, солёных продуктов;
- сладких кондитерских изделий;
- сдобы и круп из легкоусвояемых углеводов;
- фаст-фуда;
- сладких газированных напитков;
- крепкого чая и кофе.
Образ жизни
Мужчина, перенёсший любое оперативное вмешательство при варикоцеле, считается временно нетрудоспособным и находится на больничном в течение 2 недель после лапароскопии и 3 недели – после других видов операции.
Тяжёлый физический труд и занятия спортом исключены на 1 месяц после лапароскопической операции. Перенесение других видов вмешательства при варикоцеле подразумевает отказ от спорта и интенсивных физических нагрузок в течение 2-3 месяцев.
От секса первое время также придётся воздержаться: возвращаться к половой жизни можно по истечении 3 недель. Планировать ребёнка можно спустя полгода после проведения операции.
Лечение варикоцеле
Не медикаментозное лечениеМедикаментозное лечениеПодготовка к хирургическому лечению
- Общий анализ крови (для определения состояния кроветворения)
- Группа крови и Rh- фактор (для переливания крови в случае необходимости)
- Общий анализ мочи (для проверки функции почек)
- Биохимический анализ крови (глюкоза, креатинин, мочевина)
- ЭКГ (электрокардиограмма) – для определения работы сердца
- Рентгенография грудной клетки (для исключения патологии легких)
Оперативное лечение
- I группа – операции при которых сохраняется сообщение с почечной артерией.
- II группа – операции при которых прерывается сообщение с почечной артерией
Классические операции на варикоцелепо Иваниссевичу
| Показания к операции по Ивсаниссевичу | Противопоказания к операции по Иваниссевичу |
| Варикоцеле 3 степени | Наличие у пациента заболеваний в стадии декомпенсации (сахарный диабет, гемофилия) |
| Острые заболевания (перитонит, аппендицит) |
Микрохирургические методы лечения варикоцелеЛапароскопическое клипирование яичковой вены
| Показания к лапароскопическому клипированию яичковой вены операции | Преимущества лапароскопического метода перед классическими операциями | Противопоказания для лапароскопического клипирования яичковой вены |
| Варикоцеле 1, 2, 3 степени | Возможность клипирования вен при двухстороннем поражении | Операции на брюшной полости в прошлом. |
| Рено-тестикулярный тип варикоцеле | Снижение риска послеоперационных осложнений | |
| Илео-тестикулярный тип варикоцеле | Срок пребывания в стационаре снижается до 2- 3 суток | |
| Смешанный тип варикоцеле | Почти полное отсутствие боли в ране | |
| Отсутствие боли при ходьбе в первые сутки | ||
| Хороший косметический эффект | ||
| Хорошие показатели спермограммы после операции |
Эндоваскулярное флебосклерозирование
| Показания к применению эдоваскулярного флебосклерозирования | Преимущества эндоваскулярного флебоскерозирования | Противопоказания для эндоваскулярного флебосклерозирования | |
| Рено-тестикулярном тип варикоцеле | Операция производится под местной анестезией (пациент в сознании) | Крупные по размеру рено-тестикулярные коллатерали, что может привести к попаданию препарата в системный кровоток | |
| Отсутствие стеноза почечной вены | Срок пребывания в больнице снижается до 2 дней | Почечная венозная гипертензия | |
| Отсутствие венозной гипертензии | Отсутствие как такового оперативного вмешательства (при данном методе нет разрезов) | Рассыпной тип вен | |
| Данный метод позволяет избежать такого осложнения как гидроцеле | |||
| Возможность повторной окклюзии вены в случае рецидива заболевания |
- Спиральные эмболы
- Тканевой клей
- Проволочные зонтикообразные устройства
- Различные баллоны
- Препараты вызывающие склерозирование вены
Возможные осложнения после операции
Гидроцеле (водянка яичка) – Атрофия яичкаатрофия яичка.Послеоперационная боль
- Аллергические реакции на контрастное вещество. Можно избежать путем введения десенсибилизирующих препаратов до операции
- Тромбофлебит вен гроздевидного сплетения. Можно избежать с помощью профилактики тромбозов.
- Перфорация стенок сосудов.
Профилактика болей в ногах
С целью раннего выявления патологических изменений ребенка должны своевременно осматривать такие специалисты:
- ортопед;
- невролог;
- ревматолог;
- гематолог.
Для предупреждения плоскостопия детям необходимо приобретать качественную обувь по размеру, следует избегать длительного ношения шлепанцев и спортивной обуви. Полезно ходить босиком по песку, траве.
Все очаги хронической инфекции в организме ребенка нуждаются в лечении, так как они часто становятся источником поражения суставов и костей.
Боли в ногах у малышей требуют внимательного отношения со стороны родителей: это может быть проявлением особенностей растущего организма (когда ноги у ребенка болят в основном по ночам), но иногда свидетельствует о присоединении серьезной патологии. Тщательное клиническое и инструментальное обследование даст сведения о состоянии здоровья малыша и поможет определиться с правильной тактикой лечения.
Нередко, появление болей в области ног, особенно вечером, появляется при резком повышении температуры тела ребенка в ответ на какое-либо заболевание, поэтому при гипертермии рекомендуется прием жаропонижающих средств (Панадола, Нурофена и т. д.), оказывающих противовоспалительное действие на организм ребенка. Как правило, после нормализации температуры тела, снимается и болевая симптоматика.
При «болях роста» общее медикаментозное лечение неэффективно и все лекарственные средства направлены только на купирование боли. Помимо этого, назначается дополнительный прием микроэлементов (кальция, калия, фосфора и железа), а также витаминных препаратов (А и D). При фазе «активного роста» в рационе ребенка должны обязательно присутствовать такие продукты, как рыба, печень, злаковые, мясо, яйца, молочная и кисломолочная продукция, а также много фруктов и овощей.
Рост малыша во многом объясняется действием гормонов, среди которых наиболее важен соматостатин – гормон роста, синтезирующийся исключительно во сне, поэтому важно соблюдение режима сна и активных игр
При травмировании нижних конечностей необходимо приложить холодный компресс, обеспечить полный покой с последующей госпитализацией маленького пациента
При ходьбе босиком нужно наблюдать за ребенком, необходимо, чтобы он наступал на поверхность полными ступнями, а не ходил на носочках. Среди физиомероприятий, рекомендуется применение лазеротерапии, электрофореза, магнитотерапии, волновой терапии и комплекса ЛФК, который индивидуально разрабатывается для каждого ребенка, исходя из тяжести болевой симптоматики и общего состояния организма.
Для профилактики развития боли в области ног необходимо, чтобы ребенок выполнял несложные упражнения, которые можно делать в любой удобный момент времени
Ребенка нужно посадить и попросить двигать стопами, имитируя нажатие на педали велосипеда (8–10 раз), после чего он встает на ноги и «переминается» с одной ноги на другую (5–8 раз). В заключение нужно попросить малыша поднять ногами с поверхности пола какие-либо небольшие предметы.
В каждом конкретном случае, когда у ребенка болят ноги, родители должны внимательно осмотреть малыша, обратив внимание не только на боль в ногах, но и на другие симптомы, например, высокую температуру тела, отсутствие аппетита, наличия хронических и острых заболеваний и травм. После внешнего осмотра и оказания необходимой помощи, нужно в обязательном порядке проконсультироваться с высококвалифицированным специалистом, ни в коем случае не пуская этот процесс на самотек
Развитие болевой симптоматики в области колена у детей может указывать как на активный рост, так и сигнализировать о начинающихся патологических процессах в организме. Поэтому не следует оставлять такие жалобы без внимания. От того, насколько быстро проведена диагностика, зависит успешность проводимой терапии и нормализация функциональности сустава. Только при тесном взаимодействии врача, ребенка и родителей, можно определить причину развития патологического процесса и выбрать необходимую терапию. При своевременном обращении за медицинской помощью прогноз на выздоровление благоприятный.
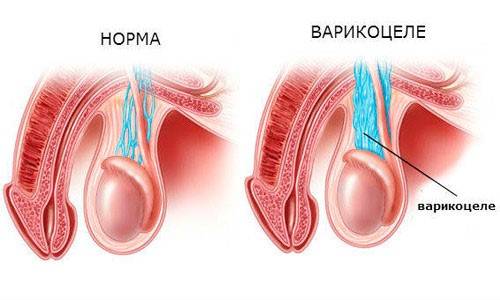
Послеоперационный период при варикоцеле и последствия после операции
Протекание послеоперационного периода при варикоцеле зависит от вида проведенного хирургического вмешательства.
Операции по Иваниссевичу и Паломо относятся к внутриполостным, что увеличивает время послеоперационного восстановления до 7 – 14 дней. Реабилитация при данных видах операций для мужчин самая длительная. Послеоперационные осложнения могут встречаться в 25 – 40% случаев. Чаще всего они связаны с возникновением гидроцеле, или водянки яичка со стороны оперативного вмешательства.
При проведении эндоваскулярной эмболизации яичковой вены веществами-склерозантами период реабилитации составляет 2 – 3 суток. Риск развития рецидива варикоцеле составляет 10 – 15%. Еще один риск – перфорация яичковой вены при проведении эмболизации.

Восстановительный период при микрохиругической варикоцелэктомии, или операции по Мармару, составляет 2 – 3 суток. Вероятность рецидива варикоцеле составляет до 2%.
В период после операции варикоцеле у мужчин рекомендовано выполнение следующего:
- ношение суспензория 14 дней;
- исключение половых актов 7 дней после операции;
- 6 месяцев запрещена активная физическая нагрузка;
- покой 48 часов после проведения оперативного вмешательства;
- запрещен прием ванной 5 суток после операции.
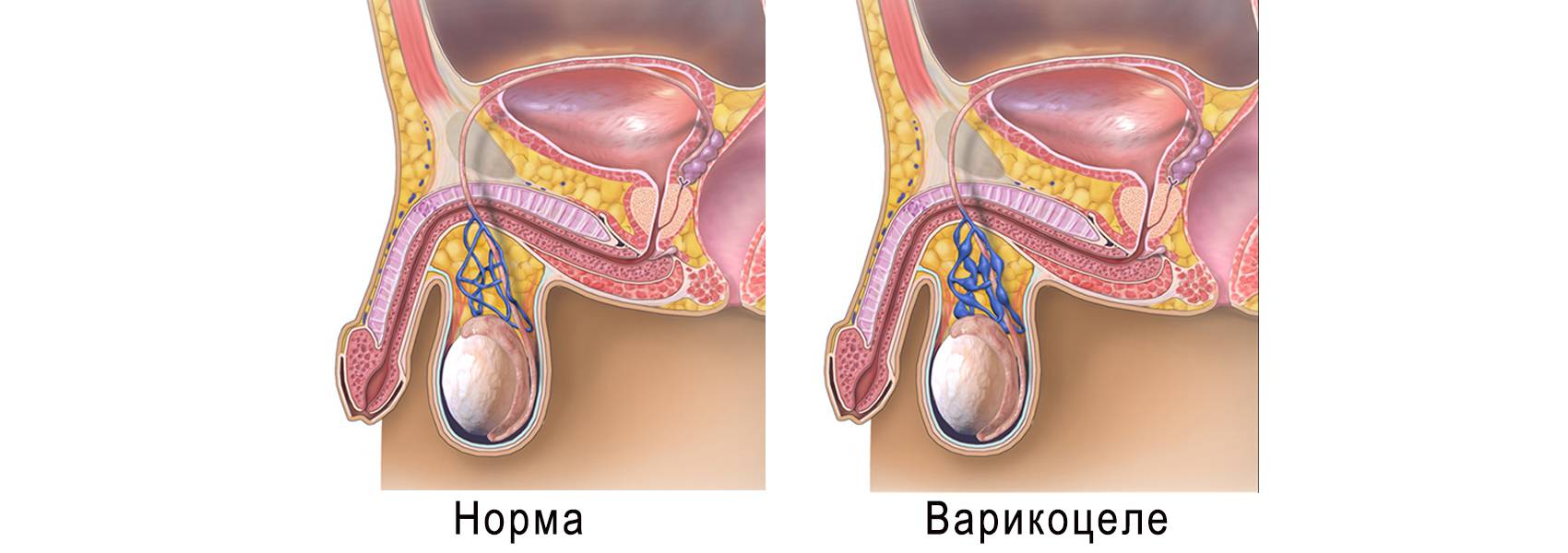
После операции варикоцеле вены остались. В чем причины
Бывают случаи, когда после операции варикоцеле вены остались. Причинами данного осложнения могут являться:
- анатомическая особенность вен яичка, когда производится перевязка не всех пораженных сосудов;
- наличие коллатеральных сосудов, которые не были перевязаны при операции;
- возникновение венозных коллатералей, питающих яичко;
- восстановление кровотока в перевязанных сосудах.
В случае, когда у мужчины варикоцеле остается или рецидивирует, после тщательной диагностики необходимо решение вопроса о повторном хирургическом вмешательстве. Данный вопрос решается только на основании заключений методов исследования высококвалифицированным специалистом.
Показания и противопоказания
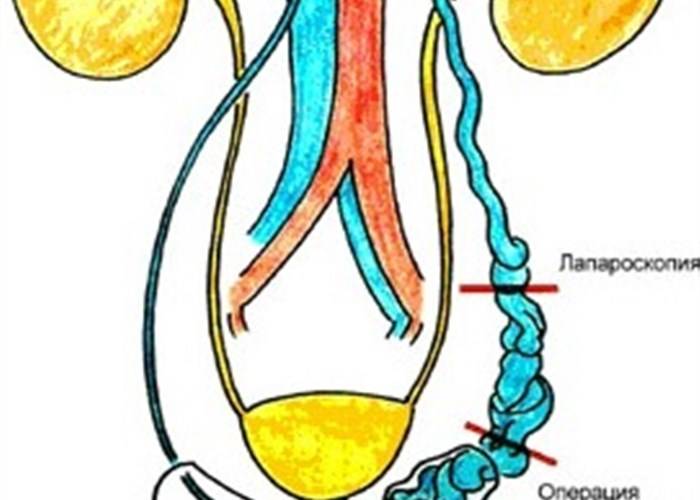
Наличие двустороннего варикоцелеможет быть устранено в одну процедуру исключительно лапароскопическим методом.
При лечении рецидивов варикоцеле, устраненных другими оперативными методами, лапароскопический способ равным образом демонстрирует рациональность его применения благодаря минимальной травматичности.
В других случаях требуется проведение двух разрезов, которые создают ощутимый косметический дефект.
Во время диагностической лапароскопии при варикоцеле также проще всего определить тип яичковой вены, идущей одним стволом или множеством мелких сосудов (так называемый тип строения рассыпного типа).
Единственным способом, который позволяет полностью избавить пациента от заболевания, является операция. Все остальные методы только предотвращают дальнейшее развитие патологии и избавляют от симптомов. Однако врачи назначают хирургическое вмешательство не в каждом случае, поскольку иногда можно обойтись и консервативной терапией.
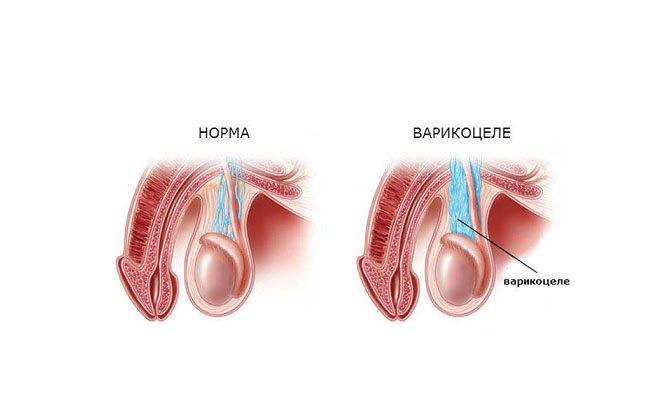
Различают 4 стадии развития варикоцеле:
- Мужчина не замечает симптомов, заболевание можно диагностировать только с помощью УЗИ.
- На осмотре уролог может пропальпировать расширенные вены, пока пациент находится в положении стоя, может дополнительно применяться проба Вальсальвы.
- Патология прощупывается в любом положении, проба не требуется.
- Расширенные вены видны невооруженным глазом.
Как правило, для удаления варикоцеле операция назначается только на последних двух стадиях развития, поскольку именно в этот период могут произойти патологические изменения, влияющие на фертильность мужчины.
Для удаления варикоцеле показания могут быть следующими:
- Существует вероятность развития бесплодия. Проводится спермограмма для изучения качества сперматозоидов, и если оно снижается, врач настоятельно рекомендует оперативное лечение варикоцеле.
- Пациент постоянно ощущает боли, которые не купируются методами консервативного лечения.
- Мужчину не устраивает внешний вид изменившегося яичка.
- Наблюдается уменьшение яичка в размерах и другие осложнения заболевания.
В любом случае решение о необходимости проведения операции принимает лечащий врач, однако пациент может настоять на желании избавиться от заболевания, если он опасается возможных осложнений. Мнения урологов и хирургов разделяются: одни считают, что операцию необходимо проводить в любом случае, чтобы избежать бесплодия, другие утверждают, что это неоправданный риск, и лучше наблюдать за течением болезни.
Существуют и противопоказания к операции, она не проводится до полного устранения ограничивающих факторов. К ним относят:
- наличие серьезных сердечно-сосудистых заболеваний, ограничивающих возможность любых операций;
- хронические заболевания в стадии обострения;
- инфекционные заболевания, сопровождающиеся высокой температурой;
- острое воспаление;
- заболевания, влияющие на свертываемость крови;
- сахарный диабет;
- цирроз печени.
Операция при варикоцеле: виды, типы, методы, способы (как делают?)
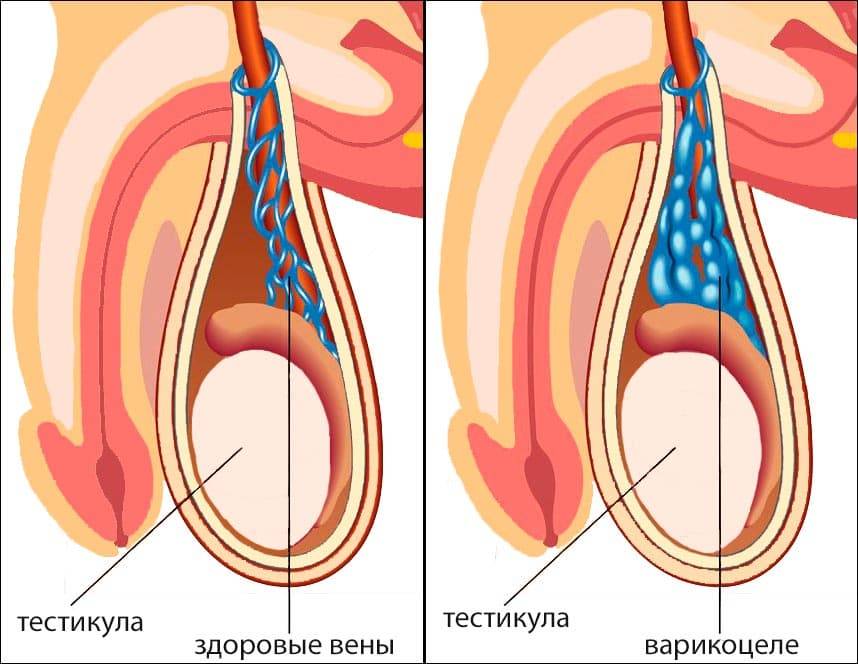
Суть всех разновидностей операций — ликвидация пораженных участков вен. Между собой операции различаются по способу проведения, степени травмирования, эффективности и вероятных осложнениях.
Традиционные операции
Различают 3 разновидности традиционного оперативного вмешательства – по Иваниссевичу, Мармару и Паломо.
Операция Иваниссевича
Проводится операция под местным наркозом. В левой части подвздошной области делается разрез длиной до 5 см. В глубину разрез достигает стенок пахового канала, в котором проходят вены и семенной канатик. Обнаруженные вены пересекаются и рана зашивается.
Целью операции является перевязка абсолютно всех вен в рамках одной процедуры. Существует высокая степень риска по поводу того, что один или несколько кровеносных сосудов будут пропущены, что может привести к повторному развитию заболевания.
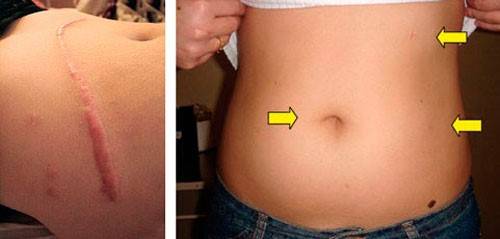
Операция по удалению варикоцеле яичка по Иваниссевичу признана наиболее травматичной, период восстановления после нее может составлять около 3 недель.
Операция Мармара
Среди хирургических операций признана максимально эффективной. В ходе операции посредством пахового доступа легируются вены семенного канатика.
Операция имеет ряд преимуществ:
- минимальная инвазивность, поскольку длина разреза равна 2-3 см, ее можно сравнить с лапароскопической;
- послеоперационное восстановление в сжатые сроки;
- минимальное количество повторных проявлений болезни и осложнений;
- высокий косметический эффект. Шов (шрам) после такой операции по лечению варикоцеле маленький и располагается ниже, чем начинается уровень ношения белья.
В ходе хирургической операции первоочередно локализуется яичковая артерия, после чего происходит последовательная локализация всех крупных и мелких вен семенного канатика.
Операция Паломо
Данная процедура является усовершенствованной версией операции Иваниссевича. Разница в том, что место разреза располагается выше, чем в первом случае. Вена перевязывается в забрюшинной клетчатке.
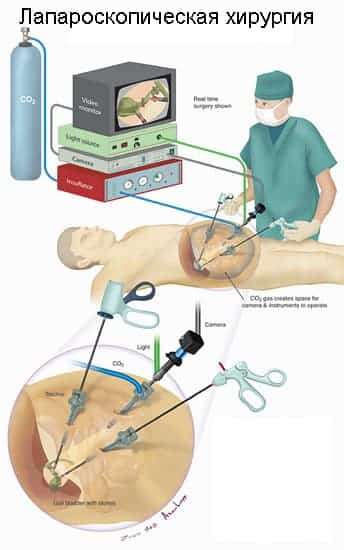
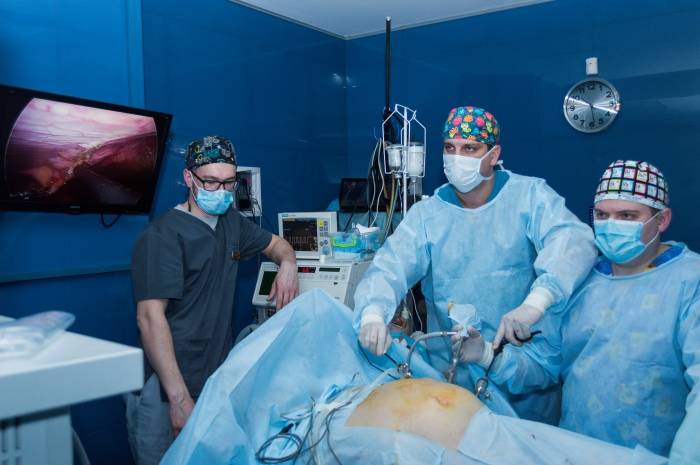
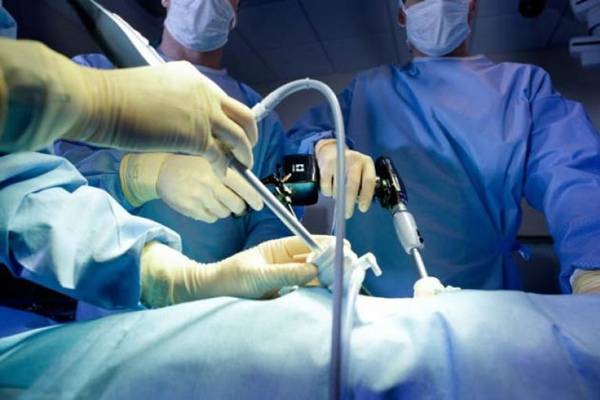
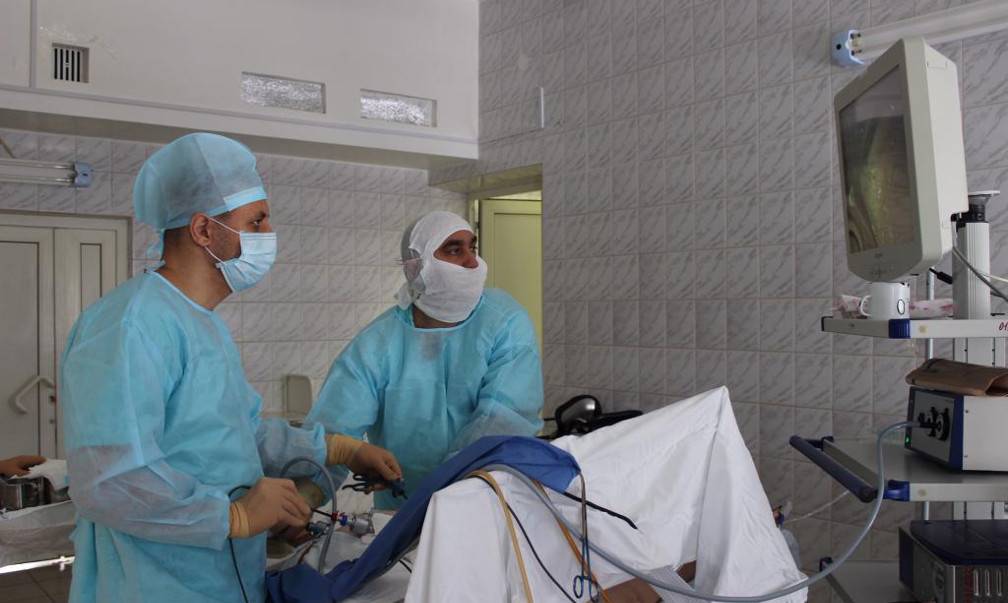
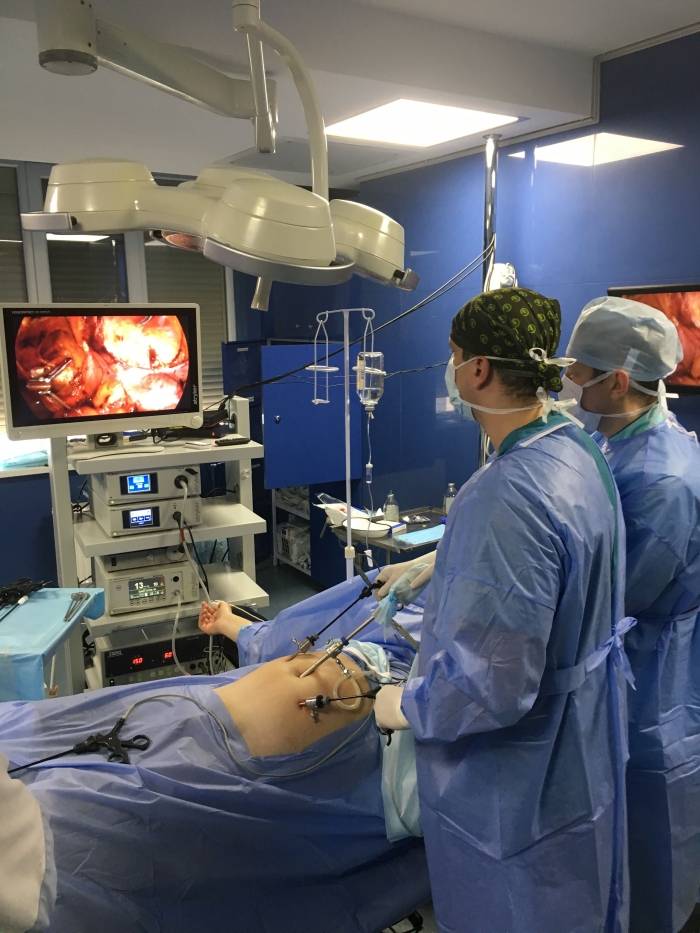
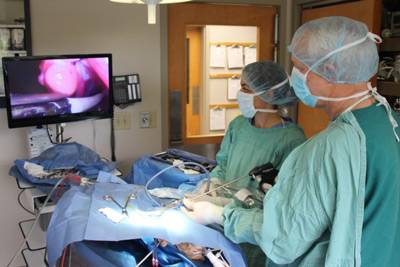
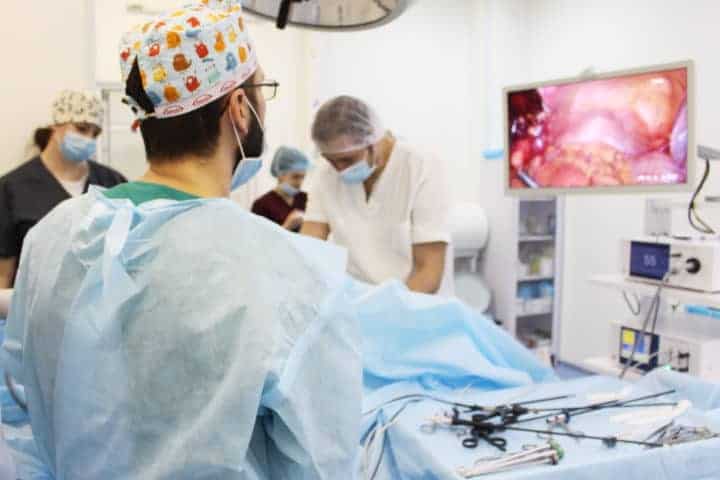
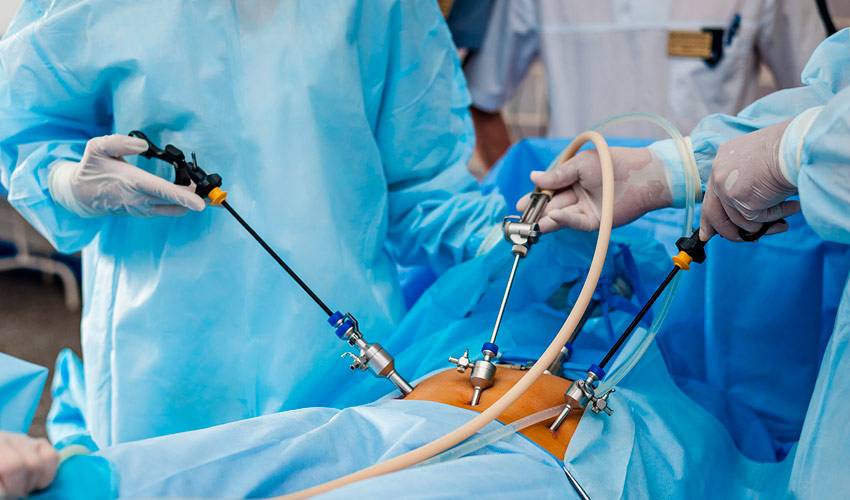
Лапароскопическая операция (эндоскопическая)

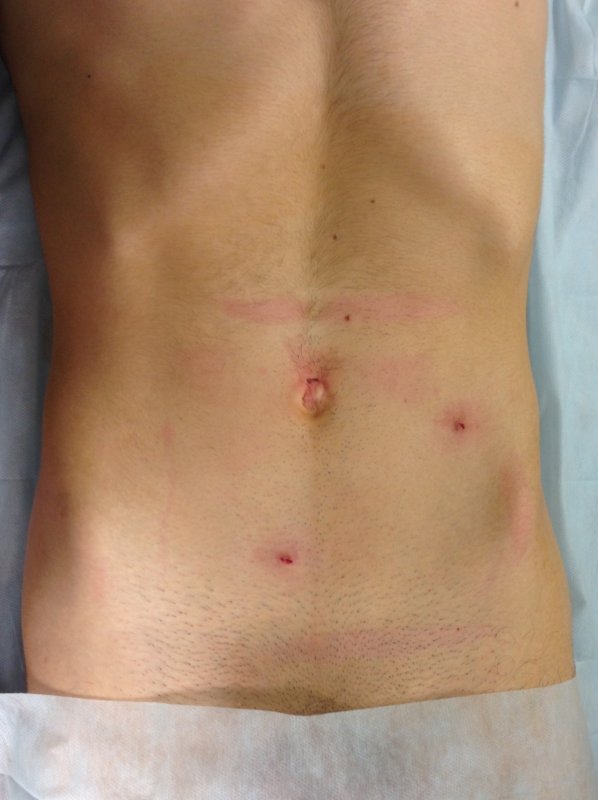
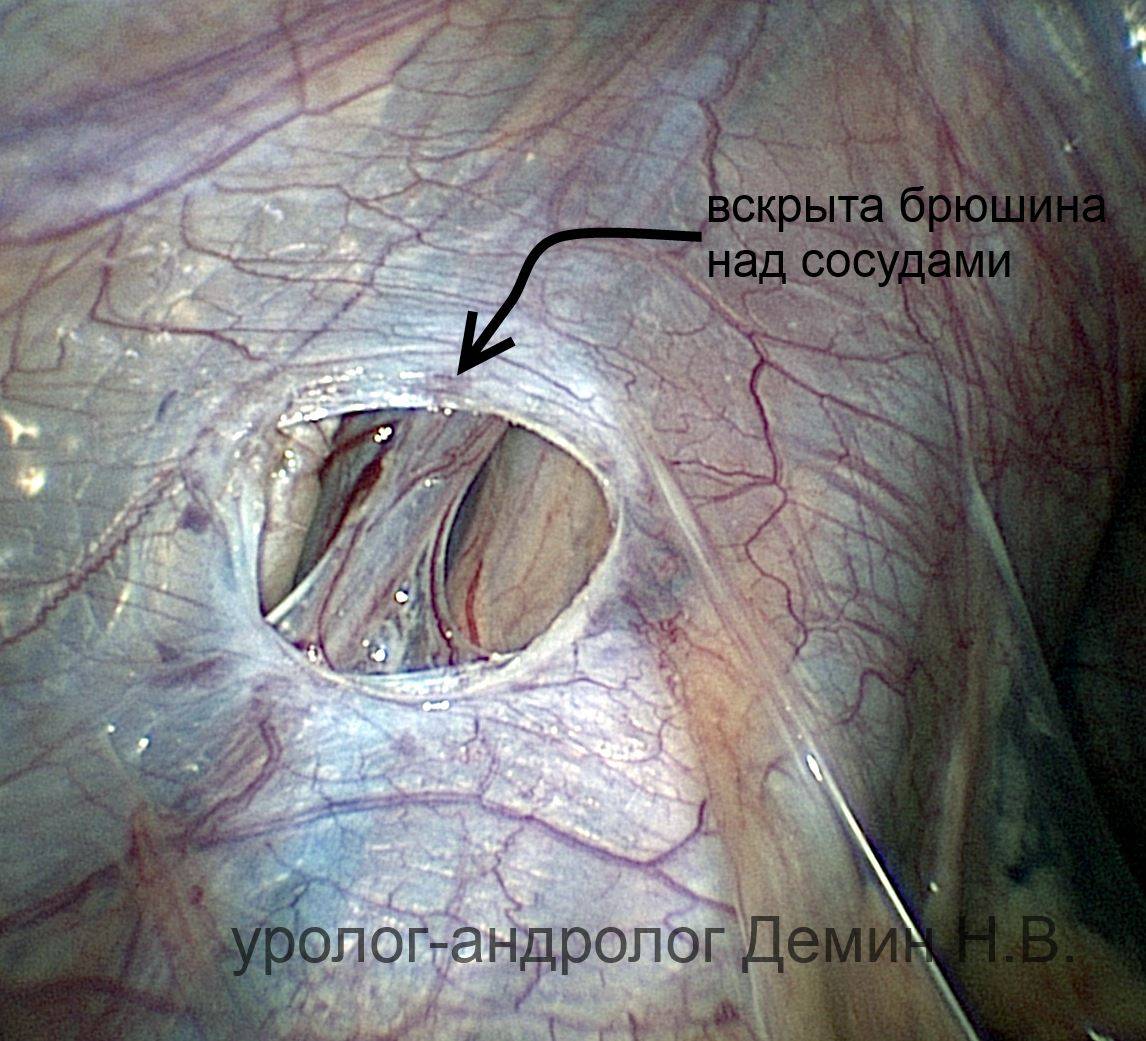
Во время проведения операции в передней брюшной стенке делаются проколы диаметром до 5 мм, в которые впоследствии будут вводиться инструменты и лапароскоп.
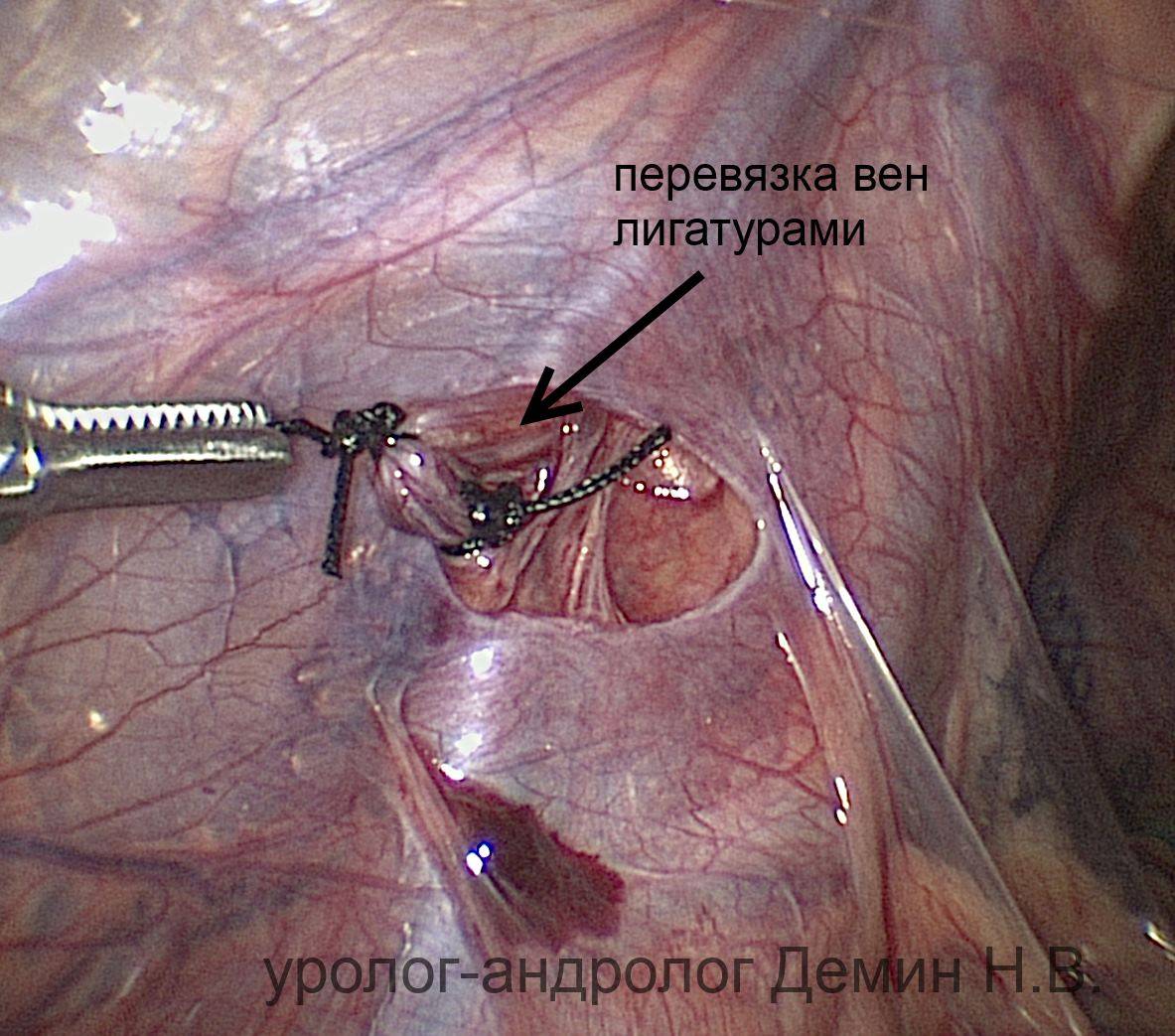
В ходе лапароскопической операции при варикоцеле выделяют вены и артерию яичка, причем на первые накладываются титановые скобы либо они перевязываются при помощи хирургической нити.
Проводят данную операцию под общим наркозом. Что примечательно, сама операция по удалению варикоцеле может длиться около по времени 15-40 минут. Продолжительность операции может варьироваться.
В ходе операции на основании изображения, предоставленного лапароском, доктор обнаруживает и пересекает яичковую вену. После проведения данной операции пациент должен провести в клинике максимум двое суток. На данный момент лапароскопия считается самым эффективным методом лечения варикоцеле, так как приборы позволяют произвести осмотр всего протяжения яичковой вены.
Микрохирургическая реваскуляризация
Результатом проведения данной операции является нормализация кровотока в яичковой вене. Проводится оперативное вмешательство с применением общей анестезии.
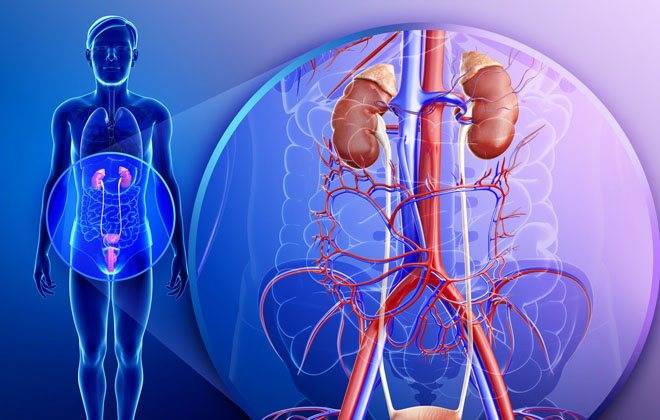
Разрез делается в нижнем участке живота (5 см), в рану выводится яичковая вена по всему ее протяжению от места впадению в почечную вену до яичка. Параллельно происходит выделение участка надчревной вены. Яичковую вену удаляют полностью, вместо нее пришивают надчревную.
Рентген-эндоваскулярная операция
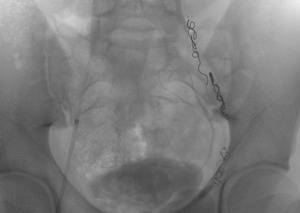
Путем прокола в бедренной вене в организм вводится катетер, поставляющий в яичковую вену склерозирующее лекарство, закупоривающее яичковую вену.
Одна из наименее эффективных операций – после нее существует большая огромная вероятность проявления рецидива.
Нужно ли делать операцию при варикоцеле
Развитию заболевания подвержены мужчины любой возрастной группы. Но риск возникновения патологического процесса увеличивается в подростковый период жизни. Варикоцеле в большинстве случаев диагностируют у юношей от 13 до 16 лет. Это обусловлено резкими переменами гормонального фона и половым созреванием организма. Эти процессы могут спровоцировать возникновение патологии.
На начальных этапах прогрессирующее заболевание не влияет на сперматогенез и не вызывает нарушение трофики яичек. Поэтому хирургическое вмешательство откладывают до достижения 18 лет, потому что процедура может нарушить естественные процессы полового созревания, спровоцировать развитие хронических заболеваний или возникновение рецидивов.
До оперативного вмешательства юноше назначают комплексное лечение варикоцеле медикаментозными препаратами и физиотерапией. Патология левого яичка в некоторых случаях является осложнением варикозного расширения вен в нижних конечностях. При интенсивном развитии заболевания делают исключение и проводят операцию до совершеннолетия, чтобы предотвратить бесплодие.
Для людей старше 18 лет хирургическую процедуру стараются проводить на ранних этапах после подтверждения диагноза варикоцеле. Это необходимо для предупреждения бесплодия и атрофии яичка. При варикоцеле стоит делать операцию как можно скорее, чтобы избежать не только нарушения репродуктивной функции, но и развития осложнений. Варикоз на яичке с левой стороны может перейти на правый орган, что может спровоцировать гормональные сбои и эректильную дисфункцию.
Процедура не проводится на последней стадии варикоцеле, когда произошла необратимая атрофия семенника. В таких случаях варикозное расширение сосудов лозовидного сплетения приводит к полному бесплодию, поэтому в операции нет необходимости.
Показания
Хирургическая операция варикоцеле у мужчин проводится в соответствии со следующими показаниями:
- нарушение сперматогенеза при подтверждении диагноза;
- выраженная боль при варикозном расширении;
- повторное возникновение заболевания;
- сильное расширение венозных сосудов вокруг семенного канатика, подтвержденное на доплерографии и УЗИ.
При варикоцеле слева операция проводится при неэффективности медикаментозной терапии. Хирургическое вмешательство обязательно проводят при возникновении патологии в подростковом возрасте на фоне сильной боли или нарушенном передвижении. Врач начинает оперировать только в стационарных условиях в отделении хирургии или урологии. Анестезию подбирают в зависимости от технологии проведения процедуры.
Нужна операция при уменьшении яичка с пораженной стороны в размерах или при развитии выраженного воспаления.
Противопоказания
К операции при варикоцеле существуют следующие противопоказания:
Нарушения свертываемости крови или прием препаратов для ее разжижения. При операции выполняются надрезы, в результате которых развивается кровотечение. Если у человека кровь не сворачивается, то проведение процедуры отменяют. Существует риск сильной кровопотери или заражение инфекцией через открытую рану прямо в кровоток.
Патологические процессы в кожном покрове: гнойно-бактериальные заболевания, воспаления, язвы, псориаз. Если структура эпителиальной ткани повреждена, категорически запрещается выполнять хирургические манипуляции. Такой запрет обусловлен нарушением процессов регенерации тканей, возникновением системного воспаления или возможным попаданием инфекции. При гнойных заболеваниях операцию не проводят, пока пациент не пройдет курс антибактериальной терапии.
Инфекционные и вирусные поражения органов мочеполовой системы, наличие венерических болезней: бактериальный простатит, воспаление уретры, туберкулез предстательной железы, цистит, хламидиоз, гонорея. Пациент должен полностью вылечить сопутствующие патологии перед операцией по устранению варикоцеле.
Хирургическое вмешательство через брюшную полость не проводят при тяжелых абдоминальных патологиях, таких как сепсис, асцит, кишечная непроходимость, декомпенсированный ацидоз, моторные неврозы желудочно-кишечного тракта.
Важная информация: Какие признаки варикоцеле на УЗИ (ультразвуковой диагностике)
Подготовка к операции варикоцеле
Независимо от того, какая выбирается техника проведения оперативного вмешательства, пациента нужно подготовить к операции. За 10 дней до намеченного дня нужна диагностика:
- ОАМ и крови (на свертываемость, группу, сахар и общий);
- рентгеноскопия легких;
- ЭКГ;
- сдается анализ на гепатиты и ВИЧ.

Кроме перечисленных исследований, нужно пройти УЗИ мошонки с контрастом, чтобы врач обладал полной картиной состояния сосудов. По необходимости назначаются и другие исследования.
В день операции с утра нельзя пить и кушать, пациент принимает душ. Живот и лобок должны быть выбриты. Если пациент принимает лекарства от хронических болезней, он должен сказать об этом врачу. Волноваться не стоит, если пациенту необходимо, то хирург расскажет, как проходит операция, что он будет делать и зачем, сколько длится операция и реабилитационный период.
Какая операция эффективна при варикоцеле: выбор врачей и мужчин
Заболевание диагностируется в период полового созревания у подростков, либо в старшем возрасте при наличии проблем со сперматогенезом.
Существуют следующие традиционные и прогрессивные виды операции по удалению варикоцеле:
- прямое воздействие;
- микрохирургические;
- эндоваскулярные;
- лапароскопические.
Традиционным способом (с помощью прямого воздействия) проводят полостные операции по методу Паломо, Иваниссевича. К прогрессивным относят малоинвазивные виды хирургического вмешательства (остальные три из списка).
Особенности открытого вмешательства
Методика Иваниссевича является одной из первых, внедренных в хирургическую практику. Однако она считается наиболее травматичной.
- делается параллельный паховому каналу, выше входа, послойный разрез в 3-5 см (кожа, подкожная жировая прослойка, фасции, оболочка канатика);
- выделение венозных сосудов гроздевидного сплетения;
- лигирование, иссечение расширенных участков;
- послойное наложение швов.
Оперативное вмешательство по методике Паломо отличается более высоким расположением надреза. В паховой области производят 
Данный вид операции при варикоцеле требует серьезной реабилитации после нее. В течение первых нескольких часов на паховую зону кладут холод с целью предупреждения отека, развития кровотечения. После этого на шов накладывают стерильную повязку, которая требует регулярной замены.
В течение первых нескольких суток пациенту необходимо использовать суспензорий для поддержки мошонки, избегать напряжения мышц пресса. Спустя 7-10 дней нужно снять швы. Следующие полгода рекомендуется избегать повышенных физических нагрузок.
На видео ролике операция Иваниссевича при одностороннем варикоцеле:
Прогрессивные способы хирургической терапии
Микрохирургическая операция при варикоцеле имеет то преимущество, что травматичность при ней снижена в разы, реабилитация кратковременная, а возникновение рецидива сведено к нулю.
К прогрессивным способам оперативной терапии при варикоцеле относятся:
- микрохирургическая варикоцелэктомия;
- лапароскопическая операция;
- эндовазальное оперативное вмешательство.
Каждый способ вмешательства имеет свои особенности, преимущества и недостатки.
Варикоцелэктомия по Мармару
Субингвинальная микрохирургическая варикоцелэктомия по Мармару является наиболее прогрессивной методикой, применяемой при варикоцеле.
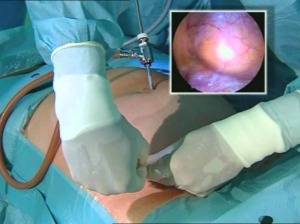
На сегодняшний день применяется чаще других методов.
Хирургические манипуляции осуществляются с применением микрохирургического инструментария и микроскопа в следующей последовательности:
- на расстоянии 1 см от основания полового члена делают рассечение кожи (до 3 см), через которое отделяют семенной проток;
- вены иссекаются в месте расширения, затем производится их лигирование;
- все слои последовательно зашивают.
Варикоцелэктомия по Мармару выполняется под действием местной или спинальной проводниковой анестезии. Показана при левосторонней и правосторонней патологии у мужчин, ведущих активную половую жизнь. Преимуществами данного способа являются:
- отсутствие необходимости в госпитализации;
- непродолжительность операционного процесса (не более 40 минут);
- быстрое полноценное восстановление (до 5 суток, способность к эффективному зачатию – в течение первых нескольких лет);
- низкий процент рецидивов (около 1%) и осложнений.
Методика Гольдштайна
Подпаховое микрохирургическое вмешательство по методике Гольдштайна предполагает выделение и перевязку вен (кремастерной, яичковой), относящихся к семенному канатику.
Последовательность проведения операции:
- разрез 1,5-2 см на участке параллельного расположения вен, вблизи семенного канатика;
- выделение семявыводящего протока, артерии яичка (при снижении пульсации используют распыление папаверина гидрохлорида в виде 2%-ного раствора);
- лигирование крупных венозных сосудов хирургическими нитями (полипропилен d